Analizar la información disponible sobre el estado de los sistemas de infusión subcutánea continua de insulina (ISCI) y de monitorización continua de glucosa (MCG) en la red pública sanitaria de la Comunidad Autónoma de Madrid (CAM).
Material y métodosSe remitió una encuesta a los 28 servicios de endocrinología de los hospitales públicos de la CAM con 31 preguntas sobre los sistemas ISCI y MCG, que incluían registros de pacientes y aspectos asistenciales, administrativos y logísticos. Entre marzo y mayo de 2014 se recibieron respuestas de los centros y se recabó la información de los 20 servicios que realizaban este tipo de procedimientos en nuestra comunidad. Los datos sobre pacientes pediátricos se recibieron mayoritariamente a través de los servicios de adultos, con la excepción de 2 servicios de pediatría de los que la información se recibió directamente.
ResultadosEn la CAM hay contabilizados un total de 1.256 sistemas ISCI en la población diabética. Los usuarios son mayoritariamente adultos (1.089 pacientes), mientras que 167 corresponden a pacientes pediátricos. Durante 2013 se instauraron 151 nuevos tratamientos (12% del total) mientras que se retiraron un total de 14 bombas. La disponibilidad de recursos asistenciales y la proporción de facultativos de plantilla encargados de estos tratamientos son muy desiguales entre distintos centros. Un 85% de los hospitales incluye entre sus prestaciones sistemas MCG retrospectivos, y un 40% los utiliza habitualmente al inicio de los tratamientos ISCI. Trece centros (65%) utilizan MCG a tiempo real (MCG-TR) a largo plazo en casos seleccionados, contabilizándose un registro acumulado de 67 pacientes.
ConclusionesLa implantación de las tecnologías en diabetes en la CAM es desigual en los distintos centros madrileños, y continúa siendo inferior a otros países de nuestro entorno, aunque parece observarse una discreta tendencia a recortar esas diferencias.
To analyze the available information about continuous subcutaneous insulin infusion (CSII) and continuous glucose monitoring (CGM) systems in the public health care system of the Community of Madrid.
Material and methodsA survey consisting of 31 items was sent to the 28 endocrinology department of the Madrid public hospitals. Items focused on CSII and CGM and included patients’ registrations, as well as data regarding healthcare, administrative, and logistic aspects. Responses from a total of 20 hospitals where these procedures are used were received from March 2013 to May 2014. Data about pediatric patients were obtained from adult endocrinology departments, except for two hospitals which directly reported the information.
ResultsA total of 1256 CSII pumps were recorded in the Madrid region, of which 1089 were used by adults, and the remaining 167 by pediatric patients. During 2013, 151 new CSII systems were implanted (12% of the total), while 14 pumps were withdrawn. Availability of human resources (medical assistance) and the number of staff practitioners experienced in management of these systems widely varied between hospitals. Eighty-five percent of hospitals used retrospective CGM systems, and 40% routinely placed them before starting an insulin pump. Thirteen hospitals (65%) used long-term, real-time CGM systems in selected cases (a total of 67 patients).
ConclusionsUse of these technologies in diabetes is unequal between public health care hospitals in Madrid, and is still significantly lower as compared to other countries with similar incomes. However, there appears to be a trend to an increase in their use.
El tratamiento de la diabetes mellitus tipo 1 (DM-1) no se entiende actualmente fuera de las denominadas pautas de insulinización intensiva, bien sea mediante inyecciones múltiples de insulina o mediante sistemas de infusión subcutánea continua de insulina (ISCI). Ambos métodos han demostrado ser, aunque todavía con claras limitaciones, el mejor modo que disponemos para acercarnos a la secreción fisiológica de insulina en los pacientes con DM-1, y con ello lograr evitar o reducir las complicaciones agudas y crónicas de esta enfermedad.
En 2004 se produjo en nuestro país un hito importante en el tratamiento de la DM-1 al aprobarse la financiación de las bombas de insulina por parte de los distintos servicios públicos de salud. Con ello dejaban de ser un procedimiento elitista para convertirse en una terapia que podía abarcar a un amplio sector de pacientes que cumplían un perfil clínico adecuado. Pero en contra de las perspectivas de crecimiento iniciales, el avance de los sistemas ISCI en España ha sido menor de lo esperado y bastante heterogéneo, no solo cuando comparamos distintas comunidades autónomas, sino incluso dentro de las diferentes zonas sanitarias de las mismas. En 2006 se publicó un estudio realizado en la Comunidad Autónoma de Madrid (CAM) que estudiaba el grado de implantación de los sistemas ISCI tras la aprobación de su financiación pública. En él se analizaban además los recursos humanos y materiales destinados a dicha tecnología en los distintos centros sanitarios y se valoraban sus expectativas de desarrollo1.
Con este trabajo hemos querido realizar una nueva instantánea que refleje la situación real en los hospitales de la red pública madrileña del uso de esta terapia, que celebra su décimo aniversario dentro de nuestro sistema sanitario, y efectuar un análisis crítico de su grado de desarrollo clínico. Junto a ello, incluimos en el análisis la monitorización continua de glucosa (MCG), ya que constituye otro puntal tecnológico de la diabetes, y ambos procedimientos constituyen marcadores de una atención asistencial cualificada del paciente con DM-1.
Material y métodosPara la elaboración de este estudio, se remitió una encuesta a los 28 servicios de endocrinología de la red de hospitales públicos de la CAM que contenía 31 ítems relacionados con los sistemas ISCI y de MCG, que incluían los registros disponibles y aspectos asistenciales, administrativos y logísticos de estas técnicas. En el anexo 2 se detallan las preguntas realizadas en el estudio.
Los cuestionarios se remitieron en marzo de 2014 por correo electrónico a los servicios de endocrinología y pediatría de los hospitales públicos de la CAM a través de la secretaría de la Sociedad de Endocrinología, Diabetes y Nutrición de Madrid (SENDIMAD). Con ello, durante los meses de marzo a mayo de 2014 se recibió respuesta de la totalidad de los centros —20 en total— que realizan este tipo de procedimientos en nuestra comunidad. En la mayoría de hospitales la información de los sistemas ISCI de pacientes pediátricos la hemos recibido a través de la encuesta realizada por los servicios de endocrinología de adultos, aunque en los casos concretos de los hospitales universitarios Ramón y Cajal y Niño Jesús se recibió directamente desde los servicios de endocrinología pediátrica. Se realizó un análisis estadístico descriptivo básico de los mismos con registros de las variables cuantitativas y cualitativas y porcentaje sobre el total de respuestas obtenidas.
ResultadosDel total de 28 hospitales públicos en la CAM, 20 de ellos (71%) contemplaban los sistemas ISCI en su cartera de servicios. Los centros y facultativos que participaron en la encuesta se detallan al final del artículo. Entre los 8 hospitales que aún no han instaurado esta prestación se encuentran 4 de los 6 denominados «nuevos hospitales» que comenzaron a funcionar en 2008, 2 de ellos con gestión privada y otros 2 de gestión pública, sin área asistencial propia y que cuentan con un solo facultativo endocrinólogo en plantilla.
Los hospitales iniciaron mayoritariamente los tratamientos con perfusores de insulina en 2004-2005, pero es de reseñar que 6 de los 20 centros (30%) empezaron a utilizar el sistema ISCI recientemente, a partir de 2011.
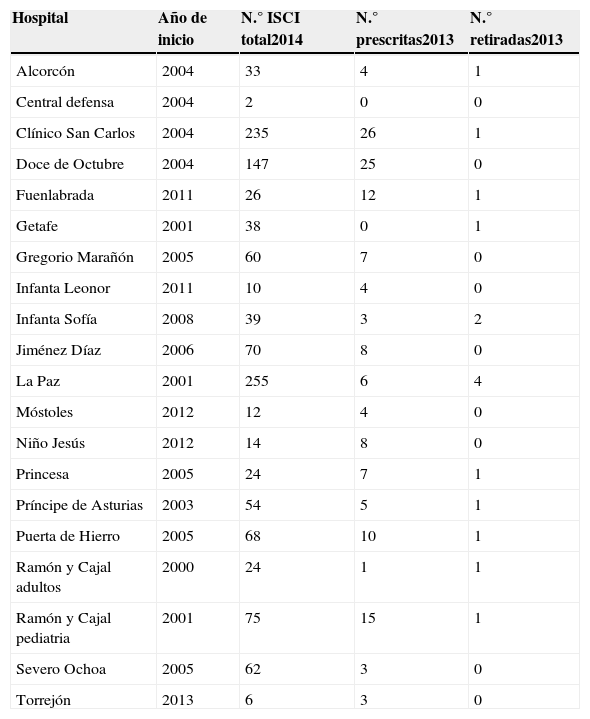
La encuesta refleja que en la CAM hay contabilizados un total de 1.256 pacientes con sistemas ISCI (tabla 1). Los usuarios eran mayoritariamente adultos (1.089 pacientes), mientras que 167 de los registros correspondían a pacientes pediátricos. Cabe destacar que fueron 5 los servicios de pediatría (Hospitales Universitarios Ramón y Cajal, La Paz, Doce de Octubre, Severo Ochoa y Niño Jesús) los que abarcaban la gran mayoría de los tratamientos en niños. En 2013 se instauraron 151 nuevos tratamientos, que representaban un 12% del total, y generalmente fueron indicados por mal control metabólico y/o alta variabilidad glucémica. Por el contrario, se retiraron un total de 14 perfusores, en su mayoría motivadas por insatisfacción expresa del paciente.
Registro de sistemas de infusión subcutánea continua de insulina (ISCI) instaurados hasta 2014 en los diferentes hospitales de la red sanitaria pública de la Comunidad de Madrid y número de terapias iniciadas y retiradas durante el año 2013
| Hospital | Año de inicio | N.° ISCI total2014 | N.° prescritas2013 | N.° retiradas2013 |
|---|---|---|---|---|
| Alcorcón | 2004 | 33 | 4 | 1 |
| Central defensa | 2004 | 2 | 0 | 0 |
| Clínico San Carlos | 2004 | 235 | 26 | 1 |
| Doce de Octubre | 2004 | 147 | 25 | 0 |
| Fuenlabrada | 2011 | 26 | 12 | 1 |
| Getafe | 2001 | 38 | 0 | 1 |
| Gregorio Marañón | 2005 | 60 | 7 | 0 |
| Infanta Leonor | 2011 | 10 | 4 | 0 |
| Infanta Sofía | 2008 | 39 | 3 | 2 |
| Jiménez Díaz | 2006 | 70 | 8 | 0 |
| La Paz | 2001 | 255 | 6 | 4 |
| Móstoles | 2012 | 12 | 4 | 0 |
| Niño Jesús | 2012 | 14 | 8 | 0 |
| Princesa | 2005 | 24 | 7 | 1 |
| Príncipe de Asturias | 2003 | 54 | 5 | 1 |
| Puerta de Hierro | 2005 | 68 | 10 | 1 |
| Ramón y Cajal adultos | 2000 | 24 | 1 | 1 |
| Ramón y Cajal pediatria | 2001 | 75 | 15 | 1 |
| Severo Ochoa | 2005 | 62 | 3 | 0 |
| Torrejón | 2013 | 6 | 3 | 0 |
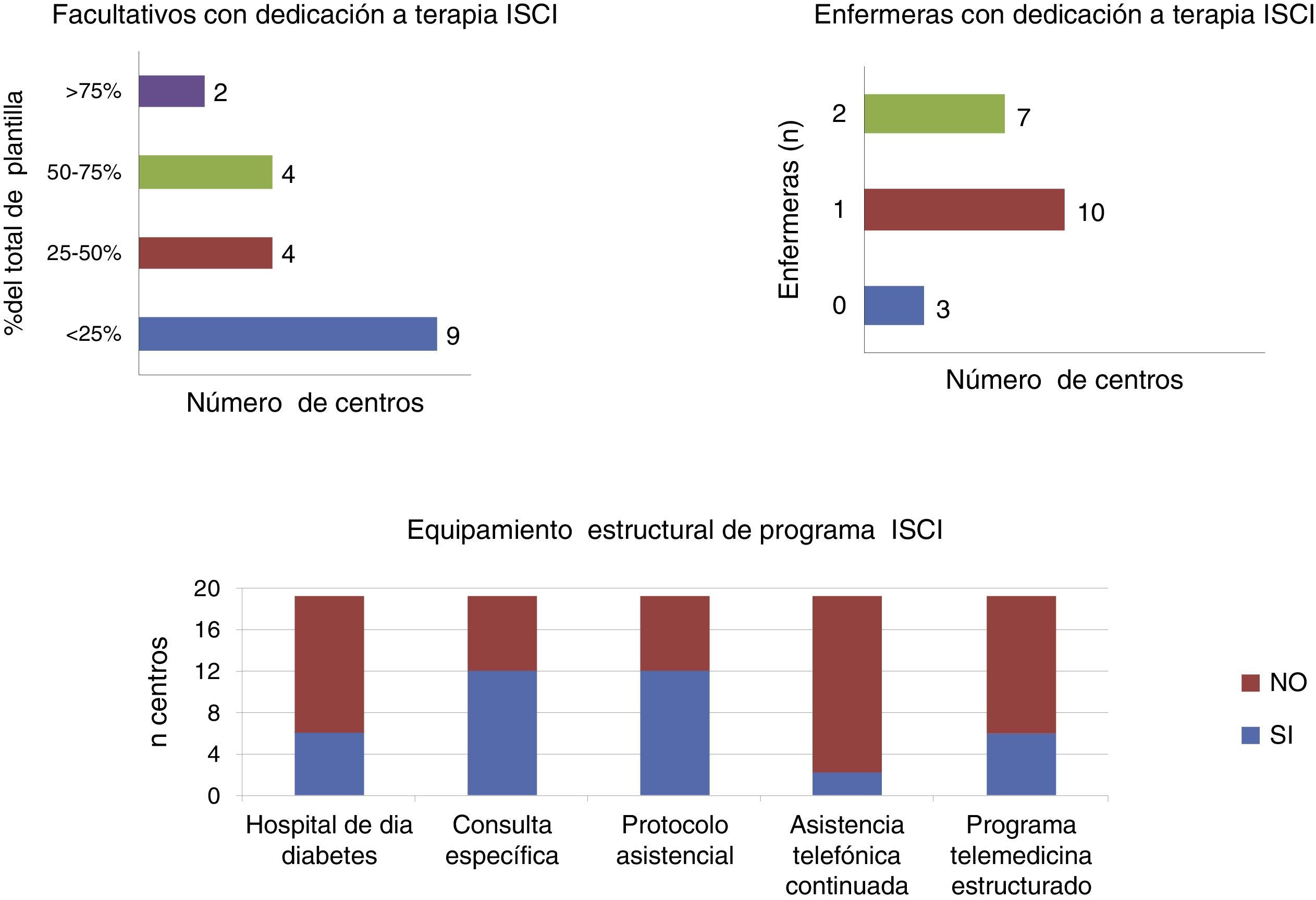
Respecto a los recursos asistenciales disponibles para el desempeño de esta actividad asistencial, solo un 30% de los centros tenía un hospital de día habilitado específicamente para pacientes diabéticos, un 85% tenía enfermera educadora de diabetes (3 centros carecen de ella, 10 tienen una, 7 tienen 2 y un único centro dispone de 3 enfermeras). Solo un 60% de los hospitales consideraba que disponía de zona propia destinada a educación terapéutica de programa ISCI. Existía un protocolo asistencial específico sobre ISCI en el 60% de los servicios y un 30% de ellos desarrolló un programa estructurado de telemedicina. En cuanto a la disponibilidad de asistencia telefónica continuada para los pacientes con ISCI, solo 2 servicios (10%) ofrecían esta prestación (fig. 1).
Equipamiento en cuanto a recursos humanos (número de facultativos y enfermeras educadoras) y aspectos organizativos relacionados con el desempeño de los programas de terapia con infusión subcutánea continua de insulina (ISCI) en los hospitales de la red sanitaria pública de la Comunidad Autónoma de Madrid.
El número de facultativos implicados en la terapia ISCI fue variable según la propia organización de cada centro. En 6 de los 20 servicios (30%), la mayoría de los médicos (≥60% del total de la plantilla) atendía a pacientes con ISCI, en 4 de 20 centros (20%) este porcentaje se situaba entre el 30-60%, mientras que en el 50% restante solo tenía esta actividad menos del 30% de la plantilla, que en 5 hospitales correspondía a un solo facultativo.
En cuanto a la mejora de recursos humanos destinada a esta actividad asistencial, solo uno de 20 hospitales refería un incremento en un facultativo y 2 de 20 centros había conseguido una enfermera adicional.
En lo referente a la sistemática clínica, un 70% de los encuestados programaba las revisiones clínicas de seguimiento cada 2-4 meses, un 20% lo hacía cada uno a 2 meses y un 10% cada 4-6 meses.
En el apartado administrativo los encuestados no referían la denegación por parte de las gerencias de los centros de ninguna ISCI solicitada durante 2013 (salvo un caso concreto que se rechazó una reposición por robo de un perfusor). La aprobación de nuevas indicaciones de bombas se realizaba de forma automática en 2 de los centros, mientras que se proponía de forma individualizada en otros 4, aunque la mayoría de los hospitales (14/20) tenía un procedimiento concursal que establecía un límite máximo que oscila entre 5 y 30 bombas anuales.
En la pregunta de si los hospitales aceptaban dentro de su programa de ISCI a pacientes residentes en otras zonas sanitarias de la CAM, 2 centros negaban esta posibilidad, otros 2 lo aceptaban solo si el paciente carece de esta prestación en su área, mientras que una mayoría (13/20) responde afirmativamente a tal eventualidad. En estos casos la financiación de los sistemas corrió a cuenta de los propios centros de acogida según reflejan 17/20 respuestas. Dos encuestados no respondían a esta pregunta, y otro refleja ambas posibilidades, centro de origen o de destino. Respecto a la inclusión de pacientes procedentes de otras comunidades autónomas, 4 encuestados respondía afirmativamente a esta posibilidad si el usuario está empadronado en la CAM, 9 negaban esta posibilidad y 6 aclaraban que no se había dado el caso.
La estrategia logística de dispensación periódica de los equipos fungibles fue variable: envío directo al domicilio del paciente (4/20), entrega centralizada en las unidades de diabetes/departamento de suministros (11/20), o ambas (4/20).
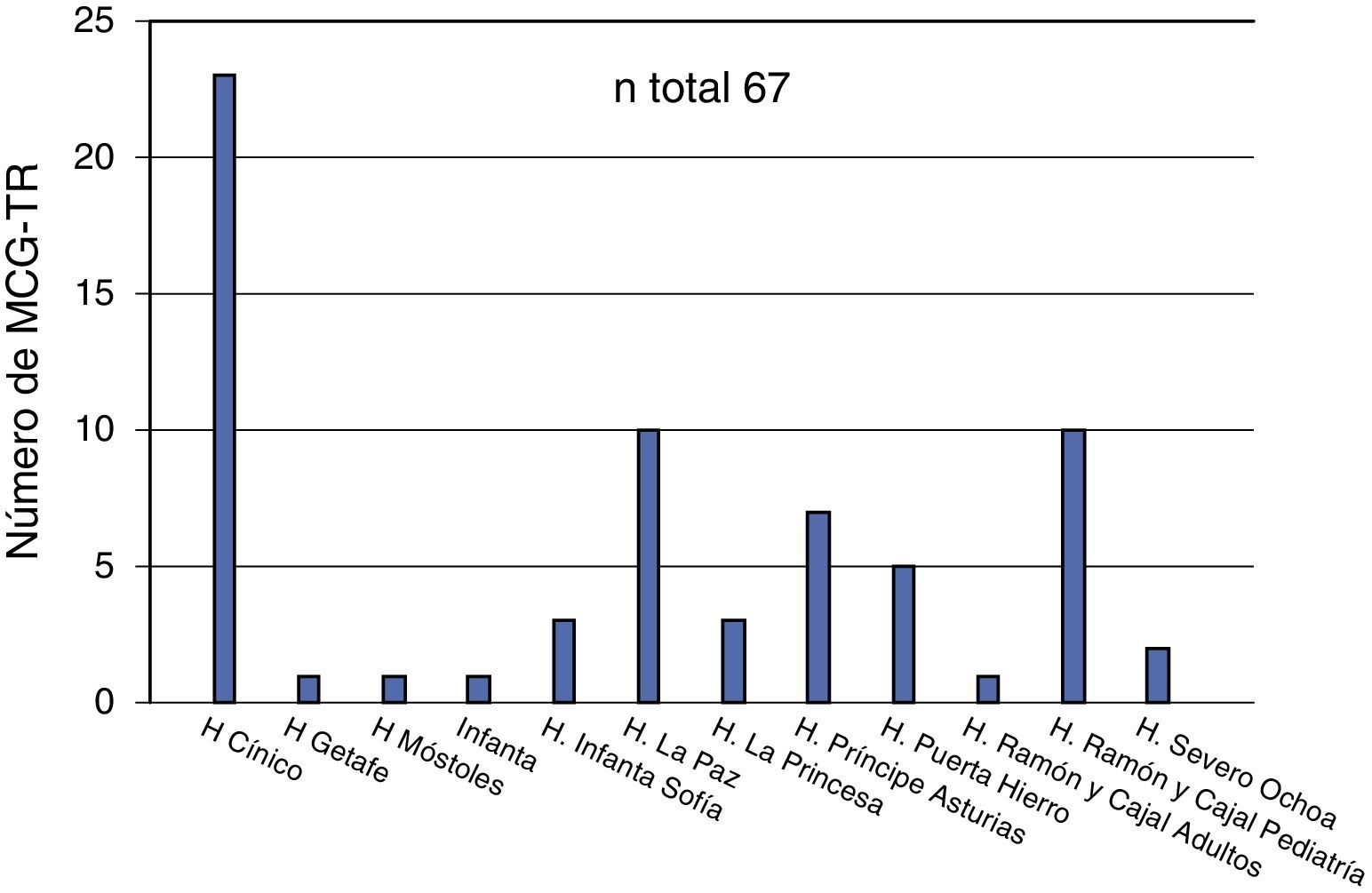
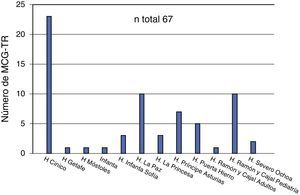
En el apartado de MCG, 3 de los 20 centros (15%) no incluían entre sus prestaciones los sistemas de lectura retrospectiva. Entre los servicios que ofertaban esta técnica el número de dispositivos receptores variaba entre 1 y 5 (mediana 2). Un 40% de los encuestados reconoció utilizar habitualmente MCG ciegos o abiertos al inicio de los tratamientos ISCI. Trece centros (65%) utilizaban MCG a tiempo real (MCG-TR). Exceptuando los casos en que la indicación se debía a una valoración puntual del control glucémico para ajuste terapéutico, en la mayoría de pacientes (60%) que usan MCG-TR la utilización del sistema suele ser superior a 12 meses. La encuesta refleja un registro acumulado global de 67 pacientes (fig. 2), 44 de los cuales continuaban con el mismo hasta el momento de la encuesta.
La financiación de la MCG-TR no estaba contemplada en el Servicio Madrileño de Salud (SERMAS), por lo que mayoritariamente corre a cuenta del usuario. Solo 4 de los hospitales encuestados reconocía haberla financiado en algún paciente, si bien se trataba de casos aislados, excepto un centro (Hospital Universitario Clínico de San Carlos), que incluyó como indicación clínica a mujeres gestantes con ISCI.
DiscusiónLa forma de tratar la DM-1ha cambiado mucho en las últimas 2 décadas. Hay que recordar que en el estudio Diabetes Control and Complications Trial, el estudio de mayor impacto realizado en esta enfermedad, solo una minoría utilizaba un perfusor de insulina, y la mayor parte era tratada con insulinas humanas de acción rápida e intermedia2. Actualmente las pautas con múltiples dosis de análogos de insulina (MDI) basal-bolus son utilizadas por la práctica totalidad de los pacientes con DM-1 por su mayor flexibilidad y beneficio clínico3,4, al tiempo que la ISCI se ha consolidado y posicionado como una alternativa real al tratamiento con MDI5–7.
El peso de la evidencia científica5–6 resultó determinante en su día para que los distintos sistemas públicos de salud de nuestro país decidieran autorizar la financiación de la ISCI7. En la actualidad, desde las sociedades médicas se alienta a su utilización en pacientes adecuadamente seleccionados8–11.
En el presente trabajo se analiza la implantación de la ISCI en la CAM, al tiempo que se pone de manifiesto la disparidad de la misma en los distintos centros sanitarios. Frente a hospitales que presentan un importante desarrollo de esta terapia, otros no han iniciado aún su andadura tecnológica. La argumentación más plausible de la ausencia de programas ISCI suele ser la carencia de los recursos suficientes para el correcto desempeño de esta actividad, pero lo cierto es que centros con similares características y dotaciones sí lo contemplan en su cartera de servicios, lo cual se debe seguramente a la implicación y compromiso de los profesionales en ofrecer una prestación que consideran esencial. A este respecto, resulta alentadora la incorporación de varios hospitales a los sistemas ISCI en los últimos 2-3 años, lo cual parece marcar una tendencia que esperamos se afiance progresivamente según se vaya asumiendo por los profesionales la necesidad de afrontar la ISCI como una terapia normalizada en mayor o menor medida, a pesar de la barrera que indudablemente supone la escasa disponibilidad de recursos.
Acorde a la tecnificación de la terapia de la DM-1, los sistemas MCG se han ido introduciendo progresivamente en la red pública sanitaria. Por una parte, en su modalidad «ciega», como método retrospectivo de análisis del comportamiento y variabilidad glucémica, viene siendo una técnica utilizada en la mayoría de los hospitales. Por otra parte, y muy por debajo de la anterior, la MCG-TR suele utilizarse por algunos a corto plazo como apoyo para el ajuste terapéutico o al inicio de terapia con perfusor. El beneficio clínico de la MCG-TR12 aún no ha alcanzado el nivel de evidencia de la ISCI, pero el uso combinado de ambos sistemas parece cada vez más afianzado en la práctica clínica, principalmente cuando la MCG se utiliza de forma frecuente y continuada en pacientes con hipoglucemias reiteradas o inadvertidas que dificultan su mejoría metabólica13. En la encuesta se constata que la presencia de la MCG-TR es muy limitada en los centros sanitarios de la CAM, lo que sin duda se debe a la ausencia de su financiación pública, salvo excepciones individuales y situaciones clínicas concretas en centros aislados.
Volviendo a los perfusores, lo que queda de manifiesto por los resultados de la encuesta es que el desarrollo de los programas de ISCI no se ha visto apoyado, salvo honrosas excepciones, por una adecuación de las plantillas médicas ni de enfermería, tal como se confiaba al principio tras la aprobación de la financiación pública; más bien al contrario, la tendencia en los últimos años ha sido hacia la congelación y reducción de recursos.
Una vez incluida esta tecnología en los presupuestos de las gerencias hospitalarias parece no haber trabas mayores, según se percibe por las respuestas de los encuestados, para aprobar nuevas indicaciones de ISCI dentro de los límites del total de perfusores estipulados, cifra esta que se actualiza habitualmente mediante concursos anuales o bianuales.
La encuesta muestra que los hospitales asumen por lo general la financiación de los tratamientos de pacientes remitidos desde otros centros hospitalarios, especialmente si no disponen de programas ISCI, lo cual se ve facilitado con la reciente creación de un área única en la CAM frente a las antiguas áreas sanitarias en que se subdividía la comunidad. No obstante, la asignación presupuestaria propia de cada centro y la política de contención del gasto imperante ha generado problemas competenciales entre algunos centros.
El número de perfusores que se había retirado en el último año resultó bastante bajo, lo cual pudiera estar relacionado con la adecuación de las indicaciones terapéuticas y la correcta adaptación y satisfacción de los pacientes al sistema. Pero los resultados de la encuesta ponen de manifiesto que el total de perfusores instaurado en esta década está por debajo de las expectativas que se presuponían inicialmente. En 2004 se había contabilizado un total de 109 perfusores en la CAM previos a la financiación pública, y un año más tarde el total de perfusores contabilizados fue de 213 unidades1, por lo que se esperaba que el crecimiento anual de los tratamientos ISCI fuera de ese orden. Sin embargo, en otra encuesta de ámbito estatal realizada en 2006, se comprobaba que el crecimiento de ISCI era menor del previsto, ya que los datos reflejaban un total de 274 pacientes tratados con bomba en los hospitales de la CAM14.
Podría tratarse de inercia inicial ante una tecnología nueva. Lamentablemente, no parece tratarse solamente de eso porque, 6 años después, en enero de 2012, la Federación Española de Empresas de Tecnología Sanitaria (FENIN) declaraba que había 981 sistemas ISCI en la CAM (datos no publicados), cifra que correspondía a un 6% de la población estimada con DM-1 y suponía un crecimiento un 40% inferior al esperado inicialmente.
De todas formas, los sucesivos estudios llevados a cabo han venido observando una implantación de bombas en la CAM algo superior a la media estatal, que publicaciones internacionales han situado por debajo del 5%15.
En este trabajo observamos un cierto crecimiento respecto a lo reflejado anteriormente. Si atendemos a los escasos registros epidemiológicos de DM-1 realizados en nuestro país, la prevalencia de esta enfermedad oscila entre el 0,17% y el 0,3%16,17. Dado que la población total de la CAM durante el año 2014ha sido establecida en 6.448.272 habitantes18, los datos de nuestra encuesta muestran que el total de pacientes con DM-1 que son actualmente tratados con ISCI en el área de Madrid se situaría en torno a un 10%. Ello supone un incremento de esta terapia en los últimos años y reduce en parte la diferencia observada respecto a los países de nuestro entorno19.
No es el cometido de este trabajo hacer un análisis exhaustivo de la infrautilización de la terapia ISCI en nuestro país, aunque si se nos permite una reflexión autocrítica, una parte del problema quizás deberíamos buscarla en nuestras propias reticencias para afrontar el evidente esfuerzo profesional necesario para esta tarea que no solamente no es reconocida, sino que incluso parece desincentivada por nuestros gestores. Pero la ISCI es actualmente un sistema de tratamiento consolidado, cuyo futuro no puede ser otro que el de abarcar a una proporción creciente de la población con DM-1 no como un planteamiento de último recurso, sino como una alternativa real a la terapia con dosis múltiples de insulina en pacientes seleccionados. Y dado el peso específico que tiene esta enfermedad dentro de nuestra especialidad, los servicios o unidades de endocrinología deberían contemplarlo como parte indiscutible de su oferta de servicios y reclamar a los gestores, con el apoyo de nuestras sociedades científicas, aquellos efectivos humanos y materiales que fueran necesarios para el correcto desempeño de esta actividad asistencial.
Como conclusión, en este trabajo hemos querido reflejar la situación actual de ISCI y MCG como principales tecnologías en diabetes en la red sanitaria pública de la CAM, actualizar los registros disponibles y analizar diversos factores estructurales y logísticos que pueden guardar relación con el grado de desarrollo de estos sistemas. Observamos una importante heterogeneidad en la implementación terapéutica en los distintos centros, unos indicadores que continúan siendo inferiores a otros países de nuestro entorno, aunque con una discreta tendencia que parece querer recortar esas diferencias.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Francisca Almodovar (Hospital Universitario Fundación de Alcorcón)
Macarena Alpañés (Hospital Universitario Ramón y Cajal)
Victor Andía (Hospital General Universitario Gregorio Marañón)
Teresa Antón (Hospital Universitario de Móstoles)
Jesús Argente (Hospital Infantil Universitario del Niño Jesús)
Alfonso Arranz (Hospital Universitario de la Princesa)
Sharona Azriel (Hospital Universitario Infanta Sofía)
Raquel Barrio (Hospital Universitario Ramón y Cajal, Servicio de Pediatría)
Marta Botella (Hospital Universitario Príncipe de Asturias)
Miguel Brito (Hospital Universitario Puerta de Hierro)
José Ramón Calle (Hospital Universitario Clínico de San Carlos)
Gloria Cánovas (Hospital Universitario de Fuenlabrada)
María Durán (Hospital Universitario de Getafe)
Icíar Galicia (Hospital Universitario de Torrejón)
Noemí González (Hospital Universitario de La Paz)
Arturo Lisbona (Hospital Central de la Defensa Gómez Ulla)
Purificación Martínez de Icaya (Hospital Universitario Severo Ochoa)
Inmaculada Moreno (Hospital Universitario Infanta Leonor)
Celestino Rodríguez (Hospital Universitario Doce de Octubre)
Clotilde Vázquez (Hospital Fundación Jiménez Díaz)