La aparición de un nódulo tiroideo se ha convertido en un hecho cotidiano en la práctica clínica diaria. Habitualmente, la adecuada evaluación del nódulo tiroideo requiere la realización de diversas pruebas diagnósticas y múltiples citas médicas, con la consiguiente demora diagnóstica. La instauración de una consulta de alta resolución de nódulo tiroideo evita en gran medida estos inconvenientes, condensando en una única cita todas las pruebas necesarias para la correcta evaluación del nódulo tiroideo. En este trabajo revisamos cuál debe ser la estructura diagnóstica y funcional de una consulta de alta resolución de nódulo tiroideo.
Appearance of a thyroid nodule has become a daily occurrence in clinical practice. Adequate thyroid nodule assessment requires several diagnostic tests and multiple medical appointments, which results in a substantial delay in diagnosis. Implementation of a high-resolution thyroid nodule clinic largely avoids these drawbacks by condensing in a single appointment all tests required for adequate evaluation of thyroid nodule. This paper reviews the diagnostic and functional structure of a high-resolution thyroid nodule clinic.
El hallazgo de un nódulo tiroideo es una situación muy frecuente en la práctica clínica diaria, que además se incrementa día a día por el amplio uso de pruebas radiológicas y por la creciente concienciación de los profesionales sanitarios1,2.
El principal objetivo en la evaluación de la enfermedad nodular tiroidea (ENT) debe ser diferenciar los nódulos tiroideos benignos de aquellos que presentan cáncer de tiroides. Para realizar adecuadamente esta distinción se requiere generalmente de 3 elementos principales: a) valoración endocrinológica; b) realización de ecografía tiroidea; y c) obtención de citología tiroidea3.
Este proceso diagnóstico lleva aparejado un importante cúmulo de citas médicas, notable demora y un significativo grado de molestias al paciente (pérdida de horas laborales, perjuicio económico y ansiedad por la tardanza en el diagnóstico).
En el mundo de la medicina actual maximizar la eficiencia y rentabilidad de cualquier estrategia diagnóstica debe ser perentorio. Conscientes de la importancia de este aspecto, diversos grupos nacionales han potenciado la implementación de consultas de alta resolución de nódulo tiroideo en la práctica clínica habitual, cuyo objetivo fundamental es aunar todas las exploraciones necesarias para el correcto diagnóstico de la ENT en un único acto médico, maximizando pues la eficiencia diagnóstica4–6.
En este artículo, fruto de la experiencia acumulada de 3 grandes grupos nacionales, exponemos la estructura diagnóstica y funcional de una consulta de alta resolución de nódulo tiroideo.
El problema clínico: el nódulo tiroideoUn nódulo tiroideo se define como una lesión discreta dentro de la glándula tiroidea que se diferencia radiológicamente del parénquima tiroideo que la rodea1.
Aunque un nódulo tiroideo puede deberse a diversos trastornos tiroideos y extratiroideos, en general la etiología benigna más frecuente suele ser un nódulo coloide, mientras que el hallazgo de malignidad corresponde principalmente a carcinoma papilar7.
El nódulo tiroideo es una enfermedad muy frecuente en la práctica clínica diaria. Su prevalencia aumenta linealmente con la edad, con la exposición a radiaciones y con el déficit de yodo. Su prevalencia es 10 veces mayor en el sexo femenino que en el masculino8. Por palpación un 4-8% de los adultos presenta nódulos, mediante estudios ecográficos se encuentran nódulos en el 20-67% de los pacientes1 y en necropsias el 50% de los sujetos estudiados tienen nódulos tiroideos9,10.
La actitud clínica ante un paciente con ENT se debe dirigir a descartar la presencia de malignidad, que asienta en el 5-15% de los nódulos tiroideos11. En el caso de malignidad en un determinado nódulo el diagnóstico temprano aumenta las posibilidades de que el cáncer tiroideo se encuentre circunscrito a la glándula y, dependiendo del tamaño, que pueda solucionarse exclusivamente con cirugía. El diagnóstico precoz del nódulo tiroideo es además de suma importancia para el paciente, que sufre considerable grado de angustia y cancerofobia hasta que se obtiene el diagnóstico citológico. Un retraso en el diagnóstico del nódulo tiroideo maligno aumenta las posibilidades de extensión extratiroidea del tumor y de una cirugía más agresiva y cara, así como de la necesidad de ablación de los restos tiroideos con radio-yodo, repercutiendo en la calidad de vida del paciente y en los costes asociados6.
Consulta de alta resolución de nódulo tiroideoPapel de una consulta de alta resolución de nódulo tiroideoEn el momento actual los sistemas sanitarios públicos afrontan el reto de que las poblaciones a las cuales sirven tengan acceso a una atención adecuada con recursos que son limitados. Estos recursos, además, en periodos de contracción económica, se ven aún más reducidos, por lo que las estrategias posibles ante esta situación son: a) reducir servicios o prestaciones; b) mantener prestaciones reduciendo su calidad; c) mejorar la eficiencia interna (hacer más con lo mismo, dejar de hacer lo que no aporta valor); y d) cualquier combinación de las anteriores12.
Por lo tanto, no es sorprendente que en estos momentos, donde la sostenibilidad de los diferentes sistemas nacionales de salud se ha convertido en un objetivo prioritario, mejorar la eficiencia diagnóstica sea una de las opciones más aconsejables13.
Un ejemplo perfecto de rentabilidad diagnóstica y eficiencia son las consultas de alta resolución, las cuales se basan en la colaboración simultánea de diversos especialistas y en la realización de múltiples pruebas diagnósticas. Las consultas de alta resolución han demostrado su superioridad sobre las consultas estándares en diferentes enfermedades (diabetes, carcinoma hepatocelular, insuficiencia cardíaca, cáncer de tiroides), tanto en resultados clínicos como en eficiencia económica14–17.
No hay duda de que la ENT se está convirtiendo en una importante carga sanitaria para los sistemas nacionales de salud, dada su elevada prevalencia y necesidad de seguimiento a largo plazo. Esta afirmación viene refrendada por el siguiente dato: si la incidencia anual estimada de aparición de nódulos tiroideos es del 0,1%, y en España existe una población estimada de 46.116.779 personas18, es esperable que anualmente se desarrollen en nuestro medio más de 46.000 nuevos nódulos tiroideos, los cuales deberán ser estudiados para descartar la presencia de malignidad en ellos.
Disponer, por tanto, de una estrategia diagnóstica para la ENT que sea capaz de diferenciar de forma precisa y eficiente los nódulos malignos de los benignos, que además minimice la iatrogenia inherente a todo proceso diagnóstico y que, por último, evite cirugías innecesarias y potencialmente dañinas, debe ser un requisito imprescindible en el abordaje de la ENT19.
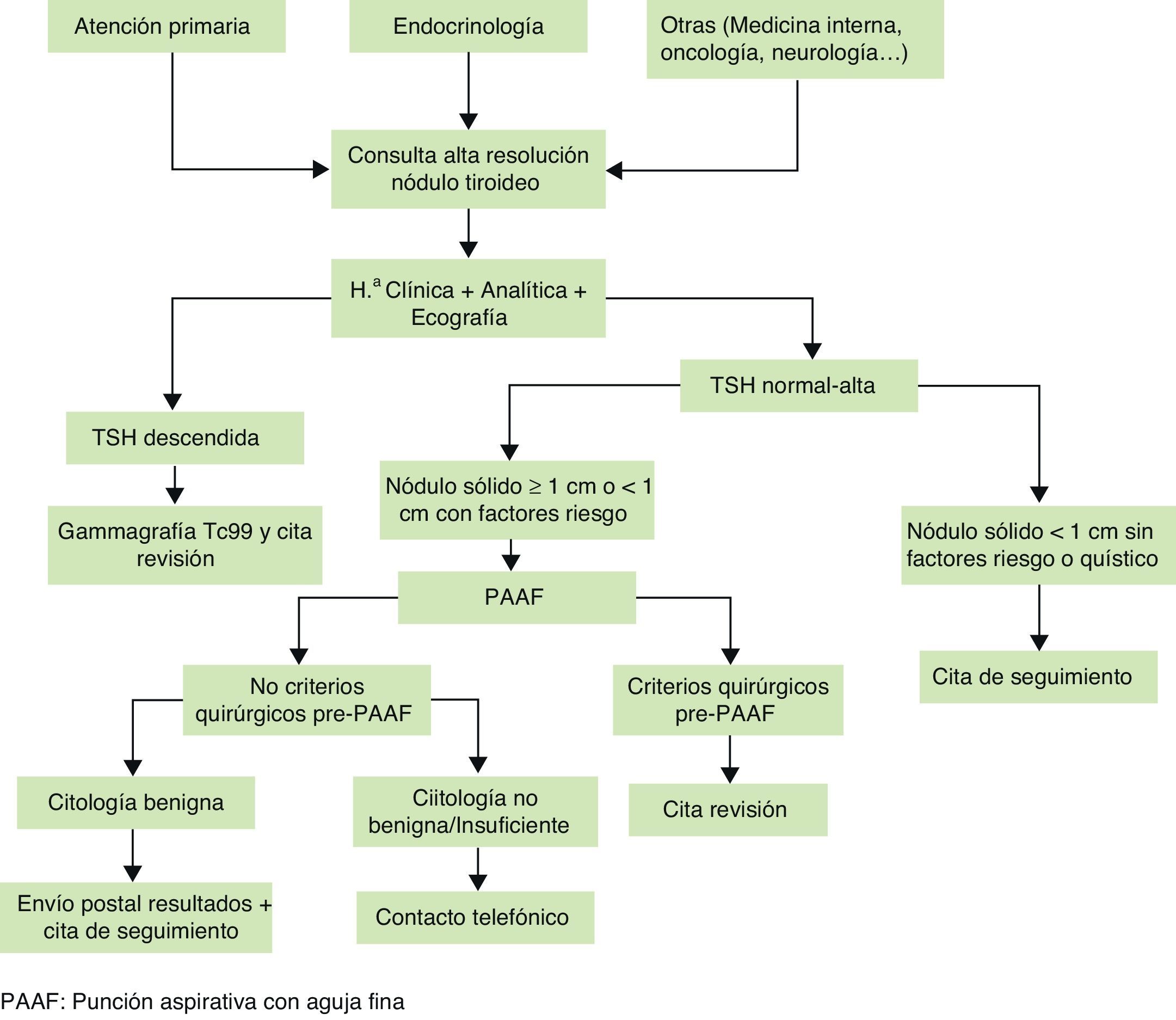
En respuesta a esta necesidad, la creación de consultas de alta resolución de nódulo tiroideo es una aproximación idónea. El espíritu de estas consultas es unificar en un mismo espacio físico y marco temporal la atención integral al nódulo tiroideo, realizando en el mismo día y en el mismo entorno la evaluación endocrinológica, la ecografía tiroidea y la punción aspirativa con aguja fina (PAAF). La integración de las distintas herramientas diagnósticas y el trabajo en equipo en el seno de la consulta de nódulo tiroideo consigue atender a un mayor número de pacientes por año, necesita menor número de pruebas diagnósticas y acorta los tiempos diagnósticos y terapéuticos, razones por lo cual su implantación se está extendiendo de forma progresiva4–6.
Hasta el momento 3 son los grupos nacionales que han publicado su experiencia con consultas de acto único de nódulo tiroideo, cuya organización y estructura se desarrollan en el siguiente apartado.
Revisión de las experiencias publicadasTofé-Povedano et al. fueron los primeros en comunicar sus resultados en el año 20094. En este modelo de consulta de alta resolución de nódulo tiroideo participan 3 endocrinólogos y 2 patólogos, siendo el propio endocrinólogo el que realiza la ecografía tiroidea (mediante una sonda de 6-13MHz) y la PAAF (utilizando agujas de 18-22G con palometa y jeringas de 10cc). No se utiliza anestesia local para la punción y se realizan 2-3 punciones por cada nódulo estudiado, sin comprobación in situ.
Sebastián-Ochoa et al. publicaron en 2011 su experiencia clínica en la consulta de alta resolución de nódulo tiroideo5. Este segundo modelo de consulta tiene una organización diferente, ya que en él participan un endocrinólogo, 3 radiólogos y 2 patólogos. El endocrinólogo es el que realiza la evaluación inicial, el radiólogo obtiene la ecografía tiroidea (con una sonda de 6-13MHz) y el patólogo hace la punción (guiado por el radiólogo), mediante una aguja de 21G conectada a una jeringa de 20ml de plástico. La punción tiroidea se hace sin anestesia local y se obtiene de cada nódulo una muestra. No se realiza comprobación in situ.
Por último, en el año 2012 Castells et al. publicaron sus resultados en la consulta monográfica de nódulo tiroideo6. En este modelo de consulta participa un endocrinólogo y un patólogo. El endocrinólogo realiza la ecografía tiroidea utilizando una sonda de 6-11MHz y hace la PAAF usando una aguja de 23-25G, adaptada a una jeringa desechable de 10ml. El número de punciones realizadas depende de las características del nódulo y tampoco se utiliza anestesia para la punción. En este modelo de consulta sí se valora in situ la citología.
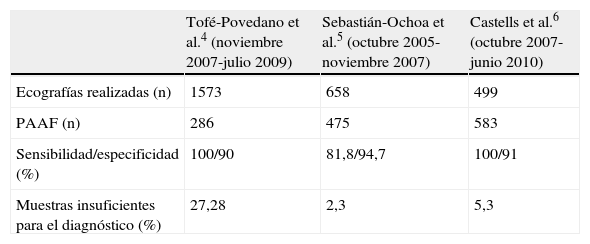
Como resumen global, en la tabla 1 mostramos los resultados obtenidos en cada consulta.
Comparativa de resultados en diferentes consultas de alta resolución de nódulo tiroideo
| Tofé-Povedano et al.4 (noviembre 2007-julio 2009) | Sebastián-Ochoa et al.5 (octubre 2005-noviembre 2007) | Castells et al.6 (octubre 2007-junio 2010) | |
| Ecografías realizadas (n) | 1573 | 658 | 499 |
| PAAF (n) | 286 | 475 | 583 |
| Sensibilidad/especificidad (%) | 100/90 | 81,8/94,7 | 100/91 |
| Muestras insuficientes para el diagnóstico (%) | 27,28 | 2,3 | 5,3 |
PAAF: punción aspirativa con aguja fina.
Tal y como comprobamos en las diferentes experiencias publicadas, no existe una única organización funcional posible ni un único modelo correcto de consulta de alta resolución de nódulo tiroideo, sino que cada unidad de endocrinología se ha adaptado a su situación funcional particular y ha organizado la consulta de nódulo tiroideo de la manera más eficiente posible.
Así, en 2 de los trabajos previamente reseñados, la ecografía y la PAAF las realiza el propio endocrinólogo. Esta aproximación diagnóstica es rentable y eficaz, ya que el endocrinólogo, con todos los elementos de juicio (datos clínicos, analítica con función tiroidea y resultados ecográficos), decide qué actitud terapéutica es la más conveniente20,21. Esta opción dota además de mayor autonomía al facultativo y ha demostrado ser coste-efectiva y eficaz en la reducción de tiempos de espera4,6. Señalar que un requisito imprescindible para que los resultados en este modelo de consulta sean satisfactorios es que se ha de adquirir una adecuada capacitación teórica y práctica en ecografía tiroidea, la cual se obtiene con la realización de al menos 100-125 exploraciones supervisadas (de las cuales un 70% deberían ser diagnósticas y el 30% eco-PAAF)20. Así, los resultados obtenidos en la punción tiroidea se relacionan claramente con la curva de aprendizaje y la experiencia previa en PAAF, tal y como se demuestra en el trabajo de Tofé-Povedano et al., donde el número de punciones aptas para el diagnóstico se fue incrementando paralelamente a la experiencia adquirida, y además fue mayor en los endocrinólogos previamente formados en PAAF tiroidea4.
Otro modelo posible de consulta de acto único de nódulo tiroideo se basa en una red diagnóstica coordinada entre diferentes servicios (endocrinología-radiología-anatomía patológica), donde la evaluación inicial sería realizada por el endocrinólogo, posteriormente la ecografía por el radiólogo y finalmente la PAAF por el anatomopatólogo, todo ello en el mismo día y en el mismo marco físico. Esta opción, válida igualmente, necesita de una adecuada coordinación y relación entre los servicios implicados, lo cual no siempre es sencillo5.
Lógicamente, los modelos de consulta de alta resolución de nódulo tiroideo presentados no son los únicos posibles y probablemente existan modelos alternativos factibles. Lo fundamental, de hecho, es que cada servicio médico implemente el modelo que más se adapte a su realidad clínica diaria y a la capacitación de sus profesionales, sin olvidar además que tras la creación de una consulta de nódulo tiroideo es capital realizar una evaluación de los resultados obtenidos, para identificar debilidades de la consulta y señalar posibles puntos de mejora, en pro de conseguir la estructura diagnóstica más eficaz y eficiente.
Criterios de derivación y organización funcionalEl criterio de derivación fundamental en la consulta de alta resolución de nódulo tiroideo debe ser la sospecha, hallazgo clínico (mediante exploración) o descubrimiento radiológico (mediante pruebas distintas a la ecografía tiroidea) de un nódulo tiroideo. Puesto que la consulta de alta resolución de nódulo tiroideo tiene como objetivo principal el estudio rápido y eficiente de la ENT, hay que seleccionar aquellos nódulos tiroideos que más se van a beneficiar del estudio en dicha consulta. Por ello, creemos que aquellos nódulos que son detectados por primera vez y que nunca han sido estudiados por ecografía ni por PAAF son los más prioritarios para derivar a la consulta de alta resolución, mientras que los nódulos ya conocidos y/o estudiados previamente no van a obtener un beneficio tan significativo.
Un requisito inexcusable en la correcta derivación a la consulta de alta resolución debe ser que todo paciente debe disponer de una analítica reciente con función tiroidea. La determinación de hormona estimulante del tiroides (TSH) debe ser imprescindible, mientras que la determinación de tiroxina libre (T4L) y anticuerpos antiperoxidasa (Ac TPO) es altamente recomendable22.
La consulta de alta resolución de nódulo tiroideo debería estar abierta a cualquier facultativo, siempre y cuando los criterios de derivación se cumplan adecuadamente. Lógicamente, el mayor porcentaje de pacientes procederá de endocrinología y atención primaria, pero también de otras especialidades (medicina interna, neurología, oncología…). Señalar que para que la derivación a la consulta de alta resolución sea adecuada es fundamental realizar un trabajo previo de difusión de los objetivos de la consulta y de los criterios de derivación.
Aunque la consulta de alta resolución de nódulo tiroideo está organizada y pensada como una consulta de acto único, esto no es sinónimo de que el resultado citológico se emita el mismo día de la visita médica, y de hecho en nuestros modelos de consulta el paciente recibe los resultados citológicos de forma diferida. Si bien es cierto que existen técnicas de tinción rápida (Diff-Quik) para extendidos citológicos secados al aire que permiten un diagnóstico en menos de 10min, estas técnicas, sin embargo, no son precisas para visualizar adecuadamente las hendiduras nucleares (característica citológica distintiva del carcinoma papilar de tiroides), o la cromatina nuclear «en sal y pimienta» (característica citológica típica del carcinoma medular), situaciones donde es preferible el uso de las tinciones de Papanicolaou o Romanowsky, ya que son más precisas y tienen menos tasas de falsos negativos, pero tienen como inconveniente que no permiten un diagnóstico citológico rápido como el Diff-Quik23.
Igualmente, que los resultados citológicos sean diferidos no debe aparejar inconveniente alguno, ya que al paciente, informado del procedimiento, se le derivan los resultados citológicos (disponibles en una semana) mediante correo postal, junto con las recomendaciones a seguir y la cita siguiente en el caso de ser necesaria (todo ello para evitar una nueva visita, ahorrando desplazamientos y pérdida de tiempo).
Como excepción a la norma general existen ciertas situaciones que requieren de citas de revisión:
- 1)
Pacientes que presentan TSH en el límite inferior o descendida, donde se realiza gammagrafía tiroidea para evaluar la funcionalidad nodular y según los resultados se decide la necesidad de PAAF24.
- 2)
Pacientes que presentan criterios quirúrgicos previos a la punción (por tamaño, existencia de sintomatología asociada, etc.), los cuales se citan tras tener disponibles los resultados citológicos (ya que estos pueden influir en el abordaje quirúrgico) y se derivan a cirugía.
- 3)
Pacientes cuyo resultado citológico requiera cirugía. En estos pacientes se concierta una cita de recogida de resultados, donde se explica al paciente los resultados obtenidos, se resuelven posibles dudas y se deriva a cirugía.
En la figura 1 mostramos esquemáticamente la estructura de la consulta de alta resolución de nódulo tiroideo.
Por último, subrayar que una consulta de alta resolución de nódulo tiroideo debería ser el lugar idóneo para introducir progresivamente las técnicas moleculares y radiológicas más novedosas relacionadas con la ENT. Con ello nos referimos a la determinación de ciertos marcadores tumorales que permitan detectar malignidad en un determinado nódulo25,26 y a la realización de técnicas radiológicas punteras, tal y como la elastografía27.
Seguimiento de la enfermedad nodular tiroidea en el seno de una consulta de nódulo tiroideoLa capacidad diagnóstica que tiene la consulta de alta resolución de nódulo tiroideo hace que recomendemos que los nódulos que se estudian inicialmente en esta consulta permanezcan en seguimiento por la misma, si bien cabe la opción de que tras el diagnóstico inicial se derive al paciente para seguimiento en la consulta de endocrinología general. Ya que en esta decisión pueden influir múltiples factores (profesionales involucrados, disponibilidad de citación, demora en las distintas consultas), cada servicio implicado debería adoptar la que mejor se adapte a sus posibilidades.
Los criterios de seguimiento del nódulo tiroideo en el seno de una consulta de alta resolución no difieren en realidad con los recomendados por los distintos consensos publicados28,29. Esto no debería extrañar, ya que el punto fuerte de las consultas de alta resolución no es introducir novedades en el seguimiento, sino ser más eficientes y rápidas en el diagnóstico. Así, en general se recomienda que todo nódulo tiroideo con citología benigna inicial se reevalúe a los 6-18 meses, existiendo 2 opciones según los resultados:
Si existe crecimiento nodular (definido como crecimiento superior a un 50% en volumen nodular o de al menos un 20% en 2 dimensiones del nódulo) debe realizarse una nueva PAAF. En caso de benignidad de la citología sería recomendable una nueva reevaluación ecográfica en 6-18 meses.
Si el nódulo permanece estable en tamaño (crecimiento inferior a un 50% en volumen nodular o menor del 20% en 2 dimensiones del nódulo) no es necesario realizar nueva PAAF y se podría aumentar el intervalo para la siguiente revisión ecográfica a 2-3 años, siempre que en este período de tiempo no se objetiven cambios clínicos que justifiquen una reevaluación previa.
Estas recomendaciones generales no son óbice para que en aquellos nódulos que no presenten cambios significativos en 2 revisiones consecutivas se pueda aumentar el intervalo de revisión a 2-3 años.
Por otra parte, el buen juicio clínico y el sentido común de cada facultativo debe ser un elemento imprescindible en el estudio de la ENT, y al igual que ocurre en otras enfermedades es crítico tener en cuenta factores como la edad del paciente, enfermedades subyacentes y la expectativa de vida. Estas consideraciones son importantes para evitar en la medida de lo posible estudios innecesarios que no vayan a reportar beneficios clínicos y que lo único que originen sean molestias y preocupaciones fútiles.
ConclusiónLa implementación de una consulta de alta resolución de nódulo tiroideo ha demostrado un aumento en la rentabilidad y eficiencia diagnóstica, reduciendo además la demora diagnóstica y disminuyendo las molestias al paciente. Por ello, la instauración de consultas de alta resolución de nódulo tiroideo debería ser un requerimiento sine qua non para obtener los máximos estándares en la atención médica de la ENT y su creación debería ser impulsada enérgicamente, adaptándose a las posibilidades organizativas y funcionales de cada servicio asistencial.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses relacionado con el presente documento.
FinanciaciónJosé Carlos Fernández-García es receptor de un contrato «Río Hortega», del Instituto de Salud Carlos III, Madrid (CM12/00059).