Dentro del diagnóstico de diabetes tipo 2 se incluyen múltiples situaciones clínicas y fisiopatológicas. La diabetes tipo 2 se caracteriza por una larga y cambiante historia natural. Las circunstancias y preferencias personales condicionan asimismo la eficacia y seguridad real de los fármacos empleados. En las últimas décadas se han ampliado y mejorado notablemente las opciones terapéuticas, sin embargo su eficacia sigue siendo limitada en la práctica clínica. El objetivo principal de reducción de las complicaciones macrovasculares no está completamente probado. Los efectos adversos, especialmente hipoglucemia y aumento de peso, son todavía frecuentes y reducen la adhesión al tratamiento. La pérdida constante de reserva insular endógena es el principal determinante de la necesidad de intensificación del tratamiento. Los tratamientos actuales no han demostrado mejorar la masa/función de las células beta a largo plazo. Es deseable seguir avanzando para conseguir tratamientos farmacológicos que ofrezcan soluciones sostenibles a largo plazo y adaptables a las circunstancias individuales y preferencias de los pacientes con diabetes mellitus.
Diagnosis of type 2 diabetes mellitus encompasses multiple pathophysiological and clinical situations. Type 2 diabetes mellitus is characterized by a long and changing natural history. Personal circumstances and preferences also condition the actual effectiveness and safety of drugs used. In recent decades, modern drugs have markedly expanded and improved therapeutic options. However, their effectiveness remains limited in clinical practice. The main objective of decreasing macrovascular complications is not fully proven. Adverse events, especially hypoglycemia and weight gain, are still frequent and decrease treatment adherence. The constant loss of endogenous islet cell reserve is the main determinant of the need for intensified therapies. Current treatments have failed to improve long-term beta cell mass/function. It is desirable to move forward to obtain new drugs that offer solutions sustainable in the long term. These drugs should be able to fit the individual circumstances and preferences of patients with diabetes mellitus.
Bajo el nombre de diabetes mellitus (DM) englobamos múltiples enfermedades caracterizadas principalmente por un control inadecuado del metabolismo hidrocarbonado. Se trata en su mayoría de enfermedades con curso crónico en las que la alteración en la gestión de los macronutrientes y otros fenómenos asociados (inflamación, estado protrombótico…) pueden causar complicaciones en cualquier órgano, si bien, las más frecuentes e invalidantes son las vasculares. La DM es una de las causas de morbimortalidad más importante y creciente en el mundo.
Esta heterogeneidad y complejidad fisiopatológica hace impensable un tratamiento único y sencillo. Además del imprescindible y sostenido abordaje mediante medidas de estilo de vida, casi desde el diagnóstico el tratamiento farmacológico es actualmente multifactorial.
El tipo de DM más frecuente es la DM tipo 2 (DM2), que podría corresponder a un 90% de los casos de DM1. Sin embargo, dentro de este diagnóstico es evidente que se incluyen fenotipos con una base genética, fisiopatología y comportamiento clínicos muy diferentes. Así mismo, el momento de la historia natural de la enfermedad en el que se encuentra cada paciente demanda medidas diferentes. Por último, pero en absoluto menos importante, las características individuales influyen enormemente en la potencial eficacia y seguridad de cada opción terapéutica.
En las últimas décadas el tratamiento farmacológico de la DM ha incorporado interesantísimas nuevas opciones, tanto como modificaciones de clases terapéuticas ya conocidas (nuevas insulinas, sulfonilureas…) como por la aparición de familias de fármacos con mecanismos de acción nuevos. En esta revisión intentaremos describir objetivos no cubiertos hasta el momento en el abordaje farmacológico de la DM con la intención de identificar nuevos retos para el tratamiento de la DM en el futuro.
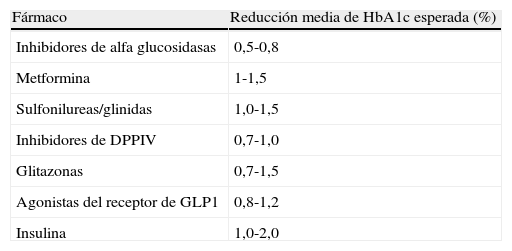
Eficacia de los tratamientos actuales de la diabetesEficacia antihiperglucemianteEl tratamiento intensivo dirigido a alcanzar un nivel de hemoglobina glucosilada A1c (HbA1c) inferior al 7% disminuye sustancialmente la incidencia de enfermedad microvascular en pacientes con DM2. La eficacia de los tratamientos orales para la DM (medida como reducción de HbA1c) está en torno al 1% (tabla 1)3. Si bien el tratamiento con insulina se ha considerado tradicionalmente como de potencia hipoglucemiante ilimitada, en la práctica clínica es difícil conseguir el objetivo de HbA1c con las estrategias y formulaciones actuales. Incluso utilizando estrategias intensivas para el control de la DM2 como el tratamiento con múltiples dosis de insulina basal-bolus se consigue una HbA1c<7% en menos del 60% de los pacientes, como prueban los metaanálisis publicados4,5.
Eficacia hipoglucemiante de fármacos para la diabetes tipo 2
| Fármaco | Reducción media de HbA1c esperada (%) |
| Inhibidores de alfa glucosidasas | 0,5-0,8 |
| Metformina | 1-1,5 |
| Sulfonilureas/glinidas | 1,0-1,5 |
| Inhibidores de DPPIV | 0,7-1,0 |
| Glitazonas | 0,7-1,5 |
| Agonistas del receptor de GLP1 | 0,8-1,2 |
| Insulina | 1,0-2,0 |
HbA1c: hemoglobina glucosilada A1c; DPPIV: dipeptidil peptidasa iv; GLP1: péptido similar al glucagón tipo 1 (glucagon-like peptide 1).
Modificada de Giugliano et al.4.
Los nuevos agonistas del receptor de GLP1 (GLP1ar) pueden conseguir reducciones de HbA1c mayores que algunos fármacos orales (−0.97% [intervalo de confianza del 95% −1,13 a −0,81%])6, especialmente los GLP1ar de larga duración respecto a los inhibidores de DPPIV7. Además aportan ventajas asociadas en reducción de peso y presión arterial. Pero sigue siendo un tratamiento limitado por la presencia de efectos indeseados gastrointestinales, coste y falta de experiencia de uso a largo plazo.
Eficacia en control global de factores de riesgo cardiovascularEl efecto beneficioso de la terapia intensiva sobre la enfermedad macrovascular no está completamente probado8. Dos metaanálisis de estudios clínicos que evaluaron el tratamiento estándar vs. intensivo en reducción de riesgo cardiovascular (CV) concluyeron que la terapia intensiva redujo significativamente el riesgo de eventos CV pero no muerte CV o mortalidad por todas las causas9,10.
Los datos más recientes confirman que estamos muy lejos de conseguir los objetivos de control propuestos en DM2. En 2013 se publicaron en New England Journal of Medicine los resultados del estudio National Health and Nutrition Examination Survey correspondientes al periodo 1999-201011. Pese a constatar mejoría en estos años, entre el 33,4 y el 48,7% de los pacientes no cumplen los objetivos relativos a control glucémico (HbA1c), lipídico (colesterol LDL), peso y presión arterial. En un trabajo con datos de 286.791 pacientes realizado en España (estudio Econtrol), solo el 12,1% de los adultos con DM2 alcanzan los objetivos de HbA1c<7%, colesterol LDL<100mg/dL y presión arterial<130/80mmHg12.
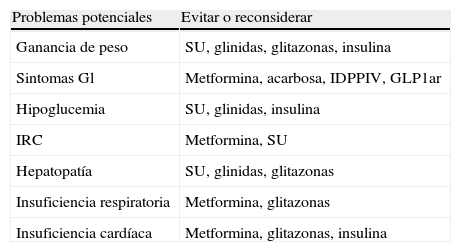
Efectos adversos asociados a los tratamientos actualesLos tratamientos empleados para la DM2 se asocian con efectos adversos frecuentes y, en algún caso, potencialmente graves (tabla 2). Los más habituales con las terapias clásicas son la hipoglucemia y el aumento de peso.
Posibles problemas asociados a las opciones de tratamiento farmacológico
| Problemas potenciales | Evitar o reconsiderar |
| Ganancia de peso | SU, glinidas, glitazonas, insulina |
| Sintomas Gl | Metformina, acarbosa, IDPPIV, GLP1ar |
| Hipoglucemia | SU, glinidas, insulina |
| IRC | Metformina, SU |
| Hepatopatía | SU, glinidas, glitazonas |
| Insuficiencia respiratoria | Metformina, glitazonas |
| Insuficiencia cardíaca | Metformina, glitazonas, insulina |
GI: gastrointestinales; GLP1ar: agonistas del receptor de GLP1; IRC: insuficiencia renal crónica; IDPPIV: inhibidores de la dipeptidil peptidasa iv; SU: sulfonilureas.
Modificada de Rydén et al.13.
La intensificación del tratamiento en DM2 (fundamentalmente con el objetivo de reducción de riesgo CV) se ha asociado con aumento de peso con los tratamientos empleados hasta el momento. Un interesante análisis post hoc del estudio Action to Control Cardiovascular Risk in Diabetes describe el incremento de peso observado en el brazo de tratamiento intensivo (+3kg) y convencional (+0,3) y señala los posibles factores asociados14. Si bien concluye que el tratamiento farmacológico solo sería responsable del 15% del incremento de peso, los datos crudos señalan importantes diferencias según los tratamientos empleados: los pacientes en tratamiento intensivo que no usaron insulina ni tiazolidindionas redujeron su peso 2,9kg, sin embargo los pacientes en este mismo grupo que usaron ambos tratamientos lo aumentaron entre 4,6 y 5,3kg.
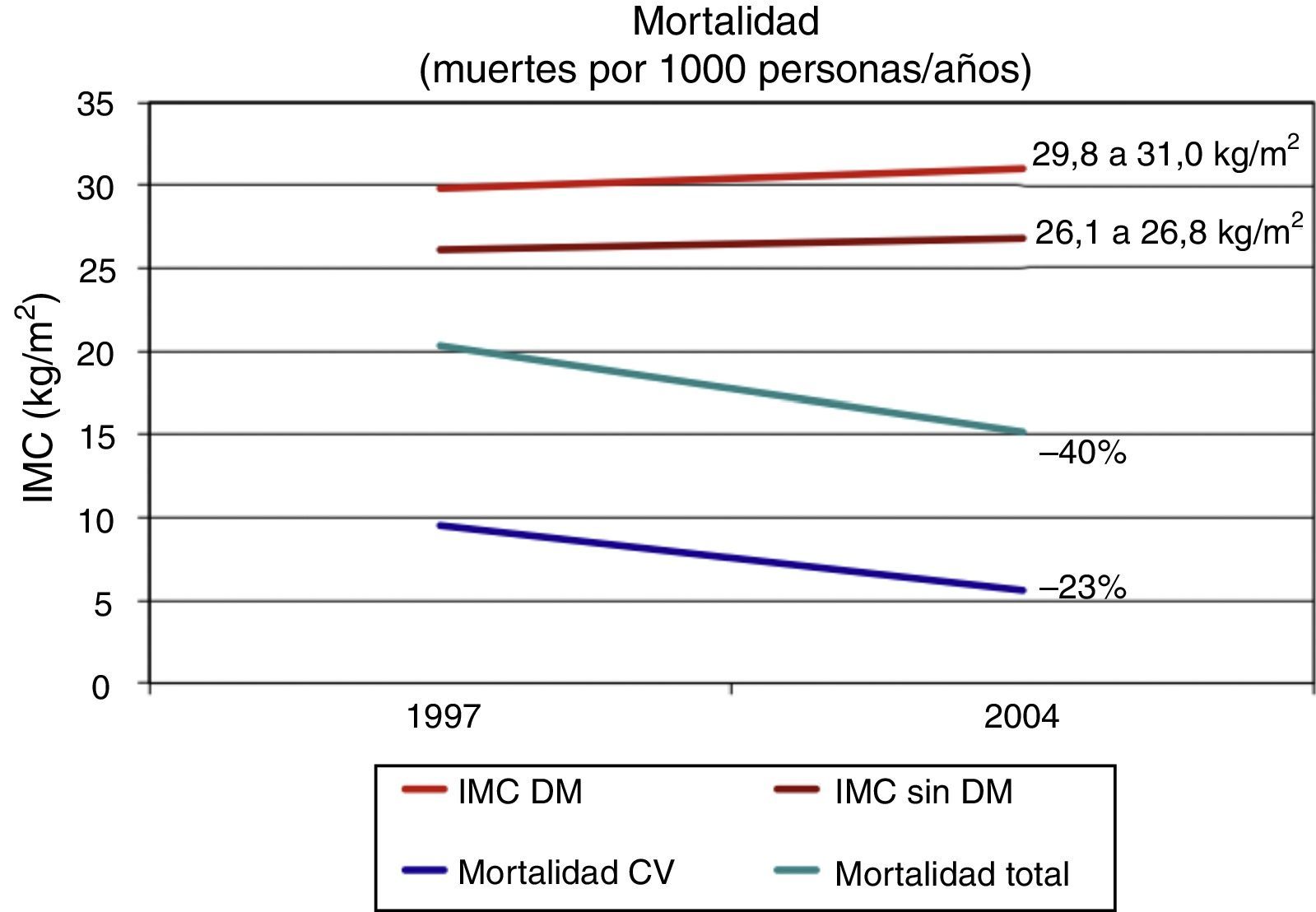
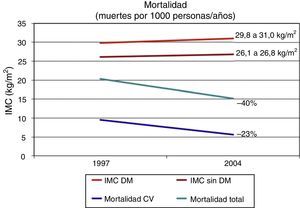
La presencia de DM se asocia con una reducción en la esperanza de vida que se había cifrado en 10 años para personas diagnosticadas en la edad media de la vida15. Algunos datos epidemiológicos sugieren que la tasa de morbimortalidad en personas con DM de países desarrollados se ha reducido claramente. El National Health Interview Surveys analiza cada año datos de 107.000 ciudadanos norteamericanos no institucionalizados. En un estudio publicado por Gregg et al. se utilizaron datos procedentes del National Health Interview Surveys correspondientes a 242.383 adultos de≥18 años de las encuestas de 1997–2004, con un seguimiento de su estatus vital hasta diciembre de 2006 (10 años)16. En un análisis ajustado para múltiples variables, la mortalidad de causa CV se redujo un 40% y la mortalidad de cualquier causa un 23% desde 1997 a 2004 en personas con DM. Este estudio vuelve a confirmar, sin embargo, nuestra dificultad en la reducción de la obesidad, pues en ese mismo periodo el índice de masa corporal en personas con DM aumentó de 29,8 a 31,0kg/m2 (fig. 1).
Tendencias en las tasas de mortalidad total y cardiovascular (CV) e índice de masa corporal (IMC) entre adultos estadounidenses (n=242.383) con (DM) y sin diabetes (sin DM) entre 1997 y 2004.
Fuente: Gregg et al.16.
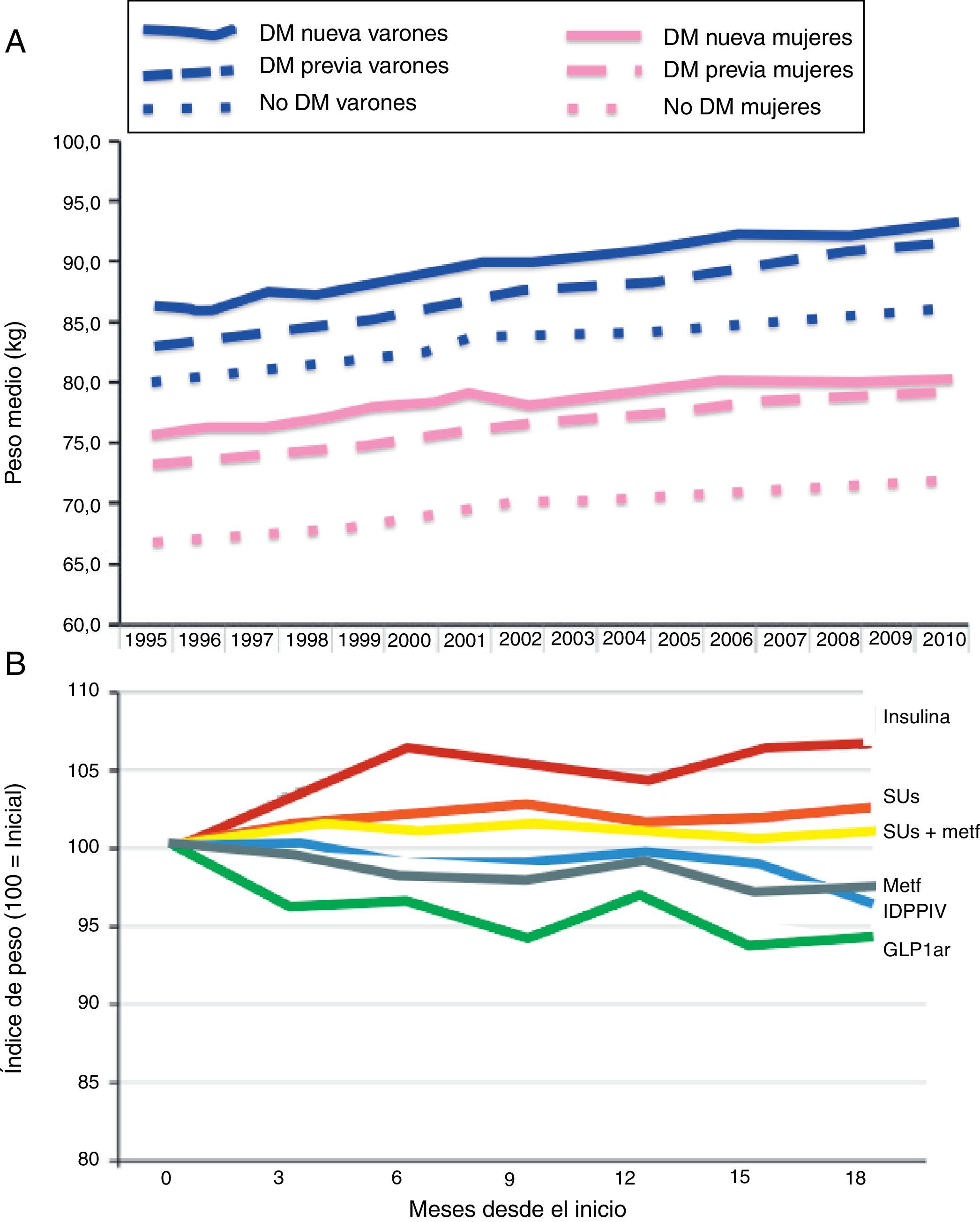
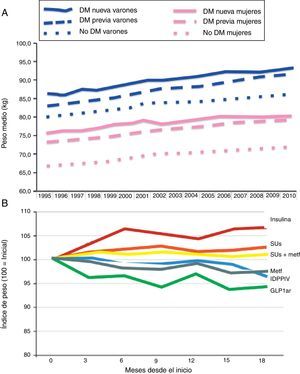
Los estudios epidemiológicos muestran claramente un constante aumento de peso en la población con DM2. Esta tendencia secular parece haberse reducido gracias a la incorporación reciente de nuevos tratamientos incretinmiméticos: inhibidores de DPPIV y GLP1ar. Morgan et al. revisaron datos obtenidos en 350 centros de atención primaria en Reino Unido, correspondientes a 10 millones de pacientes, de los cuales 184.474 con DM (2010), en el periodo comprendido entre 1995 y 201017. Como puede verse en la figura 2, el uso de estos fármacos parece estar implicado en una tendencia menor al aumento de peso en estos pacientes. Otras opciones en el futuro (inhibidores de la proteína cotransportadora de sodio-glucosa tipo 2, etc.) deberían intentar invertirla.
Tendencias seculares en el cambio de peso en personas con DM2 (A) e impacto de tratamientos antihiperglucemiantes alternativos (B). IDPPIV:inhibidores de dipeptidil peptidasa IV; GLP1ar: agonistas del receptor del péptido similar al glucagón tipo 1); SUs: sulfonilureas.Fuentes: Modificado de Morgan C et al.17.
Posiblemente el efecto adverso más limitante en el uso de fármacos para la DM es la hipoglucemia. Supone una importante causa de falta de adhesión y, posiblemente, incrementa la mortalidad, el riesgo CV y de ingreso hospitalario18,19. En un reciente estudio se revisaron los fármacos o clases terapéuticas asociados con ingresos hospitalarios urgentes en personas mayores de 65 años20. Las insulinas y los agentes antidiabéticos orales se situaron en segundo y cuarto lugar respectivamente en frecuencia de estos ingresos. Los tratamientos de tipo endocrinológico supusieron el 42,1% de todos los ingresos urgentes en esta población, y en el 94,6% de ellos el motivo fue la hipoglucemia20.
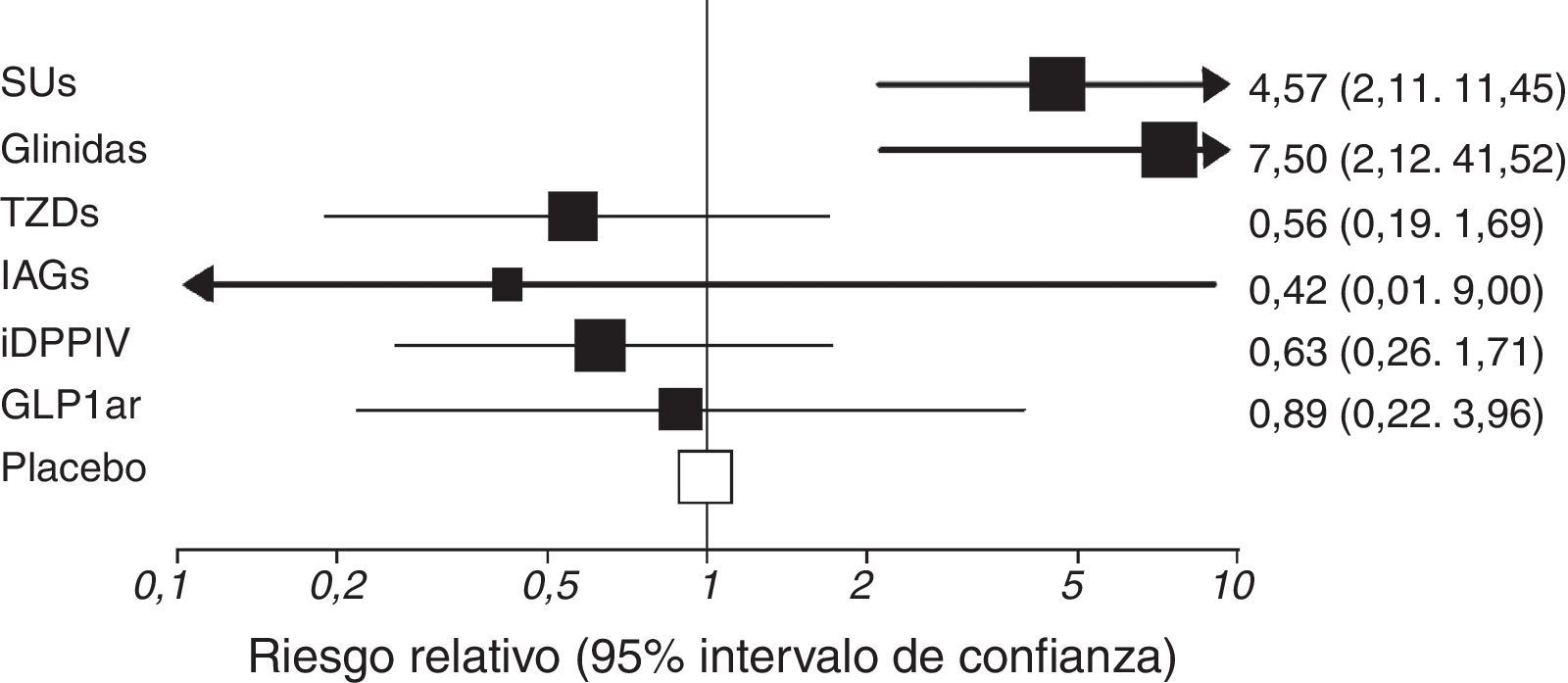
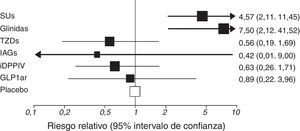
El riesgo de hipoglucemia es muy diferente según el tratamiento empleado y sus combinaciones (fig. 3)21. Es menor con los tratamientos más recientes (incretinmiméticos, inhibidores de la proteína cotransportadora de sodio-glucosa tipo 2…) y es esperable que en el futuro sigan desarrollándose moléculas que minimicen esta importante complicación aguda.
Riesgo de hipoglucemia asociado a diferentes tratamientos para la diabetes tipo 2 añadidos a metformina. IAGs: inhibidores de alfa glucosidasas; iDPPIV: Inhibidores de dipeptidil peptidasa IV; GLP1ar: agonistas del receptor del péptido similar al glucagón tipo 1; SUs: sulfonilureas; TZDs: tiazolidindionas.
Fuente Phung et al.21.
Todos los tratamientos actuales se asocian con potenciales efectos adversos (tabla 2). Si bien no son mayoritariamente graves, sí son frecuentes y responsables de una considerable tasa de abandonos.
Tomemos como ejemplo el fármaco actualmente de primera elección, la metformina. La tasa de pacientes con efectos adversos gastrointestinales publicada varía enormemente (5-50%)22. En la práctica clínica el abandono de este tratamiento es más frecuente de lo que se describe académicamente. A este porcentaje hay que sumar aquellos que presentan contraindicaciones para su uso. En muchos de estos pacientes el uso de glitazonas tampoco se considera oportuno por sus propias limitaciones y efectos secundarios, lo que nos deja un nicho importante de pacientes sin ningún tratamiento insulinosensibilizador específico.
Sostenibilidad de la eficacia a largo plazo: preservación de la célula betaLa pérdida de la secreción adecuada de insulina es el fenómeno fisiopatológico clave en el comienzo y desarrollo de la DM23. En las personas con DM2 incluye alteraciones cualitativas (pérdida de la primera fase de secreción en respuesta a la ingesta, pérdida de pulsatilidad normal…) y cuantitativas (reducción de masa celular beta/reserva insular endógena)24. La disminución de la reserva insular endógena marca la progresión en la historia natural de la DM2 y la constante necesidad de incrementar el tratamiento farmacológico hasta la introducción del tratamiento con insulina exógena25. La duración del efecto de los fármacos no insulínicos actuales está limitada por la pérdida de masa y funcionalidad de la célula beta pancreática26. La mejoría en el control glucémico supone en sí misma un alivio para el normal funcionamiento de la masa celular beta remanente, pero este efecto es transitorio27. Varias clases farmacológicas (glitazonas, incretinmiméticos) han mostrado resultados in vitro que indican mejoría en la masa/función celular beta28,29. Esto no se ha traducido hasta ahora en pruebas de una sostenibilidad de su eficacia en el largo plazo (más de 3-5 años) en uso clínico en humanos como demanda una enfermedad crónica como la DM2.
Objetivos no contemplados con los tratamientos actualesOtras caras del complejo prisma de la DM e insulinorresistencia no son específicamente abordadas por los tratamientos actuales.
Inflamación/estrés oxidativoExiste una relación bidireccional entre inflamación e insulinorresistencia-DM2. Posiblemente un estado proinflamatorio esté implicado en el origen de la DM2 y, también, la DM2 genera inflamación30,31. Parte del riesgo CV asociado a la DM2 puede estar causado por la inflamación/estrés oxidativo32. También la secreción de insulina por la célula beta puede verse amenazada por mecanismos inflamatorios que median en los conocidos fenómenos de gluco y lipotoxicidad27. Algunos fármacos en desarrollo actúan específicamente sobre estas dianas y podrían aportar beneficios adicionales a los puramente antihiperglucemiantes33.
Estado protrombóticoLa DM2 genera un estado protrombótico que aumenta el riesgo de eventos CV isquémicos34; uno de ellos es el accidente cerebrovascular. Con el tratamiento hipoglucemiante el riesgo de ictus se modifica comparativamente menos que otros eventos CV mayores como el infarto de miocardio35,36. En general, este estado protrombótico no controlado por las terapias antidiabéticas actuales puede contribuir al relativo fracaso en la reducción de complicaciones macrovasculares.
Tratamiento individualizadoPese a que el consenso de tratamiento de la DM2 más utilizado (ADA-EASD 2012)37 tiene como uno de sus principales objetivos estimular un tratamiento individualizado, muchos profesionales aplican rígidos algoritmos de tratamiento farmacológico.
Actualmente es necesario un periodo de tratamiento largo para demostrar la ineficacia/intolerancia de los fármacos. Avances en farmacogenómica y otros datos clínicos deberían permitir preseleccionar de forma individualizada los fármacos a usar.
Un tratamiento farmacológico ideal debería permitir seleccionar fármacos:
- •
con acciones orientadas a las alteraciones fisiopatológicas concretas presentes en ese individuo en cada momento de su historia natural,
- •
cuya posología y modo de acción se adapten a las preferencias y estilo de vida del paciente,
- •
que previsiblemente tengan un cociente beneficio/riesgo alto determinado por el perfil clínico y genético de cada paciente.
En las últimas décadas se han producido avances enormes en el tratamiento de la DM2. Se han reducido las complicaciones asociadas y mejorado la esperanza de vida de las personas con DM2. Sin embargo, en una enfermedad de alta y creciente prevalencia siguen existiendo limitaciones importantes en la eficacia y seguridad de las opciones actuales. Muchas alteraciones fisiopatológicas subyacen en la DM2 y presenta múltiples formas clínicas que no siempre pueden ser adecuadamente abordadas con la farmacopea actual. Es deseable seguir avanzando para conseguir tratamientos farmacológicos que ofrezcan soluciones sostenibles a largo plazo y adaptables a las circunstancias y preferencias individuales de los pacientes con DM.
Conflicto de interesesF. Gomez-Peralta. Investigador: L, SA, NN, B; ponente/consultor: L, N, NN, AZ, BMS, E, MSD, GSK.
C. Abreu Padín. Investigador: L, SA, NN, B; ponente/consultor: A, L, N, NN, AZ, BMS, E, MSD.
Laboratorios: AZ: Astra-Zeneca; B: Boehringer Ingelheim; BMS: Bristol-Myers Squibb; E: Esteve; GSK: Glaxo Smith Kline; L: Lilly; MSD: MSD; N: Novartis; NN: Novo Nordisk; SA: Sanofi-Aventis.