Estimar el grado de control glucémico y los factores relacionados en pacientes con diabetes mellitus (DM) atendidos por equipos de atención primaria de todo el territorio español.
Material y métodosDiseño transversal multicéntrico, realizado a partir de un cuestionario estructurado aplicado a sujetos diabéticos atendidos consecutivamente durante el periodo enero-agosto de 2007. Se analizaron 3 grupos: diabetes mellitus tipo 1 (DM1), DM2 no tratados con insulina y DM2 en tratamiento con insulina. El diagnóstico de DM se realizó según criterios de la American Diabetes Association (ADA). El grado de control satisfactorio se estableció en glucohemoglobina (HbA1c)≤7%. Se recogieron variables sociodemográficas y clínicas, antecedentes personales y complicaciones clínicas. Los factores asociados al control se estudiaron mediante análisis de regresión logística múltiple.
ResultadosSe reclutó a 679 pacientes, clasificados en DM1 (11,5%), DM2 con insulina (26,2%) y DM2 no tratados con insulina (62,3%). La media de edad fue 65,2 ± 13,7 años; el 52,4% eran mujeres; el 35,6% tenía obesidad; el 86%, dislipemia, y el 78,9%, hipertensión. El 53,1% (intervalo de confianza, 49,3-56,9) tuvo un control satisfactorio (por grupos: el 31,5, el 32,7 y el 65,4% respectivamente; p<0,001). Como factores predictivos del control insatisfactorio se hallaron: edad (odds ratio [OR]=0,984), el tiempo de evolución (OR=1,033) y el tratamiento con insulina (OR=4,054) (p<0,001). El 5,8% de los sujetos cumplían todos los objetivos recomendados por la ADA.
ConclusionesEl control glucémico de los pacientes es mejorable. Sólo 1 de cada 2 pacientes con DM atendidos en atención primaria presenta un control glucémico adecuado. El porcentaje de pacientes con un control glucémico satisfactorio en el grupo de pacientes en tratamiento con insulina (tipo 1 y 2) fue la mitad que el de los pacientes no tratados con insulina.
To assess the degree of glycemic control and its associated factors in patients with diabetes mellitus (DM) attended by primary care teams in Spain.
Material and methodsA cross-sectional multicenter study was carried out using a structured questionnaire in diabetic patients consecutively attended from January to August 2007. Three groups were assessed: patients with type 1 diabetes mellitus (DM) and those with insulintreated or non-insulin-treated type 2 DM. The diagnosis of DM was established according to the American Diabetes Association (ADA) criteria. Good glycemic control was defined as a glycated hemoglobin (HbA1c) value≤7%. Sociodemographic characteristics, medical history, and clinical complications were collected. Factors associated with glycemic control were analyzed by means of multiple logistic regression analysis.
ResultsA total of 679 patients were included, classified into type 1 DM (11.5%), insulin-treated type 2 DM (26.2%) and noninsulin-treated type 2 DM (62.3%). The mean age was 65.2 ± 13.7 years, 52.4% were women, 35.6% were obese, 86.0%, were dyslipidemic and 78.9% had hypertension. A total of 53.1% (CI: 49.3-56.9) showed good glycemic control (distribution among groups: 31.5%, 32.7% and 65.4%, respectively; p<0.001). Predictive factors for unsatisfactory control were age (odds ratio [OR]=0.984), time from diagnosis (OR=1.033) and insulin treatment (OR=4.054) (p<0.001). Only 5.8% of the individuals achieved all the objectives recommended by the American Diabetes Association.
ConclusionsGlycemic control in diabetic patients can be improved. Only one in two patients with diabetes attended in primary care is properly controlled. The percentage of patients with satisfactory control in the insulin-treated group (types 1 and 2) was half that in the non-insulin-treated group.
La diabetes mellitus (DM) es una enfermedad crónica y progresiva de elevada prevalencia que produce una importante disminución de la esperanza de vida y de su calidad en las personas que la padecen1–5. Las complicaciones microvasculares y macrovasculares que van apareciendo como consecuencia de la progresión de la enfermedad tienen un papel importante en la morbimortalidad que sufren los pacientes.
El control glucémico, así como el control de los factores de riesgo cardiovascular, es la base para prevenir este tipo de complicaciones y para que la calidad de vida del paciente no se deteriore6. La relación entre complicaciones microangiopáticas y el control glucémico quedó confirmada en el estudio UKPDS (United Kingdom Prospective Diabetes Study)7, en el que se observó que los diabéticos tipo 2 bien controlados con glucohemoglobina (HbA1c) < 7% presentaban una reducción del 25% en las complicaciones microvasculares y del 16% en el infarto de miocardio. Otros estudios han demostrado que los pacientes con HbA1c < 7% tienen menores concentraciones de colesterol y triglicéridos y menor presión arterial sistólica que los pacientes con HbA1c del 9%8,9.
Se estima que en torno a un 42-56% de los pacientes diabéticos presenta un mal control glucémico10,11. Aunque no se conoce en profundidad las razones de este mal control, diversos estudios muestran que tanto la inercia terapéutica como el mal cumplimiento del paciente se encuentran en el mosaico de factores que parecen contribuir a este problema.
La progresividad de la enfermedad hace necesario realizar revisiones periódicas y reajustar el tratamiento en caso de que no se haya alcanzado los objetivos terapéuticos. Sin embargo, hay un porcentaje de pacientes que no están tratados adecuadamente debido a la inercia terapéutica; el clínico conoce el problema, pero no pone en marcha ninguna acción para corregirlo. En el caso de la DM, es muy común que este problema se haga especialmente palpable en el momento de la insulinización, aunque también puede darse en fases previas como el comienzo del tratamiento con antidiabéticos orales o la intensificación de éste12,13.
Como ya señalamos, las razones del mal control de la DM no sólo se sustentan en el proceder de los profesionales sanitarios, sino también en la actitud de los pacientes. En el caso de los pacientes que requieren insulina, el miedo que generan las inyecciones y las punciones capilares para conocer la glucemia a menudo retrasa el comienzo de la insulinización. Además, el paciente suele ser reticente a dar este paso, ya que supone una confirmación del empeoramiento de su enfermedad, que evidencia el fracaso del tratamiento con antidiabéticos orales14–16. En general, las tasas de adherencia a los tratamientos (con antidiabéticos orales o con insulina) son muy pobres, lo cual lógicamente tiene un gran impacto en su efectividad17,18.
En España, pocos estudios han valorado el grado de control glucémico de los pacientes diabéticos y sólo uno de ellos ha tratado de encontrar los factores relacionados (únicamente en DM2)10,19,20. El objetivo del estudio es evaluar el grado de control glucémico y sus factores relacionados en una serie de pacientes con DM1, con DM2 no tratados con insulina y con DM2 en tratamiento con insulina, en el marco de la práctica clínica habitual en atención primaria (AP) en España, según los objetivos recomendados en las guías de práctica clínica21,22.
MATERIAL Y MÉTODOSDiseño, población de estudio, criterios de selección y tamaño de la muestraSe efectuó un estudio epidemiológico transversal, realizado a partir de un cuestionario de recogida de datos, durante el periodo enero-agosto de 2007. El estudio se desarrolló en varios centros de AP de toda España y en condiciones de práctica médica habitual. Participaron 86 médicos de AP; cada uno debía reclutar a los primeros 8 pacientes que acudieran a consulta con un diagnóstico establecido de DM (tipo 1 o 2), de edad ≥ 18 años, según la siguiente distribución: 1 paciente con DM1, 5 pacientes con DM2 no tratados con insulina y 2 pacientes con DM2 en tratamiento con insulina. La selección de investigadores la llevó a cabo una Clinical Research Organization (CRO) coordinadora del estudio, de una selección aleatoria de centros de AP de toda España. El proyecto fue aprobado por el Comité Ético de Investigación Clínica de la Fundación Jordi Gol i Gorina (Barcelona).
El cálculo del tamaño de la muestra se estableció a partir de una prevalencia estimada de buen control del 42%, con una precisión del 4% y un error aleatorio del 5%. Suponiendo que debido a los requisitos del estudio se podía alcanzar hasta un 20% de pérdidas, el número mínimo de pacientes necesarios debía ser 680. Basándonos en fuentes españolas, se propuso una distribución por cuotas representativas (el 12,5% con DM1, el 25% con DM2 con insulina [DM2i] y el 62,5% con DM2 sin insulina [DM2ni]).
Variables y medidas recogidas en el estudioEl diagnóstico de DM se estableció según los criterios de la American Diabetes Association (ADA) y para la clasificación de los grupos de estudio se consideró la DM1 (inicio de la enfermedad antes de los 30 años y necesidad de insulina los primeros 2 años después del diagnóstico) y la DM2 (inicio de la enfermedad después de los 30 años sin necesidad de insulina los primeros 2 años después del diagnóstico). Las principales medidas registradas fueron: variables sociodemográficas (edad y sexo), estilo de vida (alcoholismo, fumador activo y ejercicio físico habitual), parámetros clínicos (última medición de presión arterial sistólica/diastólica, colesterol total, colesterol de las lipoproteínas de baja densidad [cLDL], colesterol de las lipoproteínas de alta densidad [cHDL], triglicéridos, albuminuria y creatinina), antecedentes patológicos de interés (nefropatía, cardiopatía isquémica [infarto agudo de miocardio, muerte súbita de origen cardiovascular y síndrome coronario agudo], accidente cerebrovascular [ictus y transitorio], historia de DM y su tratamiento [fecha de diagnóstico, antecedentes familiares]), fecha de inicio del tratamiento con insulina en pacientes con DM2 y tratamiento actual (dieta, antidiabéticos orales y pauta insulínica). También se registraron las complicaciones clínicas de la DM (afección ocular y pie diabético). Las complicaciones oculares incluyeron a los pacientes con retinopatía no proliferativa, retinopatía proliferativa o ceguera.
El grado de control glucémico se determinó en función del valor de la HbA1c del paciente (última determinación en los últimos 6 meses). Se consideró que el paciente presentaba un control glucémico insatisfactorio si la HbA1c era > 7%, según el criterio de consenso ADA-EASD (European Association for the Study of Diabetes) 2006 y ADA 2008. Como medida descriptiva del estado general de los pacientes, se calculó qué porcentaje cumplía cada uno de los criterios de la ADA de control de la DM, así como el porcentaje que los cumplía todos. La actitud terapéutica del personal sanitario ante el grado de control glucémico que presentaba el paciente se recogió a través de una cuestión directa en la que se preguntaba al clínico su intención de mantener o modificar el tratamiento (aumentar o reducir la dosis). Se analizaron las respuestas en función de los grupos segmentados por la concentración de HbA1c (> 7 y > 8%).
Aspectos éticos, base de datos y análisis estadísticoEn cumplimiento con la declaración de Helsinki, se recogió el consentimiento informado de cada paciente antes de su participación en el estudio y en todo momento se cumplió con la legislación nacional vigente sobre protección de datos. Se creó una base de datos informatizada, en eDM (electronic Data Management, basado en sistema Oracle), en la que se grabó la totalidad de los datos procedentes de los cuestionarios. No se realizó ningún tratamiento de los datos ausentes, y en todos los análisis estadísticos se emplearon únicamente los datos disponibles.
Se efectuó un análisis estadístico descriptivo con valores de porcentaje, media, desviación típica e intervalos de confianza (IC) del 95%. Las variables de tipo nominal se resumieron presentando el número y el porcentaje de pacientes, y en los casos de interés se compararon los porcentajes o proporciones independientes mediante el test de la χ2 o el test exacto de Fisher, según procediera. Para evaluar la normalidad de los datos se utilizó el test de Kolmogorov-Smirnov. En los casos en que era aplicable se calcularon las diferencias entre medias, y cuando se cumplían los supuestos de normalidad, se utilizó el test paramétrico (t de Student) para la comparación de medias de dos grupos independientes y el análisis de la varianza (ANOVA) para grupos independientes. En caso de anormalidad en la distribución, se utilizaron los tests no paramétricos apropiados. En la comparación de las medias de dos o más poblaciones independientes, se utilizó la prueba de Kruskal-Wallis o el test de Wilcoxon rank-sum (prueba de la U de Mann-Whitney). Para conocer en qué medida difería un valor promedio de otro, se aplicaron contrastes de comparaciones múltiples posteriores. Se realizó un análisis de regresión logística, con procedimiento paso a paso para la corrección del modelo, tomando como variable dependiente el grado de control satisfactorio de la DM. El umbral de significación que se adoptó para todas las pruebas fue 0,05 bilateral.
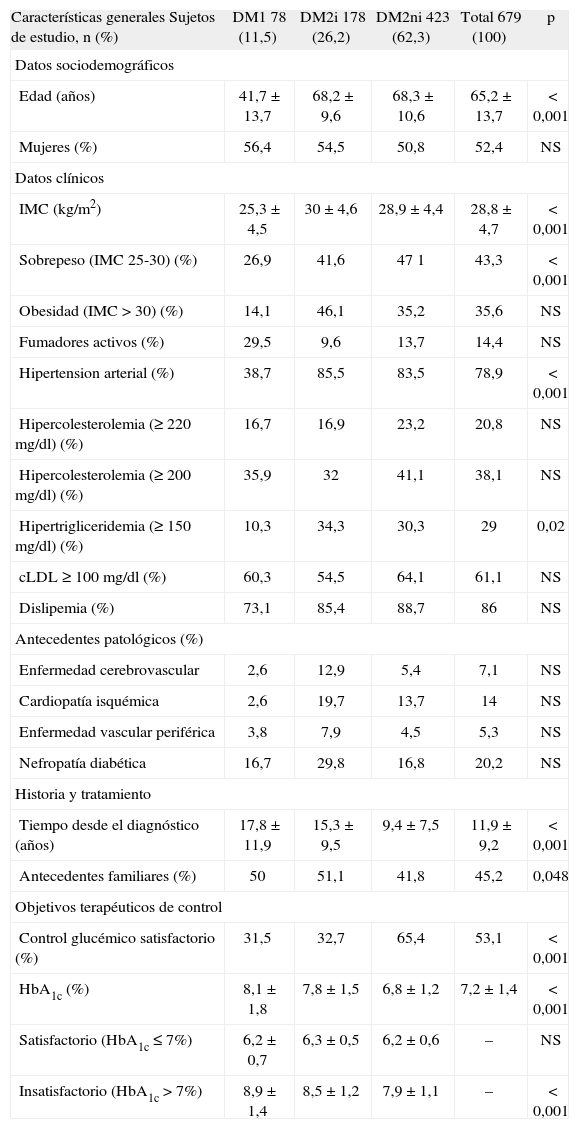
RESULTADOSCaracterísticas clínicas y demográficas de los pacientesSe reclutó a 679 pacientes, clasificados como DM1 (11,5%), DM2i (26,2%) y DM2ni (62,3%). Un paciente fue excluido por no cumplir con los criterios de inclusión (edad < 18 años). Las principales características sociodemográficas y clínicas y el grado de control metabólico de los pacientes con DM1 y DM2 (ambos grupos) se detallan en la tabla 1.
Distribución de las principales características sociodemográficas y clínicas y grado de control metabólico de los pacientes con diabetes mellitus tipo 1 y tipo 2 (tratados y no tratados con insulina) incluidos en el estudio
| Características generales Sujetos de estudio, n (%) | DM1 78 (11,5) | DM2i 178 (26,2) | DM2ni 423 (62,3) | Total 679 (100) | p |
| Datos sociodemográficos | |||||
| Edad (años) | 41,7 ± 13,7 | 68,2 ± 9,6 | 68,3 ± 10,6 | 65,2 ± 13,7 | < 0,001 |
| Mujeres (%) | 56,4 | 54,5 | 50,8 | 52,4 | NS |
| Datos clínicos | |||||
| IMC (kg/m2) | 25,3 ± 4,5 | 30 ± 4,6 | 28,9 ± 4,4 | 28,8 ± 4,7 | < 0,001 |
| Sobrepeso (IMC 25-30) (%) | 26,9 | 41,6 | 47 1 | 43,3 | < 0,001 |
| Obesidad (IMC > 30) (%) | 14,1 | 46,1 | 35,2 | 35,6 | NS |
| Fumadores activos (%) | 29,5 | 9,6 | 13,7 | 14,4 | NS |
| Hipertension arterial (%) | 38,7 | 85,5 | 83,5 | 78,9 | < 0,001 |
| Hipercolesterolemia (≥ 220 mg/dl) (%) | 16,7 | 16,9 | 23,2 | 20,8 | NS |
| Hipercolesterolemia (≥ 200 mg/dl) (%) | 35,9 | 32 | 41,1 | 38,1 | NS |
| Hipertrigliceridemia (≥ 150 mg/dl) (%) | 10,3 | 34,3 | 30,3 | 29 | 0,02 |
| cLDL ≥ 100 mg/dl (%) | 60,3 | 54,5 | 64,1 | 61,1 | NS |
| Dislipemia (%) | 73,1 | 85,4 | 88,7 | 86 | NS |
| Antecedentes patológicos (%) | |||||
| Enfermedad cerebrovascular | 2,6 | 12,9 | 5,4 | 7,1 | NS |
| Cardiopatía isquémica | 2,6 | 19,7 | 13,7 | 14 | NS |
| Enfermedad vascular periférica | 3,8 | 7,9 | 4,5 | 5,3 | NS |
| Nefropatía diabética | 16,7 | 29,8 | 16,8 | 20,2 | NS |
| Historia y tratamiento | |||||
| Tiempo desde el diagnóstico (años) | 17,8 ± 11,9 | 15,3 ± 9,5 | 9,4 ± 7,5 | 11,9 ± 9,2 | < 0,001 |
| Antecedentes familiares (%) | 50 | 51,1 | 41,8 | 45,2 | 0,048 |
| Objetivos terapéuticos de control | |||||
| Control glucémico satisfactorio (%) | 31,5 | 32,7 | 65,4 | 53,1 | < 0,001 |
| HbA1c (%) | 8,1 ± 1,8 | 7,8 ± 1,5 | 6,8 ± 1,2 | 7,2 ± 1,4 | < 0,001 |
| Satisfactorio (HbA1c ≤ 7%) | 6,2 ± 0,7 | 6,3 ± 0,5 | 6,2 ± 0,6 | – | NS |
| Insatisfactorio (HbA1c > 7%) | 8,9 ± 1,4 | 8,5 ± 1,2 | 7,9 ± 1,1 | – | < 0,001 |
cLDL: colesterol de las lipoproteínas de baja densidad; DM1: diabetes mellitus tipo 1; DM2i: diabetes mellitus tipo 2 en tratamiento con insulina; DM2ni: diabetes mellitus tipo 2 no tratados con insulina; HbA1c: glucohemoglobina; IMC: índice de masa corporal; NS: no significativo.
Se consideró que un sujeto era hipertenso si estaba tomando medicación antihipertensiva o si la medida de la presión arterial sistólica era > 130 mmHg o la presión arterial diastólica era > 80 mmHg. Se consideró que un paciente era dislipémico si estaba siendo tratado con agentes hipolipemiantes, tenía el cLDL > 100 mg/dl o los triglicéridos > 150 mg/dl.
Salvo otra indicación, los valores expresan media ± desviación estándar.
Del total de sujetos, la media de edad fue 65,2 años; el 52,4% eran mujeres y el 35,6%, obesos. Además, el 86% de los sujetos tenían dislipemia; el 78,9%, hipertensión arterial; el 45,2%, antecedentes familiares de DM; el 38,1%, concentraciones elevadas de colesterol (≥ 200 mg/dl); el 20,2%, nefropatía diabética, y el 14%, cardiopatía isquémica (en el 81,1% de los casos, posterior al diagnóstico de DM).
Por grupos (DM1, DM2i y DM2ni) los pacientes con DM1 tenían menor edad (41,7, 68,2 y 68,3 años; p < 0,001), menor IMC (25,3, 30 y 28,9; p < 0,001) y menor frecuencia de hipertensión arterial (38,7%, 85,5% y 83,5%; p < 0,001), respectivamente.
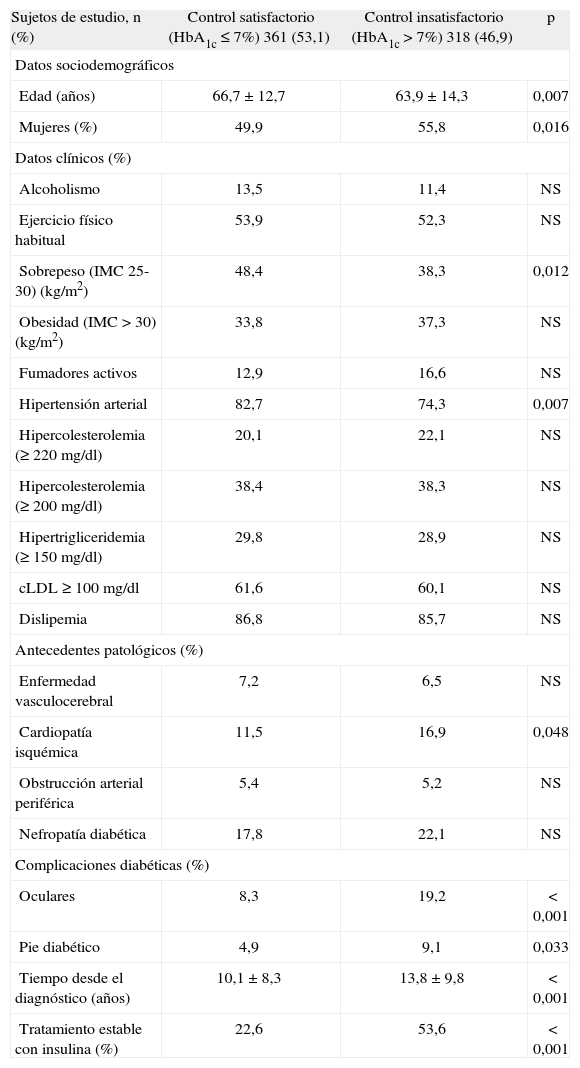
Control glucémico y variables asociadasEl 53,1% (49,3-56,9%) de los pacientes presentaron un control glucémico satisfactorio (HbA1c s 7%). Por grupos, fueron el 31,5% (DM1), el 32,7% (DM2i) y el 65,4% (DM2ni) respectivamente (p < 0,001). Los pacientes peor controlados presentaron mayor prevalencia de complicaciones diabéticas oculares (el 19,2 frente al 8,3%), pie diabético (el 9,1 frente al 4,9%) y cardiopatía isquémica (el 16,9 frente al 11,5%; p < 0,05). Un mayor porcentaje de los pacientes peor controlados estaba en tratamiento con insulina (el 53,6 frente al 22,6%; p < 0,001) y presentaba un tiempo de evolución más largo (13,8 frente a 10,1 años; p < 0,001). Se encontró un mayor porcentaje de mujeres en el grupo de pacientes con control insatisfactorio (el 55,8 frente al 49,9%; p = 0,016) (tabla 2).
Distribución de las principales variables de estudio según el grado de control satisfactorio o insatisfactorio de la diabetes mellitus
| Sujetos de estudio, n (%) | Control satisfactorio (HbA1c ≤ 7%) 361 (53,1) | Control insatisfactorio (HbA1c > 7%) 318 (46,9) | p |
| Datos sociodemográficos | |||
| Edad (años) | 66,7 ± 12,7 | 63,9 ± 14,3 | 0,007 |
| Mujeres (%) | 49,9 | 55,8 | 0,016 |
| Datos clínicos (%) | |||
| Alcoholismo | 13,5 | 11,4 | NS |
| Ejercicio físico habitual | 53,9 | 52,3 | NS |
| Sobrepeso (IMC 25-30) (kg/m2) | 48,4 | 38,3 | 0,012 |
| Obesidad (IMC > 30) (kg/m2) | 33,8 | 37,3 | NS |
| Fumadores activos | 12,9 | 16,6 | NS |
| Hipertensión arterial | 82,7 | 74,3 | 0,007 |
| Hipercolesterolemia (≥ 220 mg/dl) | 20,1 | 22,1 | NS |
| Hipercolesterolemia (≥ 200 mg/dl) | 38,4 | 38,3 | NS |
| Hipertrigliceridemia (≥ 150 mg/dl) | 29,8 | 28,9 | NS |
| cLDL ≥ 100 mg/dl | 61,6 | 60,1 | NS |
| Dislipemia | 86,8 | 85,7 | NS |
| Antecedentes patológicos (%) | |||
| Enfermedad vasculocerebral | 7,2 | 6,5 | NS |
| Cardiopatía isquémica | 11,5 | 16,9 | 0,048 |
| Obstrucción arterial periférica | 5,4 | 5,2 | NS |
| Nefropatía diabética | 17,8 | 22,1 | NS |
| Complicaciones diabéticas (%) | |||
| Oculares | 8,3 | 19,2 | < 0,001 |
| Pie diabético | 4,9 | 9,1 | 0,033 |
| Tiempo desde el diagnóstico (años) | 10,1 ± 8,3 | 13,8 ± 9,8 | < 0,001 |
| Tratamiento estable con insulina (%) | 22,6 | 53,6 | < 0,001 |
cLDL: colesterol de las lipoproteínas de baja densidad; DM1: diabetes mellitus tipo 1; DM2i: diabetes mellitus tipo 2 en tratamiento con insulina; DM2ni: diabetes mellitus tipo 2 no tratados con insulina; HbA1c: glucohemoglobina; IMC: índice de masa corporal; NS: no significativo.
Se consideró que un sujeto era hipertenso si estaba tomando medicación antihipertensiva o si la medida de la presión arterial sistólica era > 130 mmHg o la presión arterial diastólica era > 80 mmHg. Se consideró que un paciente era dislipémico si estaba siendo tratado con agentes hipolipemiantes, tenía el cLDL > 100 mg/dl o los triglicéridos > 150 mg/dl.
Salvo otra indicación, los valores expresan media ± desviación estándar.
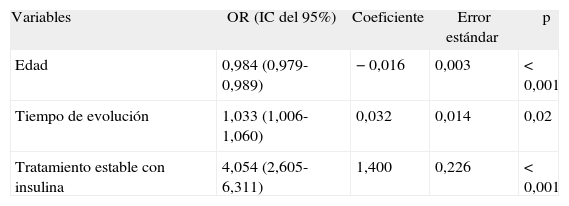
En el modelo logístico general (para la muestra total de pacientes) aparecen como factores predictivos del control glucémico la edad, el tiempo de diagnóstico de DM y el tratamiento con insulinización estable. Los pacientes de menor edad presentaban una probabilidad de control glucémico insatisfactorio ligeramente inferior (odds ratio [OR] = 0,9; IC, 0,8-1,1). Por contra, más tiempo desde el diagnóstico de DM se asoció a un mayor control glucémico insatisfactorio (OR = 0,984; IC, 0,979-0,989) y el tratamiento con insulina se asoció a una elevada probabilidad de control glucémico insatisfactorio (OR = 4,054; IC, 2,605-6,311; p < 0,001) (tabla 3). La prueba de Hosmer-Lemeshow nos confirmó el buen ajuste del modelo obtenido a los datos (χ2 = 5,051; p = 0,752).
Factores que se relacionan con el control glucémico de los pacientes con diabetes mellitus (muestra total). Resultados del análisis de regresión logística
| Variables | OR (IC del 95%) | Coeficiente | Error estándar | p |
| Edad | 0,984 (0,979-0,989) | −0,016 | 0,003 | < 0,001 |
| Tiempo de evolución | 1,033 (1,006-1,060) | 0,032 | 0,014 | 0,02 |
| Tratamiento estable con insulina | 4,054 (2,605-6,311) | 1,400 | 0,226 | < 0,001 |
IC: intervalo de confianza; OR: odds ratio.
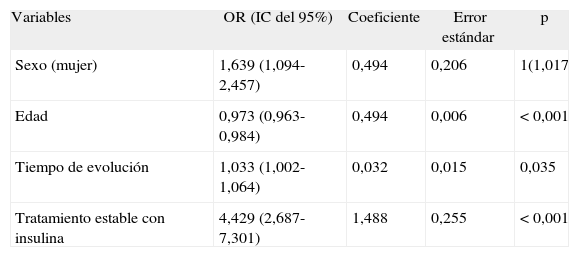
El modelo constituido por los pacientes con DM2 encontró asociación con las mismas tres variables que el modelo anterior, pero se añadió una cuarta que fue el sexo. Se encontró que el grado de control glucémico se asoció a las variables sexo, edad, el tiempo desde el diagnóstico de DM2 y el tratamiento con insulinización estable. La probabilidad de presentar un peor control glucémico (insatisfactorio) se asoció al tratamiento con insulina (OR = 4,429; IC, 2,687-7,301), el sexo femenino (OR = 1,639; IC, 1,094-2,457), el tiempo desde el diagnóstico (OR = 1,033; IC, 1,002-1,064) y la edad (OR = 0,973; IC, 0,963-0,984; p < 0,001) (tabla 4) La prueba de Hosmer-Lemeshow nos indicó el buen ajuste del modelo obtenido a los datos (χ2 = 5,151; p = 0,741).
Factores que se relacionan con el control glucémico de los pacientes con diabetes mellitus tipo 2. Resultados del análisis de regresión logística
| Variables | OR (IC del 95%) | Coeficiente | Error estándar | p |
| Sexo (mujer) | 1,639 (1,094-2,457) | 0,494 | 0,206 | 1(1,017 |
| Edad | 0,973 (0,963-0,984) | 0,494 | 0,006 | < 0,001 |
| Tiempo de evolución | 1,033 (1,002-1,064) | 0,032 | 0,015 | 0,035 |
| Tratamiento estable con insulina | 4,429 (2,687-7,301) | 1,488 | 0,255 | < 0,001 |
IC: intervalo de confianza; OR: odds ratio.
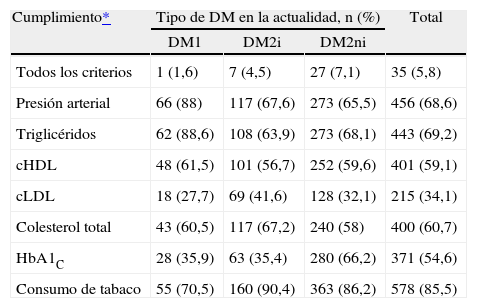
Con respecto a otros parámetros metabólicos y de control, destaca el elevado porcentaje de pacientes fuera de objetivos definidos por la ADA, si bien no hubo diferencia entre grupos salvo para la hipertrigliceridemia (tabla 1). Es importante destacar que sólo el 5,4% de los pacientes analizados cumplían todos los objetivos terapéuticos de control recomendados por la ADA1 (tabla 5). Si se observan de manera independiente, el objetivo de control que mayor porcentaje de pacientes cumple es el del consumo de tabaco (85,5%), mientras que el menor es el del control del cLDL (34,1%).
Cumplimiento de los criterios de la American Diabetes Association (ADA) de control para muestra total y según tipo de diabetes
| Cumplimiento* | Tipo de DM en la actualidad, n (%) | Total | ||
| DM1 | DM2i | DM2ni | ||
| Todos los criterios | 1 (1,6) | 7 (4,5) | 27 (7,1) | 35 (5,8) |
| Presión arterial | 66 (88) | 117 (67,6) | 273 (65,5) | 456 (68,6) |
| Triglicéridos | 62 (88,6) | 108 (63,9) | 273 (68,1) | 443 (69,2) |
| cHDL | 48 (61,5) | 101 (56,7) | 252 (59,6) | 401 (59,1) |
| cLDL | 18 (27,7) | 69 (41,6) | 128 (32,1) | 215 (34,1) |
| Colesterol total | 43 (60,5) | 117 (67,2) | 240 (58) | 400 (60,7) |
| HbA1C | 28 (35,9) | 63 (35,4) | 280 (66,2) | 371 (54,6) |
| Consumo de tabaco | 55 (70,5) | 160 (90,4) | 363 (86,2) | 578 (85,5) |
cHDL: colesterol de las lipoproteínas de alta densidad; cLDL: colesterol de las lipoproteínas de baja densidad; DM1: diabetes mellitus tipo 1; DM2i: diabetes mellitus tipo 2 en tratamiento con insulina; DM2ni: diabetes mellitus tipo 2 no tratados con insulina; HbA1c: glucohemoglobina.
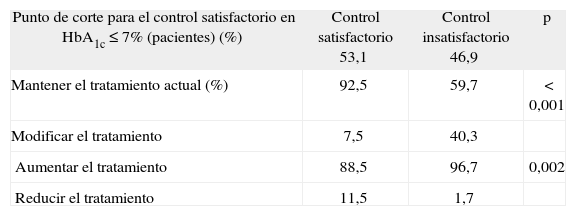
En la tabla 6 se muestra la actitud terapéutica del médico en función del grado de control del paciente. Como se puede observar, la proporción de pacientes a los que se les modificó el tratamiento antidiabético fue superior en el grupo de pacientes con control glucémico insatisfactorio (HbA1c > 7%), si bien no superó el 40%. Cuando se consideró un punto de corte más permisivo (control satisfactorio si la HbA1c < 8%), la proporción ascendió al 53,5% de los pacientes (tabla 6).
Actitud terapéutica del profesional sanitario en función del control glucémico
| Punto de corte para el control satisfactorio en HbA1c ≤ 7% (pacientes) (%) | Control satisfactorio 53,1 | Control insatisfactorio 46,9 | p |
| Mantener el tratamiento actual (%) | 92,5 | 59,7 | < 0,001 |
| Modificar el tratamiento | 7,5 | 40,3 | |
| Aumentar el tratamiento | 88,5 | 96,7 | 0,002 |
| Reducir el tratamiento | 11,5 | 1,7 |
| Punto de corte para el control satisfactorio en HbA1c ≤ 8% (pacientes) (%) | 78,1 | 21,9 | |
| Mantener el tratamiento actual (%) | 85,9 | 46,5 | < 0,001 |
| Modificar el tratamiento | 14,1 | 53,5 | |
| Aumentar el tratamiento | 95,8 | 97,4 | 0,067 |
| Reducir el tratamiento | 4,2 | 2,6 |
HbA1c: gluicohemoglobina.
Este estudio se realizó con un amplio registro de datos relacionados con las características clínicas del paciente diabético. La principal aportación consistió en la obtención del control de la DM en tres categorías de pacientes: pacientes con DM1 o DM2 (tratados y no tratados con insulina), y en la valoración de la actitud terapéutica de los médicos participantes en relación con el control glucémico. La organización de la atención primaria de nuestro país ofrece un marco idóneo para realizar este tipo de estudios transversales de alcance poblacional en situación de práctica clínica habitual. Aunque cabe destacar que, sin una adecuada estandarización de las metodologías, los resultados obtenidos deben interpretarse con prudencia y obliga a ser cautelosos con la validez externa de los resultados. Si bien los profesionales sanitarios de la AP llevan habitualmente el control y el seguimiento del paciente diabético, lo cierto es que se trata de una afección que exige un abordaje clínico compartido con el paciente. Su manejo terapéutico implica una intervención amplia y directa en los estilos de vida de los pacientes: cambios en los hábitos higiénico-dietéticos, adopción de hábitos cardiosaludables y prevención de las complicaciones3,17,24,25.
Dado el pobre control glucémico y de los otros posibles factores de riesgo, se puede deducir que en los próximos años seguirá habiendo un aumento de los eventos cardiovasculares en esta población, a pesar de seguir mejorando el control de la DM, detalle concordante con las recomendaciones de algunos grupos de expertos15,17,22,24–27. En este aspecto, es importante considerar que la DM coexiste con otros factores de riesgo cardiovascular, sobre todo metabólicos (dislipemia y obesidad)22,25–27. Asimismo, destaca el elevado porcentaje de pacientes con hipertensión arterial, seguramente por el método de medición utilizado, que hace difícil la comparación de estos resultados, aunque en la bibliografía revisada también son elevados2,3,10,15,17,24,26,28.
Desde el punto de vista de la salud pública, parece razonable reforzar la prevención primaria, y la mejor y más eficiente estrategia que desarrollar es, sin duda alguna, la reducción de los riesgos. La glucohemoglobina es un predictor del riesgo de mortalidad de los pacientes diabéticos y un marcador continuo del riesgo de enfermedad cardiovascular29. En el colectivo de pacientes insulinizados, el objetivo que la estrategia terapéutica debe alcanzar fue más difícil de conseguir. Los pacientes diabéticos que lograron un control glucémico satisfactorio fueron el 53,1% (con HbA1c ≤ 7%: DM1, 31,5%; DM2i, 32,7%; DM2ni, 65,4%); estos datos son similares o ligeramente superiores (DM2ni) a los obtenidos por otros autores29–31.
En el modelo logístico general aparecen como factores predictivos del control glucémico la edad, el tiempo desde el diagnóstico de DM y el tratamiento estable con insulina. Un tiempo desde el diagnóstico de DM más largo se asoció a mayor frecuencia de control glucémico insatisfactorio (OR = 1,033) y el tratamiento con insulina se asoció a una elevada probabilidad de control glucémico insatisfactorio (OR = 4,054). Es posible que estos pacientes presenten peor lesión estructural del vaso arterial: remodelado hipertrófico, rigidez y mayor lesión endotelial, aunque también pueden incidir factores de tipo genético, de cumplimiento terapéutico o de cambio de los hábitos de estilo de vida que tengan peor seguimiento en este colectivo de pacientes, u otro tipo de factores de difícil cuantificación. A pesar de ello, es difícil alcanzar el objetivo deseable, ya que las fluctuaciones nocturnas de la glucemia no suelen ser detectadas y pasan inadvertidas, con lo que no se hace el ajuste correcto de la insulina. Por otro lado, hay que tener en cuenta que con las terapias intensivas se producen hipoglucemias frecuentes que obligan al paciente a plantearse un control menos estricto. Es probable que la entrada en el mercado de diferentes sistemas de monitorización continua de glucosa en el espacio intersticial (parcialmente invasivos) pueda constituir un avance para la consecución de estos objetivos2,3,7,10,13,24,26,28,32–34.
Sólo en el 40% de los pacientes con control insatisfactorio el médico declaró su intención de modificar el tratamiento, lo cual aumentó discretamente cuando se analizó el grupo de pacientes que habían alcanzado o superado una HbA1c del 8%, lo que significa que, a pesar de encontrarse lejos de los objetivos de control, casi en la mitad de los casos se decidió no modificar el tratamiento. En este aspecto, es conocido que existe una actitud conservadora de postergar el paso a la insulina en los equipos de AP, incluso a pesar de no estar satisfechos con la concentración de HbA1c obtenida, y se recurre a otras pautas como modificar estilos de vida o incrementar la dosis de antidiabéticos orales13,34. Algo similar ocurre a la hora de intensificar los tratamientos, ya sea en pacientes insulinizados o en tratamiento con hipoglucemiantes orales12.
Cabe destacar que sólo el 5,8% de los pacientes analizados cumplían todos los objetivos terapéuticos de control de la ADA22. Se debe considerar en alto riesgo a los pacientes diabéticos y, en consecuencia, tributarios de una intervención más enérgica para la prevención de la enfermedad cardiovascular. Además, teniendo en cuenta que la DM ensombrece el pronóstico de nuestros pacientes, se hace necesario el desarrollo de medidas encaminadas a una mayor formación para la mejora en el diagnóstico y el tratamiento de los pacientes con DM, que sin duda supone una de las grandes epidemias del siglo xxi35–37.
Algunas limitaciones del trabajo obligan a ser cautelosos con la generalización de los resultados. Entre ellas destaca el propio diseño transversal del estudio, con posibles sesgos de selección o clasificación de los pacientes, y la medición de algunas variables clínicas. Para el futuro, se hace necesario disponer de estudios de coste/efectividad, demora diagnóstica y eficacia de nuevos tratamientos. El éxito en la atención de estos pacientes debería basarse en intervenciones de equipos multidisciplinarios que promuevan estrategias en las que los pacientes estén altamente comprometidos en su autocuidado. En conclusión, los objetivos terapéuticos de los pacientes en situación de control insatisfactorio de la DM son mejorables. Debemos prestar más atención a la prevención primaria, donde los profesionales sanitarios deberían establecer medidas coste-efectivas encaminadas a fomentar estrategias de intervención en este colectivo de pacientes con alto riesgo cardiovascular.