El objetivo principal fue valorar el porcentaje de pacientes con diabetes tipo 2 y un nivel de HbA1c≤6,5% desde el inicio de la insulinoterapia y hasta 5 años después en el marco ambulatorio en España.
Materiales y métodosSe trató de un estudio multicéntrico, observacional y naturalista en el que los datos clínicos se recopilaron de forma retrospectiva. Los investigadores participantes en este estudio eran endocrinólogos o médicos internistas de toda España. En el transcurso de la atención médica habitual los pacientes iniciaron un tratamiento con insulina que continuó durante un periodo mínimo de 5 años.
ResultadosSe llevó a cabo una revisión de las historias clínicas de 405 pacientes. En la muestra final para el análisis se incluyeron las historias clínicas de 346 pacientes. Al inicio del estudio (comienzo de la insulinoterapia) el 51,2% de los pacientes eran mujeres, con una media (DE) de edad de 64,6 (9,0) años; un índice de masa corporal de 29,8 (4,5) kg/m2; un tiempo transcurrido desde el diagnóstico de 8,8 (6,8) años; un nivel de HbA1c del 9,4% (1,5); un nivel de glucemia en ayunas de 223,7 (55,9) mg/dl y una media de glucemia a las 2h postingesta de 293,6 (71,0) mg/dl. Al inicio de la insulinización<1% de los pacientes tenían una HbA1c≤6,5%. A los 5 años el 10,3% de los pacientes alcanzó el objetivo de HbA1c≤6,5% (media: 7,72%). Todos los parámetros glucémicos revisados (HbA1c, glucemia en ayunas y glucemia a las 2h postingesta) mejoraron a los 5 años en comparación con los mismos valores al inicio de la insulinoterapia.
ConclusionesEn este estudio naturalista los parámetros glucémicos mejoraron a lo largo del tiempo en este grupo de pacientes con diabetes tipo 2. Sin embargo, el control glucémico excedió los valores objetivo recomendados por las sociedades científicas. Por tanto, estos resultados indican que existe todavía un margen de mejora en la atención ambulatoria de estos pacientes en España.
The primary study objective was to assess the proportion of patients with type 2 diabetes and an HbA1c value ≤6.5% from the start of insulin therapy to five years later in the outpatient setting in Spain.
Material and methodsThis was an observational, multicenter, naturalistic study with retrospective collection of clinical data. Investigators were endocrinologists or internal medicine specialists from all over Spain. During standard clinical care, patients started insulin therapy, which was continued for at least 5 years.
ResultsThe clinical records of 405 patients were reviewed. The final analysis set included records from 346 patients. At baseline (start of insulin therapy), 51.2% of patients were female; mean (SD) age was 64.6 (9.0) years; body mass index, 29.8 (4-5) kg/m2; time since diagnosis, 8.8 (6.8) years; HbA1c, 9.4% (1.5); fasting glucose, 223.7 (55.9) mg/dL; and mean 2-hour postprandial glucose, 293.6 (71.0) mg/dL. When insulin therapy was started, <1.0% of patients had an HbA1c value ≤6.5%. At 5 years, 10.3% of patients achieved the HbA1c goal of ≤6.5% (mean, 7.72%). All glucose parameters (HbA1c, fasting glucose, and 2-hour postprandial glucose) improved at 5 years as compared to values at the start of insulin therapy.
ConclusionsGlucose parameters improved over time in patients with type 2 diabetes in this naturalistic study. However, blood glucose control exceeded the internationally recommended target values. These results therefore suggest that there is still some margin for improvement in outpatient care in Spain.
Debido a la naturaleza progresiva de la diabetes tipo 2, un tratamiento precoz y eficaz es un factor crítico para la prevención o retraso de las complicaciones relacionadas con la misma. Con este fin organizaciones como la European Association for the Study of Diabetes (EASD) y la American Diabetes Association (ADA) propusieron unas directrices para la atención médica de pacientes con diabetes tipo 2 que han sido aceptadas por la comunidad internacional. Estas directrices incluyen la administración precoz de los tratamientos, los parámetros de objetivos glucémicos y un seguimiento frecuente1,2. Sin embargo, en situaciones reales la mayoría de los pacientes con diabetes tipo 2 no alcanzan los parámetros glucémicos recomendados3, y existe la necesidad de una mayor adherencia global a las directrices establecidas4.
Coincidiendo con la actual pandemia de diabetes, la población de pacientes con diabetes tipo 2 está creciendo en España5–7. Estudios observacionales previos demostraron que el control glucémico de los pacientes en España era en gran medida subóptimo, con un porcentaje limitado de pacientes que alcanzaban los objetivos glucémicos recomendados, tanto en pacientes que no recibían insulina4 como en el global de pacientes8. Las pruebas también indican un aumento de las comorbilidades asociadas con el aumento de la hiperglucemia entre los pacientes españoles9. Para abordar estas inquietudes es fundamental reconocer los modelos terapéuticos actuales e identificar las barreras que impiden una mejor atención del paciente, así como continuar evaluando los recursos globales para garantizar unos resultados sostenibles.
Con objeto de conocer las prácticas terapéuticas en condiciones reales se llevó a cabo el estudio observacional INSTIGATE, con un diseño prospectivo10,11. Este estudio se diseñó para valorar los costes directos, el uso de recursos sanitarios y el control metabólico asociados con la insulinoterapia en pacientes con diabetes tipo 2 de 5 países europeos. Se evaluó a los pacientes que iniciaban una terapia insulínica como parte de su cuidado habitual, y la atención médica fue la habitual de los respectivos países. Durante la observación los parámetros glucémicos promedio superaron los niveles recomendados internacionalmente, incluidos los de la muestra española, contribuyendo así a los riesgos relacionados con la diabetes.
Entre los 5 países participantes en el estudio INSTIGATE, la muestra española experimentó un nivel glucémico promedio elevado y sostenido desde el inicio de la insulinoterapia y durante todo el periodo de observación10,11. Con objeto de evaluar el cuidado de la diabetes, y definir mejor la práctica clínica relacionada con la insulinoterapia en una amplia población de pacientes españoles, se inició el estudio observacional EDIN. En este estudio se valoró el control glucémico de pacientes con diabetes tipo 2 en tratamiento ambulatorio desde el inicio de la terapia insulínica. El objetivo principal de este estudio fue evaluar la proporción de pacientes con diabetes tipo 2 con HbA1c≤6,5% desde el comienzo del tratamiento con insulina hasta 5 años después en el marco de la atención ambulatoria en España. Por tanto, en comparación con el estudio INSTIGATE, el estudio EDIN estuvo más centrado en la adherencia a los objetivos glucémicos aceptados internacionalmente en una amplia población de pacientes de toda España. Al igual que el estudio INSTIGATE, en este estudio también se describieron las características de los pacientes y el uso de recursos asociados con la insulinoterapia.
Materiales y métodosDiseño del estudioSe trató de un estudio multicéntrico, observacional y naturalista en el que los datos clínicos se recopilaron de manera retrospectiva. Los investigadores participantes en este estudio fueron endocrinólogos o médicos internistas de toda España que atendían habitualmente a pacientes con diabetes en sus consultas externas. Los investigadores obtuvieron datos de pacientes que estaban recibiendo insulinoterapia y que tuvieran datos disponibles durante al menos 5 años desde el inicio de dicha terapia. El estudio finalizó con una visita transversal del paciente.
Este estudio se llevó a cabo de conformidad con los principios éticos que tienen su origen en la declaración de Helsinki. Asimismo, se cumplieron los requisitos locales relacionados con la revisión ética del estudio y las notificaciones reglamentarias del mismo. Todos los pacientes otorgaron su consentimiento informado por escrito de conformidad con la legislación local, incluida la Ley de Protección de Datos Personales (LOPD).
PacientesLos criterios de inclusión fueron tener diabetes tipo 2 conforme a la definición de la ADA12, tener una edad mínima de 30 años, haber iniciado tratamiento con insulina a nivel ambulatorio entre los años 2000 y 2001 y tener un tiempo mínimo de permanencia con el tratamiento de 5 años. Los criterios de exclusión fueron tener diabetes tipo 1, estar embarazada o ser una mujer con diabetes gestacional.
EvaluacionesSe recogieron las siguientes mediciones clínicas al inicio de la insulinización y en cada año posterior: medidas antropométricas (peso, estatura y perímetro de cintura), control glucémico (HbA1c y glucosa en ayunas), insulinoterapia, factores de riesgo cardiovascular (consumo de tabaco, sobrepeso u obesidad, hipertensión y dislipidemia diagnosticadas), enfermedades concurrentes, complicaciones microvasculares (retinopatía, nefropatía o neuropatía diabéticas) y complicaciones macrovasculares (arteriopatía coronaria, cerebral o periférica). Se definió el cambio de la insulinoterapia como uno o más de los siguientes acontecimientos: la adición de un medicamento hipoglucemiante, un aumento o reducción del número de inyecciones diarias de insulina, la interrupción de cualquier tipo de insulina o la sustitución de insulina humana por un análogo de la insulina o de un análogo de la insulina por la insulina humana.
Se recopiló información relacionada con el uso de recursos sanitarios relacionados con la diabetes tipo 2. Los recursos sanitarios incluyeron el uso de tiras reactivas y monitorización domiciliaria de la glucemia, visitas a la unidad de día, visitas a la consulta de atención primaria, visitas/derivación al especialista (endocrino, diabetólogo, oftalmólogo, nutricionista, podólogo u otros), visitas a urgencias, ingresos hospitalarios y la atención recibida relacionada (análisis bioquímicos, oftalmoscopia, pruebas de radiodiagnóstico u otros).
Debido a la naturaleza y diseño del estudio no se recogieron los acontecimientos adversos.
Análisis estadísticosEl objetivo principal de este estudio fue estimar la proporción de pacientes con diabetes tipo 2 que estaban en el objetivo de control glucémico (HbA1c≤6,5%)13 en cada año de insulinización hasta la visita transversal después de aproximadamente 5 años en el marco ambulatorio en España. Se estimó un tamaño de muestra de 675 pacientes para este estudio. Asumiendo que el 80% de los pacientes sería evaluable, los 540 pacientes resultantes proporcionarían un intervalo de confianza del 95% para determinar la proporción de pacientes con un nivel de HbA1c≤6,5% con una amplitud máxima del intervalo del 4,1%.
Los análisis estadísticos se llevaron a cabo usando la versión 8.2 del Statistical Analysis Software (SAS™ Institute, Carolina del Norte, EE. UU.). Los análisis que se comunican en este trabajo son principalmente de tipo descriptivo. Las variables continuas se presentan mediante la media, desviación estándar (DE), mediana, máximo y mínimo. Las variables categóricas se presentan usando las frecuencias absolutas y relativas, y los intervalos de confianza al 95%. Se describió y calculó el tiempo hasta la primera modificación de la insulinoterapia usando el método de Kaplan-Meier.
Dado que este era un estudio retrospectivo y las mediciones de HbA1c no siempre se llevaron a cabo en cada punto temporal anual, se estableció un margen de ±8 semanas para cada evaluación anual. Si la evaluación de los pacientes no se realizaba en ese margen, el valor de la evaluación anual de ese año se consideraba perdido. No se estableció ningún tratamiento especial para los datos perdidos. Para el cálculo de los porcentajes se incluyó en el denominador a los pacientes con valores perdidos.
ResultadosHistorias de los pacientes y características al inicio de la insulinoterapiaSe revisaron las historias clínicas de 405 pacientes. Se excluyeron las historias de 28 pacientes debido al incumplimiento de los criterios de inclusión (n=16), a la ausencia de la firma del investigador en el cuaderno de recogida de datos (n=11) y al consentimiento informado (n=1), obteniéndose 377 historias validadas. De estas se excluyeron 31 debido a la ausencia en la historia clínica del valor de HbA1c al inicio de la insulinoterapia. Por tanto, en la población final para el análisis se incluyeron 346 historias clínicas.
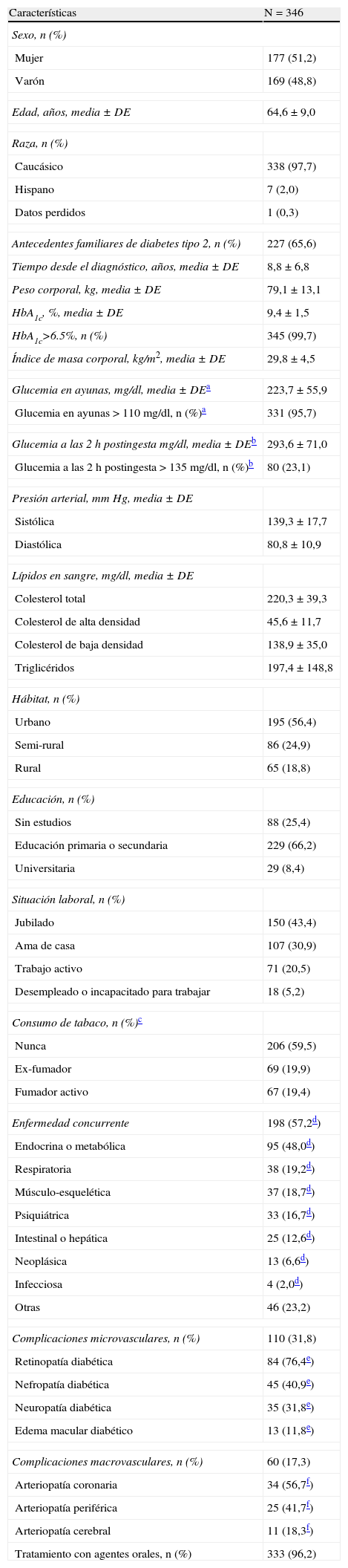
Al inicio de la insulinoterapia el 97,7% de los pacientes incluidos en el análisis eran caucásicos, siendo un 48,8% varones y un 51,2% mujeres (tabla 1). El 56% de los pacientes vivía en entornos urbanos, el 66,2% tenía una educación primaria o secundaria, el 43,4% estaba jubilado y el 59,5% nunca había consumido tabaco. El 57,2% de los pacientes presentaba enfermedades concurrentes, siendo las más comunes las metabólicas o endocrinas, tales como alteraciones lipídicas o enfermedades del tiroides (el 48,0% de aquellos con enfermedades concurrentes). Un 31,8% presentaban complicaciones microvasculares y un 17,3% complicaciones macrovasculares. Las complicaciones microvasculares consistieron en retinopatía diabética, pero también nefropatía, neuropatía y edema macular diabéticos. La principal complicación macrovascular fue la arteriopatía coronaria. La media (DE) del IMC (29,8 [4,5] kg/m2) y el nivel medio del colesterol total (220,3 [39,3] mg/dl) reflejaron una población con sobrepeso y dislipidemia.
Datos demográficos y características de los pacientes al inicio de la insulinoterapia
| Características | N=346 |
| Sexo, n (%) | |
| Mujer | 177 (51,2) |
| Varón | 169 (48,8) |
| Edad, años, media±DE | 64,6±9,0 |
| Raza, n (%) | |
| Caucásico | 338 (97,7) |
| Hispano | 7 (2,0) |
| Datos perdidos | 1 (0,3) |
| Antecedentes familiares de diabetes tipo 2, n (%) | 227 (65,6) |
| Tiempo desde el diagnóstico, años, media±DE | 8,8±6,8 |
| Peso corporal, kg, media±DE | 79,1±13,1 |
| HbA1c, %, media ± DE | 9,4±1,5 |
| HbA1c>6.5%, n (%) | 345 (99,7) |
| Índice de masa corporal, kg/m2, media±DE | 29,8±4,5 |
| Glucemia en ayunas, mg/dl, media±DEa | 223,7±55,9 |
| Glucemia en ayunas>110mg/dl, n (%)a | 331 (95,7) |
| Glucemia a las 2h postingesta mg/dl, media±DEb | 293,6±71,0 |
| Glucemia a las 2h postingesta>135 mg/dl, n (%)b | 80 (23,1) |
| Presión arterial, mmHg, media±DE | |
| Sistólica | 139,3±17,7 |
| Diastólica | 80,8±10,9 |
| Lípidos en sangre, mg/dl, media±DE | |
| Colesterol total | 220,3±39,3 |
| Colesterol de alta densidad | 45,6±11,7 |
| Colesterol de baja densidad | 138,9±35,0 |
| Triglicéridos | 197,4±148,8 |
| Hábitat, n (%) | |
| Urbano | 195 (56,4) |
| Semi-rural | 86 (24,9) |
| Rural | 65 (18,8) |
| Educación, n (%) | |
| Sin estudios | 88 (25,4) |
| Educación primaria o secundaria | 229 (66,2) |
| Universitaria | 29 (8,4) |
| Situación laboral, n (%) | |
| Jubilado | 150 (43,4) |
| Ama de casa | 107 (30,9) |
| Trabajo activo | 71 (20,5) |
| Desempleado o incapacitado para trabajar | 18 (5,2) |
| Consumo de tabaco, n (%)c | |
| Nunca | 206 (59,5) |
| Ex-fumador | 69 (19,9) |
| Fumador activo | 67 (19,4) |
| Enfermedad concurrente | 198 (57,2d) |
| Endocrina o metabólica | 95 (48,0d) |
| Respiratoria | 38 (19,2d) |
| Músculo-esquelética | 37 (18,7d) |
| Psiquiátrica | 33 (16,7d) |
| Intestinal o hepática | 25 (12,6d) |
| Neoplásica | 13 (6,6d) |
| Infecciosa | 4 (2,0d) |
| Otras | 46 (23,2) |
| Complicaciones microvasculares, n (%) | 110 (31,8) |
| Retinopatía diabética | 84 (76,4e) |
| Nefropatía diabética | 45 (40,9e) |
| Neuropatía diabética | 35 (31,8e) |
| Edema macular diabético | 13 (11,8e) |
| Complicaciones macrovasculares, n (%) | 60 (17,3) |
| Arteriopatía coronaria | 34 (56,7f) |
| Arteriopatía periférica | 25 (41,7f) |
| Arteriopatía cerebral | 11 (18,3f) |
| Tratamiento con agentes orales, n (%) | 333 (96,2) |
DE: desviación estándar.
Dos tercios de los pacientes notificaron antecedentes familiares de diabetes tipo 2. Los pacientes presentaban un control subóptimo de la glucemia (media [DE] de HbA1c, glucemia en ayunas y a las 2h postingesta: 9,4% [1,5%], 223,7 [55,9] mg/dl y 293,6 [71,0] mg/dl, respectivamente) y no alcanzaron las recomendaciones internacionales de control glucémico al inicio de la insulinoterapia (el 100% de los pacientes con HbA1c>6,5%, un 95,7% con glucemia en ayunas>110mg/dl y un 23,1% con glucemia a las 2h postingesta >135mg/dl). Al inicio de la insulinoterapia el 96,2% de los pacientes estaban recibiendo medicamentos hipoglucemiantes.
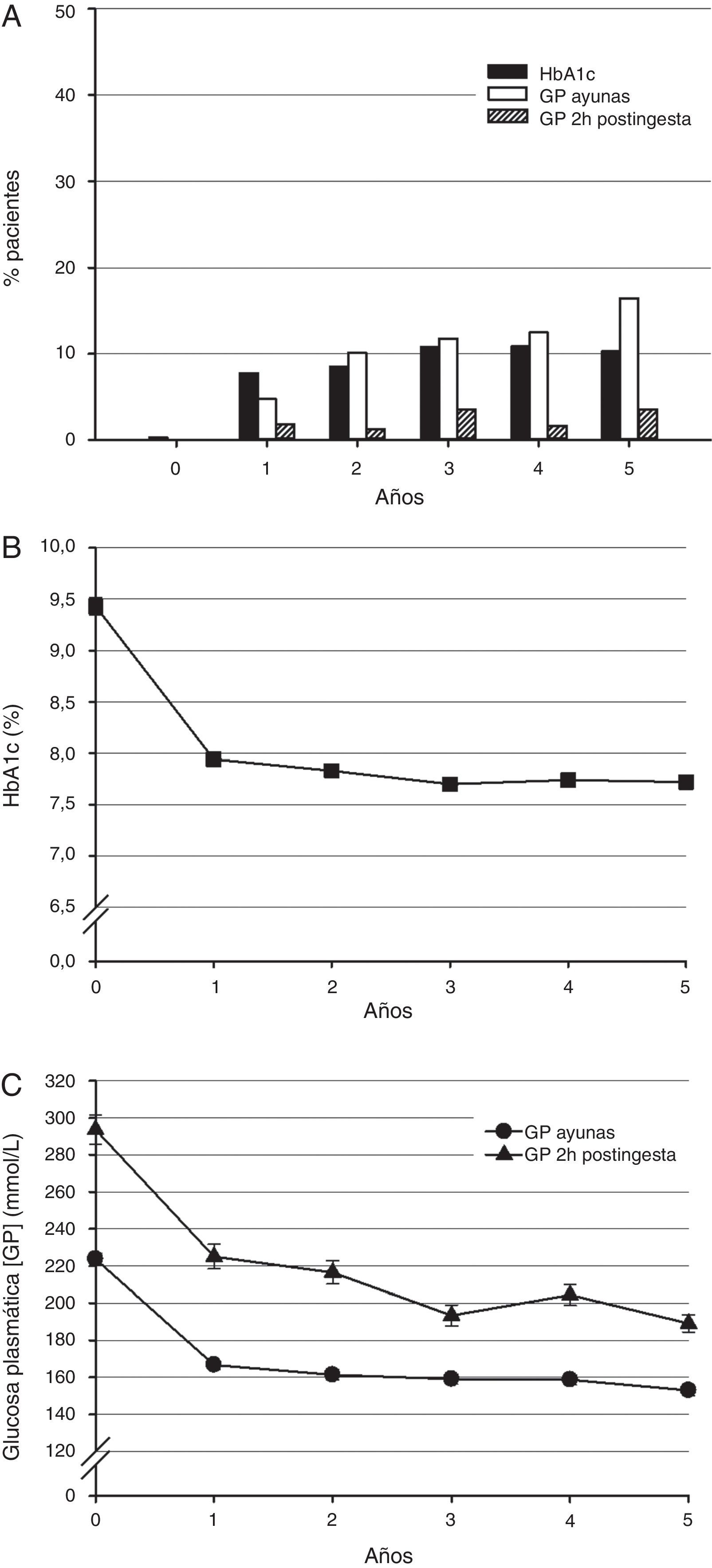
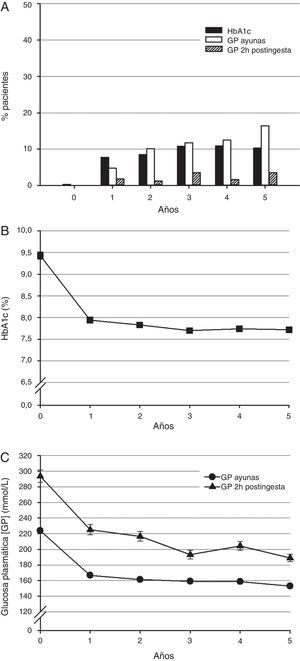
Hemoglobina glucosiladaA los 5 años el 10,3% de los pacientes (intervalo de confianza [IC] del 95%, 7,2 a 14,3; n=32) alcanzaron un nivel de HbA1c≤6,5% (fig. 1 A). Los porcentajes de pacientes que alcanzaron el objetivo terapéutico tras uno, 2, 3 y 4 años fueron: 7,8% (5,2 a 11,2), 8,5% (5,7 a 12,2), 10,8% (7,6 a 14,8) y 10,9% (7,6 a 14,9), respectivamente.
Control glucémico durante 5 años de insulinoterapia.
A. Porcentaje de pacientes que alcanzaron los valores objetivo de control glucémico (HbA1c≤6,5%) (barras negras), glucemia en ayunas (≤110mg/dl) (barras blancas) y glucemia a las 2h postingesta (≤135mg/dl) (barras con líneas) (n=346 y 310 al inicio de la insulinoterapia y a los 5 años por cada objetivo).
B. Niveles de HbA1c (n=346 y 307 al inicio de la insulinoterapia y a los 5 años).
C. Valores de glucemia en ayunas (círculos) (n=331 y 298) y a las 2h postingesta (triángulos) (n=80 y 104). Se muestra la media y el error estándar (EE).
Al inicio de la insulinoterapia la media (desviación estándar [DE]) del nivel de HbA1c era del 9,4% (1,5) (fig. 1 B). Después del primer año la media del nivel de HbA1c era del 7,9% (1,1) y a los 5 años la media del nivel de HbA1c era del 7,7% (1,2).
Evolución de los tratamientos insulínicosAl inicio de la insulinoterapia las insulinas más prescritas fueron insulina basal humana (insulina protamina neutra de Hagedorn (NPH) (n=170, 49,1%), insulina humana premezclada (n=101, 29,2%) y un análogo de insulina premezclada (n=39, 11,3%). A los 5 años 98 pacientes (28,3%) recibían tratamiento con un análogo de la insulina premezclada, mientras que solo 44 pacientes (12,7%) recibían tratamiento con insulina basal humana y 68 pacientes (19,7%) con insulina humana premezclada.
Los cambios en los tratamientos insulínicos eran frecuentes. En un periodo de 5 años 42 pacientes (12,1%) no cambiaron de régimen de insulina, 105 pacientes (30,4%) lo cambiaron una sola vez, 90 pacientes (26%) cambiaron 2 veces, 54 pacientes (15,6%) 3 veces y 55 pacientes (15,9%) cambiaron 4 o más veces. La media (DE) de veces que cada paciente cambió el tratamiento insulínico fue de 2,0 (1,5). Estos resultados incluyen los datos de algunos pacientes a los que se les hizo un seguimiento de más de 5 años.
Desde el inicio de la insulinoterapia la mediana del tiempo hasta el primer cambio en la terapia insulínica fue de 25,6 meses (n=304) y la mediana del tiempo hasta el segundo cambio fue de 45,5 meses (n=119).
Glucemia en ayunas y a las 2h postingestaAl inicio de la insulinoterapia los valores medios de la glucemia en ayunas y a las 2h postingesta estuvieron por encima de los objetivos de control recomendados de ≤110mg/dl y ≤135mg/dl, respectivamente (fig. 1 A)13. A los 5 años 51 pacientes (16,5%) alcanzaron el objetivo de glucemia en ayunas de ≤110mg/dl y 11 pacientes (3,6%) alcanzaron el objetivo de glucemia a las 2h postingesta de ≤135mg/dl.
Al inicio de la insulinoterapia la media (DE) de los niveles de glucemia en ayunas y a las 2h postingesta fue 223,7 (55,9) mg/dl y 293,6 (71,0) mg/dl, respectivamente (fig. 1 C). Después de un año el valor medio de la glucemia en ayunas era 166,7 (41,0) mg/dl, y de la glucemia a las 2h postingesta era 225,0 (65,4) mg/dl. A los 5 años el nivel medio de la glucemia en ayunas era 153 (47,5) mg/dl, y de la glucemia a las 2h postingesta 189,1 (47,2) mg/dl.
Complicaciones de la diabetesAl inicio de la insulinoterapia 110 pacientes (31,8%) presentaban complicaciones microvasculares y 60 pacientes (17,3%) complicaciones macrovasculares. Después de transcurridos al menos 5 años, de los 110 pacientes con complicaciones microvasculares el 62,1% presentaba retinopatía diabética, el 59,8% nefropatía diabética, el 19,5% neuropatía diabética y el 14,9% edema macular diabético. Por su parte, de los 60 pacientes con complicaciones macrovasculares el 53,7% tenía arteriopatía coronaria, el 41,5% arteriopatía periférica y el 14,6% arteriopatía cerebral.
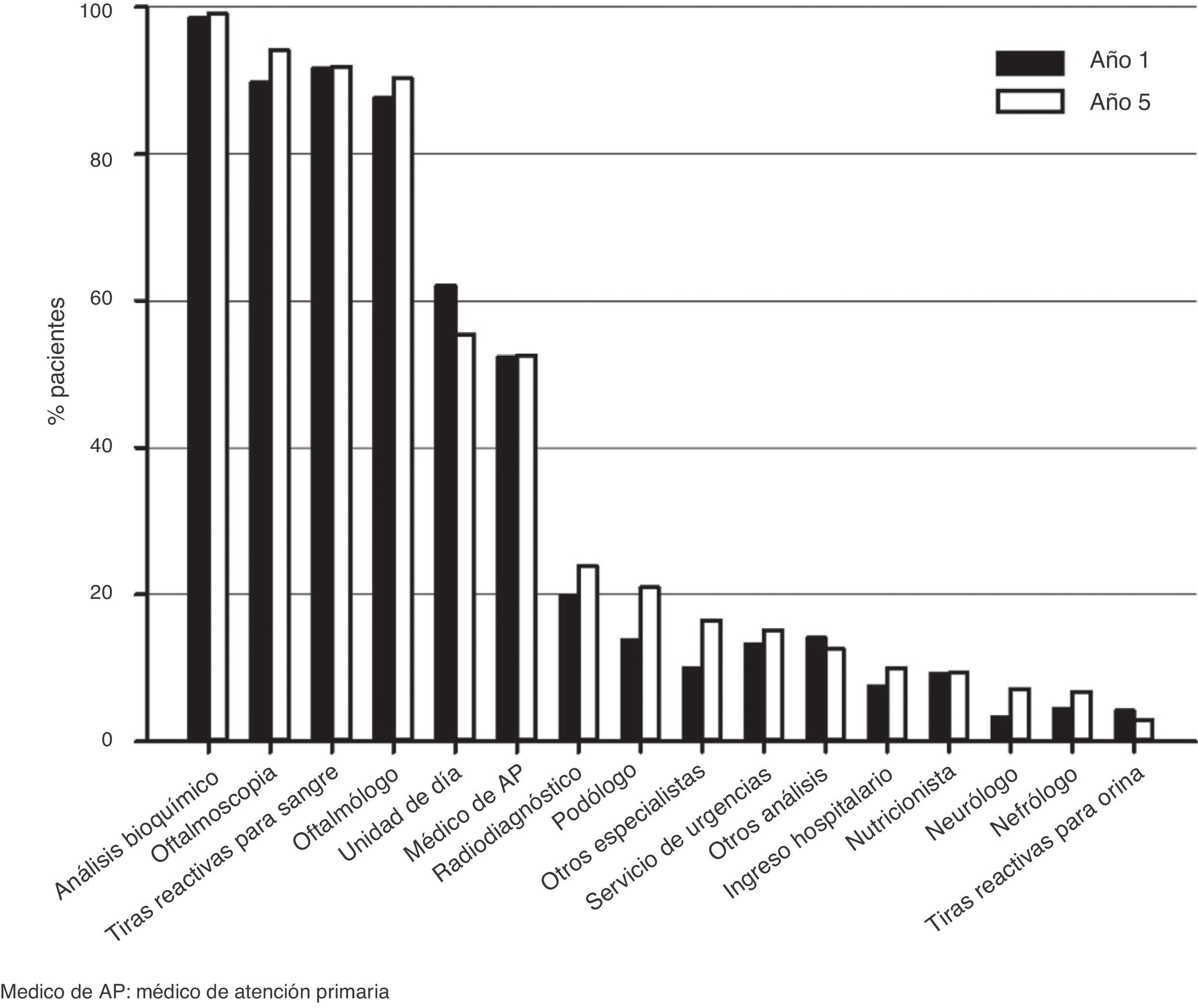
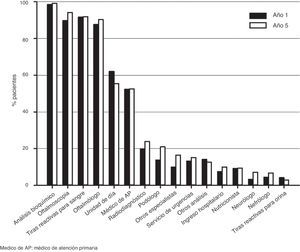
RecursosLos recursos sanitarios utilizados con más frecuencia fueron los análisis bioquímicos de la sangre, la oftalmoscopia, las tiras reactivas y las visitas al oftalmólogo, seguidas de las visitas a las unidades de día y al médico de atención primaria (fig. 2).
DiscusiónEste estudio observacional y retrospectivo evaluó la calidad del control glucémico a partir del inicio de la insulinoterapia en la práctica clínica en España, además de describir el perfil del paciente e identificar el uso de los recursos sanitarios de los pacientes tratados con insulina a nivel ambulatorio. En el momento del diseño de este estudio nuestra referencia para el control glucémico fue el European Diabetes Policy Group, que recomendaba un nivel de HbA1c de ≤6,5%,13. Desde entonces se ha aceptado que el objetivo de HbA1c sea <7,0%, con la recomendación de determinar los objetivos terapéuticos individuales en función de las características y comorbilidades específicas de cada paciente1. Encontramos que 5 años tras el inicio de la insulinoterapia mejoró el control glucémico global, con un nivel medio de HbA1c de 9,4% al inicio de la insulina y 7,7 a los 5 años. Sin embargo, solo un número limitado de pacientes alcanzó un nivel de HbA1c≤6,5%. El nivel de glucemia era elevado al inicio de la insulinización y siguió siendo alto durante todo el estudio. Inicialmente se prescribió insulina basal aproximadamente a la mitad de los pacientes y fueron necesarios varios cambios en el régimen de insulina durante el periodo de observación.
El DCCT y el United Kingdom Prospective Diabetes Study (UKPDS) demostraron que la hiperglucemia está asociada con complicaciones micro y macrovasculares14,15. Con objeto de reducir al mínimo el riesgo de desarrollar complicaciones relacionadas con la diabetes la IDF, la ADA y la EASD proporcionaron directrices para el tratamiento de la diabetes tipo 2. La IDF recomienda que los pacientes mantengan unos niveles de HbA1c inferiores al 6,5%16, y el consenso de la ADA y la EASD recomienda un nivel inferior al 7,0%1. Sin embargo, en la práctica clínica real la mayoría de los pacientes con diabetes tipo 2 no alcanzan los objetivos recomendados3.
Nuestros datos muestran que la insulinoterapia no se inició hasta que la hiperglucemia estuvo notablemente elevada. En el momento del inicio los factores de riesgo cardiovascular (presión arterial sistólica media de 139,3mmHg y colesterol total medio de 220,3mg/dl) y las complicaciones vasculares (microvasculares 31,8% de los pacientes y macrovasculares 17,3%) eran notables, lo que indica que los pacientes tuvieron anomalías metabólicas durante un amplio periodo de tiempo. Al inicio de la insulinoterapia, después de una duración media de casi 10 años desde el diagnóstico, el nivel medio de HbA1c era del 9,4%. Estos datos coinciden con los del estudio prospectivo y observacional INSTIGATE, que evaluaba la atención habitual de pacientes con diabetes tipo 2 en 5 países europeos11. Los pacientes de este estudio EDIN, al igual que los del estudio INSTIGATE, iniciaron la insulinoterapia como parte de su atención habitual, y el cuidado médico fue el habitual de los distintos países. Sin embargo, este estudio se ha llevado a cabo para valorar mejor la atención a la diabetes en toda España. La totalidad de la población del estudio EDIN, así como la población española del estudio INSTIGATE10,11, experimentó una glucemia promedio elevada y sostenida al inicio de la insulinoterapia y durante las observaciones. En la población española del estudio INSTIGATE (n=224) los pacientes iniciaron un tratamiento insulínico aproximadamente 10 años después del diagnóstico, y tenían un nivel medio de HbA1c del 9,2%11,17. En conjunto, el nivel medio de HbA1c en el momento del inicio de la insulinoterapia en el estudio INSTIGATE era del 9,6%11.
El hecho de que el nivel de HbA1c estuviera muy por encima de los niveles recomendados al inicio de la insulinoterapia indica una realidad que coincide con datos previamente publicados en el cuidado de la diabetes. En un estudio observacional llevado a cabo en España no se inició tratamiento con antidiabéticos orales (ADO) hasta que el nivel medio de HbA1c excedió el 8%, y no se realizó la intensificación de ADO hasta 2 años después, en vez de los 3 meses idealmente recomendados18. En estudios realizados en el Reino Unido el inicio de la insulinoterapia se retrasó una media de casi 5 años tras perder el control glucémico, incluso cuando había complicaciones relacionadas con la diabetes19, y un promedio de más de 11 años tras la primera prescripción de un tratamiento oral20. Los motivos para el retraso del inicio de la insulinoterapia son variados y no siempre están bien definidos. Pueden incluir resistencia tanto de los pacientes como de los médicos, o deberse también al paradigma terapéutico de administrar tratamiento hipoglucemiante oral antes de la insulinoterapia21. A pesar de los motivos del retraso de la insulinoterapia en este y otros estudios, estos resultados señalan la oportunidad de mejorar el cuidado de la diabetes.
Nuestros resultados muestran que, tras el inicio de la insulinoterapia, el valor promedio de la glucemia permaneció durante todo el estudio bastante por encima del recomendado por las directrices internacionales. Los niveles de HbA1c eran elevados cuando se realizaron cambios en la insulinoterapia, tales como intensificación de la dosis. Después de un mínimo de 5 años en tratamiento con insulina el nivel medio de HbA1c era del 7,7%, y solo el 10,3% de los pacientes alcanzó un nivel de HbA1c≤6,5%. Estos datos coinciden con los de estudios previos realizados en España, en los que aproximadamente el 20% de los pacientes con diabetes tipo 2 tuvieron un nivel de HbA1c≤6,5%8, y aproximadamente el 30% de los pacientes con diabetes tipo 2 insulinizados tuvieron un nivel de HbA1c≤7,0%22. El estudio Cost of Diabetes in Europe-Type II (CODE-2) evaluó el control glucémico de los pacientes en España, así como en otros 7 países europeos23. En este estudio menos del 40% de los pacientes en España, y aproximadamente un 30% del total de pacientes, alcanzaron un nivel de HbA1c<6,5%23. Por tanto, estos datos destacan la necesidad existente de cumplir de forma más estricta con las recomendaciones ampliamente aceptadas para reducir al mínimo los riesgos relacionados con la diabetes, causados por la hiperglucemia sostenida24.
Este estudio tiene limitaciones y fortalezas. Entre las limitaciones se encuentra un tamaño de muestra pequeño que puede haber introducido algún sesgo. El número de pacientes fue inferior al tamaño de la muestra previsto debido a un ritmo de inclusión más lento del esperado, y a la imposibilidad de ampliar el tiempo del estudio. Como consecuencia, el tamaño de la muestra reducido afectó a la precisión de los resultados. Sin embargo, el estudio contó con la suficiente potencia estadística como para extraer conclusiones de los resultados de este diseño observacional. Durante la mayoría del periodo de tiempo evaluado (2000-2007) no estaban disponibles los análogos de acción prolongada (glargina y detemir). Por tanto, no podemos extrapolar estas observaciones al tratamiento habitual existente en la actualidad. Durante parte del periodo de tiempo evaluado fueron los especialistas más que los médicos de atención primaria los principales prescriptores de la primera insulina en pacientes con diabetes tipo 2. Asimismo, podría haberse dado una variabilidad con respecto a la disponibilidad de datos sobre las complicaciones en las historias clínicas de los pacientes. Entre las fortalezas de este estudio está el diseño para valorar en condiciones naturalistas la atención del paciente al inicio de la insulinoterapia y los resultados posteriores, tanto del paciente como de la enfermedad. Como quiera que los estudios aleatorizados y controlados pueden proporcionar un marco terapéutico artificial para los pacientes, este estudio proporciona una perspectiva del tratamiento real en España.
En conclusión, en este estudio naturalista las medidas de glucemia mejoraron después de un mínimo de 5 años en pacientes con diabetes tipo 2 tratados con insulinoterapia. Sin embargo, el control glucémico medio sobrepasó los valores objetivo recomendados por la comunidad internacional. Estos resultados indican un margen de mejora de la atención ambulatoria en España, así como la necesidad de tener en cuenta las características de los pacientes cuando se establezcan los objetivos terapéuticos individuales.
Conflicto de interesesIntereses económicos de A.R. y J.R.: empleados de Eli Lilly and Company. S.T. Sin conflicto de intereses notificado con respecto a este artículo.
Este estudio contó con el respaldo de Lilly España, Eli Lilly and Company. Los autores agradecen a Simon Cleall de Eli Lilly and Company su revisión crítica del manuscrito y a Joseph Giaconia de INC Research (Raleigh, NC) su ayuda en la redacción.