El síndrome metabólico (SM) se conforma de un grupo de factores predictivos de padecer un síndrome coronario agudo (SCA). Algunos de estos factores no sólo aumentan el riesgo de padecer enfermedad cardiovascular, sino que, una vez producido el evento coronario, se asocian a mayor gravedad del SCA. El objetivo del estudio es determinar la influencia de los componentes del SM, y en especial de la obesidad central, en la gravedad del SCA, estimada según la concentración de creatincinasa (CK) y la isoenzima MB (CK-MB).
Sujetos y métodoEstudio analítico transversal realizado en 40 varones diagnosticados de SCA. Se recogieron datos clínicos (edad, antecedentes de diabetes, dislipemia e hipertensión), y antropométricos (peso, talla, índice de masa corporal [IMC], circunferencia de la cintura [CC], índice cintura-talla [ICT]). Se determinó la presencia de SM según criterios de la ATPIII. Las concentraciones de CK total y de CK-MB fueron determinadas hasta alcanzarse el pico máximo, con el fin de estimar el tamaño del área de necrosis miocárdica.
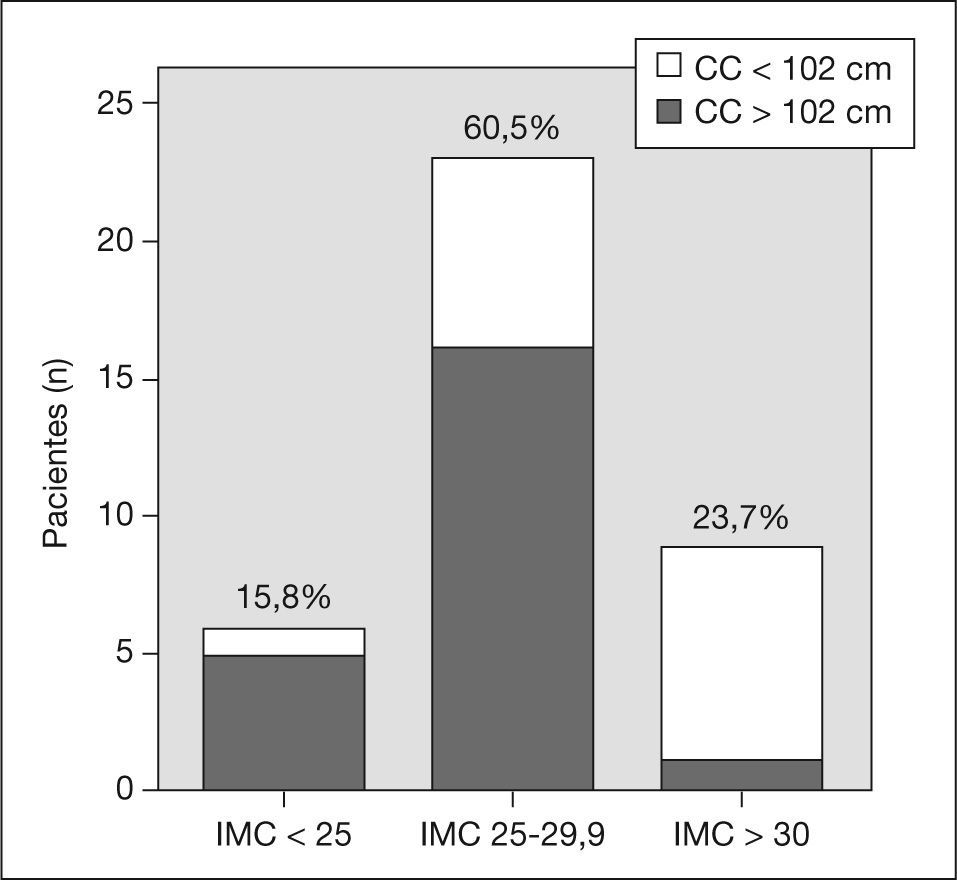
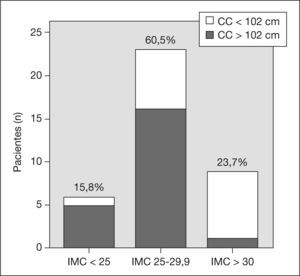
ResultadosLa prevalencia de SM fue del 30%. Un 84% de los pacientes presentaban sobrepeso, con predominio abdominal en el 42%. Se observó una asociación positiva entre las concentraciones de enzimas cardiacas y las medidas antropométricas (IMC, CC e ICT). La variable que presentó mayor asociación con la extensión del infarto fue la CC (r de Pearson=0,47; p<0,003) para la CK total y (r=0,4; p<0,01) para la CK-MB. Padecer SM no fue predictor del tamaño del área infartada (β=−0,29; p<0,1). La regresión múltiple demostró que la CC predice la concentración máxima de CK total (β=37,15; IC del 95%, 9,16-65,15; p<0,01) y CK-MB (β=5,7; IC del 95%, −0,4-11,9; p<0,06) tras un SCA.
ConclusionesLa obesidad central se asocia a mayor extensión del área de necrosis miocárdica en pacientes con SCA.
Metabolic syndrome consists of a group of factors that predict the risk of having an acute cardiovascular event. Some of these factors increase the risk of myocardial infarction and are also associated with the severity of cardiovascular events. The objective was to determine the influence of factors associated with metabolic syndrome, and especially abdominal obesity, on the size of coronary events, estimated by the concentration of total creatine phosphokinase (CPK) and CPK-MB isoenzyme (CPK-MB).
Subjects and methodWe performed a cross-sectional study of 40 men diagnosed with acute coronary syndrome. We collected clinical data (age, history of diabetes, dyslipidemia and hypertension ) and anthropometric data [body mass index (BMI), waist circumference (WC) and waist-to-height ratio (WHR)]. CPK and CPK-MB concentrations were measured to determine the maximum concentration reached in order to estimate the size of the myocardial infarction area.
ResultsThe prevalence of metabolic syndrome was 30%. Approximately 84% of the patients were overweight and 42% had abdominal obesity. A positive association was found between myocardial enzymes and anthropometric parameters (BMI, WC, WHR). The variable showing the closest association with the size of myocardial infarction was central obesity [total CPK, r (Pearson) = 0.47; p<0.003] and (CPK-MB, r= 0.4; p<0.01). Metabolic syndrome was not a predictive factor for the size of myocardial necrosis (β=−0.29; p<0.1). Multiple regression analysis showed that WC predicted maximal total CPK (β=37.15; 95% CI, 9.16-65.15; p<0.01) and CPK-MB concentrations (β=5.7; 95% CI, −0.4-11.9; p< 0.06) after an acute coronary event.
ConclusionsThe presence of abdominal obesity was associated with greater myocardial necrosis size after an acute coronary event.
La obesidad central es uno de los cinco cuadros clínicos (junto con la hipertrigliceridemia, la disminución del colesterol de las lipoproteínas de alta densidad [HDL], la hiperglucemia en ayunas y la hipertensión arterial) que definen la existencia de síndrome metabólico establecida según los criterios del National Colesterol Education Program Adult Treatment Panel III (ATPIII)1. Estudios realizados en pacientes con enfermedad vascular establecida (coronaria, cerebral y periférica) demuestran que la presencia de síndrome metabólico se correlaciona con el grado de arteriosclerosis subyacente2. Esto indica que algunas de las condiciones clínicas que configuran el llamado síndrome metabólico no sólo aumentan el riesgo de padecer enfermedad cardiovascular, sino que, una vez producido el evento, su presencia se asocia a mayor gravedad y peor pronóstico3 del síndrome coronario agudo (SCA) e incluso a mayor extensión del área de necrosis miocárdica4. La presencia de obesidad, tanto de forma aislada como en el seno de dicho síndrome, se asocia también a mayor riesgo de sufrir un evento coronario agudo5,6. Clásicamente, se ha asociado al índice de masa corporal (IMC) como parámetro predictor de riesgo cardiovascular7. Sin embargo, estudios recientes8,9 perfilan a los parámetros estimadores de obesidad central (circunferencia de la cintura e índice cintura-cadera) como mejores predictores del riesgo coronario que el IMC.
El objetivo de este estudio es determinar la influencia de los diversos componentes del SM, y en especial de la obesidad central, en la gravedad del evento coronario agudo, estimado según la concentración máxima de enzimas miocárdicas, la creatincinasa total (CKt) y su isoenzima MB (CK-MB).
SUJETOS Y MÉTODOSEl estudio incluyó a todos los pacientes varones ingresados desde abril de 2005 hasta junio de 2005 en la Unidad Coronaria del Hospital Universitario de Getafe con el diagnóstico de SCA, tipo infarto agudo de miocardio (IAM) (constatado por la clínica, alteraciones electrocardiográficas y enzimáticas), o angina inestable (diagnosticada por clínica y alteración electrocardiográfica, con enzimas normales). Se eliminó del estudio a los pacientes con IAM evolucionado, que ya habían alcanzado el pico máximo de CK antes del ingreso. También se excluyó a pacientes sometidos a desfibrilación por arritmia ventricular postinfarto.
En el momento del ingreso se sometió a los pacientes a un cuestionario sobre datos clínicos referentes a tratamientos habituales, antecedentes personales y factores de riesgo cardiovascular: edad, antecedentes de diabetes, dislipemia e hipertensión, así como hábitos tóxicos. Se recogieron datos antropométricos -peso, talla, índice de masa corporal (IMC), circunferencia de la cintura (CC), índice cintura-talla (ICT)– y analíticos: glucemia basal, colesterol total y fracciones de colesterol de las lipoproteínas de baja densidad (LDL), HDL y triglicéridos. Los datos antropométricos fueron recogidos entre el tercero y el quinto día desde el ingreso (en cuanto la prescripción médica permitió la movilidad) mediante el uso siempre de la misma báscula y tallímetro. El perímetro de cintura se evaluó usando una cinta métrica por encima del borde superior de las crestas ilíacas, con el paciente en bipedestación sin ropa y al final de una espiración normal. Las mediciones fueron realizadas siempre por el mismo facultativo. Se determinaron las concentraciones de CKt y CK-MB cada 8h desde el ingreso hasta alcanzar su pico máximo, con el fin de estimar el tamaño del área de necrosis miocárdica. Conforme a las recomendaciones de la Sociedad Alemana de Química Clínica (DGKC) y la Federación Internacional de Química Clínica (IFCC) de 2002, las determinaciones de CKt y CK-MB se realizaron mediante métodos estandarizados de reacción inversa y activación de N-acetilcisteína utilizando un analizador Roche/Hitachi Cobas A 501.
DefinicionesSe estableció el diagnóstico de síndrome metabólico según los criterios de la ATPIII; la presencia de tres o más de las siguientes alteraciones: obesidad abdominal (CC > 102cm), hipertensión arterial (> 140/90mmHg), hipertrigliceridemia (triglicéridos séricos >150mg/ dl), concentración de HDL disminuida (HDL < 40mg/ dl) y alteración de la glucemia basal (glucemia en ayunas > 110mg/dl).
Puesto que el estudio se realizó en el momento agudo del evento coronario, que podría modificar las cifras de presión arterial, y dada la instauración precoz de vasodilatadores con efecto hipotensor, se consideró como criterio de hipertensión arterial solamente la de los pacientes con diagnóstico previo conocido.
Se consideró diagnóstico de diabetes mellitus una glucemia basal ≥ 126mg/dl en al menos dos ocasiones durante su estancia hospitalaria, sin incluir a los pacientes que sólo presentaron glucemias basales elevadas en los 3 días posteriores a la fase aguda del SCA, lo cual podría explicarse como “hiperglucemia de estrés”, y no como verdadera alteración del metabolismo de los hidratos de carbono.
Los pacientes en tratamiento hipoglucemiante, antihipertensivo o hipolipemiante fueron considerados con criterio de síndrome metabólico por alteración de la glucemia, hipertensión arterial o dislipemia (hipertrigliceridemia o reducción de las HDL).
Análisis estadísticoSe realiza el estudio descriptivo de las características basales de la muestra de pacientes. Las variables continuas se expresan como media ± desviación estándar y las dicotómicas, como porcentajes. Con el fin de establecer la asociación entre los diferentes factores de riesgo cardiovascular y la extensión del área de necrosis miocárdica, se aplicaron pruebas de correlación de Pearson y de regresión lineal múltiple. El primer modelo estadístico incluyó como variables independientes la edad, los valores antropométricos (IMC, CC, ICT), las glucemias, ser o no diabético, hipertenso o dislipémico, así como presentar o no criterios diagnósticos de síndrome metabólico. La variable dependiente fue el pico máximo de CKt y CK-MB. Se seleccionó final mente el modelo matemático más predictivo del tamaño del área de necrosis miocárdica. Dicha selección se realizó mediante modelo de regresión hacia atrás (backward). Se utilizó SPSS versión 13.0 para todos los procedimientos estadísticos.
RESULTADOSCaracterísticas basalesSe incluyó a 40 pacientes varones. La media (intervalo) de edad fue 62 (36-82) años. El 50% eran hipertensos (el 36,8% en tratamiento con antihipertensivos); el 35,7%, dislipémicos (el 18,4% en tratamiento con hipolipemiantes), y el 11,1%, diabéticos (el 97,5% en tratamiento con insulina o antidiabéticos orales). La media del IMC fue 28,5 ± 3,2 (22-35), el 60,5% tenía sobrepeso (IMC entre 25 y 29,9), y el 23,7%, obesidad (IMC > 30). La media del CC fue 100,2 ± 10 (75-120) cm, con obesidad central en el 42% de los pacientes, ninguno de los cuales seguía tratamiento dietético estricto o farmacológico para dicha obesidad. El 29,7% cumplían criterios de SM (fig. 1).
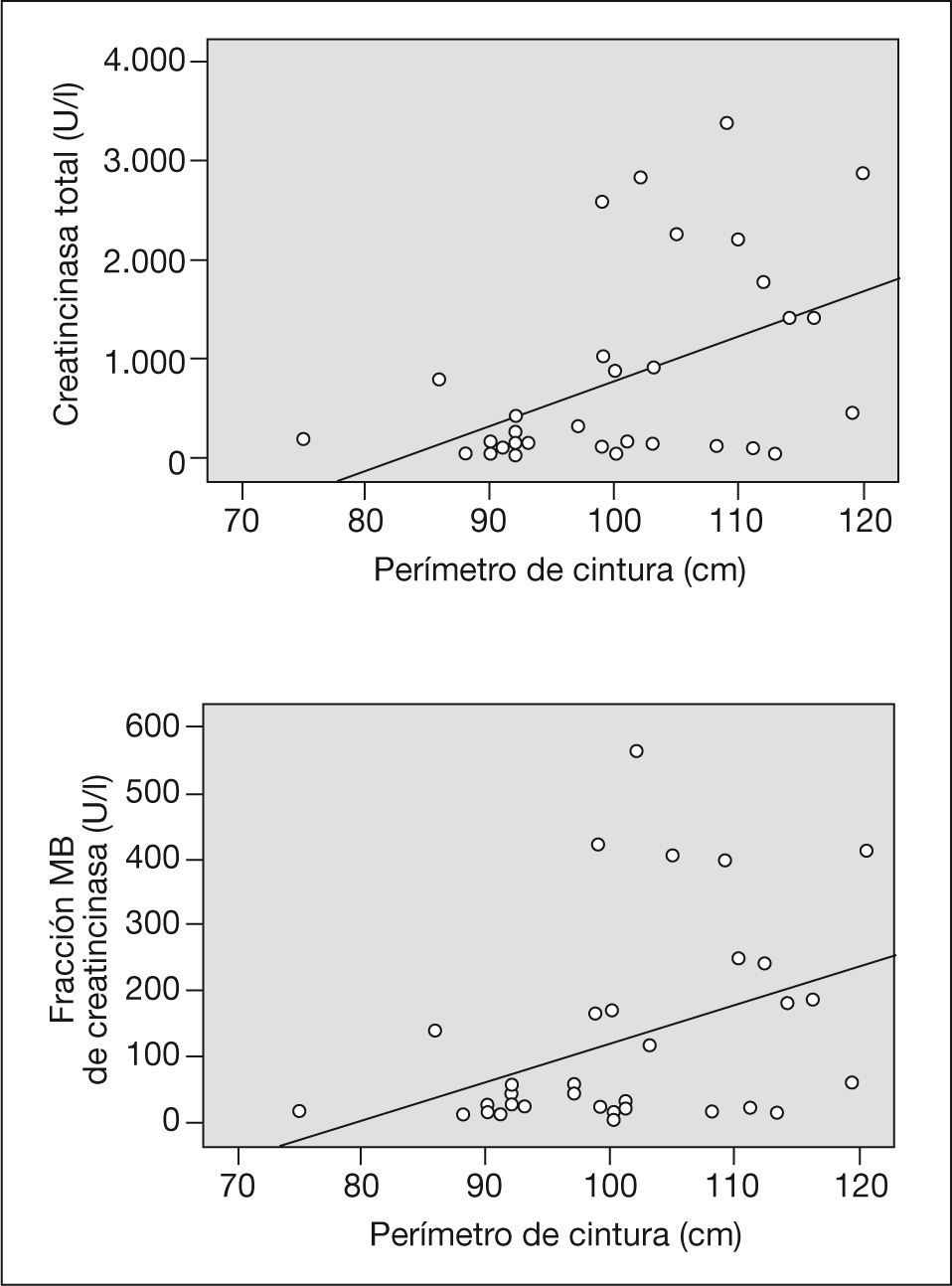
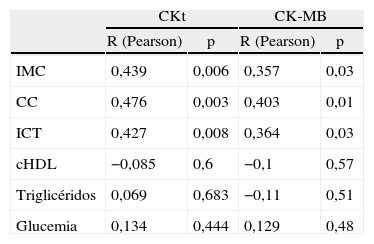
Análisis de regresiónSe aplicaron pruebas de correlación entre CKt y CKMB y cada una de las variables cuantitativas de síndrome metabólico (CC, glucemia, triglicéridos y HDL). Las únicas variables que presentaron correlación estadísticamente significativa con las concentraciones de enzimas cardiacas fueron los parámetros antropométricos (IMC, CC e ICT). La variable con mayor asociación fue la CC (r = 0,47; p < 0,003) para la CKt y (r = 0,4; p < 0,01) para la CK-MB (tabla 1).
Pruebas de correlación entre la creatincinasa y su isoenzima MB y cada una de las variables cuantitativas del síndrome metabólico
| CKt | CK-MB | |||
| R (Pearson) | p | R (Pearson) | p | |
| IMC | 0,439 | 0,006 | 0,357 | 0,03 |
| CC | 0,476 | 0,003 | 0,403 | 0,01 |
| ICT | 0,427 | 0,008 | 0,364 | 0,03 |
| cHDL | −0,085 | 0,6 | −0,1 | 0,57 |
| Triglicéridos | 0,069 | 0,683 | −0,11 | 0,51 |
| Glucemia | 0,134 | 0,444 | 0,129 | 0,48 |
CC: circunferencia de la cintura; cHDL: colesterol de las lipoproteínas de alta densidad; CK-MB: isoenzina MB de la creatincinasa; CKt: creatincinasa total; ICT: índice cintura-talla; IMC: índice de masa corporal.
Las únicas variables que se correlacionaron de forma significativa con las concentraciones de enzimas cardiacas fueron los parámetros antropométricos (IMC, CC e ICT). La variable con mayor asociación fue la CC.
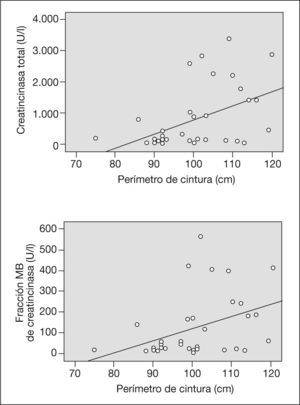
Posteriormente se realizó un análisis de regresión lineal múltiple con el objetivo de obtener un modelo estadístico predictor de la elevación de enzimas miocárdicas. Los resultados del análisis de regresión demostraron que el hecho de padecer síndrome metabólico no era predictor del tamaño del área infartada (β = –0,29; p < 0,1). El análisis de regresión entre cada uno de los componentes del síndrome metabólico y las concentraciones de CK mostraron que la obesidad central es el criterio de síndrome metabólico que mejor predice el área de necrosis miocárdica, independientemente del peso, el IMC y las cifras de HDL y triglicéridos o la glucemia. La única variable independiente que predice significativamente las concentraciones de CKt es la CC (β = 37,15; intervalo de confianza [IC] del 95%, 9,16-65,15; p < 0,01). En el caso del isoenzima MB, la CC seguía siendo la variable más predictora, aunque, no llegó a alcanzar significación estadística (β = 5,7; IC del 95%, -0,4-11,9; p < 0,06). La curva de relación lineal de CK y perímetro abdominal se muestra en la figura 2.
DISCUSIÓNLa obesidad es un problema mundial en creciente evolución y progreso, principalmente en los países desarrollados. La prevalencia de síndrome metabólico en pacientes con enfermedad vascular establecida o sintomática ha sido revisada en diversos estudios. Solymoss et al10 encontraron una prevalencia del 51% de síndrome metabólico según los criterios de la ATPIII en pacientes con enfermedad coronaria sintomática, y además demostraron que cuantas más alteraciones metabólicas y más criterios de síndrome metabólico presentase el paciente, mayor gravedad de la enfermedad coronaria subyacente. Nuestro estudio, aunque con prevalencias significativamente menores que las descritas en estudios norteamericanos, confirma la elevada prevalencia del síndrome metabólico en pacientes con enfermedad coronaria sintomática. De todos los componentes individuales del síndrome metabólico, el más frecuente de todos ellos fue la hipertensión arterial, que se presentó hasta en el 50% de los pacientes. El segundo criterio con mayor prevalencia fue la obesidad central, en el 42% de los pacientes.
Dado que los pacientes que presentan criterios diagnósticos de síndrome metabólico parecen presentar mayor grado de daño vascular coronario7, nuestra hipótesis es que, clínicamente, este hecho podría traducirse en mayor extensión del territorio infartado una vez producido el evento agudo. Sin embargo, en este estudio cumplir criterios de síndrome metabólico no resultó ser un factor predictivo del tamaño del infarto, posiblemente por falta de potencia estadística en una muestra limitada de pacientes.
La glucemia en el momento del evento agudo, tanto en pacientes diabéticos como en no diabéticos, ha demostrado asociarse a mayor tamaño de necrosis miocárdica6. En este caso no se recogieron datos de glucemia en el momento agudo, sino que se consideró únicamente el hecho de padecer alteración del metabolismo de los hidratos de carbono que contribuyese al diagnóstico de síndrome metabólico. Tras aplicar pruebas de regresión, ni la glucemia una vez estabilizado el paciente ni el hecho de ser diabético se asociaron a mayor extensión de necrosis miocárdica. Probablemente, podría explicarse por la baja prevalencia de diabetes mellitus (11%) en la muestra frente al resto de los factores de riesgo, o a que en nuestra muestra era el factor de riesgo menos infratratado (el 2,5% de diabéticos sin tratamiento, frente al 63,2% de pacientes hipertensos y el 81,6% de pacientes dislipémicos sin tratamiento).
La obesidad, cuantificada según el índice de masa corporal ha demostrado ser un factor independiente de riesgo de sufrir un síndrome coronario agudo, y aumenta la incidencia de angina inestable e infarto agudo de miocardio en pacientes con enfermedad coronaria establecida8. El estudio INTERHEART8 indica, sin embargo, que la medida de obesidad que mejor predice el riesgo cardiovascular no es el tradicional IMC, sino que el perímetro abdominal y, sobre todo, el índice cintura-cadera son los parámetros que más se asocian al riesgo de padecer enfermedad cardiovascular10. En nuestro estudio no se midió el índice cintura-cadera pero, de todos los parámetros antropométricos evaluados (IMC, CC, ICT), la CC fue el que presentó mayor relación con las concentraciones de CK. Además, fue el único criterio de síndrome metabólico que predijo de forma significativa e independiente la extensión del área de necrosis miocárdica. Dado que existe asociación entre el peso corporal y la masa ventricular izquierda, se añadió el peso y el IMC al modelo de regresión múltiple con el objetivo de eliminarlos como posibles factores de confusión. Por otra parte, varios estudios11,12 han intentado relacionar la obesidad, medida como IMC, con el pronóstico y la mortalidad tras el infarto agudo de miocardio. El hecho de presentar un mayor IMC no se ha demostrado que incremente la mortalidad tras infarto agudo de miocardio11,12. Sin embargo, los pacientes con IMC < 25 pero CC > 88cm en mujeres y > 102cm en varones presentan mayor riesgo de morir tras sufrir un infarto agudo de miocardio12. Estos hallazgos respaldan los resultados obtenidos en nuestro estudio sobre la relevancia de la distribución central de la grasa como factor predictor de gravedad del evento coronario agudo.
Es difícil determinar los factores patogénicos que vinculan la obesidad con la enfermedad cardiovascular. La obesidad central se asocia a alteraciones en el metabolismo de los lípidos, la glucosa, la regulación de la presión arterial, así como a procesos trombóticos, fibrinolíticos y reacciones inflamatorias. La presencia de diabetes, elevación de triglicéridos, disminución de HDL e incidencia de HTA, sin embargo, no se mostró significativamente más frecuente en el subgrupo de pacientes con obesidad central. Por ello sería necesario investigar otros componentes aterogénicos asociados a la obesidad (proteína C reactiva, fibrinógeno, inhibidor del activador del plasminógeno-1, etc.) para determinar su grado de implicación en el riesgo cardiovascular de los pacientes obesos.
La enfermedad cardiovascular constituye la primera causa de mortalidad en los países desarrollados. Su creciente incidencia está íntimamente asociada a la pandemia de obesidad y a otros factores de riesgo cardiovascular. Más del 80% de los pacientes que han sufrido un síndrome coronario agudo presentan sobrepeso, y el 42%, de predominio central. Nuerstro estudio indica que la obesidad troncular presenta cierta asociación con la extensión del área de necrosis miocárdica en los pacientes que han sufrido un infarto agudo de miocardio. A pesar de que dicha correlación es estadísticamente significativa, la fuerza de dicha asociación es débil, probablemente por el escaso tamaño muestral. Por ello son necesarios estudios con mayor tamaño muestral que confirmen esta asociación. Paradójicamente, la obesidad probablemente sea el factor de riesgo cardiovascular más infratratado, y mientras intentamos alcanzar dianas terapeúticas cada vez más estrictas en el caso de la dislipemia o la hipertensión arterial, el paciente no sigue tratamiento dietético o farmacológico para la obesidad.