Conocer la organización de la atención sanitaria de las gestantes con diabetes gestacional (DG) y diabetes pregestacional, y estimar el número de unidades de diabetes y gestación en España en 2013.
Material y métodosEl Grupo Español de Diabetes y Embarazo elaboró y consensuó un cuestionario basándose en las recomendaciones de la guía asistencial del grupo. El cuestionario fue enviado a los miembros de la Sociedad Española de Diabetes y de la Sociedad Española de Endocrinología y Nutrición.
ResultadosSe recibieron 87 cuestionarios (81 hospitales, 4 centros de especialidades, 2 centros de salud), que representaban al 51% de la población censada en España y el 39% de los partos atendidos en el año 2013. El diagnóstico de la DG se hizo mayoritariamente siguiendo recomendaciones del Grupo Español de Diabetes y Embarazo (98%), y en menos del 50% de los casos la reclasificación posparto se realizó en atención primaria. De los 53 centros considerados unidades de diabetes y gestación 14 (26%) respondían a un modelo mínimo. El 13% de los centros no realizan clínica preconcepcional, y un 30% no contaban con terapia con infusión subcutánea continua de insulina. En un 20% de los centros la asistencia la realizaba el facultativo sin apoyo de enfermería.
ConclusionesLa asistencia de las mujeres gestantes con diabetes pregestacional tiene una cobertura intermedia con carencias importantes, como clínica preconcepcional e infusión subcutánea continua de insulina, mientras que en las mujeres con DG se puede considerar suficiente. Existen aspectos a mejorar, como la integración de la educadora en diabetes y la coordinación con atención primaria para la reclasificación posparto.
To ascertain how health care for pregnant women with gestational diabetes (GD) and pregestational diabetes (PGD) is organized, and to estimate the number of Pregnancy and Diabetes Units (PDUs) in Spain in 2013.
Material and methodsThe Spanish Group of Diabetes and Pregnancy (GEDE) developed and agreed on a questionnaire based on the recommendations of the group. The questionnaire was sent to members of the Spanish Society of Diabetes and the Spanish Society of Endocrinology and Nutrition.
ResultsEighty-seven questionnaires were received from 81 hospitals, 4 outpatient specialty centers, and 2 primary healthcare centers, which accounted for 51% of the Spanish population and for 39% of births in 2013. GD was mainly diagnosed based on GEDE recommendations (98%), and less than 50% of women were reevaluated after delivery in primary care. Fourteen (26%) of the 53 centers identified as PDUs corresponded to a minimal model. Continuous subcutaneous insulin infusion (CSII) therapy was not available in 30% of centers, and 13% of hospitals had no preconceptional clinics. No nurse support was available in 20% of centers.
ConclusionsCare of women with PGD has a fair coverage with PDU, but significant deficits still exist, for instance, in preconception clinic and CSII. However, organization of care for women with GD appears to be adequate. There are aspects in need of improvement such as integration of diabetes educators and coordination with primary care for postpartum reclassification.
La diabetes mellitus es la enfermedad endocrino-metabólica que con mayor frecuencia complica la gestación, bien sea como diabetes gestacional (DG) o como diabetes preexistente a la gestación (DPG). Su importancia viene dada tanto por su prevalencia como por las consecuencias negativas que su coexistencia tiene sobre la madre, el feto y en recién nacido1, a pesar de que en las 4 últimas décadas se ha producido un descenso de las complicaciones asociadas2. El tratamiento de la DG se asocia a una reducción de la frecuencia de preeclampsia, distocia de hombros y macrosomia3. Por otro lado, la planificación de la gestación y la realización de un control preconcepcional en la DPG se ha asociado a una disminución de la frecuencia de malformaciones congénitas, riesgo de parto pretérmino y mortalidad perinatal4,5.
Los objetivos, el manejo y los recursos (tanto materiales como humanos) necesarios para el adecuado control metabólico, obstétrico y perinatal de las gestaciones complicadas con diabetes son revisados y publicados periódicamente por las guías asistenciales de las principales sociedades científicas6–9. Recientemente el Grupo Español de Diabetes y Embarazo (GEDE) de la Sociedad Española de Diabetes (SED) ha actualizado la guía asistencial, adaptando la evidencia científica disponible a la realidad de nuestro entorno1. Conocer cómo es esta realidad y cómo se realiza la asistencia de la mujer gestante con diabetes en un sistema de salud es clave para conseguir unos resultados materno-fetales adecuados, poder detectar deficiencias y proponer puntos de mejora.
En este sentido, el GEDE se ha propuesto conocer cómo está organizada la atención de las gestaciones complicadas con diabetes, qué prestaciones se ofrecen, de qué recursos materiales y humanos se dispone y cómo funciona especialmente la atención diabetológica, intentado estimar el número y las características de las unidades de diabetes y gestación (UDG) que están en funcionamiento, así como su cobertura poblacional.
Material y métodosEs un estudio observacional, retrospectivo y transversal, diseñado para evaluar cómo se realiza la atención de las mujeres con embarazos complicados con diabetes en nuestro medio, y recoger los datos referentes a la actividad asistencial realizada durante el año 2013. El estudio se realizó mediante la distribución de un cuestionario online a los socios de la SED y de la Sociedad Española de Endocrinología y Nutrición (SEEN). La confidencialidad sobre los datos demográficos y personales de los centros implicados fue preservada durante la realización del estudio.
El cuestionario fue específicamente diseñado para el propósito del estudio. Un cuestionario preliminar confeccionado por 2 de los autores (J.A. Rubio y M. Ontañon), que recogía los aspectos prácticos de la guía asistencial del GEDE1, fue discutido y modificado en una primera reunión presencial, y posteriormente vía online hasta la versión final definitiva. El cuestionario en la primera parte recoge los datos sociodemográficos y de filiación del centro, y en la segunda parte se interroga sobre 28 ítems. La mayor parte de las preguntas requería seleccionar la mejor respuesta de múltiples opciones, pero en algún caso había una opción con respuesta abierta (ver material suplementario). Para limitar sesgos las preguntas fueron cuidadosamente redactadas para evitar influir sobre las respuestas de los encuestados.
Difusión del cuestionarioSe pretendía hacer llegar el cuestionario a todos los médicos encargados de la atención a mujeres con gestaciones complicadas con diabetes. Para ello se contactó con la SED y la SEEN que hicieron llegar a todos los miembros activos a través del correo electrónico una invitación para participar en el estudio, y un link electrónico dirigido al sitio Web donde se hallaba alojado el cuestionario. En el correo se especificaba que solo era preciso rellenar un cuestionario por centro, y que era importante contestar con independencia de la complejidad y de cómo se estaba prestando la asistencia a la gestante con diabetes. El correo electrónico fue enviando en octubre de 2014 a todos los socios de la SED y, posteriormente, en diciembre de 2014 a los de la SEEN. El 15 de febrero de 2015 se realizó el cierre de cuestionarios. Los autores no contactaron directamente con respondedores potenciales en ningún caso.
Análisis de los datosLa estimación de la cobertura poblacional se realizó calculando el porcentaje de respuesta global de los centros respondedores. Para ello se dividió el sumatorio de la población de referencia atendida por los centros de cada comunidad por la población censada en dicha comunidad y en todo el territorio nacional en el año 201310. Siguiendo esta metodología se estimó la cobertura de partos de los centros respondedores11. Los datos de la población de referencia de los centros hospitalarios, así como los partos atendidos fueron aportados por los encuestados y verificados, o en su defecto fueron obtenidos de las memorias o páginas Web de los centros incluidos.
La pregunta que analizó la existencia de UDG en los centros fue: ¿existe en tu centro una consulta o unidad donde se atienden a la mayoría de las mujeres gestantes y con diabetes? Se consideró que en el centro respondedor existía UDG si cumplían 2 criterios:1) existencia de por lo menos un facultativo, tanto de la especialidad de endocrinología como de la de obstetricia; y2) que el centro contara con clínica preconcepcional en diabetes.
A continuación, se estimó el nivel de complejidad de las mismas siguiendo estos criterios definidos a priori:1) modelo mínimo (MM): solo contaba con los 2 criterios anteriormente enumerados;2) modelo intermedio (MI): MM+enfermera educadora específica para control de la gestante con diabetes y disponibilidad de terapia con infusión subcutánea continua de insulina (ISCI);3) modelo de excelencia (ME): MI+los 3 indicadores de excelencia (participación en formación de profesionales, control de calidad de la unidad o participación en proyectos de investigación [ítems 26-28]).
Se estimó el porcentaje de cobertura poblacional y de partos que dichas UDG suponían para toda España, empleando la misma metodología usada en el análisis de la representatividad poblacional previamente descrito.
Para el análisis del número de mujeres atendidas en cada centro con DG y DPG se descartaron valores atípicos extremos superiores (aquellos valores que se alejan del tercer cuartil una distancia superior a 3 veces el rango intercuartílico). En aquellos centros que atendían a todas las mujeres con DG se calculó la prevalencia de DG, realizando el cociente entre el número de mujeres con DG atendidas en el centro en el año 2013 y el número de partos atendidos en el mismo año. Se analizó si la frecuencia de tratamiento insulínico de la DG por centro difería según algunos aspectos asistenciales (ítems 1, 2, 4, 12, 13 y 14) y si las diferencias se mantenían en función del número de mujeres con DG valoradas por centro. Para el análisis de los datos referentes a la DPG solo se consideraron los hospitales y los centros de especialidades. Se obtuvieron las ratios de DM tipo 1 (DM1) vs DM tipo 2 (DM2) por centro.
Los datos fueron expresados como mediana (P25, P75) para los datos cuantitativos al no tener una distribución normal (prueba Kolmogorov-Smirnov) o en valor absoluto y porcentaje (%) para los datos cualitativos. El análisis comparativo de la frecuencia de tratamiento insulínico entre grupos se hizo mediante la U de Mann-Whitney. Se consideró significativo un valor de p bilateral<0,05. Se empleó el programa Microsoft® Office Excel 2007 y el paquete estadístico Analyse-it para Microsoft Excel (versión 2.20).
ResultadosCuestionarios contestados y representatividad poblacionalSe recibieron 87 cuestionarios correspondientes a 81 centros hospitalarios, 4 centros de especialidades y 2 centros de salud. De estos, 70 pertenecían a la sanidad pública, 8 eran concertados y 9 privados. Fueron remitidos por endocrinólogos 78 (90%), y en menor medida por equipos multidisciplinares, endocrinólogo-pediatra, endocrinólogo-obstetra, o por profesionales de especialidades independientes como medicina interna y obstetricia.
Setenta y tres centros tenían asignada una población de referencia, atendiendo a 23.684.467 habitantes, que representa el 51% de la población censada en España (datos a 1 de enero de 2014). Setenta y cuatro centros realizaban partos, pero solo contamos con los datos de 69 centros. Los centros atendieron un total de 164.108 partos, que representa el 39% de los partos atendidos en España durante el año 2013. No se recibió ningún cuestionario de la comunidad de Extremadura ni de las ciudades de Ceuta y Melilla, por lo que estas áreas no están representadas.
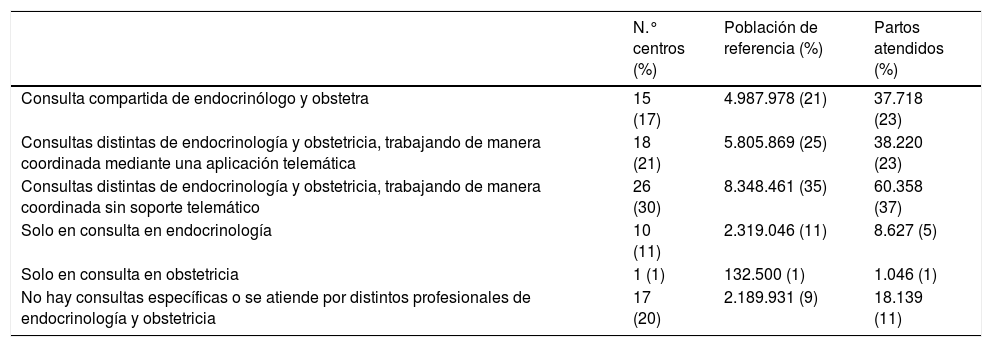
Organización de la asistencia de mujeres gestantes con diabetesAnte la pregunta: ¿existe en tu centro una consulta o unidad donde se atienden a la mayoría de las mujeres gestantes con diabetes?, 59 (68%) de los centros respondieron que contaban con facultativos de endocrinología y obstetricia para la asistencia, aunque existían diferentes tipos de organización, como se muestra en la tabla 1.
Distribución de la organización de la asistencia de las mujeres gestantes con diabetes
| N.° centros (%) | Población de referencia (%) | Partos atendidos (%) | |
|---|---|---|---|
| Consulta compartida de endocrinólogo y obstetra | 15 (17) | 4.987.978 (21) | 37.718 (23) |
| Consultas distintas de endocrinología y obstetricia, trabajando de manera coordinada mediante una aplicación telemática | 18 (21) | 5.805.869 (25) | 38.220 (23) |
| Consultas distintas de endocrinología y obstetricia, trabajando de manera coordinada sin soporte telemático | 26 (30) | 8.348.461 (35) | 60.358 (37) |
| Solo en consulta en endocrinología | 10 (11) | 2.319.046 (11) | 8.627 (5) |
| Solo en consulta en obstetricia | 1 (1) | 132.500 (1) | 1.046 (1) |
| No hay consultas específicas o se atiende por distintos profesionales de endocrinología y obstetricia | 17 (20) | 2.189.931 (9) | 18.139 (11) |
Primera columna: número de centros y su porcentaje respecto el total de centros, n=87.
Segunda columna: sumatorio de la población de referencia de los centros que contestaron la misma respuesta y el porcentaje con respecto a la población de los centros respondedores, n=23.684.467 habitantes.
Tercera columna: suma de los partos atendidos en los centros que contestaron la misma respuesta y el porcentaje con respecto al total de partos de los centros respondedores, n=164.108 partos.
Sesenta y tres (72%) de los centros respondieron que contaban con educadoras en diabetes que atendían de manera específica a las gestantes (una enfermera en 29 centros [48%], 2 en 25 [41%] y 3 en 7 [11%]). Los centros contaban con una enfermera para la educación de las pacientes con DG y DPG en un 88% y 76%, respectivamente, y para el seguimiento en el 70% y 56%, respectivamente. En 24 centros (28%) hubo algún tipo de aplicación telemática entre los pacientes y el equipo responsable del seguimiento de la gestante.
Diagnóstico, control y reevaluación de la diabetes gestacionalEl despistaje de DG en el primer trimestre se realizó solo en grupos de riesgo en 76 centros (87%), y de forma universal en el segundo trimestre en 86 (99%). La forma más frecuente de despistaje fue la determinación de glucemia tras la administración de 50g de glucosa, con un punto de corte de 140mg/dl (7,8mmol/l), que se utilizó en 85 (98%) de los centros. Los criterios de National Diabetes Data Group tras la sobrecarga oral de glucosa (SOG) de 100g fueron utilizados en 77 (91%) de los centros, y los criterios de Carpenter y Coustan en 8 (9%). Un centro utilizó los criterios del International Association of Diabetes and Pregnancy Study Group.
Setenta y uno (82%) de los centros controlaron a la totalidad de mujeres diagnosticadas de DG en su área correspondiente, mientras que 12 (14%) solo controlaron a las de mayor complejidad, contando con el apoyo de centros de especialidades. El seguimiento lo realizaron el facultativo y la educadora en 56 (64%) de los centros, educadoras siguiendo un protocolo en 14 (16%) y por el facultativo exclusivamente en 17 (20%).
La atención diabetológica se realizaba preferentemente por un profesional específico, en 64 (74%) de los centros, mientras que la obstétrica la realizaba un profesional específico en 45 (52%).
El seguimiento y la evaluación posparto de la DG generalmente se realizaron en el mismo centro —55 (63%)— siendo menos frecuente su realización en atención primaria —31 (36%)—. La forma más usual de reevaluación fue mediante SOG con 75g —41 (48%)— seguido de SOG combinado con HbA1c en 37 (43%) de los centros.
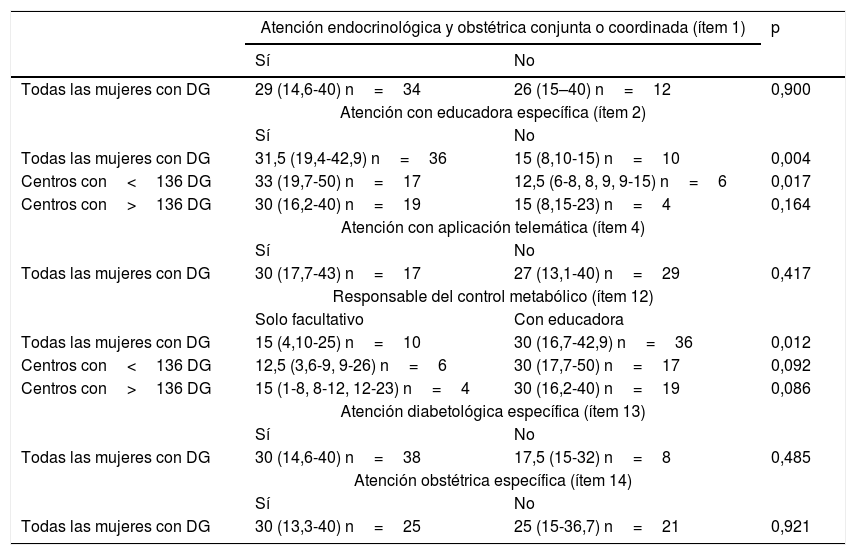
Prevalencia y frecuencia de tratamiento insulínico de la diabetes gestacionalSe evaluaron 10.676 mujeres con DG, mediana 136 (71,5-250) por centro estudiado (n=59) y una prevalencia de DG de 8,2% (6,5-10%) (n=40). La frecuencia de tratamiento insulínico fue del 28% (15-40%) (n=46). La tabla 2 analiza la frecuencia de tratamiento insulínico agrupada según aspectos asistenciales, mostrando que fue mayor en los centros en los que se disponía de educadora específica para el control de la DG y en los que en el seguimiento participaban la educadora versus en los que se realizaba exclusivamente por el facultativo. Estas diferencias se mantuvieron tras el análisis en función del número de mujeres atendidas en los centros, usando como punto de corte el valor de la mediana.
Frecuencia de tratamiento insulínico en las mujeres con DG agrupadas según el tipo de asistencia*
| Atención endocrinológica y obstétrica conjunta o coordinada (ítem 1) | p | ||
|---|---|---|---|
| Sí | No | ||
| Todas las mujeres con DG | 29 (14,6-40) n=34 | 26 (15–40) n=12 | 0,900 |
| Atención con educadora específica (ítem 2) | |||
| Sí | No | ||
| Todas las mujeres con DG | 31,5 (19,4-42,9) n=36 | 15 (8,10-15) n=10 | 0,004 |
| Centros con<136 DG | 33 (19,7-50) n=17 | 12,5 (6-8, 8, 9, 9-15) n=6 | 0,017 |
| Centros con>136 DG | 30 (16,2-40) n=19 | 15 (8,15-23) n=4 | 0,164 |
| Atención con aplicación telemática (ítem 4) | |||
| Sí | No | ||
| Todas las mujeres con DG | 30 (17,7-43) n=17 | 27 (13,1-40) n=29 | 0,417 |
| Responsable del control metabólico (ítem 12) | |||
| Solo facultativo | Con educadora | ||
| Todas las mujeres con DG | 15 (4,10-25) n=10 | 30 (16,7-42,9) n=36 | 0,012 |
| Centros con<136 DG | 12,5 (3,6-9, 9-26) n=6 | 30 (17,7-50) n=17 | 0,092 |
| Centros con>136 DG | 15 (1-8, 8-12, 12-23) n=4 | 30 (16,2-40) n=19 | 0,086 |
| Atención diabetológica específica (ítem 13) | |||
| Sí | No | ||
| Todas las mujeres con DG | 30 (14,6-40) n=38 | 17,5 (15-32) n=8 | 0,485 |
| Atención obstétrica específica (ítem 14) | |||
| Sí | No | ||
| Todas las mujeres con DG | 30 (13,3-40) n=25 | 25 (15-36,7) n=21 | 0,921 |
Datos expresados en porcentaje, mediana (P25-P75]. Cálculo realizado solo en los centros donde el seguimiento de las mujeres se realizaba en su totalidad.
La consulta preconcepcional en los centros de atención especializada (n=85) se realizaba en consultas individuales atendidas por distintos profesionales, endocrinólogos u obstetras, en 54 (63,5%) de los centros; en 20 (23,5%) en la misma unidad o consulta por ambos especialistas y en 11(13%) no se realizaba clínica preconcepcional. La atención diabetológica se realizaba por un facultativo específico en 59 (69%) de los centros y en el caso de la obstétrica en 51 (60%). Se dispone y se emplea en caso necesario el ISCI en 59 (69,4%), sensor de glucemias en 43 (50,5%) y calculador de bolo en 67 (78,8%) de los centros. En 57 (67%) centros el seguimiento posparto se realizó en la misma consulta que durante la gestación, y en 28 (33%) se remitía al profesional que realizaba el seguimiento previo a la gestación.
Tipos de diabetes mellitus evaluados por diabetes preexistente a la gestaciónCincuenta y dos centros comunicaron la asistencia de 1.161 mujeres: 633 (54,5%) con DM1, 485 (41,7%) con DM2 y 43 (3,7%) con otros tipos de DM, con una ratio promedio global DM1/DM2 de 1,3. Cuarenta y cuatro centros donde atendieron a DM1 y DM2 presentaron una ratio DM1/DM2 de 1 (0,5-2,1).
Indicadores de excelencia en atención en diabetes y gestaciónSe evaluaron 3 aspectos (ítems 27-29): participación en formación y reciclaje de profesionales en 53 (62%) de los centros, establecimiento de controles de calidad promoviendo protocolos de actuación y llevando registros en 46 (54%) y participación en proyectos de investigación o estudios multicéntricos en 30 (35%) de los centros.
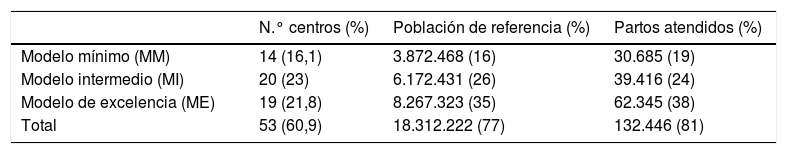
Aproximación a las unidades de diabetes y gestaciónCincuenta y tres de los centros cumplían los criterios para ser considerados como UDG, que supone el 77% de la población de referencia de los centros del estudio y el 81% de los partos atendidos en los centros respondedores. La tabla 3 muestra la distribución y la estimación de la cobertura poblacional de los centros agrupados en los modelos, MM, MI y ME. Trece de los 14 centros que respondían a un MM eran centros hospitalarios.
Unidades de diabetes y gestación (UDG) y su agrupación en modelos
| N.° centros (%) | Población de referencia (%) | Partos atendidos (%) | |
|---|---|---|---|
| Modelo mínimo (MM) | 14 (16,1) | 3.872.468 (16) | 30.685 (19) |
| Modelo intermedio (MI) | 20 (23) | 6.172.431 (26) | 39.416 (24) |
| Modelo de excelencia (ME) | 19 (21,8) | 8.267.323 (35) | 62.345 (38) |
| Total | 53 (60,9) | 18.312.222 (77) | 132.446 (81) |
Primera columna: distribución y su porcentaje respecto del total de centros respondedores, n=87.
Segunda columna: sumatorio de la población de referencia de los centros con UDG y el porcentaje con respecto a la población de los centros respondedores, n=23.684.467 habitantes.
Tercera columna: suma de los partos atendidos en los centros con UDG y el porcentaje con respecto al total de partos de los centros respondedores, n=164.108 partos.
ME: MI+los 3 indicadores de excelencia (participación en formación de profesionales, control de calidad de la unidad o participación en proyectos de investigación); MI: MM+enfermera educadora específica para control gestante con diabetes y disponibilidad de ISCI; MM: 1) existencia en el centro de por lo menos un facultativo tanto de la especialidad de endocrinología como de la de obstetricia; y 2) clínica preconcepcional en diabetes.
Este estudio representa la primera aproximación en nuestro país de la realidad asistencial de las mujeres gestantes con diabetes, y muestra una cobertura intermedia con UDG para la atención de la DPG y suficiente para la DG. Se estimó que 3 de cada 5 mujeres gestantes con DPG eran atendidas en UDG con prestaciones suficientes para ofrecer una calidad asistencial adecuada al nivel de evidencia actual, pero 2 de cada 5 no tuvieron acceso a una UDG o esta no contaba con las prestaciones mínimas para optimizar el control glucémico, como acceso a terapia con ISCI o una enfermera educadora específica para el control gestacional con diabetes.
Los centros respondedores, 81 de 87, fueron mayoritariamente hospitalarios, que es donde tradicionalmente en España se han atendido a las mujeres con DG y DPG. Solo contestaron 4 centros de especialidades, reflejando la jerarquización asistencial predominante en nuestro país, en el que los centros de especialidades derivan a su hospital de referencia la mayor parte de mujeres con DG y DPG.
Aunque el número de centros fue bajo en relación con la totalidad de centros del SNS, 498 hospitales generales o materno-infantiles12, representó el 51% de la población censada en España en 2013 y el 39% de los partos asistidos durante ese año, siendo bajo nuestro punto de vista una muestra representativa de la realidad asistencial del control de estas enfermedades, aunque con un cierto sesgo hacia los centros con mayor cobertura poblacional y probablemente con más recursos.
El despistaje en el primer trimestre en población de riesgo, el diagnóstico en 2 pasos y el uso preferente de los criterios del National Diabetes Data Group en la DG refleja que la mayoría de los centros se han decantado por seguir usando los criterios recomendados por el GEDE en 200613, ratificado en 20151, y no se han implantado las recomendaciones del International Association of Diabetes and Pregnancy Study Group14. La encuesta muestra una homogeneidad en la utilización de las recomendaciones del GEDE para el diagnóstico de la DG, sin que existan diferencias de criterios en función del lugar de atención de las pacientes. Este dato es importante, ya que evita diferencias importantes en la prevalencia según las zonas, y podrían tener repercusión en resultados materno-fetales, como se ha observado en otros países15.
La prevalencia de la DG en los centros que comunicaron el seguimiento de la totalidad de la población tenía una mediana de 8,2%, si bien un 25% de centros no alcanzaron el 6,6%. Estas oscilaciones podrían atribuirse a diferencias poblacionales, defectos en la detección o a la pérdida de casos en su área de población. Estos datos coinciden con los publicados en centros europeos16 y los aportados por un estudio multicéntrico en nuestro país17. La frecuencia de tratamiento insulínico fue de un 28%, con una distribución en percentiles muy amplia entre centros; muestra diferencias en la gravedad de la alteración metabólica entre centros, y probablemente también en la práctica clínica habitual. A favor de esta ultima tesis está la mayor frecuencia de tratamiento insulínico en modelos que contaban con la participación de enfermería en el seguimiento de esta enfermedad, evidenciándose una vez más la barrera que supone en el día a día el tratamiento con insulina para las gestantes18, y la importancia del papel de la educación diabetológica especializada para conseguir un adecuado control19. Un dato llamativo de este estudio es que en un 20% de los centros el seguimiento metabólico era realizado de forma exclusiva por un facultativo, sin apoyo del personal de enfermería, en contra de lo que se recomienda en las principales guías6–9, ya que no se acompaña de mejores resultados materno-fetales20.
La reevaluación posparto se realizó casi por igual mediante SOG de 75g exclusivamente o combinando SOG y HbA1c, actuación que discrepa con lo recomendando por el GEDE1 y por la mayoría de las guías7–9, que aconsejan la SOG con 75g para la reclasificación. El hecho de que la reclasificación y el seguimiento posparto se realizaran de forma mayoritaria en los centros hospitalarios en lugar de en la atención primaria, como se recomienda1,21, parece traducir cierta descoordinación y falta de protocolos de actuación conjunta entre niveles asistenciales, con la consiguiente mala utilización de recursos. También la tradicionalmente insuficiente implicación de los equipos de atención primaria en el control de la gestación puede explicar esta realidad asistencial22. Dado que el diagnóstico de DG identifica un grupo de mujeres con alto riesgo de DM en el que interesaría establecer programas preventivos, creemos que sería necesario protocolizar y coordinar el seguimiento posparto con atención primaria.
Un dato relevante, objetivado en este estudio, fueron las importantes deficiencias en la cartera de servicios para la atención de las pacientes con DPG en algunos centros. Así, un 13% de los centros no tenían clínica preconcepcional y un 30% no disponen de ISCI como opción para mejorar el control1,6–9. La DM1 fue predominante, si bien hubo una gran heterogeneidad, de forma similar a lo publicado en otros estudios poblacionales23.
La agrupación de las UDG en 3 modelos, MM, MI y ME, permitió aproximarnos al nivel de complejidad de las mismas. Se estimó, en función de la población de referencia y/o partos atendidos, que 3 de cada 5 mujeres con DPG eran atendidas en MI y ME, sin embargo 2 de cada 5 o no contaban con UDG o tenían un MM, a nuestro juicio claramente insuficiente para el caso de una mujer con DPG. El valor añadido que los equipos multidisciplinarios ofrecen en el manejo de algunas enfermedades24, se hace evidente sobre todo en el caso de la DPG6–9. Aspectos como el tipo de centro y la experiencia del equipo influyen directamente en el control y en los resultados neonatales25. Por el contrario, las mujeres con DG fueron atendidas en UDG dentro de una organización eminentemente hospitalaria, sin considerar la complejidad terapéutica de las mismas, y por lo tanto creemos que haciendo quizás un uso inadecuado de los recursos.
Por último, destacar el bajo empleo de la telemedicina en el control de la gestante con diabetes, 28% de los centros, pese al potencial ahorro en visitas médicas y mejora en la calidad de vida, tanto en las mujeres con DG como con DPG, si bien solo se ha comunicado mejoría en el control metabólico en el caso de la DG, pero no en otros resultados materno fetales26,27. Las conclusiones de estos estudios están limitadas por el escaso número de trabajos que analizan este tipo de asistencia y el bajo número de número de mujeres incluidas, sobre todo en el caso de la DPG y de manera concreta de DM128. Se necesitaría, por tanto, implementar la telemedicina en el control de la mujer gestante con diabetes mellitus, así como la realización de más estudios.
Somos conscientes de que este estudio tiene una serie de limitaciones. En primer lugar, la evaluación de la realidad asistencial de la mujer gestante con DM fue parcial, ya que nos centramos en el control eminentemente endocrinológico y abordamos de forma limitada la asistencia obstétrica. La difusión de la encuesta se hizo a través de la SED y de la SEEN, por lo que podrían no haberse incluido UDG, donde los responsables no sean miembros activos de estas sociedades, y por lo tanto no hayan tenido acceso a los canales donde se difundió el cuestionario. En segundo lugar la estimación de la cobertura poblacional de las mismas parte de la premisa de que el 50% de la población no representada en los cuestionarios responde a la misma realidad asistencial que los centros respondedores. De no asumir esta premisa las deficiencias detectadas en la asistencia serían muy superiores.
Por otro lado, los aspectos fuertes de este estudio se basan en la amplia difusión y cobertura poblacional por todo el territorio nacional de la encuesta, así como el valor que ha demostrado este tipo de instrumento de recogida de información en cuanto a veracidad comparado con otros métodos (entrevista telefónica o correo ordinario)29.
De este estudio podemos concluir que la asistencia de las mujeres gestantes con DPG tiene una cobertura intermedia, con carencias importantes como clínica preconcepcional e ISCI, mientras que en las mujeres con DG se puede considerar suficiente. Existen aspectos a mejorar como la integración de la educadora en diabetes y la coordinación con atención primaria para la reclasificación posparto. Por último, la mayoría de centros se adherían a los criterios propuestos por el GEDE para el diagnóstico de DG.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todos los miembros de la SED y de la SEEN por haber participado de manera desinteresada en la cumplimentación de este cuestionario. A las juntas directiva de ambas sociedades, por facilitar la difusión del mismo.
Domingo Acosta, Hospital U. Virgen del Rocío, Sevilla; Montserrat Balsells, Hospital Mutua de Terrassa, Barcelona; Mónica Ballesteros, Hospital U. Joan XXIII, Tarragona; María Orosia Bandres, Hospital Royo Villanova, Zaragoza; José Luis Bartha, Hospital U. La Paz, Madrid; Jordi Bellart, Hospital Clínico, Barcelona; Ana Isabel Chico, Hospital Santa Creui Sant Pau, Barcelona, CIBER-BBN, Zaragoza; Mercedes Codina, Hospital U. Son Espases, Palma de Mallorca; Rosa Corcoy, Hospital Santa Creu Santa Creu i Sant Pau, Barcelona, CIBER-BBN, Zaragoza; Alicia Cortázar, Hospital de Cruces, Baracaldo, Vizcaya; Sergio Donnay, Hospital U. Fundación Alcorcón, Madrid; María del Carmen Gómez, C.S. Velez-Norte, Málaga; Nieves Luisa González, Hospital U. de Canarias, Las Palmas; María del Mar Goya, Hospital U. Vall d’ Hebrón, Barcelona; Lucrecia Herranz, Hospital U. La Paz, Madrid; José López, Hospital Virgen de la Salud, Toledo; Patricia Martín, Hospital U. Fundación Alcorcón, Madrid; Ana Megía, Hospital U. Joan XXIII, Tarragona; Eduardo Moreno, Hospital U. Virgen del Rocío, Sevilla; Juan Mozas, Hospital Materno Virgen de las Nieves, Granada; Marta Ontañón, Hospital U. Príncipe de Asturias, Alcalá de Henares, Madrid; Verónica Perea, Hospital Mutua de Terrassa, Barcelona; José Antonio Rubio, Hospital U. Príncipe de Asturias, Alcalá Henares, Madrid; María Antonia Sancho, Hospital Clínico U. Lozano Blesa, Zaragoza; Berta Soldevila, Hospital Germán Trias i Pujol, Badalona, Barcelona; Begoña Vega, Hospital Universitario Materno Infantil de Canarias, Las Palmas; Irene Vinagre, Hospital Clínico y Provincial de Barcelona, Barcelona.