La esofagitis necrotizante aguda (ENA) también conocida como "esófago negro", es una rara entidad cuya etiología es desconocida, siendo el mecanismo patogénico multifactorial. Los hallazgos endoscópicos muestran una coloración negruzca de la mucosa esofágica de forma circunferencial, e histológicamente necrosis de la mucosa. El pronóstico depende de la enfermedad de base. Reportamos el caso de un hombre de 64 años, con antecedente de cirrosis hepática por virus de hepatitis C (VHC), genotipo 2b, Child B, hipertensión portal hemorrágica, que recibió tratamiento antiviral completo en 1996. En enero de 2011, se realizó trasplante hepático ortotópico, cumplió tratamiento profiláctico e inmunosupresor. Presentó rechazo y recidiva del VHC e inició bolos de metilprednisolona, PegINF y ribavirina. Cinco meses después inició con intolerancia a la vía oral, pérdida de peso, desnutrición por lo que se colocó una sonda nasogástrica (SNG) para nutrición enteral.
Sin embargo, se agregó disfagia esofágica progresiva y melena sin deterioro hemodinámico, por lo que se realizó una endoscopía diagnóstica que mostró esófago negro en tercio superior con toma de biopsia, citología y aspirado con resultado negativo para microorganismos patógenos, así como úlcera Forrest III en bulbo y gastropatía atrófica. Recibió inhibidor de bomba de protones, ayuno, antibiótico de amplio espectro y retiro de SNG, con endoscopía de control normal al mes.
Acute necrotizing esophagitis (ANE), also known as "black esophagus" is a rare entity disorder of unknown etiology with multifactorial pathogenic mechanisms. Endoscopic findings show a black discoloration of the distal esophageal mucosa, and histologically, circumferential mucosal necrosis is present. The prognosis depends on the underlying disease. We herein report the case of a 64 years old man with history of hepatic cirrhosis due to hepatitis C virus infection (HCV) genotype 2b, Child B with hemorrhagic portal hypertension who received antiviral treatment in 1996, and in January 2011 an orthotopic liver transplantation was performed, prophylaxis and immunosuppressive treatment was fulfilled. He presented rejection and HCV recurrence so he received pulses of methylprednisolone, PegINF and ribavirin. Five months later he presented with oral intolerance, weight loss, and progressive malnutrition; a nasogastric tube (NGT) was placed for enteral nutrition, however esophageal dysphagia was added with melena without hemodynamic compromise. A diagnostic endoscopy was performed which showed a black mucosal discoloration in the upper esophagus; biopsy, cytology and aspirate were negative for pathogens, a Forrest III ulcer located in the bulb and atrophic gastritis were also found in the endoscopic study. The NGT was removed; he was placed in nil per mouth, and received IV proton pump inhibitor with broad-spectrum antibiotics. A normal endoscopy was documented a month after.
Introducción
La esofagitis necrotizante aguda (ENA), también conocida como "esófago negro", es una condición poco frecuente, descrita por primera vez por Goldenberg en 1990.1-4
La prevalencia reportada es de 0.2%, es más común en hombres (81%) y en la séptima década de la vida.1,3 Su patogénesis no es clara, ésta condición ha sido asociada a varios mecanismos como hipotensión prolongada, hiperglicemia, trombosis vascular, hipersensibilidad a antibióticos, infecciones, malignidad, obstrucción del tracto digestivo superior, inmunosupresión y desnutrición.1,2,5,6 El diagnóstico es realizado mediante endoscopía, al observar el oscurecimiento de la mucosa distal del esófago de forma circunferencial, con el soporte histológico. El tratamiento conservador es considerado una modalidad adecuada.1-3,5
Presentación del caso
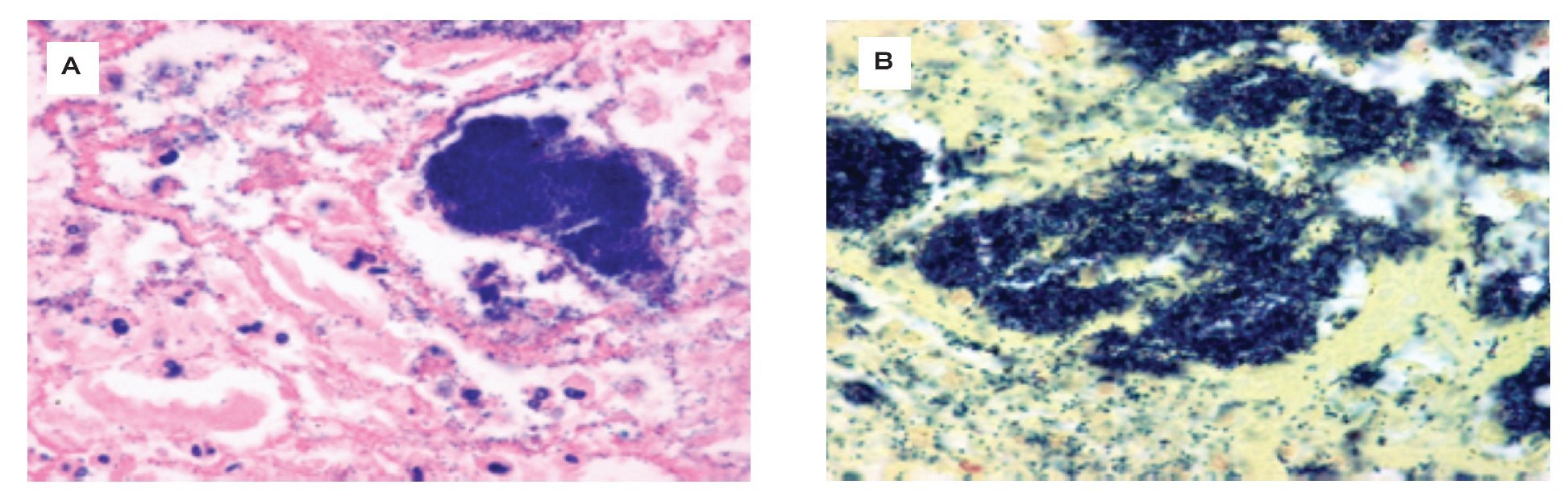
Masculino de 64 años de edad, con historia de cirrosis hepática por virus de hepatitis C (VHC) genotipo 2b, Child B, diagnosticado en 1995. Un año después, inició tratamiento con interferón (INF) y ribavirina, el cual suspendió en 1997. En 2010, presentó un episodio de hematemesis y encefalopatía hepática, que requirió de ligadura de várices y apoyo transfusional. En enero de 2011, se realizó trasplante hepático ortotópico, recibió profilaxis con aciclovir, fluconazol y trimetoprima sulfametoxazol, también recibió tacrolimus, mofetil micofenolato (MMF) y prednisona (PDN), como tratamiento inmunosupresor. En mayo de 2011, presentó ictericia y alteraciones en las pruebas de funcionamiento hepático (PFH) caracterizadas por un patrón mixto. Debido a lo anterior, se realizó una biopsia hepática que mostró datos de rechazo, por lo que se iniciaron bolos de metilprednisolona (MPD) sin mejoría en las PFH. En junio de 2011, se realizó nueva biopsia que reportó recidiva de VHC Metavir A2 F0 con carga viral de 27 888 copias, se inició tratamiento con PegINF y ribavirina más bolos de MPD. En junio, presentó intolerancia a la vía oral, pérdida de peso y desnutrición, por lo que se colocó una sonda nasogástrica (SNG) para nutrición enteral. Posteriormente en agosto de 2011, se agregó disfagia esofágica progresiva acompañada de dolor retroesternal no anginoso, náusea sin vómito y evacuaciones melénicas, por lo cual fue hospitalizado. A la exploración física se encontró hemodinámicamente estable, con un índice de masa corporal (IMC) de 14, caquéctico, sin ascitis, encefalopatía o ictericia, y con una prueba de guayaco positiva. Los estudios de laboratorio mostraron: hemoglobina 11.7 g/dL, VGM 90 fL, leucocitos 3.3 mm3, PMN 78%, plaquetas 131 000, creatinina 0.7 mg/dL, INR 0.9. Se realizó una endoscopia, que mostró la mucosa esofágica de apariencia negruzca en el tercio superior. Se tomaron biopsias, citología y aspirado para cultivo de tejido necrótico, reportándose la presencia de una úlcera Forrest III de 2 cm en bulbo, y gastropatía atrófica generalizada. El análisis histopatológico del tejido esofágico reportó fragmentos de tejido esofágico, con importante necrosis con zonas de reacción inflamatoria inespecíficas (Figura 1), en las cuales se descartó la presencia de microorganismos infecciosos oportunistas. El paciente recibió tratamiento con inhibidor de bomba de protones por cuatro semanas, antibióticos de amplio espectro, ayuno y se retiró la SNG. La endoscopia de control mostró la mucosa con apariencia normal, sin necrosis o estenosis (Video). En septiembre de 2011, se determinaron nuevos estudios de laboratorio que reportaron una carga viral de 12 copias y PFH normales, por lo que continuó con tacrolimus, MMF y PDN.
¡ðFigura 1. Análisis histopatológico con fragmentos de tejido esofágico con necrosis e inflamación inespecíficas A) en las cuales se descartó la presencia de microorganismos infecciosos oportunistas B).
Discusión
La ENA es una entidad que desde su primera descripción en 1990 por Goldenberg, ha sido reconocida con mayor frecuencia a través del uso de la endoscopia. Esta entidad es poco común, tiene una incidencia baja que va del 0% al 0.2% en estudios de autopsias, y del 0.01% al 0.2% en estudios clínicos.2,3,8
Las características demográficas del paciente, coinciden con las reportadas en la literatura médica. Puesto que la ENA afecta predominantemente a hombres (81%), con una edad promedio de 67 años, aunque existen reportes en grupos más jóvenes.1,2
Entre las causas asociadas al desarrollo del esófago negro, que presenta nuestro paciente, se encuentran: desnutrición e inmunosupresión postrasplante. Otras causas como las infecciosas, farmacológicas, abuso de alcohol, e hipoperfusión, fueron descartadas en el paciente a través de la historia clínica, endoscopia, cultivos, biopsias y tinciones realizadas al tejido necrótico. Es importante notar, que sólo encontramos afectado el tercio superior de la mucosa del esófago. No obstante, el estado de desnutrición e inmunosupresión del paciente, condicionaron a una reducción en el mecanismo de defensa de la mucosa esofágica en contra del contenido gástrico, situación que ha sido asociada a ENA en reportes previos. Otros condicionantes para el desarrollo de ENA, en nuestro paciente fueron: la presencia de úlceras a nivel bulbar, las cuales pudieron causar un retraso en el vaciamiento gástrico provocando daño a la mucosa esofágica, y probablemente también la presencia de una SNG (mecanismo de trauma por cuerpo extraño).1,2,7,8
La presentación clínica es variable, aunque el 90% presenta sangrado de tubo digestivo alto, otros síntomas asociados son: dolor epigástrico, vómito, disfagia, náusea, fiebre, mareo, caquexia, hipotensión, palidez, anemia y leucocitosis.1,8
El diagnóstico es realizado mediante endoscopia, al observar la mucosa esofágica de color negruzco de forma difusa con afección principal a la porción distal, aunque puede afectarse uno o todos los segmentos del esófago, terminando abruptamente en la línea Z. Ésta entidad debe diferenciarse del melanoma maligno, pseudomelanosis, melanocitosis, acumulación de polvo de carbón y acantosis nigrans.1-3,8,9
Las complicaciones son raras, pero incluyen: desarrollo de estenosis en las primeras dos semanas posteriores al diagnóstico (10%), perforación esofáóstico (10%), perforación esofástico (10%), perforación esofágica (7%), mediastinitis y abscesos (6%). Todas éstas descartadas en nuestro paciente, mediante una endoscopia de control.1-3
El manejo principal es conservador, debe darse tratamiento a la enfermedad de base, hidratación intravenosa, corregir la anemia, ayuno y nutrición parenteral total. El uso de antibióticos es controversial, sólo se recomiendan en caso de identificar microormicroorganismos infecciosos. El tratamiento con inhibidor de bomba de protones vía intravenosa esta recomendado, sin embargo, el tiempo y dosis no están bien definidos. El desarrollo de complicaciones como perforación esofágica, requiere de tratamiento quirúrgico. El pronóstico depende del estado general del paciente y las recaídas, sólo se han documentado en reportes de casos.1-3,8,10
Correspondencia: Dr. Guillermo Jesús Carmona Aguilera.
Departamento de Gastroenterología. Instituto Nacional de Ciencias Médicas y Nutrición "Salvador Zubirán". Vasco de Quiroga 15, Sección XVI. Delegación Tlalpan. C.P. 14000. México D.F., México.
Teléfono: (5255) 5573 3418.
Correo electrónico: gmocarmona@gmail.com