Sr. Editor:Listeria monocytogenes es una importante bacteria patógena en pacientes inmunodeprimidos, ancianos, mujeres embarazadas y ocasionalmente en individuos sanos1. Es la causa más frecuente de meningitis en pacientes con alguna enfermedad subyacente, especialmente linfomas, trasplantados o en tratamiento con corticoides.
La meningitis es la infección más frecuente del sistema nervioso central (SNC) causada por L. monocytogenes, el absceso cerebral es raro y aparece en pacientes inmunodeprimidos asociado a una bacteriemia concomitante1. En nuestro hospital diagnosticamos a una paciente con lupus eritematoso sistémico (LES) en tratamiento inmunosupresor que desarrolló absceso cerebral y meningitis por L. monocytogenes.
Presentamos el caso de una paciente de 60 años con el diagnóstico de LES desde hace 20 años y con afectación renal, articular, hematológica y ocular. Durante estos años ha presentado tres brotes de actividad de la enfermedad y seguía tratamiento con corticoides en dosis de 30 mg/día y bolos de 150 mg de ciclofosfamida mensuales.
Recientemente, la paciente fue ingresada por anemia hemolítica y leucocitopenia, sustituyó el inmunosupresor pautado por micofenolato en dosis de 750 mg/día.
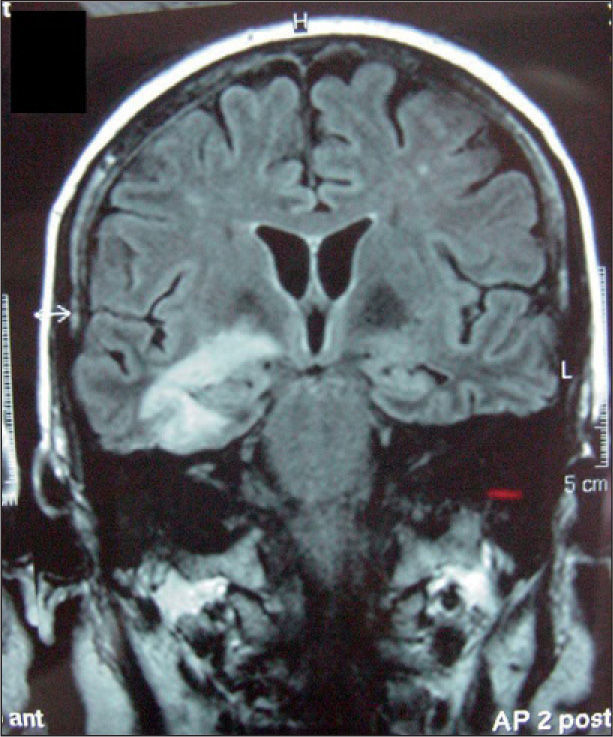
A las 2 semanas del alta acude al hospital por pico febril, náuseas, vómitos, cefalea, confusión, letargia y falta de focalidad neurológica motora. La punción lumbar reveló la presencia de un líquido de aspecto claro y transparente, con 196 leucocitos/μl (polimorfonucleares [PMN] 5%, morfonucleares [MN] 95%), 125 hematíes/μl, glucosa 30 mg/dl y proteínas 116 mg/dl. La tomografía computarizada (TC) reveló la existencia de una lesión hipodensa en el área temporal derecha que se confirmó con la resonancia magnética (RM) al encontrar un área de cerebritis a ese nivel (fig. 1). Ante la clínica descrita se solicitaron estudios microbiológicos.
Los hemocultivos se procesaron con el sistema Bact/Alert3D (bioMérieux, Marcy l'Etoile, Francia). A las 24 h de incubación se detectó crecimiento de unos cocobacilos grampositivos en los dos frascos. Tras el subcultivo en agar de soja/triptona (TSA) + 5% sangre de cordero (Biomedics, Madrid, España), se observó el crecimiento de unas colonias betahemolíticas. Se procedió a su identificación con el sistema Vitek (bioMérieux, Marcy l'Etoile, France) y con el panel 3W del sistema Wider (Francisco Soria Melguizo, Madrid, España). Con ambos sistemas se obtuvo el mismo resultado: L. monocytogenes.
Se realizó también con el panel 3W del sistema Wider el estudio de sensibilidad por microdilución en placa, aplicando los criterios del Clinical and Laboratory Standards Institute (CLSI). Se estudiaron dos antimicrobianos, no incluidos por el fabricante en dicho panel, por el método de difusión en disco (CLSI) en Agar Mueller Hinton + 5% sangre de cordero (Biomedics, Madrid, España): ciprofloxacino e imipenem. Los resultados de concentración mínima inhibitoria (CMI) obtenidos fueron: ampicilina, ≤ 8 μg/ml (sensible [S]); penicilina, 0,5 μg/ml (S); cloranfenicol, ≤ 8 μg/ml (S); gentamicina, ≤ 2 μg/ml (S); rifampicina, ≤ 0,5 μg/ml (S); imipenem (S); ciprofloxacino (S). El microorganismo se observó directamente en la muestra del líquido cefalorraquídeo (LCR), y posteriormente se aisló en el cultivo del mismo. Ante estos hallazgos la paciente fue diagnosticada de bacteriemia, meningitis y absceso cerebral por L. monocytogenes. En nuestro caso la paciente recibió tratamiento antibiótico precoz, que se inició durante las primeras 6 h del ingreso, por vía intravenosa con altas dosis de ampicilina (2 g/4 h) durante 6 semanas y gentamicina (200 mg/24 h) durante 2 semanas. Se decidió suspender el micofenolato, mantener corticoides y pautar dosis descendentes de corticoides al alta. Se repitió la punción lumbar a las 6 semanas y se obtuvo un LCR claro y transparente, con 5 leucocitos/μl, glucosa 53 mg/dl y proteínas 54 mg/dl, la paciente evolucionó favorablemente y fue dada de alta sin secuelas neurológicas.
Se requieren dos criterios para el diagnóstico de absceso cerebral por L. monocytogenes: a) aislamiento en hemocultivo, LCR o tejido cerebral de la bacteria, y b) visualización de un área de absceso o cerebritis en una prueba de imagen, durante la cirugía o en la autopsia2.
Son frecuentes los signos y síntomas que sugieren incremento de la presión intracraneal, como cefalea, náuseas, vómitos, confusión y letargia. En cambio, la presencia de focalidad neurológica es más común en abscesos causados por otras bacterias3.
Muchos de los pacientes de las series de casos revisados presentaban bacteriemia de manera concomitante, lo cual hace suponer que el desarrollo de absceso cerebral por L. monocytogenes es secundario a diseminación hematógena4. Este hallazgo es infrecuente en abscesos cerebrales de otra etiología, en los que la causa más frecuente suele ser por extensión directa de tejidos adyacentes infectados, como sinusitis, otitis media o infecciones odontógenas5. Por otra parte, el 25% se asocia con meningitis, con una tasa de positividad para el LCR del 38%2. Este germen tiene la capacidad de propagarse de una célula a otra a través de la formación de seudópodos dentro de la célula infectada, evitando así el ataque de los anticuerpos, por lo cual el organismo necesita una inmunidad celular íntegra, especialmente de células T, para frenar la infección6.
En cuanto al tratamiento, se consideran fármacos de elección la combinación de altas dosis de ampicilina durante 6 semanas y gentamicina durante 2 semanas, seguida en segundo lugar por trimetroprim-sulfametoxazol2.
La aspiración quirúrgica sólo está indicada en casos de abscesos grandes (mayores de 2,5 cm), muy profundos en sustancia cerebral o para la identificación del microorganismo infectante y elección del tratamiento3.
L. monocytogenes debe incluirse en el diagnóstico diferencial del absceso cerebral y meningitis en pacientes inmunodeprimidos con alteración de la inmunidad celular, dada su alta tasa de resistencia a las cefalosporinas de tercera generación, que son el tratamiento antibiótico empírico más extendido para las infecciones del SNC.
Se describen en la literatura médica series de casos con un porcentaje de supervivencia del 61% y han sido documentadas secuelas neurológicas en el 60% de los pacientes2, 7 debido a la alta tasa de complicaciones al demorarse el diagnóstico y el inicio del tratamiento.
Al revisar la literatura médica se objetiva una elevada morbimortalidad relacionada con la infección de L. monocytogenes en pacientes con algún grado de inmunodepresión, pensamos que la sospecha diagnóstica inicial y la precocidad en el inicio de la antibioterapia adecuada fueron claves para la correcta evolución de la paciente.