La entrada en vigor en España del Real Decreto (RD) 16/2012 en septiembre de 2012 supuso la exclusión del colectivo de inmigrantes en situación irregular de la asistencia sanitaria. Con este trabajo, GESIDA pretende medir el impacto de la entrada en vigor del RD en relación con su aplicación por las comunidades autónomas (CCAA), y cómo ha afectado a la atención médica de los inmigrantes irregulares infectados por el VIH.
MétodosSe solicitó información a las 17 CCAA sobre la existencia de medidas para garantizar la atención y tratamiento de personas con infección VIH que quedaban desprotegidas con la aplicación del RD. Asimismo se pasó una encuesta a profesionales sanitarios y ONG implicados en la atención de estas personas, para conocer cómo ha afectado la aplicación del RD a su actividad asistencial y la información disponible sobre la normativa a aplicar.
ResultadosLa respuesta de las CCAA ha sido heterogénea, contribuyendo escasamente en algunos casos a paliar el efecto negativo del RD. A esto hay que sumar una compleja burocracia para acceder a los beneficios ofrecidos por algunas CCAA, a menudo inaccesible para los sujetos más vulnerables. La falta de información al colectivo sanitario y ONG involucradas en la atención a inmigrantes dificulta el acceso de esta población a la asistencia sanitaria y el establecimiento de medidas de control de enfermedades con impacto en la salud pública.
ConclusionesEl RD 16/2012 ha tenido un impacto negativo en la práctica asistencial, generando la existencia de profundas inequidades en el territorio nacional.
The entry into force of Royal Decree (RD) 16/2012 in Spain in September 2012 led to the exclusion of the group of irregular immigrants from the National Healthcare System. With this work, GESIDA attempts to measure the impact of the entry into force of the RD in relation to its application by the Autonomous Communities (CCAA), and how it has affected the health care of irregular immigrants infected with HIV.
MethodsInformation was requested from the 17 CCAA of the existence of measures to ensure the care and treatment of people with HIV infection that were left unprotected because of the implementation of the RD. Likewise, a survey was conducted on health professionals and NGOs involved in the care of these people, to find out how it has affected the implementation of the RD to their daily healthcare work and the availability of information on regulations to implement it.
ResultsThe response of the CCAA was variable, hardly contributing, in some cases, to mitigate the negative effect of the RD. To this is added a complex bureaucracy to access the benefits offered by some regions, often inaccessible to the most vulnerable subjects. Lack of information for health-care professionals and NGOs involved in the care of immigrants, hinders access of this population to health care and the establishment of control measures for diseases with an impact on the public health.
ConclusionsThe RD 16/2012 has had a negative impact on daily healthcare working, generating the appearance of deep inequities throughout the country.
La entrada en vigor del Real Decreto (RD) 16/20121 en septiembre del año 2012 tuvo una fuerte contestación social, la cual se hizo patente a través de organizaciones de derechos humanos, movimientos sociales, partidos políticos, organizaciones no gubernamentales (ONG) y especialmente el sector sanitario2. Los recortes en materia sanitaria se han plasmado en diversas medidas como la disminución en la retribución del personal sanitario, el dinero destinado a formación e investigación, a la dependencia, la necesidad del copago farmacéutico, y la práctica exclusión del sistema sanitario de los inmigrantes en situación irregular. Este rechazo ha trascendido incluso a la literatura médica, donde se ha puesto de manifiesto la injusticia que supone dejar sin asistencia sanitaria a un colectivo tan vulnerable como el de los inmigrantes irregulares, cuando el gasto atribuido al turismo sanitario es causado principalmente por inmigrantes europeos3. A esto hay que añadir los problemas éticos que origina esta normativa para los profesionales sanitarios, el empeoramiento de la salud pública, o el detrimento de la salud individual2, que al menos en un caso extremo tuvo por resultado el fallecimiento de un inmigrante enfermo de tuberculosis tras negarle asistencia médica en varias ocasiones4. Según se expone en el Programa de Reformas del Reino de España (del año 2013), y con el objetivo de evitar el fraude en la obtención de la tarjeta sanitaria española, 873.000 personas inmigrantes quedaron fuera de las prestaciones del sistema sanitario español5. No obstante, el informe no hace una estimación del ahorro económico que conlleva esa medida, a diferencia de otras partidas.
En el caso concreto de las personas inmigrantes infectadas por el VIH, en un informe previo de GESIDA publicado en el año 2013 se estimó que la aplicación del RD supondría un ahorro económico muy inferior al esperado a corto plazo, y sobre todo que impactaría negativamente en la salud pública de nuestro país, y muy especialmente en la de los pacientes que quedaran desatendidos, aumentando los gastos sanitarios a medio-largo plazo y alejándonos de los objetivos de salud internacionalmente asumidos6.
A esto hay que sumar la confusa situación administrativa y normativa que ha originado la puesta en marcha de esta ley, creándose situaciones de flagrante inequidad en el acceso a la salud según donde se resida. Dado que la mayoría de las competencias en materia de atención sanitaria están transferidas a las diversas comunidades autónomas (CCAA), la aplicación del RD no ha sido homogénea en todo el país.
El presente estudio se enmarca en el compromiso del Grupo de Estudio del Sida (GESIDA) de la Sociedad Española de Enfermedades Infecciosas (SEIMC) con los pacientes infectados por el VIH en nuestro país y especialmente con los más vulnerables. Sus objetivos principales son medir el impacto de la entrada en vigor del RD en relación con su aplicación por las CCAA, y cómo ha afectado a la atención médica de los inmigrantes irregulares infectados por el VIH.
Material y métodosEn el año 2012 y en respuesta a la entrada en vigor del RD 16/2012, GESIDA elaboró un informe sobre el impacto potencial que tendría la entrada en vigor de este RD en la población inmigrante en situación irregular e infectada por el VIH6. Como continuación de ese informe, GESIDA se propuso elaborar un segundo estudio, dirigido fundamentalmente a medir el impacto del RD en la atención sanitaria del colectivo de inmigrantes infectados por el VIH, cómo se ha aplicado por las distintas CCAA, y cómo ha afectado a los profesionales sanitarios y ONG en su actividad profesional con este colectivo.
Las hipótesis de trabajo formuladas a priori que se han pretendido analizar en este trabajo fueron: a)la aplicación del RD 16/2012 se ha llevado a cabo sin establecer ninguna modificación sustancial sobre su aplicación en los inmigrantes en situación irregular infectados por el VIH; b)no existen unas directrices claras para los trabajadores sanitarios, clarificando en qué casos los pacientes en situación irregular pueden tener acceso a los servicios sanitarios. Algunas CCAA han publicado normativa al respecto, aunque la situación es muy heterogénea a nivel estatal, y c)la entrada en vigor del RD 16/2012 ha tenido un impacto negativo en la asistencia sanitaria de los inmigrantes irregulares infectados por el VIH.
Como objetivos primarios del estudio se propusieron: a)describir la normativa desarrollada por las CCAA y el Estado español para paliar el efecto negativo de la entrada en vigor del RD 16/2012; b)describir el impacto sobre la asistencia de los inmigrantes en situación irregular infectados por el VIH, y c)describir el impacto sobre la actividad asistencial de los profesionales sanitarios de la entrada en vigor del RD 16/2012.
Para alcanzar estos fines, el estudio se estructuró en 2 partes:
- 1.
Una relativa a la implantación del RD 16/2012 en las distintas CCAA y la normativa que se hubiera elaborado específicamente para los pacientes infectados por el VIH en situación irregular. Se solicitó información directamente al Ministerio de Sanidad y a las Consejerías de Sanidad de las 17 CCAA, y también se hizo una búsqueda activa de la normativa estatal y autonómica desde la entrada en vigor del RD 16/2012. Asimismo, se llevó a cabo una búsqueda bibliográfica en bases de datos médicas y prensa general acerca del impacto que han tenido estas medidas en la población objeto de estudio.
- 2.
Una encuesta que recogía la opinión de los diferentes profesionales sanitarios acerca de cómo está afectando el nuevo marco legal a la atención y cuidados de los inmigrantes VIH+ en situación irregular. También se entró en contacto con agentes sociales (ONG y asociaciones de pacientes) involucrados en el cuidado de esta población. Estas encuestas, ad hoc para cada tipo de grupo profesional, analizaron el impacto de las nuevas medidas desde el punto de vista del acceso a los cuidados médicos y de enfermería, el tratamiento antirretroviral y la preservación de los derechos de los pacientes. Las encuestas se realizaron utilizando la herramienta Surveymonkey (https://es.surveymonkey.com), estructurándose en 3 bloques tanto para profesionales sanitarios como ONG: preguntas de filiación del encuestado/ONG, sobre el grado de conocimiento del RD 16/2012, y cómo ha recibido la información sobre el mismo, y preguntas sobre el impacto de la aplicación del RD en la asistencia a los inmigrantes infectados por el VIH.
El análisis de los resultados es principalmente descriptivo. Las variables continuas se describen mediante la media y su desviación estándar cuando se distribuyen de forma normal, y mediante la mediana y el rango intercuartil cuando la distribución no siga la normal. Las variables nominales se describen mediante recuentos y porcentajes.
ResultadosNormativa desarrollada tras la publicación del RD 16/2012 respecto a la atención sanitaria de personas infectadas por VIH que carecen de la condición de aseguradoEl texto del RD 16/2012 excluye de la asistencia sanitaria a todas las personas inmigrantes que, viviendo en nuestro país, carecen de permiso de residencia, con las únicas salvedades de los menores de 18años y mujeres embarazadas, así como la atención de urgencias. En el decreto no se contemplan otras excepciones más que la de estos supuestos.
Con objeto de conocer cómo se estaba aplicando el RD en las distintas CCAA, como administraciones que ostentan la competencia de la atención sanitaria pública a la población, se solicitó a las 17 consejerías de sanidad de las CCAA más información respecto de la existencia de algún tipo de normativa sobre el acceso al tratamiento antirretroviral de personas inmigrantes en situación irregular, y en caso afirmativo que nos la hiciera llegar.
Respondieron a nuestra solicitud 13 de las 17 CCAA (76%), aunque solo 5 (Asturias, Canarias, Extremadura, Galicia y Madrid) nos hicieron llegar los documentos que regulan el acceso a la asistencia de esta población.
No se recibió contestación de las CCAA de Aragón, Murcia, Navarra ni Valencia. Otras 4 CCAA (Cantabria, Castilla y León, Castilla-La Mancha y La Rioja) informaron que no han desarrollado normativa específica y referencian sus actuaciones en la legislación de ámbito nacional, aunque en el caso de la CCAA de Castilla-León se indica además que tras la entrada en vigor del RD 16/2012 se ordenó a los centros sanitarios el mantenimiento de la continuidad asistencial, garantizando la atención y tratamiento de todas aquellas personas que perdían la tarjeta sanitaria pero dispusieran de ella con la normativa anterior.
En la comunidad de Andalucía, se informó de que todas las personas inmigrantes mantendrían el acceso a la asistencia sanitaria, con las mismas prestaciones que la población general, a través del denominado «Documento de Reconocimiento Temporal del derecho a la Asistencia Sanitaria», regulado en una circular de la Dirección General de Asistencia Sanitaria Servicio Andaluz de Salud.
En otras 5 CCAA (Asturias, Canarias, Extremadura, Galicia y País Vasco) se garantiza la asistencia a los inmigrantes irregulares empadronados en la comunidad solo en el caso de acreditar la ausencia de recursos económicos, pero con algunas diferencias entre ellas.
En Asturias se garantiza la continuidad asistencial, y se establece un mecanismo para solicitar en atención primaria una tarjeta sanitaria provisional acreditando ausencia de recursos económicos y empadronamiento. La prescripción farmacéutica para estas personas se realiza «en recetas sin financiación pública, comunicando al afectado que lo precise la posibilidad de dirigirse a las diferentes organizaciones no gubernamentales o asociaciones que tengan relación con los colectivos de inmigrantes, sobre las posibles fórmulas de tramitar o conseguir los medicamentos».
En Extremadura se ha establecido también un programa específico (PASCAEX) para dar cobertura a los inmigrantes en situación irregular sin recursos económicos y que lleven 6 meses empadronados en la comunidad. En este caso se establece una cobertura del 50% en farmacia ambulatoria, quedando cubiertos los fármacos de dispensación hospitalaria.
De forma parecida, en Galicia se ha establecido el «Programa Gallego de Protección Social de la Salud Pública», con el que se da cobertura sanitaria a las personas sin condición de asegurado o beneficiario del sistema sanitario público, siempre que demuestren empadronamiento superior a 6meses y ausencia de medios económicos. Independientemente de este programa, una instrucción establece el derecho a la asistencia de las personas en las que se sospeche la existencia de una enfermedad infecciosa sujeta a vigilancia epidemiológica (lo que incluye la infección por VIH) hasta que se pueda descartar su diagnóstico o hasta completar su tratamiento. También garantizan la continuidad asistencial de las personas que estaban previamente siendo atendidas por uno de estos procesos.
En Canarias y el País Vasco, además de requerirse la demostración de la ausencia de recursos, se necesita llevar al menos un año empadronado en la comunidad autónoma para tener derecho a la atención sanitaria. En el País Vasco, a aquellos que no lleven aún un año empadronados se les asigna desde el primer momento un médico de atención primaria, lo que permite el diagnóstico y control de enfermedades urgentes, graves y transmisibles, y además se garantiza de forma explícita la continuidad asistencial para aquellos inmigrantes que ya estaban siendo atendidos. Además, se garantiza la atención de los inmigrantes afectados por una enfermedad infecciosa independientemente de su situación administrativa (lo que incluye la infección VIH y su tratamiento). En Canarias se indica que la cobertura excluye la posibilidad de solicitar una segunda opinión y la garantía de plazos, además de la prestación de farmacia ambulatoria.
Por último, otro grupo de CCAA ha establecido normativas para ampliar los supuestos del RD 16/2012 a otras situaciones, entre las que se indica el supuesto de Salud Pública, en el que se incluye la atención a personas infectadas por el VIH.
Las comunidades de Madrid y Baleares remitieron en agosto de 2012 instrucciones a los centros sanitarios sobre la atención a las personas que careciesen de la condición de asegurado o beneficiario establecidas por el RD 16/2012. A los supuestos establecidos en el RD 16/2012 (urgencias, embarazo y menores) añadían la garantía de atención por criterios de Salud Pública, incluyendo la asistencia a personas diagnosticadas de alguna de las enfermedades de declaración obligatoria (entre las que se incluye la infección por VIH) y las enfermedades mentales. Sin embargo, en la CCAA de Madrid se indica que la asistencia conllevará facturación al usuario, remitiéndose a su país de origen cuando haya convenio bilateral, mientras que en Baleares se establece que no se facturará al paciente. La medicación de estos procesos se dispensa directamente por el Servicio de Salud. En las instrucciones de la CCAA de Madrid se indicaba además la continuidad asistencial, sin coste para el paciente, de las personas que ya estuviesen siendo atendidas hasta ese momento.
En Cataluña, a los inmigrantes en condición irregular se les garantiza el nivel de cobertura que contemplan las prestaciones de los programas sanitarios de interés para la salud pública que establece el Departamento de Salud. Entre estos programas se encuentra la prevención y la atención al sida/infección por VIH que, entre otras cosas, garantiza el acceso al tratamiento antirretroviral.
Finalmente, desde febrero de 2014 existe un documento publicado por el Ministerio de Sanidad, Servicios Sociales e Igualdad, con el título de «Intervención Sanitaria en situaciones de riesgo para la Salud Pública»7, que fue aprobado por todas las CCAA en el seno del Consejo Interterritorial del Sistema Nacional de Salud el 18 de Diciembre de 2013. Es un documento estratégico en el cual unánimemente se acuerda por parte de todas las CCAA mantener los programas de Salud Pública para garantizar las prestaciones sanitarias de prevención, diagnóstico y tratamiento en los casos necesarios. Este documento no hace referencia exclusivamente a los inmigrantes irregulares, sino a toda persona que no cumple la condición de beneficiario, independientemente de su origen o situación administrativa. Cada CCAA es la responsable de la aplicación del documento en su territorio, y desde la Dirección General de Salud Pública del Ministerio se hace un seguimiento del mismo.
El documento establece que se debe garantizar la prestación sanitaria (que incluye las acciones preventivas, asistenciales, de seguimiento y de control, entre otras situaciones que pueden tener impacto en la salud pública) cuando se sospeche una enfermedad infecciosa sujeta a vigilancia epidemiológica, control y/o eliminación a nivel nacional o internacional, y también en personas con una enfermedad infecciosa que requiera un tratamiento médico prolongado o crónico y que sin tratamiento puedan suponer un riesgo de salud pública por su capacidad de transmisión y dificultad en su control. En este apartado se incluye la infección por VIH/sida, las infecciones por virus de la hepatitisB y C, la enfermedad tuberculosa y la lepra. La medicación necesaria para el tratamiento de estas enfermedades, en caso de que demuestre la no disponibilidad de recursos, se contemplará como «campaña sanitaria» y se entregará en el dispositivo habilitado al efecto en el servicio de salud.
Encuesta a médicos que atienden a pacientes inmigrantes con infección por el VIHLa encuesta se envió por correo electrónico a los miembros de la sección de Enfermedades Infecciosas de la SEIMC (1.258 infectólogos), de los que 349 pertenecen al Grupo de Estudio del Sida (GESIDA). La encuesta estuvo abierta de octubre de 2013 a febrero de 2014. En total contestaron 97 infectólogos (de octubre de 2013 hasta marzo 2014), 72 de ellos pertenecientes a GESIDA. La mediana de años de práctica médica de los médicos participantes fue de 25años (P25-75 20-30años).
Todas las CCAA, salvo Murcia, estuvieron representadas, siendo las de mayor participación Madrid (29,9%), Cataluña (14,4%), Andalucía (13,4%), Comunidad Valenciana (13,4%), Castilla-La Mancha (5,1%) y Castilla y León (5,1%). Con respecto al tipo de hospital de los participantes, la distribución fue la siguiente: >800camas (43%), 400-800 (31%) y <400 (26%). La mediana del porcentaje de población inmigrante atendida por los médicos de la muestra, entre los pacientes con infección por VIH, fue del 16% (P25-75 10-25). En 8 CCAA hubo más médicos atendiendo inmigrantes en su consulta por encima del 16% que por debajo: Aragón, Asturias, Baleares, Cataluña, Comunidad Valenciana, La Rioja, Madrid y Navarra.
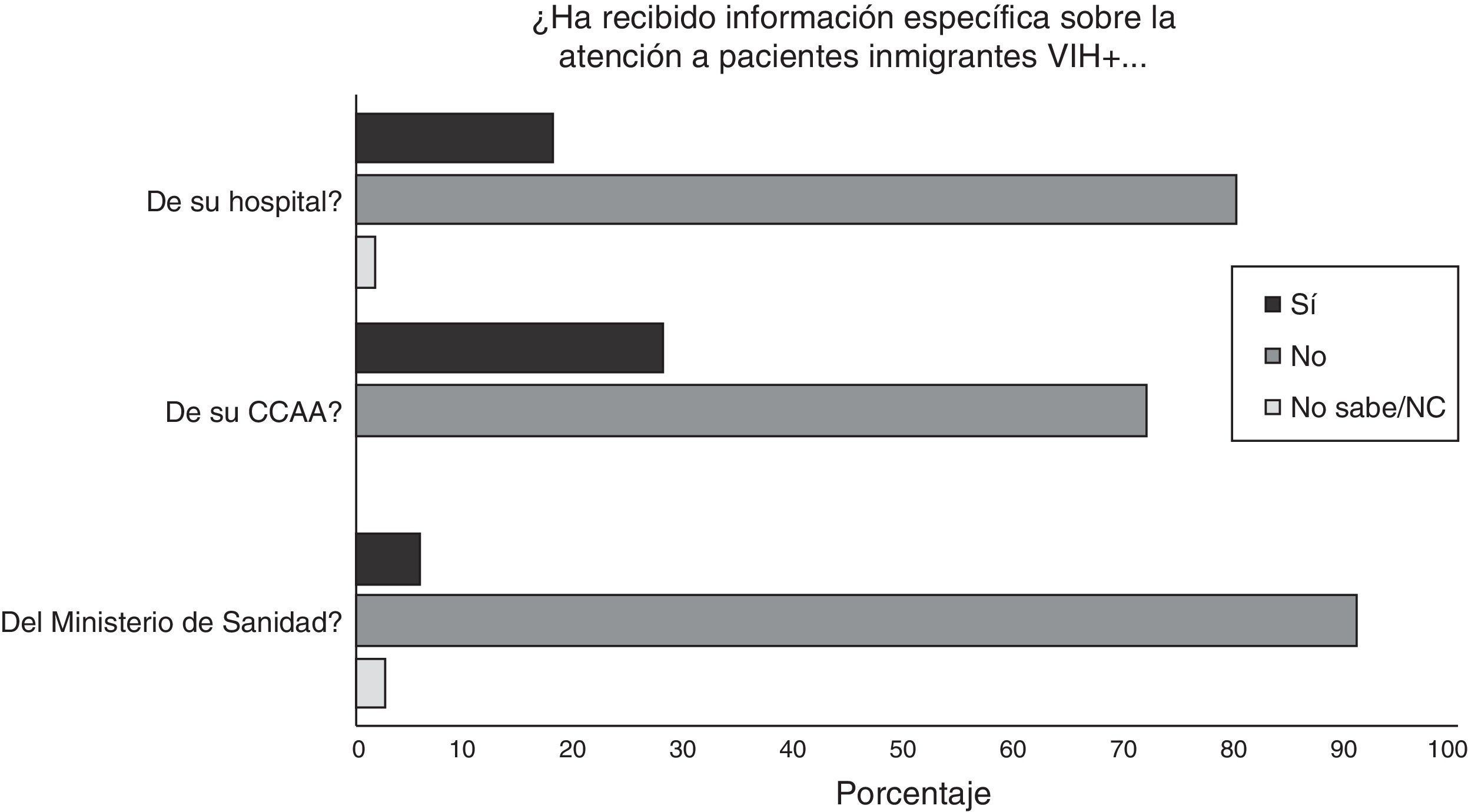
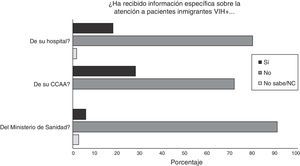
La gran mayoría de los médicos encuestados conocían el RD 16/2012 (85,6%), aunque solo un 41% sabían si su CCAA tenía normativa específica sobre la atención a personas inmigrantes infectadas por el VIH en situación irregular. La recepción de la información sobre el RD por parte de los médicos fue pobre, siendo más común que esta procediera de las CCAA (28,1%), que de su hospital (17,4%) o del Ministerio de Sanidad (5,62%) (fig. 1).
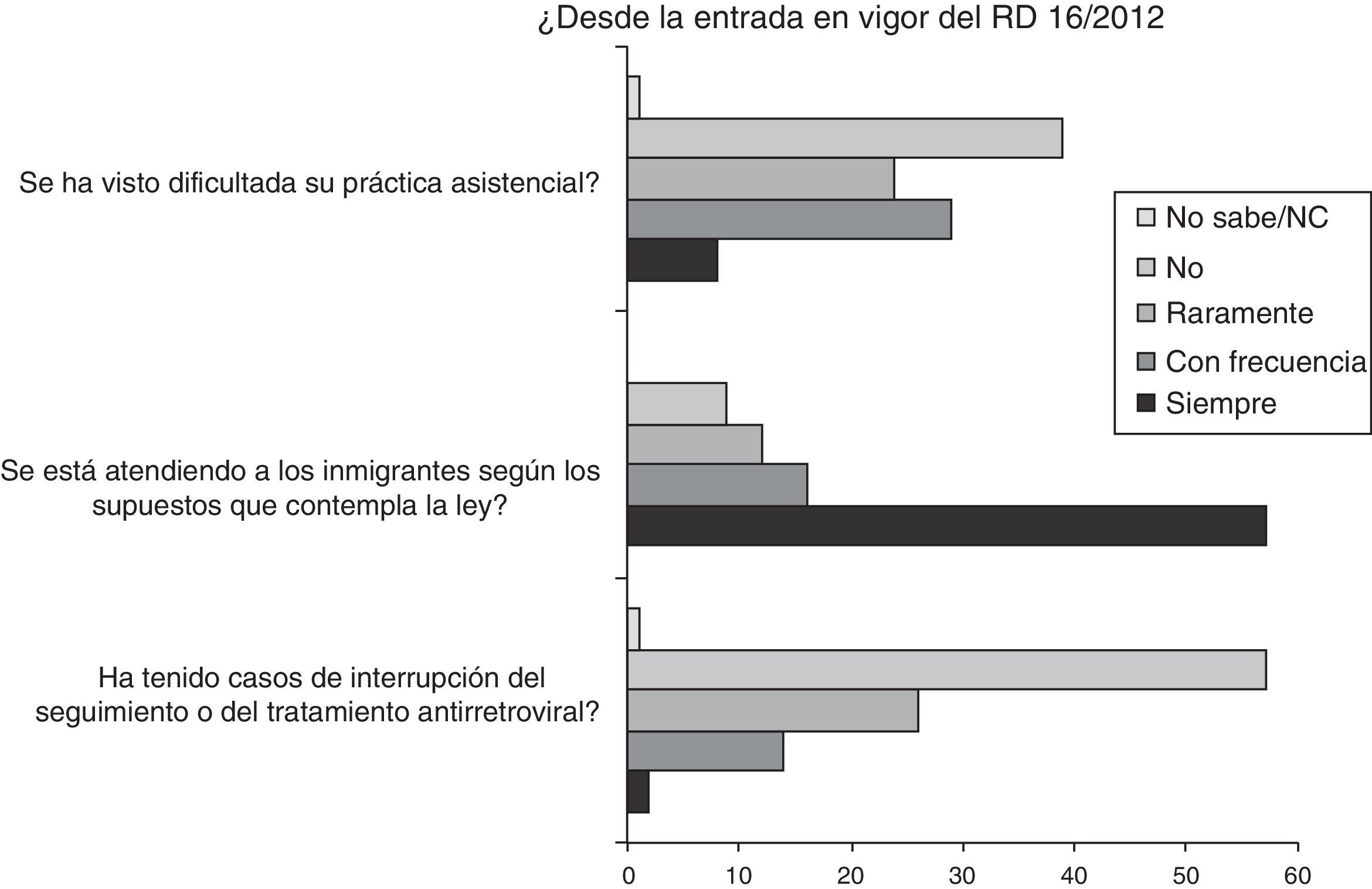
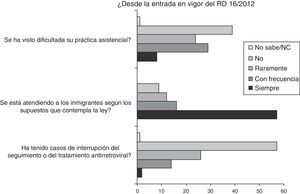
En relación con la atención y el seguimiento de los pacientes infectados por el VIH en situación irregular, el 37% de los médicos reconocieron que su práctica asistencial se había visto dificultada siempre o con frecuencia. En el mismo sentido, el 21% de los pacientes no eran atendidos según los supuestos contemplados en el RD, y el 16,1% de los participantes tuvieron casos de interrupción del seguimiento, del tratamiento o de ambos (fig. 2). En los casos de interrupción del seguimiento o del tratamiento antirretroviral, los motivos referidos por los participantes en la encuesta fueron: imposibilidad de citar a los pacientes (34%), la no dispensación de medicación por parte del hospital (19%), exigencia de pago (15%) y otros, como problemas con el seguro privado, no disponer o haber perdido la tarjeta sanitaria, miedo del paciente a volver por si le hacían pagar la medicación, o dificultad de acceso por problemas económicos. Solo el 26% de los encuestados refirieron que en sus hospitales se habían puesto en marcha medidas extraordinarias para atender a esta población (el 9% no sabían/no contestaron), entre las que refirieron la necesidad de autorización directa por la Dirección Médica del centro, trámites específicos a partir del servicio de atención al paciente, a través de los trabajadores sociales o servicios sociales de la CCAA, el acuerdo entre los médicos y otros trabajadores sanitarios para seguir prestando la asistencia médica, o la atención o reingreso por urgencias.
El 71% de los encuestados no estaban de acuerdo con el RD 16/2012, el 21% en parte, el 2% en general y el 6% no sabían/no contestaron. Los motivos más frecuentemente aducidos para el desacuerdo se muestran en la tabla 1, mientras que las razones esgrimidas por los encuestados que estaban de acuerdo total o parcialmente con la entrada en vigor del RD 16/2012 se muestran en la tabla 2.
Razones más frecuentes por las que los encuestados estaban en desacuerdo con el RD 16/2012 (médicos)
| Motivos de tipo ético o humanitario |
| No se puede negar la atención médica a personas en situación vulnerable |
| El RD resulta xenófobo |
| Es una medida socialmente inadmisible |
| Niega el derecho universal a la salud recogido en la Constitución Española |
| No se puede negar el tratamiento de una enfermedad mortal que se puede controlar |
| La atención médica no debería negársele a nadie |
| Su aplicación es discriminatoria |
| Como médico me da igual la situación legal del paciente que atiendo |
| Fomenta las desigualdades |
| Si han venido a trabajar hay que darles asistencia sanitaria en pie de igualdad |
| Es una regresión de un derecho que habíamos conseguido alcanzar |
| Motivos de tipo sanitario o económico |
| El estado de salud del inmigrante empeorará |
| Por motivos de salud pública |
| El control de la epidemia por el VIH requiere el control de todos los infectados |
| Lo barato a corto plazo es caro a medio-largo plazo |
| Aumento del riesgo de transmisión del VIH y otras infecciones (tuberculosis) |
| Los pacientes si no se tratan consumirán muchos más recursos en el futuro |
| Crea bolsas poblacionales sin cobertura sanitaria, lo que supone un riesgo sanitario individual y colectivo |
| Dificulta aún más el acceso al sistema sanitario |
Razones más frecuentes por las que los encuestados estaban total o parcialmente de acuerdo con el RD 16/2012 (médicos)
| La necesidad de controlar la inmigración que se hace por motivos sanitarios |
| Hay que tender a que los inmigrantes que residan en nuestro país estén legalizados, trabajen y coticen, y así tengan los mismos beneficios que los nacionales |
| Necesidad de regular la asistencia a los inmigrantes |
| Necesidad de regulación de la asistencia, no parece lógico que personas en la indigencia (inmigrantes o no) reciban tratamientos carísimos |
| El tratamiento debe ser para los que vivan en España y no para los que solo acuden para hacerse las pruebas y llevarse la medicación |
| Deben ser tratados de todas aquellas patologías contagiosas, pero quizás se puedan restringir algunas más individuales como reproducción asistida, prótesis, etc. |
La encuesta a las ONG se realizó con aquellas que trabajan con inmigrantes, población en riesgo de exclusión o expresamente con infección por el VIH. La encuesta estuvo disponible de noviembre de 2013 a marzo de 2014.
En total contestaron 25 personas pertenecientes a 23 ONG, que estaban radicadas en 11 CCAA: Andalucía, Aragón, Baleares, Canarias, Cantabria, Castilla-La Mancha, Cataluña, Comunidad de Madrid, Comunidad Valenciana, Murcia y País Vasco. De las 24 ONG, 9 son de ámbito nacional, 13 de ámbito autonómico y 2 locales. En su gran mayoría atienden a personas inmigrantes (22/23), infectados por el VIH (20/23), en riesgo de exclusión social (6/23), y colectivos de gays/lesbianas/transexuales (11/23). Además, otras poblaciones objeto de su cobertura son trabajadoras sexuales, personas sin hogar, jóvenes, usuarios de drogas, presos, refugiados y población general.
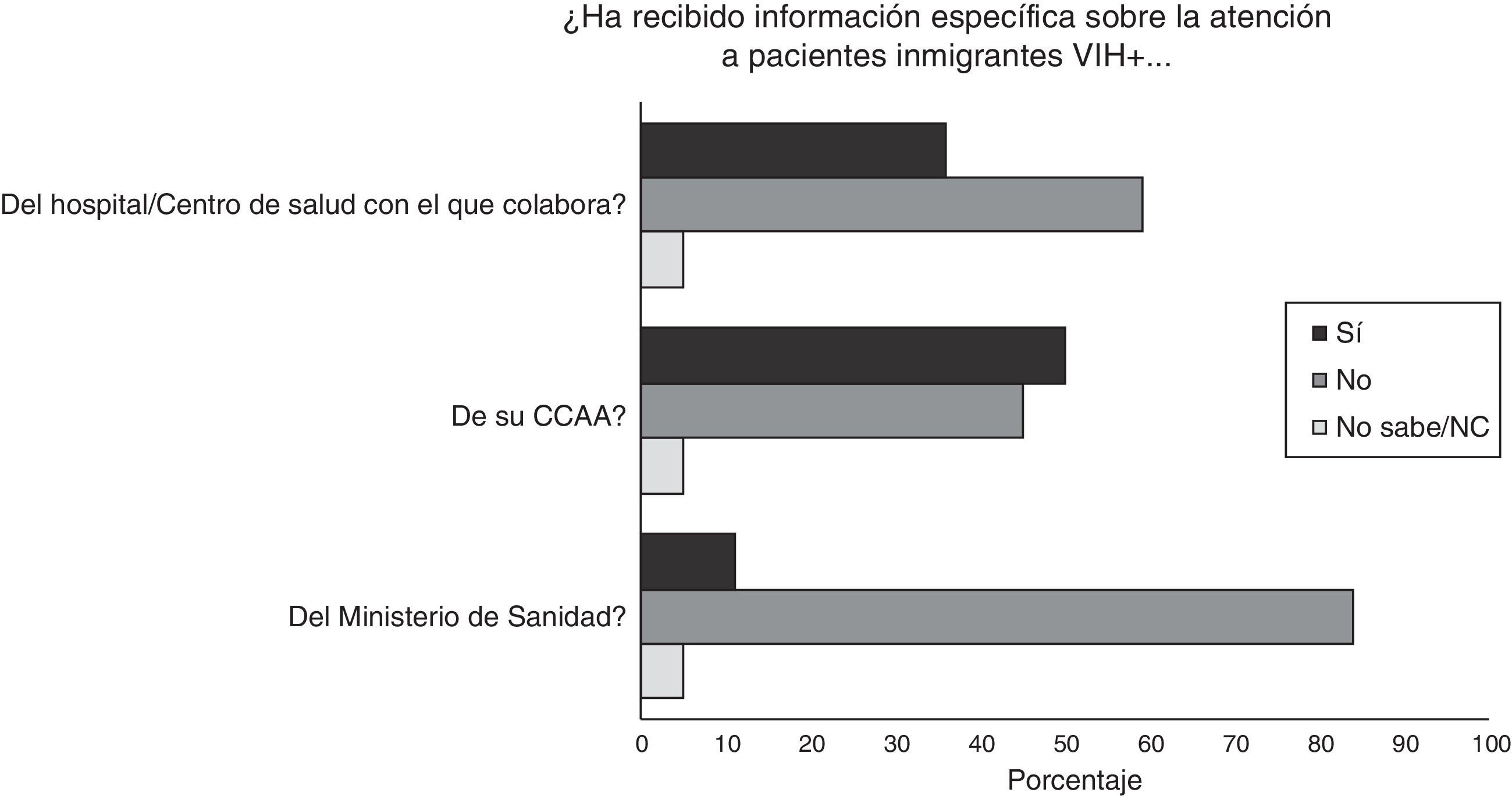
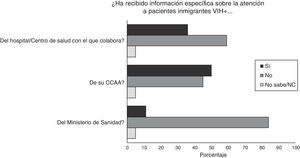
En todos los casos los encuestados conocían el RD 16/2012, aunque un 16% desconocían si su CCAA tenía normativa específica sobre la atención a personas inmigrantes en situación irregular infectadas por el VIH (un 40% contestaron que sí había normativa y un 44% que no). La gran mayoría de los miembros de las ONG refirieron que habían recibido la información sobre la atención a inmigrantes irregulares de su CCAA (50%) y de los hospitales o centros de salud con los que colaboran (36,4%), mientras que del Ministerio de Sanidad solo un 10,5% (fig. 3).
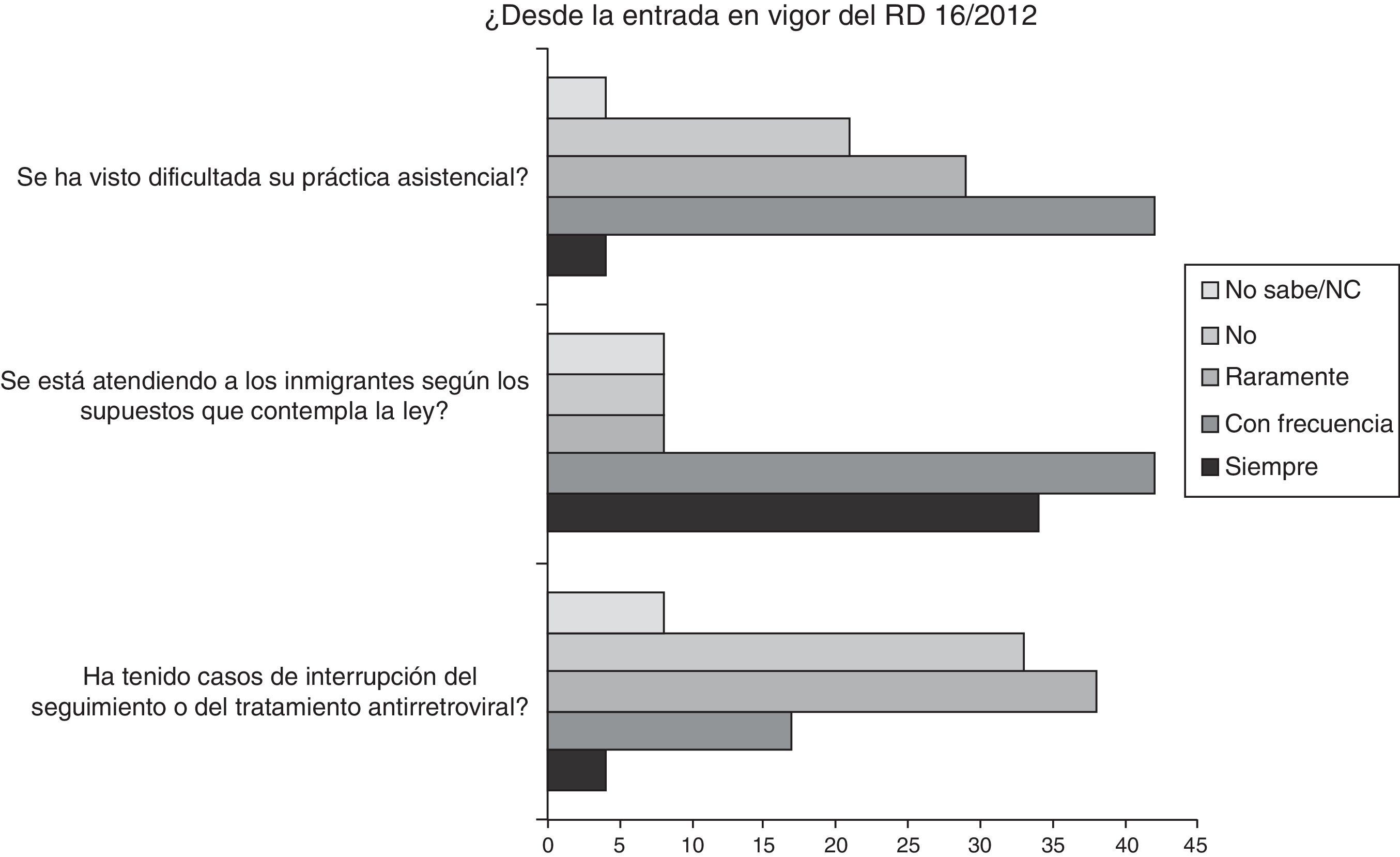
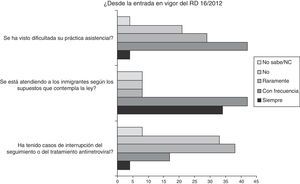
En relación con la atención y seguimiento de los pacientes infectados por el VIH en situación irregular atendidos por las ONG, el 46% de los encuestados reconocieron que habían tenido dificultades con la asistencia sanitaria siempre o con frecuencia. Igualmente, el 50% de los pacientes no fueron atendidos o no se les prestó atención con frecuencia según los supuestos del RD. Asimismo, se interrumpió el seguimiento, tratamiento o ambos en el 21% siempre o con frecuencia (fig. 4).
Los motivos aducidos por las ONG en los casos de interrupción del seguimiento o del tratamiento antirretroviral fueron: la exigencia de pago (33%), la imposibilidad de citar a los pacientes (25%), la no dispensación de medicación por parte del hospital (21%) y otros, como no disponer de tarjeta sanitaria, o los trámites necesarios para conseguir la atención (no conocidos por el paciente ni por el personal sanitario).
Todos los encuestados, salvo 2 (que no sabían/no contestaron), respondieron no estar de acuerdo con el RD. En general los motivos más frecuentes fueron de índole humanitaria, de respeto al derecho a la salud y de protección de la salud pública (tabla 3).
Razones más frecuentes por las que los encuestados estaban en desacuerdo con el RD 16/2012 (ONG)
| Motivos de tipo ético o humanitario |
| Es contraria a los derechos humanos |
| Profundiza las desigualdades y la exclusión de personas ya excluidas |
| Se usa como una medida disuasoria que dificulta el acceso al tratamiento del VIH |
| Es inhumano, injusto, fomenta las desigualdades y pone vidas en peligro |
| La aplicación del RD en ocasiones entra en conflicto con principios éticos o deontológicos de los profesionales |
| Vulnera derechos fundamentales de las personas, como el derecho a la salud |
| El derecho a la salud pierde el principio de universalidad |
| Motivos de tipo sanitario o económico |
| Representa un menoscabo de la salud pública |
| El concepto de «atención en urgencias por enfermedad grave» es subjetivo y puede estar sujeto a diferentes interpretaciones que bloqueen el acceso de algunos pacientes a servicios médicos, incluso por parte de personal no sanitario |
| No sirve ni siquiera para lograr los objetivos que persigue (no ahorra) |
| Deja desatendidas a las personas inmigrantes en situación irregular, privándoles así del acceso a la sanidad, puesto que se trata de personas sin recursos que no pueden acceder a servicios de salud privados |
La respuesta de las diferentes CCAA a los principales problemas derivados de la implantación del RD 16/2012 (incremento del riesgo de morbimortalidad en la población desprotegida y empeoramiento del control de las enfermedades transmisibles) ha sido heterogénea, incrementando las disparidades en la asistencia sanitaria en distintas regiones.
Al menos en 6 CCAA (Andalucía, Asturias, Extremadura, Galicia, Madrid y País Vasco) se dieron indicaciones explícitas de mantener la continuidad asistencial y terapéutica en los pacientes que ya estaban en seguimiento, y esa tendencia parece haberse seguido en la mayoría de las CCAA. Este es el principal factor que ha evitado el cambio dramático en la morbimortalidad que era esperable si se hubiese implantado el RD 16/2012 de manera estricta6, aunque eso no ha evitado que tanto médicos como ONG hayan detectado problemas de acceso a la asistencia y al tratamiento en este grupo de pacientes, incluso en CCAA con normativa explícita. También se han detectado casos, reflejados en distintos medios de comunicación, de problemas de acceso a la asistencia (denegación de atención, facturación de servicios a los pacientes) en situaciones que deberían estar claramente cubiertas por el RD 16/2012, como atención en urgencias, embarazadas o niños. Esto solo se explica por una deficiente información a los profesionales implicados (administrativos o sanitarios), algo que queda patente con las respuestas de los médicos encuestados.
La diversidad de normativas que se han puesto en marcha en este periodo, así como la complejidad administrativa que conlleva regularizar la situación en los casos en que se tiene derecho a ello, ha supuesto una nueva barrera de acceso. La solicitud de documentación en los países de origen (como los certificados de renta) es en muchas ocasiones un obstáculo infranqueable para gran parte de la población inmigrante. Esto ha mejorado en algunos casos, como en la Comunidad Canaria, por la aparición de modificaciones de normativa para flexibilizar los requerimientos de documentación, aunque esta flexibilización no se ha producido en todas las comunidades. La barrera administrativa se incrementa por la necesidad de renovar anualmente la solicitud, aportando nuevamente la documentación, un requerimiento prácticamente universal en las distintas CCAA. Para solventar estas dificultades añadidas se hace preciso una mayor información a los ciudadanos y profesionales, que no hay constancia de que se haya hecho de forma eficaz, y un importante apoyo de trabajadores sociales, ya sean trabajadores de las administraciones sanitarias o personal de las ONG, pero esto último, lejos de facilitarse, se ha hecho más difícil por las recortes presupuestarios derivados de la crisis económica en los servicios sociales públicos y en la financiación de las ONG.
La publicación del documento «Intervención Sanitaria en situaciones de riesgo para la Salud Pública», aunque tardía (se ha publicado casi 2años después del RD 16/2012), parece un paso importante para racionalizar los procesos asistenciales en el caso de las enfermedades con impacto en la salud pública (y en concreto en lo referente a la infección por VIH/sida). Sin embargo, sigue generando problemas por la lentitud de algunas CCAA a la hora de implementarlo y difundirlo. Un factor agravante añadido con este tipo de estrategias de derecho a la asistencia en función de enfermedades es la necesidad de que previamente sean diagnosticadas, algo muy difícil si se limita el acceso a la atención primaria. La mayoría de los documentos elaborados por las CCAA establecen el derecho a la asistencia ante la sospecha de padecer la enfermedad transmisible, pero difícilmente se puede sospechar algo en una persona que no puede acceder al sistema sanitario. En estos casos, lo más probable es que gran parte de los diagnósticos se establezcan en los servicios de urgencias, es decir, en pacientes muy sintomáticos, dificultando el diagnóstico y el tratamiento precoz, que es fundamental tanto para el control de muchas de las enfermedades como para evitar su transmisión (como en el caso de la infección por VIH, o la tuberculosis).
Por los datos del presente estudio se desprende que la entrada en vigor del RD 16/2012 ha impactado negativamente de forma relevante en la atención a los pacientes inmigrantes infectados por el VIH en situación irregular. Hasta el 37% de los encuestados reconocían que su práctica asistencial se vio afectada siempre o con frecuencia, e incluso el 21% expresaban que los pacientes no fueron atendidos ni siquiera en las condiciones recogidas por la ley. Estas proporciones fueron aún mayores entre las ONG (46 y 50%, respectivamente), probablemente por trabajar con colectivos más desfavorecidos. Aunque en algunos casos se han puesto medidas para paliar esta situación, lo más preocupante es la alta proporción de interrupciones del tratamiento y abandonos del seguimiento. Estos factores impactan de forma negativa en la eficacia del tratamiento, así como en la aparición de resistencias a los antivirales y la necesidad de tratamientos de rescate, a menudo más complejos y de mayor coste8. A ello hay que sumar el deterioro inmunológico de estas personas, con el consiguiente incremento de la morbimortalidad asociada al VIH/sida.
Por el número y distribución geográfica de los médicos y ONG que respondieron a la encuesta, los resultados pueden considerarse muy representativos de la realidad nacional: están presentes la mayoría de las CCAA (incluyendo la mayor parte de las que tienen más inmigración), los facultativos encuestados tienen una vinculación directa con la atención a pacientes con infección por VIH en su mayoría, así como la tienen las ONG (y con otros colectivos vulnerables), atienden un porcentaje de inmigrantes VIH+ (16%) en consonancia a las cifras nacionales9 (13% en 2012), y se incluyeron hospitales de todos los niveles asistenciales.
En su gran mayoría, los encuestados han mostrado su rechazo a la aplicación de esta ley, rechazo que ha sido unánime entre las ONG. Los motivos principales han sido de tipo ético y humanitario, aunque también se ha resaltado el efecto negativo que tienen estas medidas sobre la salud pública y el gasto sanitario a largo plazo. De igual manera, en el estudio también se han expresado opiniones favorables al RD 16/2012, casi todas ellas en la línea de una necesidad de regular el turismo sanitario, y en que hay que contribuir al erario público para ser beneficiario de prestaciones sanitarias.
Las repercusiones de la crisis económica en el ámbito de la salud son ya evidentes en Europa. Algunos estudios revelan un deterioro significativo en indicadores concretos y tendencias de salud. Esta deriva negativa se observa sobre todo en los países más afectados, y en los grupos socioecono¿micamente vulnerables, como las personas desempleadas y con bajos ingresos, las minori¿as étnicas y los inmigrantes10. En Grecia, mientras que la mortalidad general continuó disminuyendo durante la crisis, la mortalidad por suicidios y por enfermedades infecciosas creció en el periodo 2007-2009, como también lo hizo la percepción de un empeoramiento de la salud individual. Además, en el periodo 2010-2011 la incidencia de enfermedades infecciosas aumentó, especialmente por el incremento de los casos de infección por el VIH, malaria y virus West Nile11,12. Es de destacar que durante el periodo 2009-2011 el Ministerio de Sanidad griego disminuyó un 23,7% el gasto sanitario.
En contraste, la salud en España durante el periodo 2008-2011 continuó mejorando o se mantuvo estable en relación con años previos. De los indicadores seleccionados (mortalidad por diferentes causas, incidencia de infección por VIH y prevalencia de mala salud percibida), ninguno empeoró, mostrándose una mejoría significativa, a excepción de la mortalidad por cáncer y la incidencia de infección por el VIH, que se mantuvieron estables13. En la misma línea, en el informe SESPAS 2014 no se detectó un incremento significativo de la morbimortalidad por patología infecciosa en el periodo 2009-2011, en comparación con la observada en los años 2005-200714. No obstante, como los propios autores destacan, la aplicación de políticas restrictivas sobre el empleo y las prestaciones sociales no tiene un impacto inmediato y global en la población, sino que este es progresivo y afecta a los diferentes colectivos en tiempos diferentes. Igualmente ocurre con el agotamiento de las prestaciones sociales, con la capacidad de apoyo de las economías familiares y con el consumo social. En el mismo informe se destaca que hay que mejorar las fuentes de información disponibles en cuanto a actualización, disponibilidad e incorporación de variables que permitan aproximarse a los ejes de desigualdad. A esto hay que sumar que desde el año 2011 las condiciones económicas y los recortes sanitarios no han mejorado, por lo que todos esos factores negativos han seguido actuando.
Si bien las enfermedades infecciosas pueden mostrar cambios de tendencia que requieran más tiempo, los efectos de la crisis son más evidentes y directos en la salud mental. Diversos estudios en España han evidenciado un incremento de las consultas en atención primaria por depresión, ansiedad y problemas relacionados con el consumo de alcohol, así como un incremento en los suicidios2. La entrada en vigor del RD 16/2012 no parece una medida que vaya en favor de esta situación.
Aunque la gran mayoría de los médicos encuestados y todos los miembros de las ONG conocían la nueva ley, solo una minoría sabía si su CCAA disponía de normativa específica sobre este asunto. La fuente de información principal sobre la aplicación del RD 16/2012 en el ámbito asistencial y de las ONG, ha dependido principalmente de las CCAA, aunque incluso en ese caso la transmisión de la información fue muy pobre: solo el 28,1% de los facultativos y el 50% de las ONG contestaron haber recibido información específica al respecto.
Una de las limitaciones de este estudio es que no se hizo un muestreo probabilístico entre los médicos y ONG que atienden a este tipo de población invitándoles a participar. Esto podría sesgar las contestaciones por parte de personas más críticas o más activas en contra del RD 16/2012. Si bien esto es cierto en cuanto a las opiniones personales, no lo es tanto en cuanto a los hechos reseñados: las dificultades detectadas en la atención a este colectivo, la suspensión de tratamientos antirretrovirales en curso, o la falta de información entre los profesionales sanitarios, puntos principales que el presente informe pretende resaltar. Existen numerosos ejemplos, y muchos de ellos han trascendido a la prensa general, sobre las barreras que se alzan para los inmigrantes irregulares en el acceso a los servicios sanitarios.
En resumen, la respuesta de las CCAA frente a una normativa sanitaria tan restrictiva para el colectivo de inmigrantes en situación irregular como es el RD 16/2012 ha sido muy heterogénea, contribuyendo escasamente en algunos casos a paliar el efecto negativo del RD. Una compleja burocracia para acceder a los beneficios ofrecidos por algunas CCAA, a menudo inaccesible para los sujetos más vulnerables por razones económicas, culturales o de lenguaje, y la falta de información al colectivo sanitario tampoco han contribuido a mitigar esta realidad. El resultado final, a tenor de los datos expresados en este estudio, es que el RD 16/2012 ha tenido un impacto negativo en la calidad de la práctica asistencial, que incluso en ocasiones no pudo aplicarse según lo contemplado por la ley, y ha generado la existencia de profundas inequidades en el territorio nacional.
FinanciaciónEste estudio ha sido financiado íntegramente por el Grupo de Estudio para el Sida de la SEIMC.
Conflicto de interesesLos autores declaran no tener conflictos de intereses.
Coordinadores (ambos coordinadores han participado en la misma medida en la redaccio¿n, correccio¿n y edicion final del manuscrito):
- •
José A. Pérez-Molina. Medicina Tropical. Servicio de Enfermedades Infecciosas. IRYCIS. Hospital Ramón y Cajal. Madrid.
- •
Federico Pulido Ortega. Unidad de VIH. i+12. Hospital Doce de Octubre. Madrid.
Revisores:
- •
Concepción Amador Prous. Unidad de Enfermedades Infecciosas. Hospital Marina Baixa. Villajoyosa, Alicante.
- •
Pere Domingo Pedrol. Unidad de Enfermedades Infecciosas. Departamento de Medicina Interna, Hospital de la Santa Creu i Sant Pau. Barcelona.
- •
José A. Iribarren Loyarte. Sección de Enfermedades Infecciosas. Hospital de Donostia. San Sebastián.
- •
Jaime Locutura Rupérez. Sección de Enfermedades Infecciosas. Servicio de Medicina Interna. Hospital General Yagüe. Burgos.
- •
Celia Miralles Álvarez. Consulta de VIH. Complexo Hospitalario Universitario Chuvi de Vigo. Vigo, Pontevedra.
- •
Melcior Riera-Jaume. Sección de Enfermedades Infecciosas. Servicio de Medicina Interna. Hospital Son Espases. Palma de Mallorca.
- •
Pompeyo Viciana Fernández. Enfermedades Infecciosas. Unidad de Gestión Clínica de Enfermedades Infecciosas, Microbiología y Medicina Preventiva. Hospital Virgen del Rocío. Sevilla.
ACCAS, Accem, Amigos Contra el Sida, Asociación Bienestar y Desarrollo, Asociación colectivo La Calle, Asociación Karibu, Asociacion T4, CALCSICOVA-Coordinadora Asociaciones VIH sida Comunidad Valenciana, Caritas española, Comisión ciudadana antisida de Álava, Comité Ciudadano Anti-Sida del Campo de Gibraltar, Fundació Ambit Prevenció, Fundació Lluita contra la Sida, Fundación CEPAIM, Fundación Salud y Comunidad, Grupo de Trabajo sobre Tratamientos del VIH (gTt-VIH), Médicos del Mundo, Médicos del Mundo Andalucía, Médicos del Mundo Aragón, Médicos del Mundo Castilla-La Mancha, Médicos del Mundo Euskadi, Metges del Món Catalunya, Metges del Món Illes Balears, Valencia ACOGE.