En el contexto de la pandemia por enfermedad por coronavirus 19 (COVID-19) se está utilizando frecuentemente tratamientos inmunosupresores. Estos tratamientos pueden predisponer a la reactivación de infecciones que permanecían asintomáticas.
Presentamos el caso de un varón de 70 años que acudió a un hospital de tercer nivel de la Comunidad de Madrid en abril de 2020 en el contexto de pandemia por SARS-CoV2. Como único antecedente médico el paciente era hipertenso en tratamiento con losartán-hidroclorotiazida. El paciente era de origen ecuatoriano, residente en Madrid desde 2008, volviendo a su país una única vez de visita en 2016. Concretamente el paciente residió en el área rural en Guayaquil, durante la infancia realizó tareas agrarias y frecuentemente caminaba descalzo. Posteriormente trabajó como chapista en una fábrica de coches, profesión que mantiene en la actualidad en España. Acudió al hospital por presentar tos seca, febrícula, disnea y dolor torácico. En la exploración física presentaba crepitantes secos hasta campos medios, constantes: FR: 34rpm, SatO2 basal: 92%. Se solicitó analítica en la que destacó: elevación de transaminasas, leucocitos 8.690/μl, neutrófilos 7.680/μl (88,4%), linfocitos 590/μl (6,8%), monocitos 360/μl (4,1%), eosinófilos 10/μl (0,1%), basófilos 10/μl (0,1%), hemoglobina 16g/dl, plaquetas 244.000/μl. En la radiografía se confirmó la presencia de neumonía y la PCR en el exudado nasofaríngeo resultó positiva para SARS-CoV2. Los primeros 3 días de ingreso presentó empeoramiento respiratorio desarrollando síndrome de distrés respiratorio del adulto, por lo que se inició tratamiento con bolos de 250mg de metilprednisolona durante 5 días, se administró tocilizumab los días 6.° y 13.° de ingreso y anakinra entre los días 10.°-13.° y 19.°-24.°. Tras la mejoría clínica se redujo la dosis de corticoides progresivamente, completando un mes de tratamiento. Durante el ingreso mantuvo un recuento de eosinófilos normal. Se solicitó Quantiferon, siendo el resultado negativo y serologías de VIH, sífilis, hepatitis B y C, Leishmania y Trypanosoma cruzi todas ellas negativas. También se solicitó serología para Strongyloides estercoralis, pero la prueba no estaba disponible temporalmente.
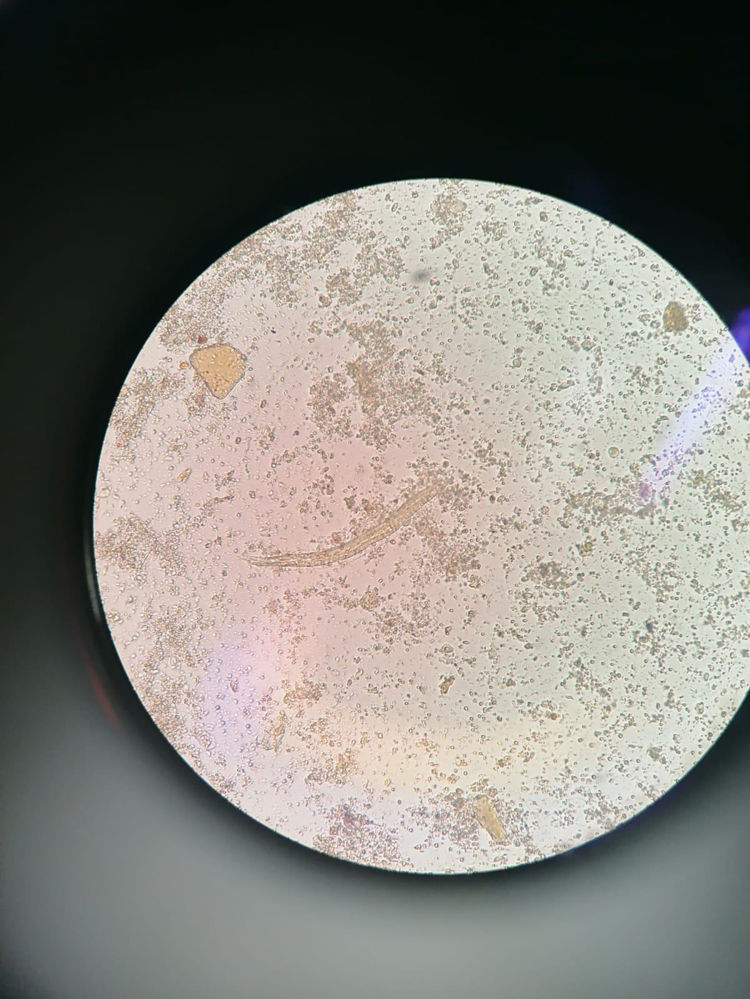
Al mes tras el alta el paciente comenzó con dolor abdominal epigástrico, sin náuseas, vómitos, diarrea, fiebre, prurito cutáneo, ni pérdida de peso o apetito. La sintomatología respiratoria se había resuelto. La radiografía de tórax mostró resolución de la neumonía. Se solicitó analítica con la siguiente fórmula leucocitaria: leucocitos23.170/μl, neutrófilos3.000/μl (12,7%), linfocitos5.900/μl (25,3%), monocitos900/μl (3,9%), eosinófilos13.300/μl (57,3%), basófilos200/μl (0,8%). Se solicitaron de nuevo las serologías, siendo todas ellas negativas, salvo la de Strongyloides que fue positiva. En el fresco de heces se confirmó la presencia de larvas de Strongyloides sp. (fig. 1). Ante el diagnóstico el paciente recibió albendazol 400mg/12horas durante 3 días, con resolución de los síntomas digestivos. A las semanas se realizó control analítico, con mejoría de la eosinofilia; no obstante, ante la persistencia de la misma, se solicitó de nuevo muestras de heces, donde se observaron otra vez larvas de Strongyloides sp.. Dado el fracaso del tratamiento se instauró tratamiento con ivermectina con resolución del cuadro.
El diagnóstico de estrongiloidosis se establece por la visualización de las larvas de Strongyloides. Esta infección es frecuentemente infradiagnosticada debido a la baja sensibilidad de las técnicas diagnósticas, no obstante, la serología es suficiente para la exclusión del diagnóstico1. Aunque en nuestro medio generalmente se trata de casos importados, también existe trasmisión endémica en España2. La mayoría de los casos importados provienen de Suramérica3, siendo Ecuador uno de los países con mayor prevalencia4.
El Strongyloides es el único nemátodo que es capaz de producir autoinfección en el hospedador, lo que origina parasitación crónica durante décadas5. En los pacientes inmunocompetentes la infección es asintomática frecuentemente5. Más del 80% de los pacientes con estrongiloidosis importada presentan eosinofilia como única manifestación. Desde este punto de vista, la presencia de eosinofilia en un paciente procedente de Suramérica nos debe hacer sospechar, entre otros posibles diagnósticos, la infección por Strongyloides3.
Cuando existe desarrollo de síntomas aparece dolor epigástrico, lesiones cutáneas y/o eosinofilia6. En los pacientes inmunodeprimidos puede producir un síndrome de hiperinfestación con afectación de múltiples órganos y mortalidad elevada1. La administración de glucocorticoides y otros inmunosupresores es factor de riesgo para el desarrollo de síntomas6–7. El tratamiento de elección8 es la ivermectina (accesible a través de medicación extranjera), siendo una alternativa menos eficaz el albendazol (accesible en farmacia convencional). Dadas las circunstancias excepcionales, en nuestro caso se optó como primera medida terapéutica por el albendazol, dada la facilidad de adquisición por parte del paciente.
Nuestro paciente presentó una reactivación de Strongyloides sp. probablemente en relación a la administración prolongada de corticoides. En los cuadros de neumonía grave por COVID-19 se están utilizando además otros fármacos inmunosupresores, como tocilizumab o anakinra, lo que se ha relacionado con un aumento del riesgo de infecciones oportunistas9. De forma general se recomienda el estudio y erradicación parasitaria en aquellos pacientes con antecedentes de residencia o viajes a zonas endémicas10. Además, se debe hacer despistaje de infecciones latentes (tuberculosis, hepatitis B) en caso de administración de tratamientos inmunosupresores11. Las guías de trasplante de órgano12 incluyen el estudio de infecciones parasitarias en pacientes procedentes de áreas endémicas. Por todo ello, en este contexto de pandemia, a los pacientes que se les va a someter a inmunosupresión sería interesante realizarles despistaje de infecciones latentes13.
Conflicto de interesesLos autores declaran no tener conflictos de intereses ni haber recibido financiación para la realización de este trabajo.