Introducción
La epidemiología de la infección por el virus de la hepatitis A (VHA) en España ha variado notablemente coincidiendo con el desarrollo del proceso de urbanización y la mejora de las condiciones higiénico-sanitarias, de tal manera que ha pasado de ser una infección endémica como lo fue en los años 1970, cuando el 70-80% de los menores de 40 años ya estaban inmunizados, a tener una curva de prevalencia desplazada a edades superiores. Esto conlleva la existencia de un elevado porcentaje de adultos jóvenes susceptibles a la infección y en los cuales la enfermedad tiene una mayor repercusión social y económica que la que se da en la edad infantil, en la que la infección transcurre con frecuencia de forma asintomática1-5.
Se han realizado muchos estudios de coste-efectividad desde el año 1993 en el que se autorizó la vacuna inactivada frente al VHA6,7. Sin embargo, en la actualidad sigue sin implementarse una estrategia vacunal universal como se hizo para el virus de la hepatitis B, quizá por una falta de concienciación de las autoridades sanitarias de este problema, probablemente por ser una infección que no se cronifica y porque el coste de la vacuna es elevado.
El objetivo del estudio es determinar la seroprevalencia de anticuerpos anti-VHA (IgG) en nuestra población y compararla con los estudios realizados anteriormente con el fin de investigar la tendencia epidemiológica, así como la posible influencia de variables demográficas y socioculturales que puedan tener en ella. Por otra parte, un segundo objetivo es determinar el grupo de edad de los individuos de nuestra población que podrían beneficiarse de la instauración de una estrategia vacunal, además de la edad crítica a partir de la cual sería necesario realizar un cribado serológico antes de la vacunación.
Métodos
Se hizo un estudio observacional de tipo transversal durante un período de 6 meses (de abril a septiembre del año 2002) con el propósito de conocer la prevalencia de anticuerpos anti-VHA (IgG) en nuestra población.
En el estudio se incluyeron 557 personas, 330 varones y 227 mujeres, con una edad de 31,7 ± 14,6 años (media ± desviación estándar [DE]) y un intervalo de confianza (IC) del 95% de 30,5-32,9 y mediana de 31,7 años (rango, 1-65 años). Los participantes en el estudio fueron 90 niños pertenecientes al área sanitaria que acudieron al servicio de pediatría de nuestro hospital durante el período de estudio y a los que se les extrajo sangre con fines analíticos, excluyendo previamente a los que les pedían marcadores hepáticos. También se incluyeron en el estudio 467 donantes que acudieron de forma consecutiva a nuestro hospital, después de ser considerados por el personal responsable del banco de sangre aptos para la donación y presentando todos ellos marcadores negativos para los virus de la hepatitis B (VHB) y C (VHC).
En el momento de la extracción de las muestras se recogieron los datos acerca del sexo, edad, lugar de procedencia (rural o urbano según menor o mayor de 10.000 habitantes) y nivel de estudios (bajo: no escolarizado o estudios primarios; medio: enseñanza media; superior: estudios universitarios).
Las muestras de sangre se extrajeron en tubo con EDTA-K2, se centrifugaron a 3.500 rpm durante 10 min y el suero se congeló a 20 °C hasta el momento de su análisis. La presencia de anticuerpos anti-VHA (IgG) se determinó mediante enzimoinmunoanálisis con el autoanalizador AxSYM (HAVAB EIA, Abbott Laboratories, Chicago, II) en el Servicio de Microbiología del Hospital Ramón y Cajal.
Se calculó la prevalencia global de anticuerpos anti-VHA y la de los diferentes grupos de edad con su respectivo intervalo de confianza del 95% (IC 95%), así como también la precisión del estudio en función del tamaño muestral y la prevalencia encontrada. El análisis de dependencia/independencia de las variables cualitativas se hizo mediante tablas de contingencia, la prueba de χ2 de Pearson y su test de linealidad. El grado de asociación entre las variables se determinó con el cálculo de la odds ratio (OR) y su IC 95% mediante la prueba de homogeneidad de razón de ventajas de Mantel-Haenszel. Para el control de las posibles variables confusoras se hizo regresión logística múltiple (regresión logística binaria por análisis multivariante).
En todos los contrastes de hipótesis se rechazó la hipótesis nula con un error tipo I o error a menor a 0,05. Todos los cálculos se hicieron con el programa estadístico SPSS versión 9.0 para Windows 95.
Resultados
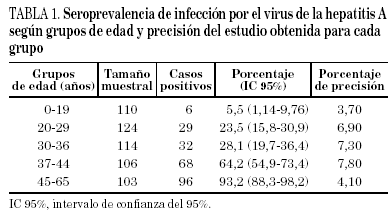
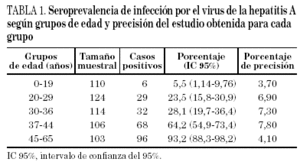
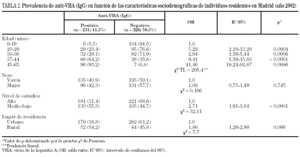
El porcentaje global de prevalencia de anticuerpos anti-VHA (IgG) en nuestra población es del 41,5% (IC 95%, 37,4-45,6), siendo significativamente mayor a medida que aumenta la edad (tendencia lineal χ2 TL = 205; p < 0,0001). Los porcentajes varían notablemente desde el 5,5% en la población más joven hasta el 93,6% en el grupo de 45-65 años (tabla 1).
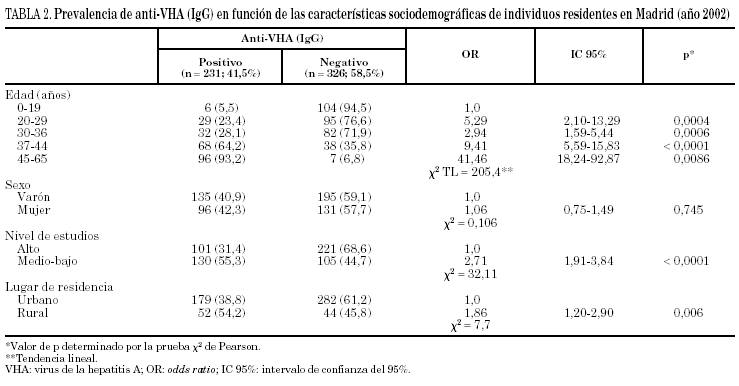
La seroprevalencia en el grupo de los varones fue del 40,9%, ligeramente inferior al 42,3% observado en las mujeres, sin que se detecten diferencias significativas (χ2, 0,106; p = 0,745; OR, 0,945; IC 95%, 0,671-1,331). En los 322 participantes con nivel de instrucción alto la prevalencia fue del 31,4%, significativamente menor que la hallada en los 235 participantes con nivel de instrucción medio-bajo que fue del 55,3% (χ2, 32,11; p < 0,0001; OR, 2,71; IC 95%, 1,91-3,84), resultando así la prevalencia de anticuerpos anti-VHA (IgG) en la población menos instruida casi tres veces superior a la encontrada en el grupo con un nivel de instrucción alto.
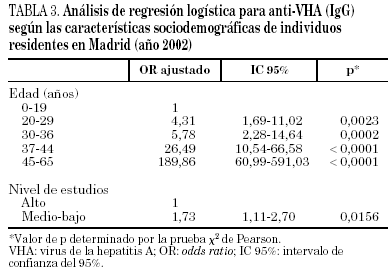
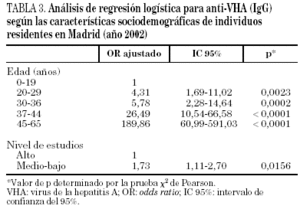
En los 96 sujetos procedentes del ambiente rural se halló una prevalencia significativamente mayor que en los 461 procedentes del medio urbano (54,2% frente a 38,8%; χ2, 7,7; p = 0,006; OR, 1,86; IC 95%, 1,20-2,90) (tabla 2). Sin embargo, en al análisis multivariante se demostró que únicamente la edad y el nivel de estudios se relacionaba de manera significativa y de modo independiente con el riesgo de exposición previa al VHA (χ2, 255,5; p < 0,0001) (tabla 3).
La precisión del estudio para los cinco grupos de población ordenados de menor a mayor edad es de 3,7, 6,9, 7,3, 7,8 y 4,1%, respectivamente.
Discusión
El principal factor de riesgo para la transmisión del VHA es el contacto con el individuo infectado según se afirma en un estudio que investigó los casos de hepatitis A en la provincia de Guadalajara8. Por otra parte, se han descrito otros factores de riesgo relacionados con la prevalencia de anticuerpos anti-VHA (IgG) como son vivir en medio rural9,10, nivel socioeconómico y cultural bajo10-14 y deficiencia psíquica15,16. En nuestra población, el nivel de estudios es un factor independiente relacionado con la prevalencia de anticuerpos frente al VHA, de manera que los individuos con un nivel cultural medio-bajo tienen casi el doble de probabilidad de presentar anticuerpos que los que pertenecen a un nivel alto.
A pesar de ello, en la actualidad, los factores de riesgo más importantes para la población general son la realización de viajes a países en vías de desarrollo y la ingestión de alimentos contaminados como el molusco importado de áreas endémicas. En estas ocasiones se puede llegar a la aparición de epidemias localizadas como también a la aparición de casos esporádicos17.
En nuestra población se observa una clara tendencia al desplazamiento de la curva de prevalencia hacia edades más avanzadas, fenómeno que se viene observando en otros estudios epidemiológicos14,18.
La prevalencia hallada en la población infantil (0-19 años) en el año 2002 sigue siendo igual de baja que la observada en Madrid en 199119, prácticamente nula hasta los 12 años y la mayoría de los casos se dan a partir de los 17 años. Este porcentaje es similar al observado en otras zonas como Guipúzcoa9, Asturias6,20, Guadalajara9 y Canarias11, y ligeramente inferior al hallado en Sevilla21 y Cataluña13,22.
Sin embargo, en el grupo de nuestro estudio correspondiente a los adultos jóvenes (20-40 años), la prevalencia de anticuerpos anti-IgG en la actualidad ha disminuido de manera considerable con respecto al observado en 1993 en un estudio realizado en Madrid, pasando de tener el grupo de 21-30 años una prevalencia del 34,3 al 23,5% y el grupo de 31-40 años del 79,6 al 32,7%23.
En Cataluña también se ha detectado una disminución de la prevalencia del año 1989 al 1996 en la población de 25 a 34 años pasando del 82 al 57% y en la de 10 a 14 años del 16,2 a 3,5%12. Este fenómeno también se aprecia en otro estudio en el que se compara la prevalencia entre los años 1986-1994 en la misma zona13 y en otro estudio realizado en Sevilla en los años 1981 y 199521.
La prevalencia en nuestros participantes de 30 a 40 años es marcadamente inferior a la observada en otros estudios anteriores para el mismo grupo de población1,9,11,18 y la curva de prevalencia obtenida en nuestra población tiene una pendiente menor, presentando el mayor punto de inflexión en el grupo de 45 a 65 años. Sin embargo, en estudios realizados anteriormente en Guadalajara y Gran Canaria (1995), el salto de prevalencia mayor se observa a partir de los 30 años, alcanzando prevalencias de 81,7 y 83,6%, respectivamente; muy superiores a las observadas en nuestra población (32,7%) para el mismo grupo de edad. Creemos que este desplazamiento de la curva de prevalencia no es más que el resultado de un efecto cohorte, teniendo en cuenta que nuestro estudio se realiza aproximadamente unos 8 años después.
Actualmente en la población madrileña puede apreciarse la existencia de un colectivo de individuos jóvenes menores de 35 años, nacidos después del proceso de urbanización, con una prevalencia de anticuerpos anti-VHA (IgG) muy baja, en el que más del 75% son susceptibles a la infección.
A pesar del progresivo aumento de inmigrantes procedentes de países en desarrollo, se puede decir que España es un país de baja endemia, donde la circulación del virus es muy baja, y la prevalencia mayor en edades avanzadas se debe a un efecto cohorte por la persistencia en el tiempo de anticuerpos anti-VHA de infección adquirida en la infancia.
Teniendo en cuenta que la infección por el VHA ha pasado de ser una infección infantil benigna2 a convertirse en una infección de adultos en los cuales la morbimortalidad es mayor (un 1% cursa con hepatitis fulminante), y dado el gran porcentaje de adultos jóvenes susceptibles a la infección, la vacunación universal es una asignatura pendiente que debería resolverse. Es importante destacar que la mitad de los casos de hepatitis A declarados en Cataluña durante el período 1990-1995 correspondían al grupo de 20-39 años23.
Actualmente está establecida la vacunación en grupos de riesgo, actuación que no deja de ser una estrategia preventiva que beneficia individualmente y no tiene demasiado efecto en la población global; sobre todo si se tiene en cuenta que del 30 al 40% de las hepatitis A declaradas corresponden a individuos sin ningún factor de riesgo.
Desde la comercialización y autorización de la vacuna de la hepatitis A en 1993 son muchos los estudios de coste-efectividad que determinan el valor crítico de prevalencia por debajo del cual no es necesario realizar una determinación de anticuerpos antes de la vacunación. Plans-Rubio, en un estudio realizado en Cataluña, estima una prevalencia máxima del 22% correspondiente a los menores de 15 años antes de la cual no es necesario determinación serológica previa a la vacunación24. Este porcentaje varía según los diferentes estudios desde un 23% y una edad límite de 30 años en una población de trabajadores sanitarios25, 27,8%, y límite de edad de 31 años en una institución de retrasados mentales de Alicante26 hasta valores de un 37,5% de prevalencia y 35 años de edad máxima hasta la cual no es necesario hacer cribado antes de la vacunación según un estudio realizado en viajeros27.
Globalmente estos estudios apuntan hacia la edad de 30 años a partir de la cual sería necesaria la determinación serológica antes de vacunar10, edad que podría ampliarse actualmente en nuestra población hasta los 34-36 años, teniendo en cuenta la baja prevalencia obtenida.
Dentro de los cuatro modelos epidemiológicos descritos para la infección por el VHA, actualmente podemos decir que España pertenece al tercer modelo, junto con otros países de América del Norte y Oeste de Europa, en los cuales los niños tienen una seroprevalencia menor del 10% y en la población global se observan prevalencias variantes del 30 al 70%. Sin embargo, con la posible introducción de un programa de vacunación universal, podríamos aspirar a tener el cuarto modelo epidemiológico, como es el caso de los países escandinavos y Japón con un nivel socioeconómico y de saneamiento muy alto, en los cuales el contacto del virus en los niños no existe, en los adultos jóvenes es menor del 10% y en la población adulta de edad avanzada oscila entre el 30 y el 60%.