La pandemia por COVID-19 viene generando una grave crisis en la salud pública de Perú y cuenta recientemente con una mortalidad aproximada del 9,4%, 2.043.262 casos confirmados y 191.447 defunciones1. Estos datos reflejan la precaria situación sanitaria del país debido a los limitados centros hospitalarios, el desabastecimiento de materiales esenciales para la atención sanitaria, la mala implementación de laboratorios especializados y la disponibilidad reducida de camas hospitalarias, ventiladores mecánicos y personal de salud especializado2. A esto se suma la carga sanitaria de enfermedades infectocontagiosas y cronificantes como la tuberculosis (TBC) y otras infecciones respiratorias que representan un 86,2 y un 86,6%, respectivamente, en años de vida perdidos por muerte prematura3.
La TBC y la COVID-19 son actualmente las 2principales causas de muerte en el mundo entre las enfermedades infecciosas y la coinfección TBC/COVID-19 favorece la progresión y el agravamiento de ambas enfermedades debido a que estas enfermedades tienden a inducir una respuesta inflamatoria desequilibrada, lo que aumenta el doble de riesgo la mortalidad en estos pacientes (RR=2,10; IC del 95%, 1,75-2,51; p <0,00001)4,5.
Previo a la pandemia, en el 2018 se notificaron 235.345 casos incidentes de TBC en América y el Perú fue catalogado como uno de los países de mayor incidencia (98,2 casos/100.000 habitantes), situándose en el segundo lugar luego de Brasil, con una elevada carga de infectados en todo el continente6. Lima Metropolitana y el Callao notifican el 64% de los casos de TBC, el 79% son multidrogorresistente (TB-MDR) y el 70% son extremadamente resistente (TB-XDR)7.
En el 2020, el programa mundial de la TBC de la Organización Mundial de la Salud (OMS) mostró una caída del 25-30% en las notificaciones de casos de infectados por parte de varios países con alta carga de enfermedad, como India, Indonesia y Filipinas. Asimismo, en las Américas el diagnóstico de nuevos casos de TBC se redujo entre un 15 y 20% durante 2020 debido a la pandemia8. Esto impactaría negativamente en la mortalidad por TBC, ya que modelos de la OMS indican que, si se deja de identificar a los infectados en el 50% por un periodo de 3 meses, conduciría a que alrededor de 400.000 personas más sucumban ante esta enfermedad9.
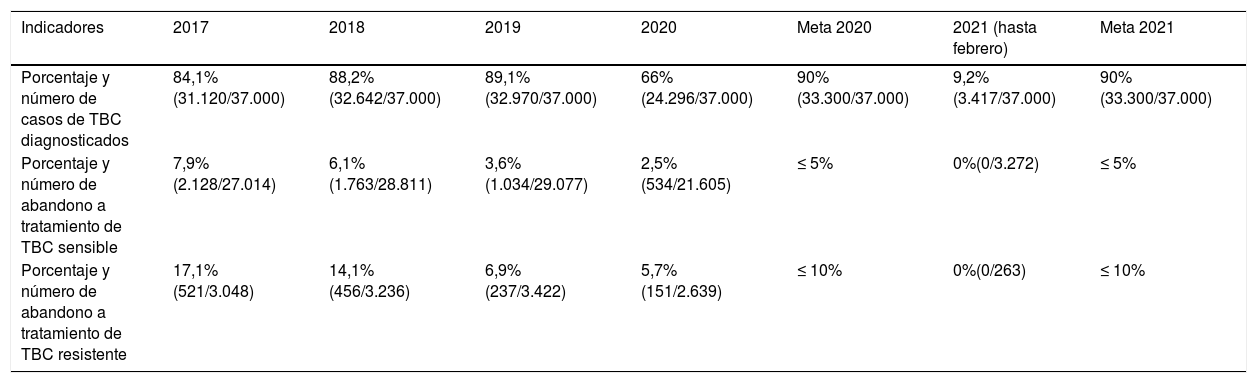
Al inicio de la pandemia, la oferta de servicios en el primer nivel de atención, se limitó a urgencias, quedando restringida la promoción de la salud y la prevención de riesgo, así como la consulta externa para el seguimiento de los pacientes con enfermedades crónicas10. Esto ha podido ocasionar el infradiagnóstico de casos de TBC en el 2020 (tabla 1). Anticipando que el número de casos de TB-MDR aumente en el 2021-2022 y afecte aún más los resultados del tratamiento11.
Avances y brechas de coberturas de TBC en el Perú durante 2017-febrero 2021
| Indicadores | 2017 | 2018 | 2019 | 2020 | Meta 2020 | 2021 (hasta febrero) | Meta 2021 |
|---|---|---|---|---|---|---|---|
| Porcentaje y número de casos de TBC diagnosticados | 84,1% (31.120/37.000) | 88,2% (32.642/37.000) | 89,1% (32.970/37.000) | 66% (24.296/37.000) | 90% (33.300/37.000) | 9,2% (3.417/37.000) | 90% (33.300/37.000) |
| Porcentaje y número de abandono a tratamiento de TBC sensible | 7,9% (2.128/27.014) | 6,1% (1.763/28.811) | 3,6% (1.034/29.077) | 2,5% (534/21.605) | ≤ 5% | 0%(0/3.272) | ≤ 5% |
| Porcentaje y número de abandono a tratamiento de TBC resistente | 17,1% (521/3.048) | 14,1% (456/3.236) | 6,9% (237/3.422) | 5,7% (151/2.639) | ≤ 10% | 0%(0/263) | ≤ 10% |
Fuente: Dirección de Prevención y Control de la Tuberculosis (DPCTB), Ministerio de Salud, Perú.
La pandemia ha ocasionado que perdamos interés en enfermedades transmisibles y cronificantes como la TBC, que asociado a factores socioeconómicos y un sistema sanitario golpeado por la pandemia, puedan sumarse como un problema de salud pública mayor del que representa. Con el fin de reducir la necesidad de visitas en las instalaciones de salud, el seguimiento del régimen terapéutico de estos pacientes debería garantizarse con la entrega oportuna e ininterrumpida de los medicamentos implementada con una vigilancia epidemiológica basada en tecnologías digitales. Asimismo, con la finalidad de mitigar el infradiagnóstico, se podría implementar un sistema de telemedicina basado en la promoción de la salud y la monitorización comunitaria, permitiendo llevar los servicios necesarios lo más cerca posible de las personas y comunidades afectadas por la TBC.
En el caso de pacientes que no puedan acceder a estas tecnologías digitales o a la evaluación presencial en los centros de salud, se podría implementar las unidades de TBC que permitan garantizar todas las medidas sanitarias necesarias para aumentar la confianza en la población y disminuir el riesgo de formas resistentes. Estas, entre otras medidas, lograrían intensificar el diagnóstico temprano, el acceso a los medicamentos y el control de la adherencia al tratamiento, evitando al mismo tiempo la propagación de la COVID-19.
FinanciaciónAutofinanciado.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.