La infección por SARS-CoV-2 en la edad pediátrica se ha presentado generalmente como un cuadro asintomático o con clínica catarral leve1,2. Desde el pasado mes de abril se han descrito un conjunto de casos de niños con síndrome de respuesta inflamatoria sistémica con una clínica que recuerda a la enfermedad de Kawasaki o al síndrome del shock tóxico, pero con unas características distintivas como son dolor abdominal y trastornos gastrointestinales, presentando algunos casos afectación miocárdica y shock hemodinámico. Desde entonces, este síndrome se ha conocido con diferentes nomenclaturas y, desde mayo, se conoce como Paediatric inflammatory multisystem syndrome temporally associated with severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2) (PIMS-TS)3–5.
Presentamos el caso de un niño de 4 años con síndrome de respuesta inflamatoria sistémica e IgG positiva para SARS-CoV-2 con IgM y reacción en cadena de la polimerasa (PCR) sobre muestra de frotis nasofaríngeo negativas.
No referían antecedentes personales de interés y tenía el calendario vacunal actualizado.
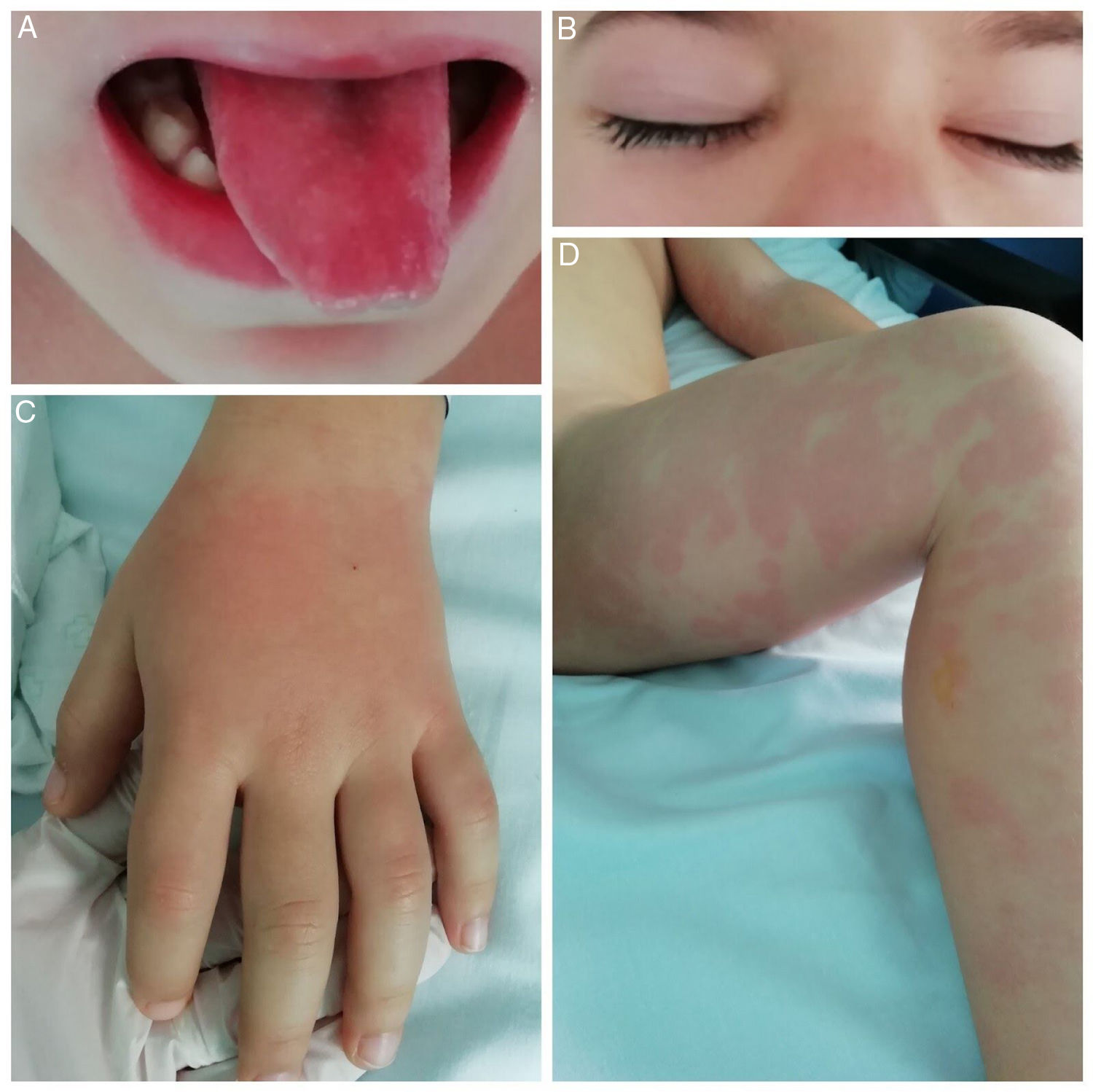
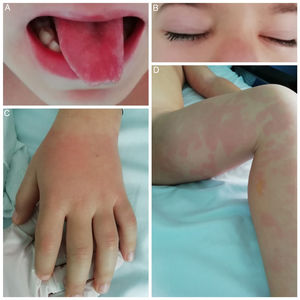
Fue valorado por su pediatra por cuadro de fiebre, eritema y edema en manos y pies de reciente comienzo que se interpretó como infección viral, recomendándose medidas sintomáticas. Al tercer día acudieron a urgencias de un hospital de segundo nivel por persistencia de fiebre alta, afectación del estado general, mialgias intensas, exantema polimorfo con progresión central, edema palpebral e hiperemia conjuntival bilateral no supurativa, lengua aframbuesada y labios eritematosos (fig. 1), además de estar asociado a diarrea y dolor abdominal tipo cólico. No mostraba adenopatías, cuadro catarral ni dificultad respiratoria. A su ingreso presentaba taquicardia (136lpm), tensión arterial en el límite bajo de la normalidad (88/41mmHg, p24/14) y saturación de oxígeno normal. Se realizó analítica sanguínea donde presentaba neutrofilia con recuento leucocitario normal, anemia normocítica y normocrómica, plaquetas normales, coagulopatía con TP y TTPA alargados (1,57 y 1,28, respectivamente), proteína C reactiva elevada (22mg/dl), hipoproteinemia e hipoalbuminemia (5,8 y 2,9g/dl, respectivamente), con resto de la bioquímica normal, incluida ferritina y transaminasas. Se inició antibioterapia empírica intravenosa con cefotaxima a 200mg/kg/día. A las 12h, ante el empeoramiento clínico y analítico, se trasladó al hospital terciario de referencia con disponibilidad de UCI pediátrica.
Se realizaron serologías para SARS-CoV-2 con IgG positiva e IgM negativa, así como PCR sobre muestra obtenida mediante frotis nasofaríngeo negativa, en 2 determinaciones separadas 24h. El hemocultivo, el coprocultivo, resto de virus respiratorios y virus entéricos solicitados fueron negativos.
Tras haber completado 4 días de fiebre junto con la clínica descrita previamente, se administró una dosis única de 2g/kg de inmunoglobulinas intravenosa (IGIV) y se inició tratamiento a dosis moderadas de ácido acetilsalicílico (40mg/kg/día). No se administró hidroxicloroquina ni tratamiento antiviral. En la evolución analítica se objetivó aumento de VSG hasta 51mm, dímero D 2.476 FEU, NT-proBNP 5.290pg/ml e IL-6 180pg/ml, no mostró cambios significativos en los parámetros descritos previamente. Se realizó estudio cardiológico sin dilatación/aneurismas de las arterias coronarias ni disfunción ventricular, ecografía abdominal normal y radiografía torácica sin datos de consolidaciones ni cardiomegalia.
Tras 24h del inicio del tratamiento presentó una mejoría clínica progresiva con desaparición del exantema, edema e hiperemia conjuntival, así como normalización de constantes (frecuencia cardiaca 71lpm y tensión arterial 97/52mmHg, p50) y parámetros analíticos, a excepción de trombocitosis reactiva (plaquetas 579.000/l).
Estuvo ingresado durante 9 días en planta de hospitalización, hasta completar 7 días de antibioterapia intravenosa en espera de resultados de cultivos y mejoría de parámetros analíticos, manteniéndose estable a nivel hemodinámico y respiratorio sin necesitar soporte vasoactivo ni respiratorio.
En conclusión, aunque los niños suelen presentarse de forma paucisintomática, en ciertos casos pueden desarrollar una respuesta inflamatoria sistémica secundaria que precise soporte hemodinámico y respiratorio, si bien el caso expuesto respondió satisfactoriamente al tratamiento con inmunoglobulinas y ácido acetilsalicílico. Este documento tiene como objetivo contribuir a la comunidad científica con información clínica de la que se dispone hasta el momento, que hace sugerir la posibilidad de que el SARS-CoV-2 pueda actuar como desencadenante de un síndrome de respuesta inflamatoria sistémica. No obstante, más estudios son necesarios para entender la relación causal entre ambas enfermedades y el tratamiento óptimo.