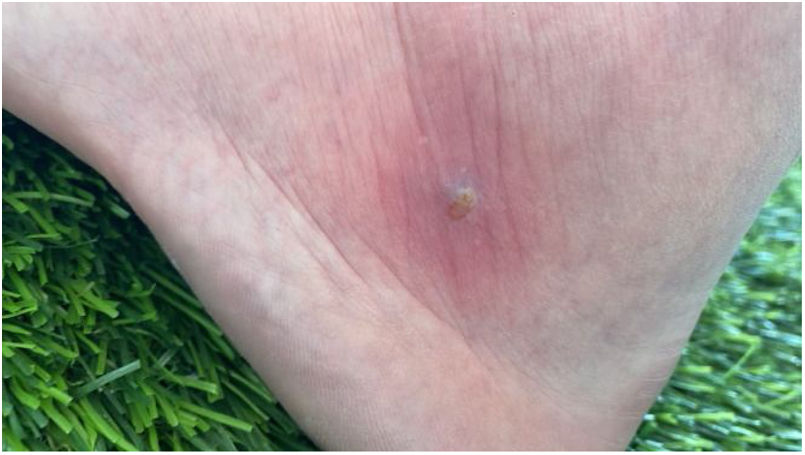
Varón de 48 años, natural de España, sin patologías de interés, que realizó un viaje de ocio a Gambia durante la primera semana de marzo. Durante su estancia allí y tras visitar un mercado de pescado típico de la región con bajas condiciones de salubridad, se observó una lesión en el maléolo externo del tobillo izquierdo. Inicialmente se pensó en una rozadura por el calzado empleado, pero posteriormente comenzó con intenso prurito, lo que provocó el rascado y la inflamación de la zona afectada. Decidió lavar la herida con colonia por tratarse del único producto higiénico del que disponía durante el viaje. A su vuelta a España, el picor y la hinchazón continuaron, aumentando por la noche con el roce de las sábanas. Intentó paliar estos síntomas aplicando pomada tópica y desinfectando la herida con alcohol de 96°, previa presión con salida de pus (fig. 1).
Evolución y diagnósticoNinguna de las medidas aplicadas alivió los síntomas mencionados anteriormente por lo que acudió a un centro privado, donde le extrajeron manualmente una larva y pautaron amoxicilina-clavulánico durante 10 días. Tras la extracción, la larva fue remitida al servicio de Microbiología de nuestro hospital. Se completó el estudio con serología de hepatitis A, B y C, sífilis y VIH, así como detección de Plasmodium falciparum en sangre. Todas fueron negativas. El paciente mejoró de forma inmediata y actualmente se encuentra asintomático, en espera de revisión por Dermatología en unos meses.
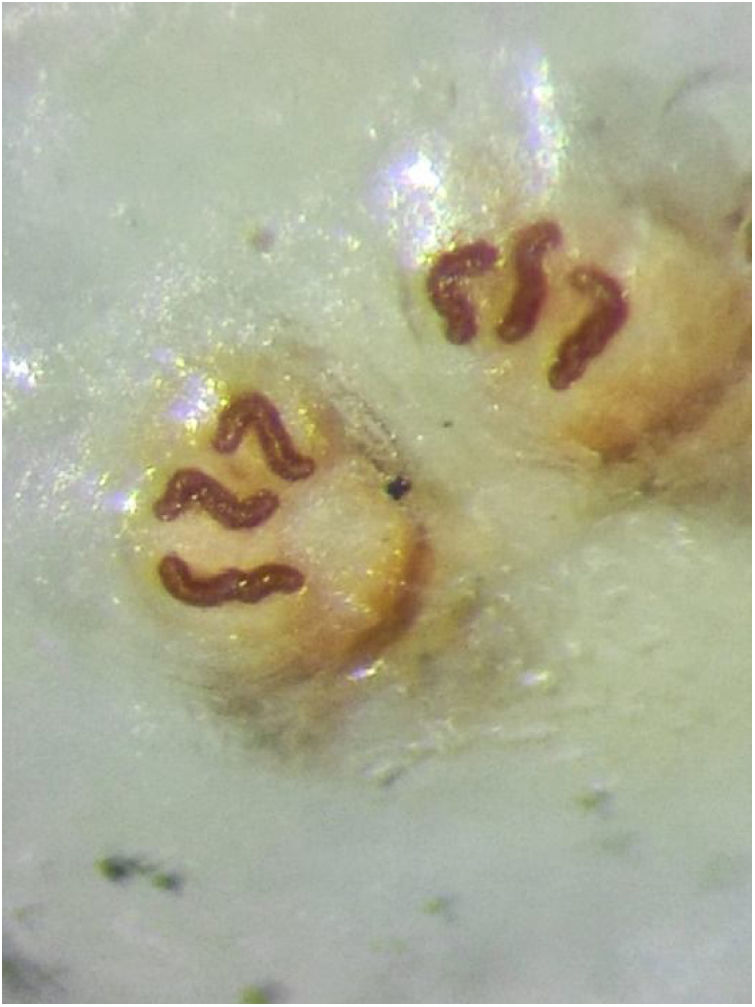
En el servicio de Microbiología la larva fue introducida en alcohol de 70°. Posteriormente fue observada con lupa (fig. 2) y microscopio y se procedió a la identificación de la especie en base a sus características morfológicas. A destacar, la presencia de numerosas y pequeñas espículas en la zona ventral y dorsal de los segmentos anteriores, la posesión de un par de ganchos bucales dentados en forma de azadón y la visualización de los espiráculos posteriores (fig. 3) con las tres estrías características de la especie Cordylobia anthropophaga. Posteriormente, para visualizar mejor las estructuras internas se introdujo la larva en KOH al 10% durante 3 días, procediendo después a un proceso de deshidratación de alcoholes, añadiendo xilol y suspendiendo la larva en unas gotas de entelam sobre un portaobjetos con posterior visión microscópica.
C. anthropophaga (mosca tumbu) pertenece a la familia Calliphoridae. Su hábitat natural es el continente africano, en las regiones situadas al sur del Sahara1. Es especialmente abundante en África occidental habiéndose descrito numerosos casos de infestación en viajeros procedentes de países como Senegal, Gambia, Sierra Leona, etc.2,3. Es causante de miasis específica cutánea, al ser sus larvas endoparásitos obligados del tejido dérmico y subdérmico1.
La infestación por C. anthropophaga no tiene tratamiento específico. Se recomienda tapar el orificio del forúnculo con vaselina o aceite de parafina, entre otros, para provocar la hipoxia de la larva, lo que produce la salida parcial de la misma y facilita su extracción manual con pinzas1.
Aunque los casos de miasis cutáneas no tienen la gravedad de otras enfermedades importadas como el paludismo, es importante conocer este tipo de enfermedades y sus agentes causales para realizar un diagnóstico precoz y diferencial entre los casos de miasis importadas y aquellos casos producidos por larvas de moscas autóctonas de nuestro entorno como son Oestrus ovis e Hypoderma spp., entre otras; así como para instaurar un tratamiento adecuado e indicar las medidas preventivas que eviten su diseminación.
Dra. Caroline Anne Reichelt, médico de Familia en el Centro de Salud José Ramón Muñoz Fernández, quien nos puso en contacto con el paciente.