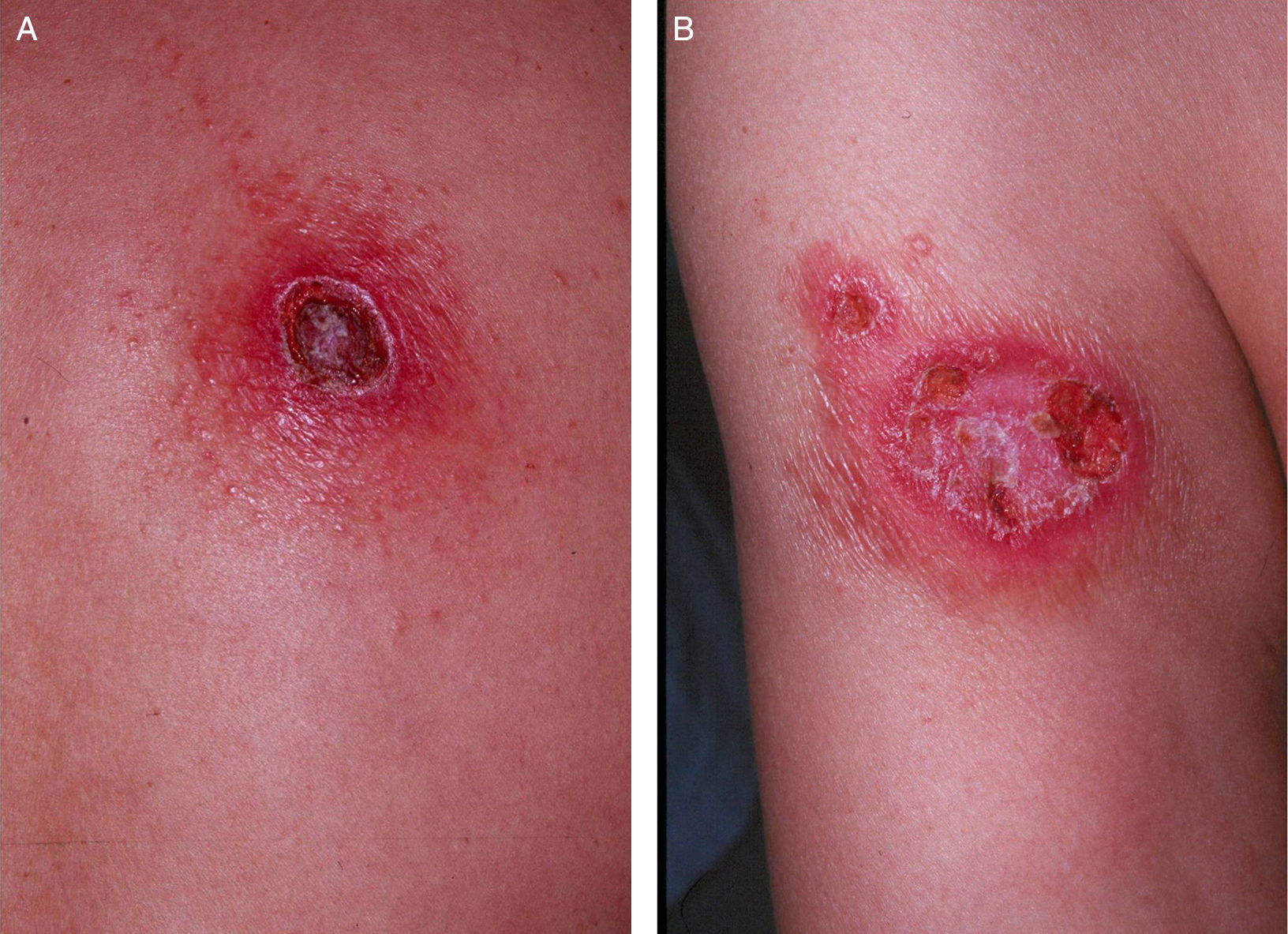
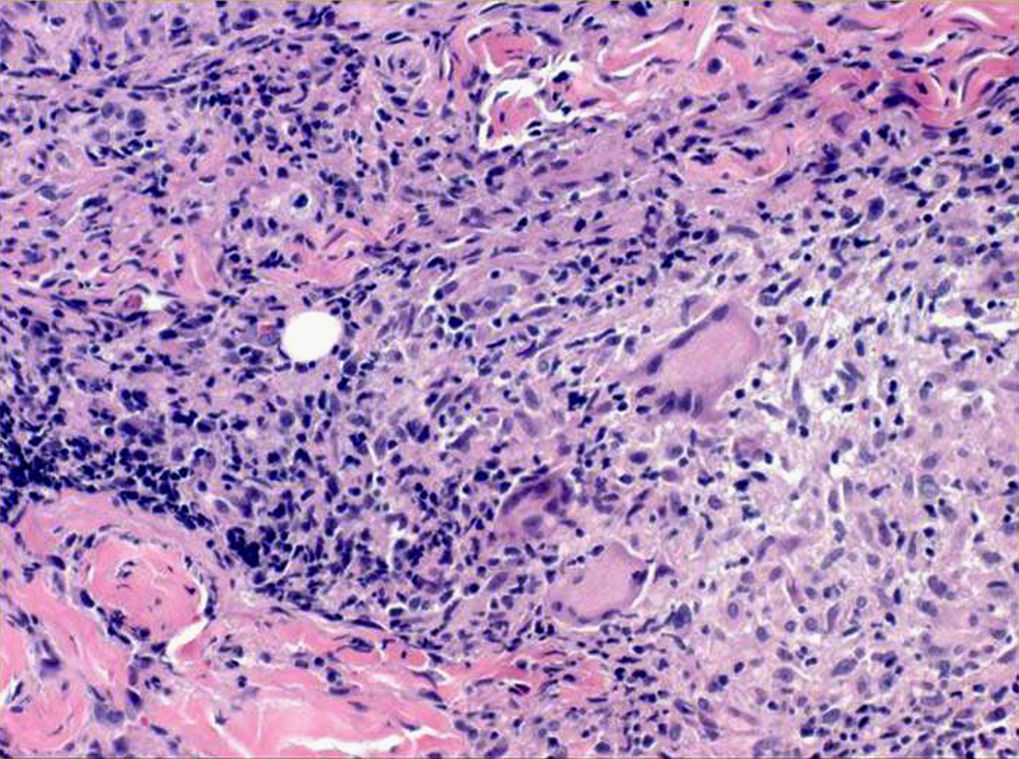
Varón inmunocompetente de 51 años, sin antecedentes personales de interés, que acude a nuestra consulta por presentar lesiones en la cara, el tronco y el brazo derecho de 5 meses de evolución. No presentaba fiebre ni otros síntomas sistémicos. Previamente, había recibido dos ciclos de antibióticos orales (amoxicilina-ácido clavulánico 500/125mg, 1 comprimido vo cada 8h 10 días seguido de ciprofloxacino 500mg 1 comprimido vo cada 12h durante 15 días), además de prednicarbato tópico/12h durante 4 semanas, sin mejoría de las lesiones. Éstas comenzaron como pápulas eritematosas asintomáticas que habían crecido progresivamente con tendencia a la ulceración. A la exploración, se apreciaban varias lesiones ulceradas de distribución asimétrica, indoloras y de consistencia elástica (figs. 1a y b). Negaba la presencia de lesiones cutáneas previas en el área genital o en otras localizaciones. Refería relaciones homosexuales sin empleo de métodos de barrera varios años antes del inicio del cuadro. Se realizaron un hemograma, bioquímica, cultivos para bacterias, hongos y micobacterias de biopsia cutánea, serología de VIH, radiografía de tórax y ecografía abdominal, que resultaron normales o negativas. El estudio histopatológico mostró la presencia de tejido necroinflamatorio con abundantes células gigantes de tipo cuerpo extraño, con predominio de linfocitos y células plasmáticas (fig. 2). Las tinciones de plata fueron repetidamente negativas. La serología luética fue positiva para las pruebas no treponémicas (reagina plasmática RPR 1/16) y treponémicas (FTA-ABS IgG e IgM positivas). El paciente no se había realizado previamente ningún estudio serológico para la detección de enfermedades de transmisión sexual. La determinación de VDRL en el líquido cefalorraquídeo resultó negativa. El mapa óseo y las exploraciones oftalmológica y neurológica fueron rigurosamente normales.
A) Placa de 12cm de diámetro en la región dorsal, de centro ulcerado cubierto por una costra rupiácea y amplio rodete eritematoso periférico formado por pápulas coalescentes. B) Placa de 10cm de diámetro en el brazo derecho de bordes eritematosos, centro atrófico con úlceras arciformes y descamación blanquecina superficial.
La presencia de lesiones cutáneas ulceradas de larga evolución sin evidencia de afectación extracutánea, la histopatología con granulomas y abundantes células plasmáticas, con tinciones de plata repetidamente negativas, y la serología luética positiva permitieron establecer el diagnóstico de sífilis tardía. Se instauró tratamiento con penicilina G benzatina 2.400.000 U, administradas por vía intramuscular semanalmente durante 3 semanas. Se obtuvo una remisión completa de las lesiones y quedaron únicamente cicatrices residuales. En 5 años de seguimiento se han mantenido en 1/2 los títulos de RPR, con persistencia de la positividad de las pruebas treponémicas específicas (FTA-ABS IgG).
ComentarioLa sífilis es una enfermedad venérea producida por Treponema pallidum. Su distribución es mundial y la incidencia variable en función del área geográfica. Tiene un curso crónico en el que se distinguen varios estadios activos y latentes1,2. En la actualidad, la sífilis terciaria es extremadamente infrecuente en nuestro medio3-5. Sin embargo, a partir del año 2000 se ha producido un aumento considerable de la incidencia de la sífilis en el mundo1,2. Este incremento se explica, en parte, por la relajación en las medidas de prevención, propiciado por el mejor control de los pacientes con infección por el VIH2,6,7. Sólo un tercio de los pacientes con sífilis no tratada llega a presentar sífilis terciaria. Ésta puede cursar con manifestaciones cutáneas, óseas, neurológicas y cardiovasculares. Aproximadamente la mitad de estos pacientes presentará sífilis benigna tardía con afectación exclusivamente cutánea y desarrollo de gomas como característica principal. Los gomas son lesiones nodulares o nódulo-ulcerativas que evolucionan dejando cicatriz8. Pueden simular lesiones como el granuloma anular, pioderma gangrenoso, lupus vulgar, psoriasis o sarcoidosis4. En los pacientes con VIH se puede acelerar la progresión de la enfermedad y asociar fiebre y afectación del estado general5. Para su diagnóstico se requiere una alta sospecha clínica, ya que en la histología de las lesiones de sífilis terciaria se aprecian granulomas con abundantes células plasmáticas pero no se observan treponemas. Las pruebas serológicas, aunque habitualmente son positivas, pueden presentar un VDRL con resultados falsos negativos hasta en el 25% de los pacientes, fundamentalmente si son inmunodeprimidos3. Los casos descritos de sífilis que han respondido a amoxicilina lo han hecho a dosis de 2-3g cada 12h vo combinada con probenecid 500mg cada 12h vo durante 3-4 semanas, y la tasa de respuesta para sífilis terciaria es baja9,10. Nuestro paciente no presentó respuesta a 10 días a amoxicilina-ácido clavulánico a dosis de 500/125mg cada 8h, probablemente porque la dosis empleada resultó insuficiente.
Es importante incluir la sífilis terciaria en el diagnóstico diferencial de las lesiones cutáneas ulceradas de larga evolución, ya que, aunque sea infrecuente, podemos encontrarnos ante estadios tardíos de esta enfermedad en nuestro medio actualmente.