Un varón de 35 años fue derivado al servicio de urgencias tras haber sido hallado en la calle con disminución del nivel de conciencia. Se trataba de un paciente de raza negra, sin historial médico disponible, excepto antecedentes de alcoholismo y drogodependencia.
A su llegada, el paciente estaba hipotenso (80/40mmHg), taquipneico (30rpm), taquicárdico (138lpm) y presentaba fiebre de 38°C. El paciente refería dolor en hemitórax derecho junto con hemoptisis y dolor abdominal. En el examen físico destacaba una escala de Glasgow de 12 puntos, restos hemáticos en la orofaringe y crepitantes en ambos campos pulmonares. Se desconocía cuánto tiempo de evolución llevaba. Pocos minutos después de su llegada a urgencias, presentó un deterioro brusco del nivel de conciencia hasta llegar a una puntuación en la escala de Glasgow de 3, por lo que precisó intubación orotraqueal urgente e ingreso en la unidad de cuidados intensivos. La breve anamnesis previa reveló que era de origen guineano, no había viajado recientemente a su país y actualmente vivía en un centro de inmigración.
En el análisis de laboratorio destacaban las siguientes alteraciones bioquímicas: glucosa 19mg/dl (74-106), creatinina 4,2mg/dl (0,7-1,2), sodio 129mmol/l (135-145), GOT138U/l (5-40), LDH390U/l (135-225) y elevación de los reactantes de fase aguda (proteína C reactiva 34mg/dl y procalcitonina >100ng/ml). También presentaba neutropenia grave de hasta 200cél/μl, linfopenia y trombocitopenia moderadas. La gasometría venosa reveló acidosis mixta grave: pH 6,7; pCO2 91mmHg; pO2 31mmHg; bicarbonato 6,7mmol/l y lactato 25mmol/l.
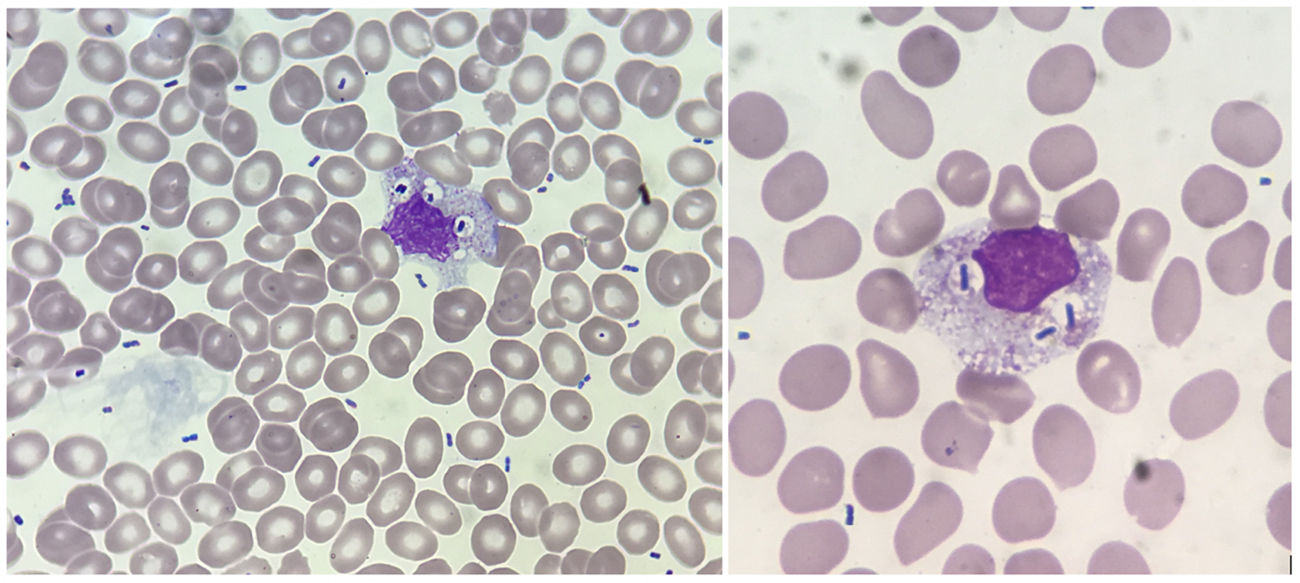
Se solicitó un frotis de sangre periférica observando múltiples bacilos libres por toda la extensión, algunos de ellos fagocitados por monocitos y neutrófilos (fig. 1). La ausencia en el frotis de elementos en «anillo de sello», junto con la negatividad de la gota gruesa y antígeno de Plasmodium spp., descartaron la malaria1.
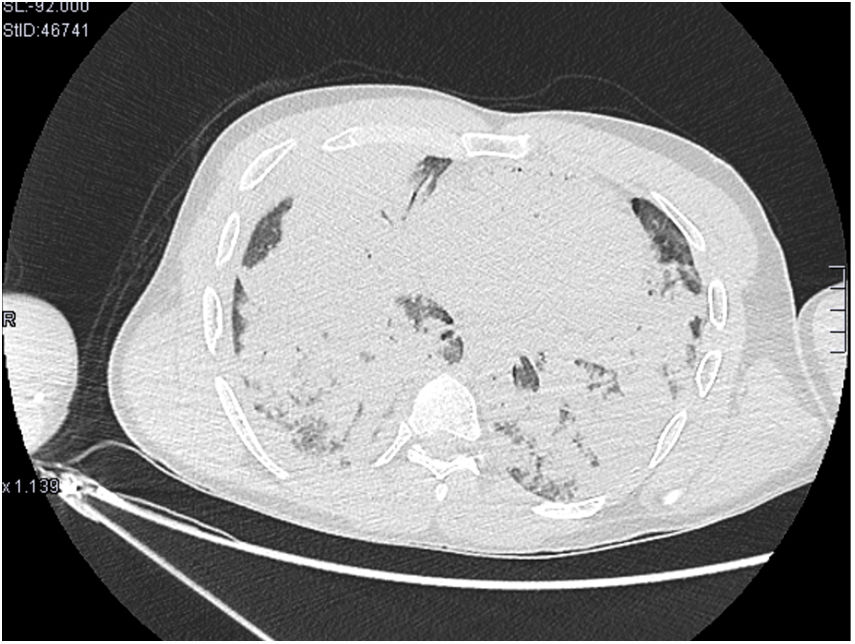
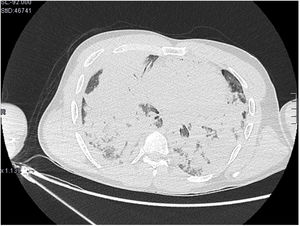
En la TAC torácica se objetivaron múltiples consolidaciones pulmonares bilaterales, de predominio en lóbulos inferiores, algunas de morfología redondeada, y colapso completo del lóbulo superior derecho (fig. 2).
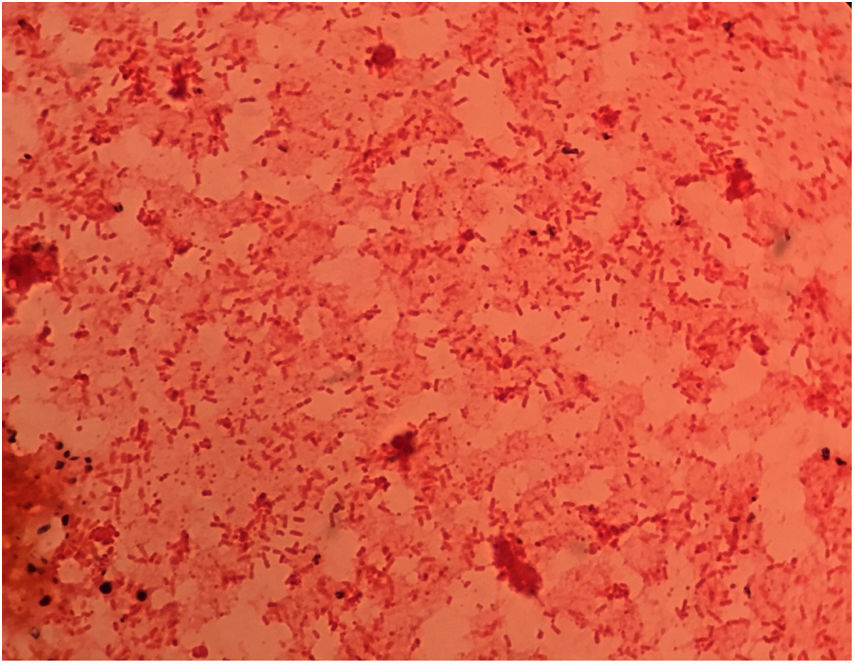
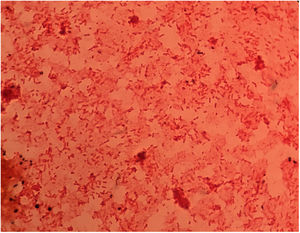
EvoluciónSe inició en urgencias antibioterapia empírica con piperacilina-tazobactam. En menos de 2h el servicio de microbiología informó del crecimiento en los hemocultivos de numerosos bacilos gramnegativos (fig. 3), por lo que se amplió cobertura antibiótica con amikacina. También se realizó una tinción Gram de la extensión de sangre periférica para confirmar que estos elementos que se veían en el frotis correspondían a bacilos gramnegativos.
El paciente sufrió una parada cardiorrespiratoria, se realizaron maniobras de reanimación cardiopulmonar avanzada sin éxito y fue exitus a las 4h de su ingreso en el hospital.
Al día siguiente, los bacilos gramnegativos se identificaron como Klebsiella pneumoniae en el hemocultivo y en el esputo, pansensible. También se objetivó infección crónica por virus de la hepatitis B (positividad para el antígeno HBs, con anticuerpos anti-HBe y anti-HB IgG core positivos, IgM negativos) y una serología de Treponema pallidum positiva con RPR negativo.
El resto de pruebas microbiológicas que se realizaron (cultivo de micobacterias y serologías de VIH, VHC, CMV, Leptospira interrogans, Borrelia spp., dengue, Entamoeba spp. y Leishmania spp.) resultaron negativas.
Comentario finalKlebsiella pneumoniae es un bacilo gramnegativo aerobio de la familia Enterobacteriaceae. Generalmente coloniza las superficies mucosas de la orofaringe y del tracto gastrointestinal del ser humano, y puede mostrar distintos grados de virulencia y resistencia a los antibióticos e invadir diferentes tejidos. Afecta típicamente a pacientes con enfermedad pulmonar obstructiva crónica, diabéticos, alcohólicos e inmunodeprimidos en general. A pesar de la administración temprana de antibioterapia, la neumonía por K. pneumoniae presenta una alta mortalidad (30-50%)2,3, especialmente si se asocia con bacteriemia, y tiene un peor pronóstico en pacientes alcohólicos, alcanzando en estos casos una mortalidad de hasta el 64%4. El fracaso respiratorio suele ser la causa de la muerte en pacientes con neumonía por K. pneumoniae, particularmente cuando hay una rápida diseminación a múltiples lóbulos pulmonares o progresión hacia un síndrome de distrés respiratorio agudo.
El hallazgo de bacilos en un frotis de sangre periférica es muy inusual. Hay pocos casos descritos en la literatura1,5–7, la mayoría en pacientes fallecidos. Por tanto, su visualización en un frotis debe alertar, junto con los datos clínicos, de una infección de extrema gravedad.