La malaria por Plasmodium falciparum es la forma más agresiva de esta enfermedad, que se registra en el 90% en África. Sólo adquieren cierto grado de inmunidad los originarios de zonas endémicas. Es incierto si la inmunidad se pierde al perder el contacto con el parásito.
Pacientes y métodosEstudio retrospectivo de los pacientes con malaria importada de África por P. falciparum en el Hospital Clínic de Barcelona, en el período 1999-2005. Comparamos características epidemiológicas, clínicas y de laboratorio entre inmigrantes y viajeros.
ResultadosDe 187 pacientes, 85 eran inmigrantes de zona endémica, la mayoría de los cuales residían desde hacía más de 5 años en zona no endémica y presentaron menos complicaciones.
DiscusiónEstos datos podrían apuntar a cierta persistencia de la inmunidad cuando personas previamente semiinmunes migran a zonas no endémicas.
Plasmodium falciparum malaria is the most aggressive form of this disease, with 90% of cases occurring in Africa. Only natives of malaria-endemic areas can acquire a certain degree of immunity to the disease. It is not known whether immunity is lost when contact with the parasite is discontinued.
Patients and methodsRetrospective study of cases of falciparum malaria imported from Africa, performed in Hospital Clinic, Barcelona (Spain), from 1999 to 2005. Clinical, epidemiological and laboratory parameters were compared between travelers and African immigrants.
ResultsAmong 187 patients, 85 were immigrants from anendemic area who had been living in a non-endemic area for more than 5 years. These patients presented fewer complications than travelers.
DiscussionThese data may point to a certain persistence of immunity in previously semi-immune persons who migrate to non-endemic areas.
La malaria continúa siendo un problema de salud mundial. La incidencia anual se estima en 300-500 millones de casos, con una gran morbilidad y con un registro de entre 1 y 2 millones de muertes anuales, a expensas de la forma más agresiva, causada por Plasmodium falciparum. La mayor carga de la enfermedad se encuentra en África, donde se registra el 90% de los casos1.
Los residentes de zonas endémicas adquieren cierto grado de inmunidad después de la exposición repetida al parásito, disminuyendo con la edad la frecuencia y la gravedad de los episodios palúdicos1. Se cree que la inmunidad se pierde con el cese de exposición al parásito; no obstante, no hay estudios que demuestren esta clásica afirmación2. El riesgo de malaria complicada es mayor en niños y embarazadas de zona endémica y en viajeros procedentes de zona no endémica, sin inmunidad previa frente al parásito3.
Se comparan las características epidemiológicas y clínicas de la malaria por P. falciparum, importada de África, en dos grupos de pacientes, viajeros europeos e inmigrantes africanos residentes actualmente en Europa.
Pacientes y métodosSe realizó un estudio descriptivo retrospectivo de los casos de malaria por P. falciparum importados del continente africano y diagnosticados en el Hospital Clínic de Barcelona, entre enero de 1999 y junio de 2005.
Las variables epidemiológicas estudiadas fueron edad, sexo, país de origen y años de residencia en Europa en caso de inmigrantes. Los datos del viaje incluyeron país visitado, duración del viaje en días y realización de quimioprofilaxis. Los datos clínicos recogidos fueron: motivo de consulta, período de incubación, tiempo en días desde el inicio de los síntomas hasta el diagnóstico y la aparición de las complicaciones. La malaria complicada se definió según criterios de la Organización Mundial de la Salud (OMS) del año 20003. El diagnóstico se realizó únicamente mediante extensión fina y gota gruesa, cuantificándose la parasitemia. El tratamiento para ambos grupos se realizó durante 7 días con quinina 10 mg/kg/8 h y doxiciclina 100 mg/12 h, i.v. o v.o., según tolerancia y gravedad clínica. En caso de contraindicación se utilizaron los fármacos de segunda línea disponibles (clindamicina, mefloquina o atovacuona-proguanil).
Se realizó un análisis estadístico descriptivo de las distintas variables (proporciones, media ± desviación estándar), comparación de variables categóricas mediante el test de chi al cuadrado y comparación de variables cuantitativas mediante la t de Student (si seguían una distribución normal) y test de Ranksum (si seguían una distribución no normal). Se consideró estadísticamente significativo un valor de p < 0,05. El procesamiento de los datos obtenidos se realizó con el paquete estadístico STATA.
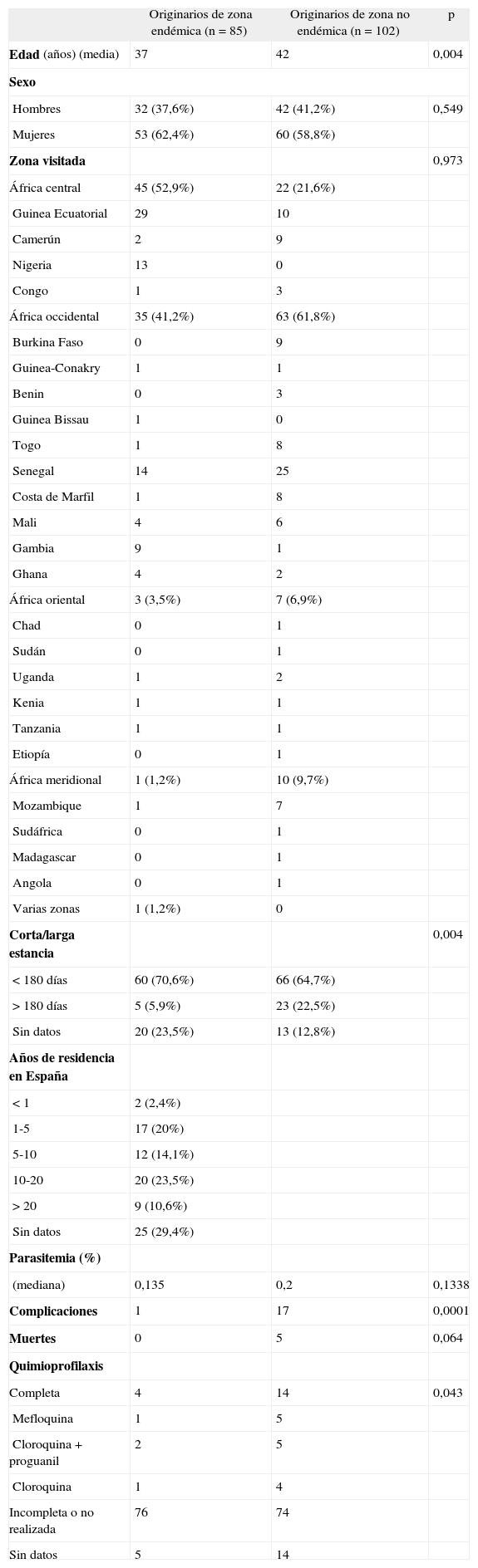
ResultadosDurante el período descrito, se diagnosticaron 187 casos de malaria por P. falciparum importada de África, de los cuales 102 (54,5%) eran originarios de zona no endémica (99 europeos, 2 marroquíes, 1 libanés) y 85 (45,5%) eran inmigrantes africanos originarios de zona endémica de malaria, residentes en España. Las características de cada grupo se describen en la tabla 1. El grupo de originarios de zona endémica tenía menor edad, había realizado viajes más cortos, realizó menos quimioprofilaxis y presentó menor tasa de complicaciones. Todas estas diferencias fueron estadísticamente significativas. Cabe destacar que el 96% de los originarios de zona endémica (de los que se disponía este dato) residía hacía más de 1 año en Europa y el 70% más de 5 años. No pudimos recoger los datos sobre los viajes a su país de origen durante este período por ausencia de dicha información en la mayoría de los casos. De todos los pacientes, 52 realizaron quimioprofilaxis (27,8%), aunque sólo la completaron 18 (9,6%). No hubo diferencias entre ambos grupos en cuanto al período de incubación, el tiempo en días desde el inicio de los síntomas hasta el diagnóstico, ni tampoco en el grado de parasitemia.
Características epidemiológicas según el lugar de origen
| Originarios de zona endémica (n = 85) | Originarios de zona no endémica (n = 102) | p | |
| Edad (años) (media) | 37 | 42 | 0,004 |
| Sexo | |||
| Hombres | 32 (37,6%) | 42 (41,2%) | 0,549 |
| Mujeres | 53 (62,4%) | 60 (58,8%) | |
| Zona visitada | 0,973 | ||
| África central | 45 (52,9%) | 22 (21,6%) | |
| Guinea Ecuatorial | 29 | 10 | |
| Camerún | 2 | 9 | |
| Nigeria | 13 | 0 | |
| Congo | 1 | 3 | |
| África occidental | 35 (41,2%) | 63 (61,8%) | |
| Burkina Faso | 0 | 9 | |
| Guinea-Conakry | 1 | 1 | |
| Benin | 0 | 3 | |
| Guinea Bissau | 1 | 0 | |
| Togo | 1 | 8 | |
| Senegal | 14 | 25 | |
| Costa de Marfil | 1 | 8 | |
| Mali | 4 | 6 | |
| Gambia | 9 | 1 | |
| Ghana | 4 | 2 | |
| África oriental | 3 (3,5%) | 7 (6,9%) | |
| Chad | 0 | 1 | |
| Sudán | 0 | 1 | |
| Uganda | 1 | 2 | |
| Kenia | 1 | 1 | |
| Tanzania | 1 | 1 | |
| Etiopía | 0 | 1 | |
| África meridional | 1 (1,2%) | 10 (9,7%) | |
| Mozambique | 1 | 7 | |
| Sudáfrica | 0 | 1 | |
| Madagascar | 0 | 1 | |
| Angola | 0 | 1 | |
| Varias zonas | 1 (1,2%) | 0 | |
| Corta/larga estancia | 0,004 | ||
| < 180 días | 60 (70,6%) | 66 (64,7%) | |
| > 180 días | 5 (5,9%) | 23 (22,5%) | |
| Sin datos | 20 (23,5%) | 13 (12,8%) | |
| Años de residencia en España | |||
| < 1 | 2 (2,4%) | ||
| 1-5 | 17 (20%) | ||
| 5-10 | 12 (14,1%) | ||
| 10-20 | 20 (23,5%) | ||
| > 20 | 9 (10,6%) | ||
| Sin datos | 25 (29,4%) | ||
| Parasitemia (%) | |||
| (mediana) | 0,135 | 0,2 | 0,1338 |
| Complicaciones | 1 | 17 | 0,0001 |
| Muertes | 0 | 5 | 0,064 |
| Quimioprofilaxis | |||
| Completa | 4 | 14 | 0,043 |
| Mefloquina | 1 | 5 | |
| Cloroquina + proguanil | 2 | 5 | |
| Cloroquina | 1 | 4 | |
| Incompleta o no realizada | 76 | 74 | |
| Sin datos | 5 | 14 | |
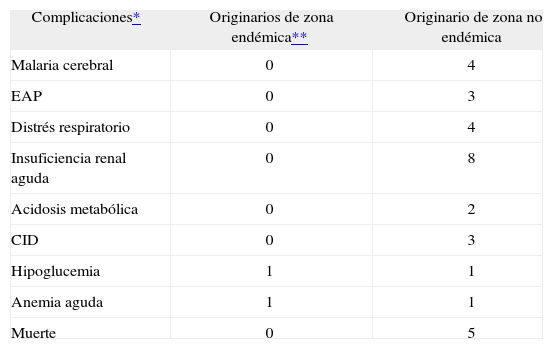
Se produjeron complicaciones en 18 pacientes, 17 de los cuales eran originarios de zona no endémica y 1 era una inmigrante africana embarazada (p = 0,0001). Las complicaciones registradas se muestran en la tabla 2. Se encontraron diferencias significativas en cuanto a la mediana de edad entre grupo con complicaciones (51,5 años) y sin complicaciones (38 años) (p = 0,001), aunque estratificándose en dos grupos de edad (0-60 y > 60 años) no se observaron diferencias respecto a la aparición de complicaciones. El grado de parasitemia fue mayor en el grupo de complicados (mediana del 2,4%) que en el de no complicados (0,17%) (p = 0,0001). No se encontró relación entre la duración del viaje y la aparición de complicaciones (p = 0,738). De los pacientes con complicaciones sólo 2 (11,1%) habían realizado quimioprofilaxis completa (uno con cloroquina y el otro con cloroquina-proguanil).
Complicaciones clínicas según el lugar de origen
| Complicaciones* | Originarios de zona endémica** | Originario de zona no endémica |
| Malaria cerebral | 0 | 4 |
| EAP | 0 | 3 |
| Distrés respiratorio | 0 | 4 |
| Insuficiencia renal aguda | 0 | 8 |
| Acidosis metabólica | 0 | 2 |
| CID | 0 | 3 |
| Hipoglucemia | 1 | 1 |
| Anemia aguda | 1 | 1 |
| Muerte | 0 | 5 |
CID: coagulación intravascular diseminada; EAP: edema agudo pulmonar.
Fallecieron cinco pacientes, todos originarios de zona no endémica. Todos ellos presentaron fallo multiorgánico y en cuatro hubo clínica compatible con malaria cerebral. La mortalidad entre ambos grupos no resultó estadísticamente significativa probablemente debido al insuficiente número de la muestra. Solamente realizó quimioprofilaxis uno de ellos y fue incompleta. Las parasitemias en el momento del diagnóstico de dichos pacientes fueron el 0,5, el 1,7, el 3,1, el 17,5 y el 36%, respectivamente.
DiscusiónEl hallazgo más relevante de este estudio es la tasa de complicaciones significativamente mayor en pacientes originarios de zona no endémica que en inmigrantes africanos originarios de zona endémica, a pesar de que más del 70% de estos últimos residían desde hacía más de 5 años en zona no endémica y de su uso significativamente menor de quimioprofilaxis antipalúdica. El único caso de complicación en inmigrante africano fue una mujer embarazada, situación que es conocida como de riesgo para los episodios maláricos debido a la inmunosupresión temporal que conlleva el embarazo4. Aunque se observó una diferencia de edad significativa entre los diferentes grupos según el lugar de origen, ésta no influyó en cuanto a la aparición de complicaciones, a diferencia de otros estudios en los que sí se ha observado mayor tasa de complicaciones en viajeros de más de 60 años5. Así mismo, la duración del viaje (viaje de corta o larga estancia, según la definición más ampliamente extendida) tampoco pareció influir en la aparición de complicaciones. Estos resultados, que se han observado en pocas series publicadas en la literatura médica durante los últimos años6–9, apuntan a una cierta persistencia de la inmunidad adquirida contra la malaria en personas previamente semiinmunes, a pesar del tiempo transcurrido en zona no malárica. Este hecho iría en contra de la clásica afirmación que la inmunidad contra la malaria se pierde después de la pérdida de contacto con el parásito, después de meses o años de vivir en zonas no endémicas de malaria2. La gran complejidad del parásito en cuanto a variabilidad antigénica y de polimorfismos genéticos hace que de momento no se conozcan con certeza todos los mecanismos de la inmunidad natural adquirida contra la malaria. Son necesarios más estudios que profundicen sobre dichos mecanismos para conocer el desarrollo y la duración de inmunidad natural contra la malaria. Un factor limitante de este estudio es no disponer de los datos referentes a si los inmigrantes residentes en zona no endémica, habían realizado viajes durante este período a zona endémica, puesto que podría influir en cuanto a la persistencia de la inmunidad.
Se objetivó una parasitemia significativamente mayor en el grupo de malaria complicada, corroborándose el grado de parasitemia como factor asociado a enfermedad grave, especialmente en pacientes no inmunes3.
En cuanto a la quimioprofilaxis, se halló una tasa alta de incumplimiento o no realización significativamente mayor entre pacientes africanos y entre viajeros no inmunes que presentaron complicaciones. Llama la atención que cinco de los pacientes tomaron cloroquina como único fármaco quimioprofiláctico, cuando ya no está indicado para zonas donde P. falciparum es resistente10. Estos datos deberían hacer reflexionar al personal sanitario que da consejos al viajero y ser usados para recomendar de manera contundente la realización de profilaxis antipalúdica a todos los viajeros que viajan a zonas endémicas de alto riesgo de malaria por P. falciparum.
FinanciaciónLa Dra. E. Salvadó está becada por la Fundación LAIR. El Dr. D. Alonso está contratado con cargo a fondos de RICET. El Centro de Salud Internacional recibe financiación de RICET y RCESP.