Evaluar mediadores inflamatorios (proteína C reactiva [PCR], interleucina-1 beta [IL-1β], IL-6 y factor de necrosis tumoral alfa [TNF-α]) como predictores de bacteriemia en el anciano con síndrome de respuesta inflamatoria sistémica (SRIS).
MétodoSe cursaron hemocultivos y mediadores al ingreso y al cuarto día.
ResultadosSe incluyeron 82 pacientes, el 34% de ellos con hemocultivos positivos. Los valores de TNF-α y de IL-6 al ingreso fueron superiores en pacientes con hemocultivos positivos (84,5 frente a 28,5 pg/ml [p=0,001] y 192,5 frente a 113 [p=0,017], respectivamente). Los valores de TNF-α al cuarto día fueron superiores en los pacientes con hemocultivos positivos (50,5 frente a 30 [p=0,017]).
ConclusionesLos valores elevados de TNF-α e IL-6 al ingreso y TNF-α al cuarto día se correlacionaron con bacteriemia.
To evaluate inflammatory markers (C reactive protein [CRP], interleukina-1β [IL-1β], IL-6 and tumoral necrosis factor [TNF-α]) as predictors of bloodstream infection in elderly patients with systemic inflammatory response syndrome (SIRS).
MethodsBlood cultures and markers were performed at admission and on day 4.
ResultsEighty-two patients were included, 34% with positive blood cultures. TNF-α and IL-6 values at admission were higher in patients with positive blood cultures (84.5 vs. 28.5 pg/mL [P=.001] and 192.5 vs. 113, [P=.017], respectively). TNF-α values on day 4 were higher in patients with positive cultures (50.5 vs. 30; P=.017).
ConclusionsHigh TNF-α and IL-6 values at admission, and TNF-α values on day 4 correlated with bloodstream infection.
En la actualidad, los pacientes de edad avanzada representan la mayoría de los ingresos en unidades de cuidados intensivos (UCI), con una edad media de ingreso de 65 años tanto en Europa como en Estados Unidos1. La sepsis es la etiología más frecuente de muerte en los ancianos hospitalizados, con un incremento anual del 1,5% en función del crecimiento de la población anciana en Estados Unidos2. La mayor incidencia de infecciones en pacientes con edad avanzada es debida, entre otras causas, a una menor respuesta inmunológica secundaria a anormalidades en los receptores hipotalámicos, menor respuesta de los PGE2, cambios en las mucosas e involución del timo con la disminución consiguiente de las concentraciones de linfocitos B y T3.
La observación de una liberación masiva e incontrolada de mediadores inflamatorios en el contexto de la infección dio lugar al concepto de "tormenta de citocinas"4. Esta respuesta de hipersecreción de citocinas proinflamatorias es el hecho que ha conducido al término "síndrome de respuesta inflamatoria sistémica" (SRIS) y nos ha permitido afrontar el tratamiento de la sepsis desde un conocimiento más profundo de su fisiopatología5. Sin embargo, el SRIS no es específico de la infección, y aparece en otras situaciones de estrés agudo como la cirugía y el trauma6, y existe un equilibrio complejo entre citocinas proinflamatorias y antiinflamatorias en esta situación, por lo que no puede simplificarse la fisiopatología de la sepsis como una respuesta inflamatoria incontrolada7.
Existen pocos estudios en pacientes ancianos con sepsis y su respuesta inflamatoria. Nuestro estudio va dirigido a evaluar el valor de las citocinas proinflamatorias como predictoras de bacteriemia de pacientes ancianos con SRIS.
Pacientes y métodosLa cohorte de pacientes ha sido descrita en un estudio previo8. Se incluyeron prospectivamente los pacientes con edad superior a 60 años y temperatura superior a 38 °C con criterios de SRIS que acudieron a urgencias de un hospital universitario de 800 camas en Barcelona y que requirieron ingreso hospitalario. Se escogió un punto de corte en 60 años siguiendo la metodología de estudios previos acerca de bacteriemia en el anciano9,10. Los pacientes se incluyeron desde enero a diciembre de 1999. A todos se les solicitó a su ingreso en urgencias los siguientes parámetros: variables clínicas (demográficas, foco infeccioso, enfermedades de base, hemograma, radiografía de tórax), dos hemocultivos, otros cultivos según foco, factor de necrosis tumoral alfa (TNF-α), proteína C reactiva (PCR), interleucina-1 beta (IL-1β) e IL-6, así como otras exploraciones consideradas por el médico de urgencias. Al cuarto día de estancia hospitalaria se determinó nuevamente TNF-α, PCR, IL-1β e IL-6. Se recogieron los resultados microbiológicos y se siguió la evolución hasta el alta del paciente o el fallecimiento.
DefinicionesSRISEl síndrome de respuesta inflamatoria sistémica se reconoce clínicamente por la presencia de 2 o más de los siguientes signos: presencia de temperatura superior a los 38 °C o inferior a 36 °C, frecuencia cardíaca superior a 90 lat./min, frecuencia respiratoria superior a 20 resp./min, leucocitos > 12.000 céls./μl o < 4.000 céls./μl o que no llegue al 10% de formas inmaduras (bandas).
Bacteriemia11Presencia de bacterias viables en sangre en uno o más hemocultivos con excepción de estafilococos coagulasa negativos, Corynebacterium spp. y Lactobacillus spp. cuyo aislamiento se requiere en dos hemocultivos separados en el tiempo con el mismo antibiograma.
Focos clínicos de infecciónEl foco pulmonar se ha considerado cuando existe una imagen de infiltrado pulmonar radiológico con sintomatología respiratoria con o sin aislamiento de un microorganismo. Foco urinario, cuando se comprueba sedimento patológico con sintomatología urinaria con o sin microorganismo aislado en orina.
Método microbiológicoDesde 1998 se utiliza el sistema BACTEC 9240 (Beckton-Dickinson Microbiology System), con un período de incubación de 5 días. La identificación se realizó mediante las técnicas habituales.
Método de determinación de citocinasSe realizaron mediante técnicas de enzimoinmunoensayo de fase sólida en placas de microtíter y basadas en el empleo del correspondiente anticuerpo monoclonal dirigido contra las citocinas IL-6 y TNF-α (Biosource, Bélgica). Una vez realizado el ensayo se realizó la lectura de la absorbancia procediendo a interpolar los resultados en una curva estándar.
Cuantificación de la proteína C reactivaSe realizó mediante técnica de inmunocinética enzimática heterogénea en sándwich. Un derivado de fosforilcolina se fija covalentemente a esferas de polímetro de poliestireno y, en presencia de calcio, actúa como agente de captura. El anticuerpo monoclonal anti-PCR, marcado con peroxidasa de rábano picante actúa como generador de señal. Después de 7 min de incubación a 37 °C, se efectúa la lectura a 670 nm. Analizador: Vitros 250. Marca: Johnson & Johnson Clinical Diagnostics (Rochester, Nueva York).
Análisis estadísticoSe utilizó para el análisis el paquete estadístico STATA 7.0 (Stata-Corp. 2003. Stata Statistical Software: Release 8.0 College Station, TX:Stata Corporation). Las variables categóricas se expresan como porcentaje y las variables continuas como mediana y rango intercuartílico. Para la comparación del valor de citocinas entre grupos se utilizó el test de Wilcoxon. De cada parámetro se calculó el factor de incremento, definido como la relación entre el valor medido a los cuatro días y el valor basal. Para evaluar el riesgo de bacteriemia para cada uno de los factores de incremento, se estimaron modelos de regresión logística. Un valor de p < 0,05 bilateral se consideró significativo.
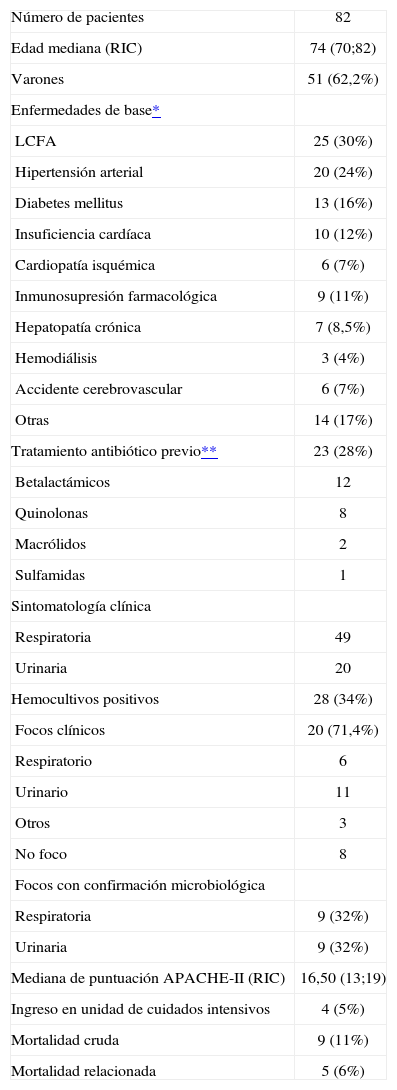
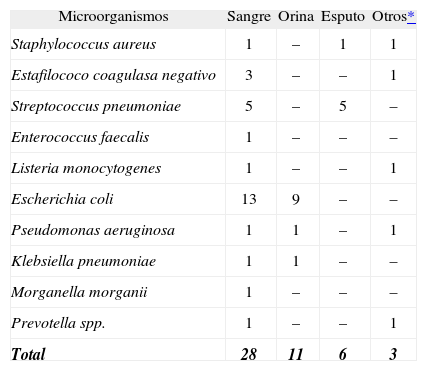
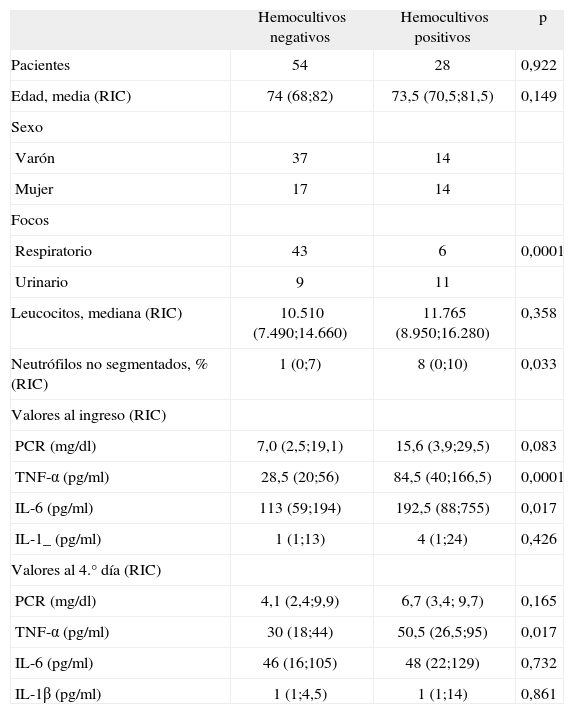
ResultadosSe incluyeron 82 pacientes, de éstos, 51 eran hombres (62%), con una edad media de 74 años. Un total de 28 pacientes presentaron bacteriemia (34%) y en 54 (66%) los hemocultivos fueron negativos. Las características basales de los pacientes, diagnóstico y evolución constan en la tabla 1. Los microorganismos aislados en sangre se muestran en la tabla 2. Se ha analizado los pacientes con bacteriemia respecto a los no bacteriémicos (tabla 3). No hubo diferencia significativa en cuanto a la edad y sexo en los pacientes con hemocultivos positivos. Los pacientes con infección de foco urinario cursaron con un porcentaje significativamente superior de hemocultivos positivos con res pecto al foco respiratorio (55% frente al 12,2%; p = 0,0001). Los pacientes con bacteriemia presentaron en el hemograma un número superior de formas inmaduras (p = 0,033). Fallecieron 9 pacientes (11%), 2 con hemocultivos positivos y 7 con negativos (p no significativa).
Características basales, diagnóstico y evolución
| Número de pacientes | 82 |
| Edad mediana (RIC) | 74 (70;82) |
| Varones | 51 (62,2%) |
| Enfermedades de base* | |
| LCFA | 25 (30%) |
| Hipertensión arterial | 20 (24%) |
| Diabetes mellitus | 13 (16%) |
| Insuficiencia cardíaca | 10 (12%) |
| Cardiopatía isquémica | 6 (7%) |
| Inmunosupresión farmacológica | 9 (11%) |
| Hepatopatía crónica | 7 (8,5%) |
| Hemodiálisis | 3 (4%) |
| Accidente cerebrovascular | 6 (7%) |
| Otras | 14 (17%) |
| Tratamiento antibiótico previo** | 23 (28%) |
| Betalactámicos | 12 |
| Quinolonas | 8 |
| Macrólidos | 2 |
| Sulfamidas | 1 |
| Sintomatología clínica | |
| Respiratoria | 49 |
| Urinaria | 20 |
| Hemocultivos positivos | 28 (34%) |
| Focos clínicos | 20 (71,4%) |
| Respiratorio | 6 |
| Urinario | 11 |
| Otros | 3 |
| No foco | 8 |
| Focos con confirmación microbiológica | |
| Respiratoria | 9 (32%) |
| Urinaria | 9 (32%) |
| Mediana de puntuación APACHE-II (RIC) | 16,50 (13;19) |
| Ingreso en unidad de cuidados intensivos | 4 (5%) |
| Mortalidad cruda | 9 (11%) |
| Mortalidad relacionada | 5 (6%) |
LCFA: limitación crónica al flujo aéreo; RIC: rango intercuartílico.
Aislados microbiológicos y focos identificados
| Microorganismos | Sangre | Orina | Esputo | Otros* |
| Staphylococcus aureus | 1 | – | 1 | 1 |
| Estafilococo coagulasa negativo | 3 | – | – | 1 |
| Streptococcus pneumoniae | 5 | – | 5 | – |
| Enterococcus faecalis | 1 | – | – | – |
| Listeria monocytogenes | 1 | – | – | 1 |
| Escherichia coli | 13 | 9 | – | – |
| Pseudomonas aeruginosa | 1 | 1 | – | 1 |
| Klebsiella pneumoniae | 1 | 1 | – | – |
| Morganella morganii | 1 | – | – | – |
| Prevotella spp. | 1 | – | – | 1 |
| Total | 28 | 11 | 6 | 3 |
Características clínicas, analíticas y valores al ingreso y al cuarto día de hospitalización de proteína C reactiva y citocinas en pacientes con y sin bacteriemia
| Hemocultivos negativos | Hemocultivos positivos | p | |
| Pacientes | 54 | 28 | 0,922 |
| Edad, media (RIC) | 74 (68;82) | 73,5 (70,5;81,5) | 0,149 |
| Sexo | |||
| Varón | 37 | 14 | |
| Mujer | 17 | 14 | |
| Focos | |||
| Respiratorio | 43 | 6 | 0,0001 |
| Urinario | 9 | 11 | |
| Leucocitos, mediana (RIC) | 10.510 (7.490;14.660) | 11.765 (8.950;16.280) | 0,358 |
| Neutrófilos no segmentados, % (RIC) | 1 (0;7) | 8 (0;10) | 0,033 |
| Valores al ingreso (RIC) | |||
| PCR (mg/dl) | 7,0 (2,5;19,1) | 15,6 (3,9;29,5) | 0,083 |
| TNF-α (pg/ml) | 28,5 (20;56) | 84,5 (40;166,5) | 0,0001 |
| IL-6 (pg/ml) | 113 (59;194) | 192,5 (88;755) | 0,017 |
| IL-1_ (pg/ml) | 1 (1;13) | 4 (1;24) | 0,426 |
| Valores al 4.° día (RIC) | |||
| PCR (mg/dl) | 4,1 (2,4;9,9) | 6,7 (3,4; 9,7) | 0,165 |
| TNF-α (pg/ml) | 30 (18;44) | 50,5 (26,5;95) | 0,017 |
| IL-6 (pg/ml) | 46 (16;105) | 48 (22;129) | 0,732 |
| IL-1β (pg/ml) | 1 (1;4,5) | 1 (1;14) | 0,861 |
IL: interleucina; PCR: proteína C reactiva; TNF: factor de necrosis tumoral; RIC: rango intercuartílico.
No se encontraron diferencias significativas entre la edad del paciente y las concentraciones de citocinas al ingreso en toda la cohorte y en los pacientes con bacteriemia (p de correlación de Pearson no significativa para cada una de las citocinas). Los valores de TNF-α al ingreso del paciente fueron significativamente superiores en los pacientes con bacteriemia (84,5 frente a 28,5 pg/ml; p = 0,0001). Los valores de IL-6 al ingreso fueron, asimismo, superiores en los pacientes con bacteriemia (192,5 frente a 113; p = 0,017). No hubo diferencia significativa con respecto a los valores de PCR ni de IL-1β. Los valores de TNF-α a los 4 días de hospitalización fueron significativamente superiores en los pacientes con bacteriemia (50,5 frente a 30; p = 0,017). No se encontraron diferencias significativas al cuarto día con respecto a los valores de PCR, IL-6 e IL-1β. Se analizaron los valores del incremento unitario de cada una de las citocinas y PCR, y se comprobó que sólo el TNF-α basal es la única variable que se correlaciona con mayor probabilidad de bacteriemia (p = 0,001). No se encontraron diferencias significativas entre el foco de origen y los niveles de citocinas en el primer y cuarto día. Se realizaron pruebas diagnósticas para bacteriemia con la variable TNF-α basal como única variable explicativa. Si aplicamos un punto de corte para TNF-α basal ≥ 40 pg/ml, los valores de sensibilidad y especificidad fueron de 75 y 70%, respectivamente, con valor predictivo positivo y negativo del 56 y el 84%, respectivamente.
DiscusiónEl envejecimiento comporta un progresivo declive de las respuestas inmunes. Durante la vejez se incrementa la producción de TNF-α, que inducirá una mayor susceptibilidad para el fenómeno de apoptosis y una disminución de los factores de transcripción nucleares (NF-kB), lo que condiciona una menor supervivencia de las células inmunitarias7. Los ancianos sanos presentan una susceptibilidad mayor al inóculo de endotoxina de Escherichia coli acompañado de un aumento en los valores plasmáticos circulantes de TNF-α y PCR3.
Un estudio reciente de Cohen et al12 con 444 pacientes adultos y bacteriemia del 31% reveló un aumento significativo de TNF-α en pacientes con bacteriemia e infecciones por microorganismos gramnegativos. En nuestro estudio también encontramos un aumento significativo de TNF-α en los pacientes con bacteriemia, aunque no pudo evaluarse en los microorganismos gramnegativos por el escaso tamaño muestral. Un estudio en pacientes con sepsis determinó un punto de corte para TNF-α de 11 pg/ml con un valor predictivo negativo del 89% y una especificidad del 84% como predictor de la evolución a sepsis grave13. En otro estudio del mismo grupo, las concentraciones de TNF-α en pacientes con bacteriemia fueron de 18,9 pg/ml frente a 10,3 pg/ml en los no bacteriémicos14. Un punto de corte para TNF-α en 17 pg/ml, estableció un valor predictivo negativo de 85% para bacteriemia14. En nuestro estudio, los niveles de TNF-α al ingreso son significativamente superiores en los pacientes bacteriémicos frente a los no bacteriémicos y los valores de TNF-α al cuarto día siguen siendo significativamente más elevados en los pacientes con bacteriemia. Sin embargo, a diferencia de estudios previos, para conseguir el mismo valor predictivo negativo para bacteriemia en nuestra cohorte, hemos tenido que fijar un nivel de TNF-α superior (de 40 pg/ml). Esto puede ser debido a un incremento mayor de la secreción de TNF-α en la población anciana en respuesta a la infección.
En nuestro estudio la IL-1β no se correlacionó con la presencia de bacteriemia. Una de las razones puede ser la elevada concentración de IL-1Ra (antagonista natural de IL-1β) durante la sepsis, con la consiguiente disminución de la IL-1β en el plasma, y a la variabilidad en la concentración circulante de IL-1β, dependiente de fluctuaciones en la fiebre y en las concentraciones circulantes de IL-615.
La PCR tampoco se comportó como predictor de bacteriemia. Esta proteína puede incrementarse en procesos infecciosos leves, sin reflejar adecuadamente la gravedad de la infección. En contraposición, la PCR puede elevarse a menudo durante largos períodos de tiempo después de la resolución del proceso infeccioso16. Aunque los valores de PCR fueron mayores en los pacientes con bacteriemia, tanto al ingreso como al cuarto día de estancia hospitalaria, esta diferencia no alcanzó significación estadística.
La IL-6 posee un efecto básicamente inflamatorio como proteína de fase aguda (PFA) segregada en el hígado y precursora de otras PFA como la PCR. La IL-6 mantiene una estrecha relación con el TNF-α, IL-1 β y el lipopolisacarido (LPS) de las bacterias gramnegativas en la producción y mantenimiento de la fiebre en la infección. Aalto et al17 analizan en un estudio prospectivo con 92 pacientes, con y sin infección, diversos reactantes, entre ellos la PCR, la procalcitonina y la IL-6. Sólo los valores de IL-6 fueron mas elevados en los grupos con infección y fiebre respecto al grupo sin infección. En nuestro estudio los valores de IL-6 fueron significativamente superiores al ingreso en los pacientes con bacteriemia. Terregino et al13 utilizan para la IL-6 un punto de corte de 150 pg/ml como predictor de sepsis grave en las primeras 24 h del ingreso, alcanzando una sensibilidad del 75%, una especificidad del 63% y un valor predictivo positivo del 40% y uno negativo del 86%. En nuestro estudio no pudo establecerse un punto de corte para la IL-6.
Debemos destacar varias limitaciones de nuestro estudio. En primer lugar, el uso de citocinas como predictores de infección puede ser, en ocasiones, difícil de interpretar, debido a que el SRIS puede aparecer en situaciones diferentes de la infección6. Recientemente, se dispone de marcadores más específicos de sepsis que deben ser evaluados. Además, desde el punto de vista evolutivo, concentraciones de citocinas persistentemente elevadas pueden reflejar un tratamiento inadecuado y no sólo una mayor gravedad del proceso infeccioso.
En resumen, en nuestro estudio los valores de TNF-α se asociaron a la presencia de bacteriemia en el anciano con SRIS, de forma similar a lo que ocurre en la población joven. La determinación de TNF-α podría ser un buen predictor de bacteriemia en este grupo de población.