Mujer de 52 años de origen marroquí, que reside en España desde hace 21 años, aunque continúa viajando de forma ocasional a Marruecos. La paciente consulta por tumoración en glúteo izquierdo en julio de 2015. En esta primera consulta, una ecografía mostró extensa colección hipoecogénica compleja de 10cm de eje mayor, multiloculada y localizada en plano profundo del tercio superior del músculo glúteo mayor izquierdo. Aunque sin descartar otras etiologías, se plantea la posibilidad de hematoma loculado en evolución debido a reiteradas inyecciones intramusculares en la zona afectada para el tratamiento de la migraña.
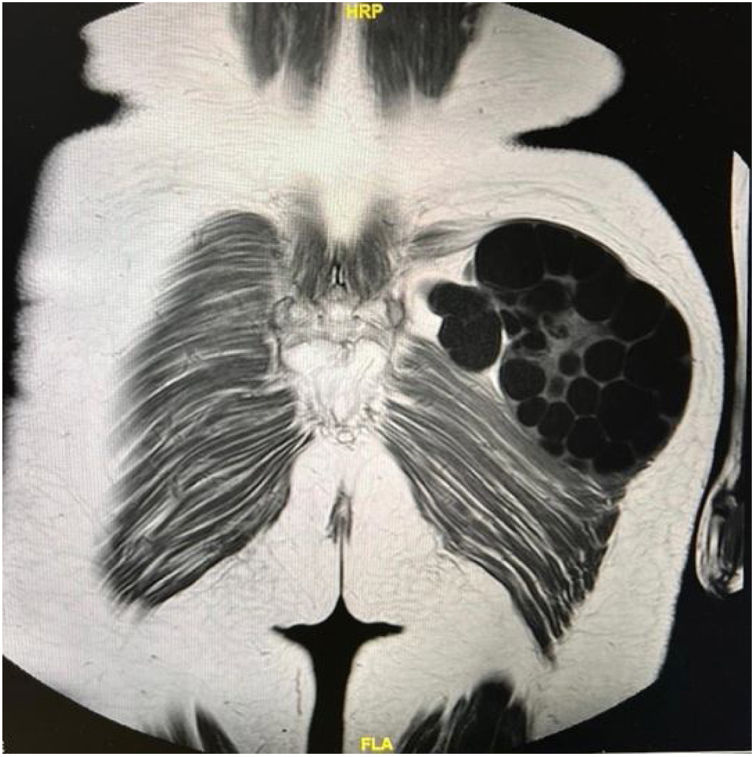
En marzo de 2022, la paciente consulta de nuevo por dolor y aumento de tamaño de la lesión. En la exploración física se observa tumoración indurada con diámetro máximo de 15cm, poco móvil y adherida a planos profundos. Se realiza estudio de imagen toracoabdominopélvico mediante tomografía computarizada (TC) con contraste intravenoso, apreciándose tumoración dependiente del glúteo mayor izquierdo, que impronta a los músculos piriforme y glúteo medio. La lesión, aparentemente encapsulada, presenta aspecto multilocular con numerosos septos internos (fig. 1). Las áreas hipodensas con valores de densidad de líquido sugieren un posible liposarcoma mixoide.
Se completa el estudio con una resonancia magnética de cadera izquierda, observándose una masa lobulada multiquística intramuscular con estructuras bien delimitadas en el interior. Ante estos hallazgos, se procede a exéresis quirúrgica.
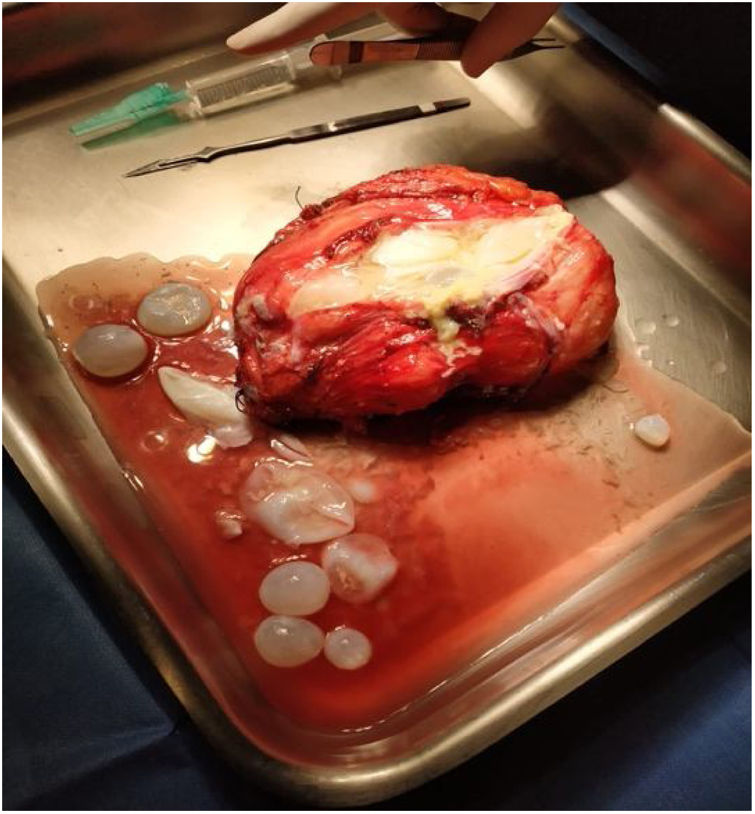
Evolución y diagnósticoUna vez extirpado el quiste mediante quistoperiquistectomía, una incisión en la adventicia permitió acceder a las múltiples vesículas contenidas en el interior de la cavidad (fig. 2). Varias de estas vesículas fueron remitidas para estudio microbiológico.
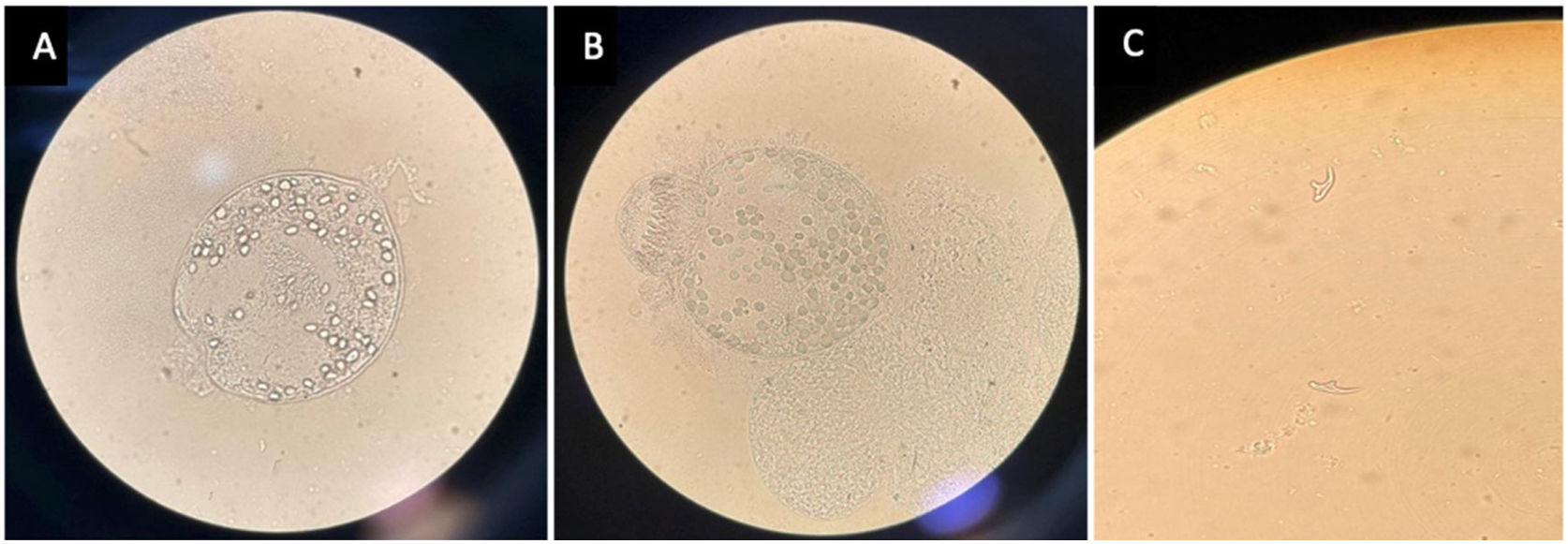
A nivel macroscópico, la muestra recibida en Microbiología era una vesícula de apariencia gelatinosa y cubierta blanquecina. El contenido del quiste se aspiró con jeringa y aguja hipodérmica, obteniéndose un líquido acuoso, claro y transparente. Tras centrifugar 10 min a 2.000 r.p.m., se descartó el sobrenadante. La observación microscópica del sedimento permitió visualizar protoescólices y ganchos libres (fig. 3).
Estas estructuras supusieron la confirmación microbiológica de Echinococcus spp. Un día después de la intervención, la determinación de anticuerpos en suero frente a Echinococcus granulosus(E.granulosus) mediante hemaglutinación indirecta (HAI) fue negativa. Posteriormente, la PCR de E. granulosus y Echinococcus multilocularis en líquido hidatídico realizada en el Centro Nacional de Microbiología confirmó la identificación de E. granulosus.
Según la clasificación de los quistes hidatídicos de la Organización Mundial de la Salud, las características de la lesión observadas mediante las pruebas de imagen permitieron clasificarla como lesión quística activa de tipo CE2.
Los resultados del TC toracoabdominopélvico descartaron la presencia de otros quistes en estas áreas.
Tras la cirugía, se pautó albendazol oral (400mg/12 h). La paciente fue dada de alta ocho días después y citada para seguimiento clínico y terapéutico por la Unidad de Patología Infecciosa. El tratamiento con albendazol se mantuvo durante tres meses, siendo favorable la evolución clínica.
La equinococosis quística o hidatidosis es una zoonosis causada por E. granulosus. El hombre puede ser hospedador intermediario del parásito. La mayoría de los pacientes (40-80%) tienen una lesión quística única en un solo órgano1, siendo los más afectados hígado (69-75%) y pulmón (17-22%); mientras la localización muscular es infrecuente (2%)2.
En el caso que presentamos, las pruebas de imagen descartaron quistes hepáticos y pulmonares, permitiendo el diagnóstico de hidatidosis muscular primaria.
Aunque la patogenia de los quistes primarios extrahepáticos y extrapulmonares no está clara, se proponen como posibles mecanismos la diseminación hematógena o linfática3.
El aumento de tamaño del quiste de nuestra paciente desde julio de 2015 a marzo de 2022 fue de 5cm, lo que conlleva una evolución prolongada, impidiendo establecer el origen y el momento de adquisición de la infección.
La HAI presenta sensibilidad variable dependiendo de la localización del quiste, siendo positiva en el 80% de hidatidosis hepáticas y negativa en la mayoría de las musculares, limitando su valor diagnóstico3. Aunque se desconoce la causa de esta variabilidad, las hidatidosis con serología negativa podrían asociarse a que el enquistamiento de la forma larvaria produzca insuficiente estimulación de producción de anticuerpos, generando niveles séricos indetectables1. En nuestro caso, no se realizó serología previa, pero la HAI negativa el día posterior a la intervención demuestra que no habría sido útil para apoyar el diagnóstico de sospecha de hidatidosis.