La espondilodiscitis infecciosa (EI) se clasifica según la etiología en EI piogénica/bacteriana, granulomatosa (tuberculosa, brucelar y fúngica) o por parásitos1. La vía de diseminación más frecuente en la EI bacteriana es la hematógena, suele ser monomicrobiana y se localiza preferentemente a nivel lumbar (58%)2. La incidencia va en aumento por el mayor número de pacientes susceptibles: edad avanzada, cirugía espinal, inmunodepresión, uso de dispositivos intravasculares y urinarios3. Existe un importante retraso en el diagnóstico debido a la inespecificidad de los síntomas, siendo a menudo el único síntoma el dolor lumbar.
Presentamos un caso de EI por Serratia marcescens como complicación de una infección urinaria nosocomial en paciente portadora de sonda.
Mujer de 76 años, hipertensa en tratamiento dietético, sufrió un accidente cerebrovascular isquémico agudo durante sus vacaciones en otra comunidad autónoma, siendo ingresada en el hospital de referencia más cercano. Al mes del ingreso, durante su estancia hospitalaria, presentó bacteriemia de origen urinario (portadora de sonda vesical) por S. marcescens aislada en urocultivo y hemocultivos. Desconocemos la duración y antibioterapia recibida.
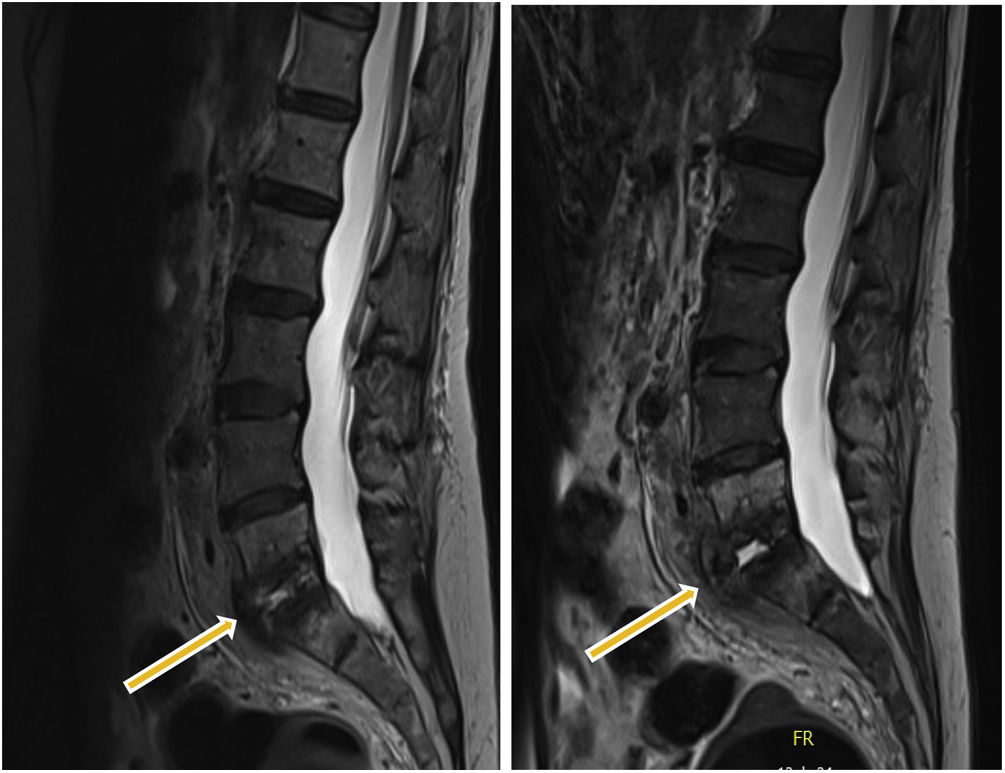
Fue trasladada a un centro de rehabilitación neurológica de nuestra comunidad. Treinta días después presentó nuevamente bacteriemia por S. marcescens de origen no filiado, descartándose endocarditis mediante ecocardiogramas transtorácico y transesofágico y fue tratada con ertapenem intravenoso durante 14 días. Tras 4 meses, inició dolor lumbar irradiado a pierna izquierda que no cedía con tratamiento analgésico. Se realizó RMN con hallazgos compatibles con EI (L5-S1). Ingresó en el servicio de enfermedades infecciosas de nuestro hospital para estudio etiológico y tratamiento. Se obtuvieron 3 biopsias guiadas por TAC, cuyo cultivo aerobio/anaerobio/prolongado en medio de enriquecimiento/micobacterias y PCR del gen ARNr 16S resultaron negativos. Durante el ingreso se extrajeron hemocultivos seriados con resultado negativo.
Tras 8 semanas con antibioterapia empírica de amplio espectro, que consistió en una terapia combinada intravenosa de cefepime y daptomicina, no presentó mejoría clínica, y en la RMN se halló empeoramiento radiológico (fig. 1). Se decidió realizar una biopsia quirúrgica abierta, y se enviaron 9 muestras a nuestro servicio de microbiología.
El cultivo directo aerobio/anaerobio fue negativo en las 9 muestras, sin embargo, se observó crecimiento a los 5 días en el medio de enriquecimiento (BD BBLTM medio de tioglicolato) en solo 1/9 muestras, que correspondía a un fragmento del disco L5-S1. En el subcultivo se aisló e identificó mediante MALDI-TOF (Bruker® Daltonics) S. marcescens. Para excluir la posibilidad de contaminación durante la obtención y/o procesamiento de la muestra, se confirmó la presencia de este microorganismo mediante el panel de sepsis FilmArray® BCID2. Esta técnica se realizó en la biopsia in situ previa homogeneización con perlas de vidrio esterilizadas y suero salino, sometidas a agitación vortex. La cepa resultó sensible a piperacilina/tazobactam, cefepime, carbapenems, aminoglucósidos y cotrimoxazol mediante el sistema de antibiograma BDPhoenixTM M50. Se instauró tratamiento antibiótico dirigido con meropenem intravenoso (2g/8h), pero la paciente falleció por complicaciones secundarias derivadas de sus enfermedades subyacentes.
Ante el presente caso cabe destacar, por una parte, el inusual hallazgo de S. marcescens como agente causal de EI4. El microrganismo que con mayor frecuencia se aísla en EI continúa siendo Staphylococcus aureus, aunque en pacientes de edad avanzada, las infecciones por enterobacterias son responsables del 7-33% de los casos1, siendo el tracto genitourinario el foco más común (29%)3. En este caso, la primera bacteriemia de origen urinario (portadora de sonda vesical) fue el evento desencadenante. Por este motivo, es crucial considerar los aislamientos microbiológicos previos para un tratamiento antibiótico apropiado. No tener acceso al historial clínico de los centros hospitalarios donde estuvo ingresada la paciente, dificultaron la orientación diagnóstica.
Por otra parte, en cuanto al diagnóstico microbiológico, la frecuencia de toma de muestras osteoarticulares es muy diferente (19-100%) según la bibliografía, y se realiza principalmente cuando los hemocultivos son negativos1. El rendimiento diagnóstico del cultivo convencional de las biopsias osteoarticulares se considera muy variable (43-78%), estando descrito que el rendimiento es superior en las biopsias abiertas (93%) en comparación a las biopsias percutáneas guiadas por imagen (48%)5. Sin embargo, el uso de técnicas de biología molecular, como en nuestra experiencia, con FilmArray® BCID2 «off-label» directamente sobre material de biopsia previo tratamiento de la muestra, puede aumentar la sensibilidad diagnóstica en EI.
Como conclusión final, recalcamos la importancia del cultivo bacteriano prolongado en medios de enriquecimiento como caldo de tioglicolato o la inoculación de la muestra en frascos de hemocultivo para aumentar el rendimiento de las biopsias diagnósticas. Asimismo, recomendamos el uso de nuevas técnicas moleculares como apoyo al diagnóstico convencional.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.