A raíz de los cambios demográficos, sociales, económicos y culturales que se han producido los últimos años el modelo asistencial ha evolucionado en los diversos sistemas de salud de nuestro entorno. En este proceso ha surgido la figura de paciente activo: más responsable, informado y con una actitud que quiere cambiar su rol de paciente crónico. Para dar respuesta a esta nueva situación diversos países han creado iniciativas como los programas de autorresponsabilidad para pacientes crónicos. Este artículo se centra en el Programa Paciente Experto Cataluña®, del cual explicamos su funcionamiento y los resultados obtenidos hasta hoy. La finalidad del mismo es mejorar la experiencia de la enfermedad crónica por parte de los ciudadanos, a partir de encuentros en los que un paciente experto proporciona sus conocimientos y vivencias a un grupo de pacientes con la misma enfermedad, con el objetivo de promover cambios en los hábitos y estilos de vida que mejoren la calidad de vida y la convivencia de la persona con su proceso crónico.
Due to social, economic and cultural changes, there has been a transformation of Health Services around the world. A new figure has emerged from this: the Active Patient, more responsible, with more information and willing to change his life as a chronic patient. In order to respond to this new situation, several countries have established initiatives such as self-reliance programmes for chronic patients. The aim of this article is to underline the Expert Patient Programme Catalonia® and to explain its operation and the results obtained up until now.
The purpose of this program is to improve the experience of chronic disease by patients, from meetings in which an expert patient provides his knowledge and experiences to a group of patients with the same disease, with the aim of promoting changes in habits and lifestyles that improve the quality of life and the coexistence of the person with his chronic process.
Coincidiendo con el cambio de milenio nuestra sociedad ha ido tomando conciencia de los cambios sociodemográficos que afectan profundamente la naturaleza del medio social en que vivimos: una población mucho más envejecida, movimientos migratorios, mayor diversidad epidemiológica, crisis económica y su impacto en el mercado laboral, nuevas tecnologías, etc. Como resultado de ello emergen 2 cuestiones importantes: la primera es el aumento del número de ciudadanos con problemas de salud crónicos que genera un incremento de las necesidades sociales y sanitarias a las que hay que dar respuesta; y la segunda, un cambio en los roles de los agentes de nuestro sistema de salud.
El anterior modelo asistencial en el que el profesional de la salud ostentaba un rol activo frente a un paciente pasivo, evoluciona hacia un marco relacional en el que el paciente se corresponsabiliza de su atención. La rapidez del cambio ha dificultado la adaptación de las personas y de los profesionales; en la actualidad nos encontramos frente a un paradigma dinámico, bidireccional que incluye al paciente, la familia y el entorno asociativo. Desde un liderazgo indiscutible del profesional de la salud (formado científicamente y avalado por su experiencia laboral), el nuevo modelo de atención social y sanitario debe promover una relación profesional-paciente compartida y deliberativa. En esta situación de cambio debemos localizar el nacimiento de la nueva figura de paciente activo: ciudadanos capaces de responsabilizarse de sí mismos respecto de su estado de salud, conjuntamente con los profesionales de la salud y con la voluntad de participar en el proceso de mejora de su enfermedad y de su calidad de vida a través del autocuidado1.
La capacidad de participar en el cuidado de uno mismo se construye sobre acciones que permitan a la persona reconocer, tratar y gestionar sus propios problemas de salud, de forma autónoma y sabiendo que el sistema sanitario está a su lado. El incremento de las enfermedades crónicas está directamente vinculado con el envejecimiento poblacional y es un fenómeno que preocupa a todos los países desarrollados, cuyos sistemas sanitarios tratan de desarrollar distintas estrategias para mejorar su respuesta a las necesidades que comporta la cronicidad2. Es necesario implementar distintas acciones que promuevan el concepto de autocuidado entre la población e impulsen la adquisición de esta habilidad entre las personas en general y los pacientes en particular: intentar que las personas gestionen su plan terapéutico (medicamentos, dieta, etc.), que tengan una vida lo más autonoma y satisfactoria posible y que aprendan a gestionar los efectos emocionales de su enfermedad. En este sentido debemos destacar el movimiento liderado por el investigador Tom Ferguson, que promovió en Estados Unidos el autocuidado y una relación diferente con los profesionales de la salud a través de la información on-line (su filosofía quedó fijada en el Libro Blanco de los E-Pacientes, traducido por un grupo coordinado por Elia Gabarrón y Luis Fernández Luque).
En esta línea el paciente activo deberá:
- •
Tener un mejor acceso a la información y una mayor alfabetización sanitaria, imprescindible para que el paciente se comprometa con el sistema3, y definida por Kickbush como «la habilidad de introducir decisiones sobre salud en el contexto de la vida cotidiana del paciente —en casa, en su comunidad, en su lugar de trabajo, en su centro de salud, en el mercado y en el círculo político—»4.
- •
Tomar conciencia del estado global de su salud.
- •
Contar con una relación cercana, deliberativa y bidireccional con el profesional sanitario.
- •
Participará en la toma de decisiones, que Sheridan apuntó como «un proceso en el cual los pacientes se involucran como agentes activos junto al profesional sanitario en la clarificación de las diferentes opciones médicas y en la elección de ciertos tratamientos adecuados a su caso»5 y que Coulter resume como no decision about me, without me6.
- •
Adquirir autonomía durante el proceso terapéutico (dosis de medicación, hábitos de vida).
Todo ello redundará en un aumento de la satisfacción personal, incidiendo en la mejora de su calidad de vida cotidiana y el buen control de su enfermedad7–9. No en todos los casos el profesional estará ante un paciente activo, pero nuestro sistema sanitario debe potenciar este rol promoviendo la autonomía del paciente, no solo por la enorme mejora que comportará en relación con el buen control de su enfermedad, sino también para el sistema sanitario en general, que, actualmente, se encuentra en una situación compleja y de enorme congestión (cuestión comprobada a partir de experiencias en diversos estados)10.
Para que se dé este aumento en la corresponsabilidad y en la autonomía del paciente, en especial del ciudadano que padece una enfermedad crónica, han de darse un conjunto de factores. En primer lugar, el individuo ha de tener acceso a una información de calidad, contrastada y suficiente, y en segundo lugar poder asistir a procesos de alfabetización sanitaria, siempre guiados por el sistema sanitario y por profesionales de la salud. Estos han de establecer una relación más abierta, de mayor confianza, para que las dudas, los miedos y las inseguridades del paciente vayan desapareciendo y se establezca una comunicación bidireccional. En consecuencia, el profesional de la salud debe contribuir con el uso de sus habilidades comunicativas y de sus conocimientos para que se dé la relación cercana con el paciente y para que el ciudadano reciba una necesaria educación sanitaria que le permita tomar mayor conciencia de su estado de salud.
Bien es cierto que este nuevo paradigma, que pretende establecer una mayor participación de las personas en la toma de las decisiones relacionadas con el cuidado de su salud y resolver la asimetría informativa propia del modelo precedente, puede presentar obstáculos y dificultades, situación propia de cualquier proceso de transición o de cambio que surge básicamente de la falta de información y la ausencia de alfabetización sanitaria entre los ciudadanos. El sistema ha de resolver estas dificultades (ello queda regulado en la Ley 41/2002 del 14 de noviembre)11 emprendiendo procesos y estrategias que promuevan la educación sanitaria considerando las nuevas tecnologías como vehículo de difusión y la naturaleza de los materiales didácticos12.
Así, en este nuevo sistema asistencial, integral e integrado del siglo xxi, nace un nuevo perfil de paciente activo, el paciente experto. Tiene características propias y diferenciales y lo podríamos definir como aquella persona que, afectada por un proceso crónico, se hace copartícipe y corresponsable de la gestión de su propia salud, es capaz de identificar los síntomas y de responder ante ellos, y de adquirir herramientas que le permitan gestionar el impacto físico, emocional y social de su enfermedad.
Para que esta nueva figura de paciente experto se consolide y adquiera toda la eficacia, es necesario que el sistema sanitario introduzca una serie de cambios: ha de inculcarse a personas y profesionales nuevos valores clínicos, económicos, políticos, humanos y tecnológicos. También hay que modificar y adaptar el sistema de gestión actual para facilitar que el rol de paciente experto se generalice. Diversos sistemas sanitarios han respondido a estas nuevas necesidades, y de entre las diversas iniciativas hemos de destacar los programas de autorresponsabilización del paciente (Programas paciente experto) hasta la actualidad: Self-Management Program de Stanford, EE. UU.; Expert Patient Program del Reino Unido13; Universidad de Pacientes, de la Fundación Josep Laporte-UAB; Programa Paciente Experto Catalunya® de la Generalitat de Catalunya; Escuela de pacientes de la Junta de Andalucía; Paziente bizia del Gobierno Vasco; Escuela Gallega de Salud para Ciudadanos de la Xunta de Galicia; o Red de Escuelas de Salud para ciudadanos del Ministerio de Sanidad, Servicios Sociales e Igualdad. Todas estas iniciativas han desarrollado actividades de mejora en los procesos de gestión de enfermedades crónicas como la diabetes, la insuficiencia cardíaca, la cardiopatía isquémica, el asma, el dolor lumbar, las enfermedades oncológicas, la depresión o la enfermedad pulmonar obstructiva crónica.
Programa Paciente Experto Catalunya®: una estrategia para la autorreponsabilidad del paciente y el fomento del autocuidadoEn este artículo vamos a centrarnos en las características, estrategias y resultados del Programa Paciente Experto Catalunya®. Esta iniciativa forma parte de Programa de Prevenció i Atenció a la Cronicitat y es uno de los 32 proyectos identificados como estratégicos por el Pla de Salut de Catalunya 2011-2015 del Departament de Salut de la Generalitat de Catalunya14.
Basado en experiencias desarrolladas en otros países, como Gran Bretaña, que han generado evidencia científica sobre sus efectos positivos para la salud y los sistemas sanitarios, el Programa Paciente Experto Catalunya® pretende mejorar la comprensión y la toma de conciencia de la enfermedad crónica por parte de los ciudadanos, a partir de encuentros donde un paciente experto transfiere e intercambia sus conocimientos y experiencias con un grupo de pacientes que tienen la misma enfermedad. El paciente experto promoverá cambios de hábitos y estilos de vida que mejoren la calidad de vida y la convivencia de la persona con su proceso crónico. Estas sesiones de grupo se contemplan, desde el ámbito sanitario, como una parte más del proceso asistencial.
El Programa cuenta con 8 objetivos específicos15:
- •
Conseguir la implicación de los propios pacientes.
- •
Conocer el grado de satisfacción de los mismos.
- •
Mejorar su percepción de calidad de vida.
- •
Aumentar sus conocimientos sobre la enfermedad.
- •
Incrementar el grado de autocuidado para adquirir un correcto manejo de la misma.
- •
Optimizar el cumplimiento terapéutico.
- •
Disminuir el número de visitas al médico/enfermera de familia.
- •
Disminuir los ingresos hospitalarios y las visitas a urgencias por la enfermedad.
La implementación del Programa se realiza a partir de un grupo de ciudadanos con una misma enfermedad crónica, entre los cuales se escoge al paciente experto, que debe reunir criterios de voluntariedad, capacidad de autocuidado y ausencia de discapacidades psicofísicas. Se valoran como un plus positivo que muestre empatía, interés por ayudar, motivación y habilidades comunicativas. Los profesionales sanitarios llevan a cabo el proceso de selección a partir de una entrevista estructurada y de un cuestionario diseñado para la valoración de perfiles personales, conocimientos sobre proceso patológico y habilidades en la gestión de la vida cotidiana con la enfermedad. A continuación, los profesionales de la salud del equipo de atención primaria, que ejercerán de observadores en todo el proceso, son los que forman al paciente experto para que, a su vez, él pueda compartir los conocimientos con otros pacientes.
El Programa Paciente Experto Catalunya® diseña un plan de trabajo de 9 sesiones, para cada enfermedad crónica. Cada sesión teórico-práctica dura 1h y 30min y se desarrollan a lo largo de 2 meses y medio. Solo participan entre 10 y 12 personas, de modo que se garantiza una comunicación fluida y efectiva en el grupo.
El hecho de que quien conduce estas sesiones es alguien que ha vivido en primera persona los síntomas, los problemas y las pequeñas anécdotas cotidianas de la enfermedad es la base del programa y la garantía de su éxito. El paciente experto está en un lugar privilegiado para comunicarse con otras personas que han pasado por la misma experiencia. Por otro lado, el Programa garantiza la vigilancia profesional de estas sesiones a partir de los observadores (médico, enfermera o trabajador social), que pueden reconducir la sesión en caso que fuera necesario.
Otro aspecto importante a destacar del Programa Paciente Experto Catalunya® es que para cada condición de salud priorizada se elabora una guía metodológica y un material educativo específicos, dirigidos al paciente experto y a los profesionales sanitarios que ejercerán de observadores. En su elaboración participan profesionales sanitarios expertos de las distintas disciplinas implicadas en la atención de la enfermedad. Este material es revisado por pacientes con el fin de asegurar que los contenidos y el lenguaje utilizado es el apropiado para las personas a las que va dirigido. Una vez validado el material se realiza una prueba piloto para testar sus contenidos. Posteriormente a este pilotaje, el grupo de autores revisa todo el proceso con el fin de desarrollar el formato definitivo de la intervención.
Tal y como señala Angela Coulter el Programa conjuga el conocimiento de los profesionales y, el de los pacientes en su estrecha relación con la enfermedad. Hasta el momento habían estado separados en compartimentos estancos y no existía la posibilidad de establecer sinergias en la toma de decisiones por parte de los profesionales de la salud (expertos en conocimientos clínicos) y de los pacientes (conocimientos experienciales, vivencias cotidianas, etc.).
Fuente: Coulter6.
A continuación se establece desde el Programa un proceso de implementación en un equipo asistencial:
| Presentación del Programa a los profesionales |
| Elección de los posibles pacientes participantes |
| Formación de los profesionales observadores |
| Selección de los pacientes participantes |
| Selección del paciente experto |
| Formación teórica y metodológica del paciente experto por parte de los observadores |
| Sesión informativa de presentación del Programa a los pacientes seleccionados |
| Constitución del grupo de pacientes |
| Inicio de las 9 sesiones |
Fuente: González Mestre15.
Debido a una voluntad de mejora continua de la calidad del Programa, se lleva a cabo un proceso de evaluación que consta de 2 etapas. La primera se desarrolla al inicio y al final de las sesiones del grupo, y la segunda a los 6 y 12 meses de haber finalizado el Programa, con el objetivo de observar el mantenimiento de las mejoras logradas. En ambos momentos la evaluación es cuantitativa y cualitativa, y se abordan los siguientes parámetros: los conocimientos adquiridos sobre la enfermedad; el cambio en los hábitos y estilos de vida; el grado de autocuidado conseguido; la percepción de la calidad de vida del propio paciente; la satisfacción de los participantes del grupo; la utilización de los servicios de salud (urgencias, atención primaria, ingresos hospitalarios).
Desde el primer programa se han obtenido resultados positivos: la implantación del Programa Paciente Experto Catalunya® (PPE-CAT®) logra una mejora en todos los parámetros evaluados y ello se produce en todas las enfermedades tratadas; además, la mejora aumenta a los 6 y 12 meses de haber concluido la intervención.
En el período 2006-2007 se realizó la fase de pilotaje del PPE-CAT® en insuficiencia cardiaca en la que participaron un total de 51 pacientes, la valoración positiva de la misma dio continuidad al proceso16. A continuación damos a conocer, a modo de ejemplo, los resultados obtenidos en el periodo 2008-2011 en insuficiencia cardíaca16 (IC).
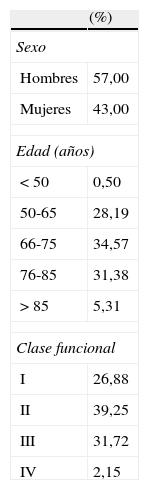
Se realizaron 33 grupos de PPE-CAT® en IC con un total de 188 participantes de diferentes equipos de atención primaria de Cataluña. La descripción de las características de los mismos viene recogida en la tabla 1. El grado de implicación de los participantes fue del 87,39%, y el nivel de satisfacción fue de 4,6 sobre 5.
| (%) | |
| Sexo | |
| Hombres | 57,00 |
| Mujeres | 43,00 |
| Edad (años) | |
| <50 | 0,50 |
| 50-65 | 28,19 |
| 66-75 | 34,57 |
| 76-85 | 31,38 |
| >85 | 5,31 |
| Clase funcional | |
| I | 26,88 |
| II | 39,25 |
| III | 31,72 |
| IV | 2,15 |
Fuente: González Mestre16.
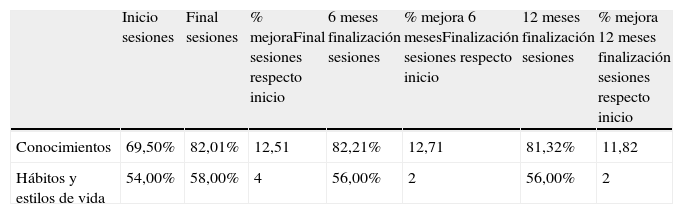
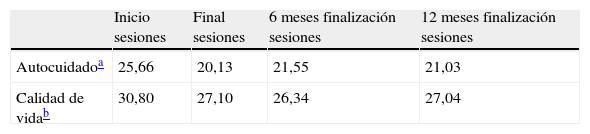
En cuanto a los resultados del programa, en relación con la capacidad de autocuidado, calidad de vida, conocimientos y hábitos y estilos de vida, los presentamos en las tablas 2 y 3. Tanto en el caso del autocuidado como en el caso de la calidad de vida, a la hora de valorar los resultados obtenidos, hay que tener en cuenta que cuantos menos puntos mejores son los resultados
| Inicio sesiones | Final sesiones | % mejoraFinal sesiones respecto inicio | 6 meses finalización sesiones | % mejora 6 mesesFinalización sesiones respecto inicio | 12 meses finalización sesiones | % mejora 12 meses finalización sesiones respecto inicio | |
| Conocimientos | 69,50% | 82,01% | 12,51 | 82,21% | 12,71 | 81,32% | 11,82 |
| Hábitos y estilos de vida | 54,00% | 58,00% | 4 | 56,00% | 2 | 56,00% | 2 |
Fuente: González Mestre16.
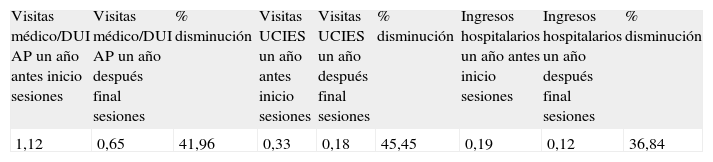
En cuanto a la utilización de los servicios sanitarios en la tabla 4 podemos observar los resultados correspondientes a los 239 participantes, incluidos los 51 que formaron parte de la fase de pilotaje.
Promedio de visitas/paciente por motivos de descompensación de la enfermedad
| Visitas médico/DUI AP un año antes inicio sesiones | Visitas médico/DUI AP un año después final sesiones | % disminución | Visitas UCIES un año antes inicio sesiones | Visitas UCIES un año después final sesiones | % disminución | Ingresos hospitalarios un año antes inicio sesiones | Ingresos hospitalarios un año después final sesiones | % disminución |
| 1,12 | 0,65 | 41,96 | 0,33 | 0,18 | 45,45 | 0,19 | 0,12 | 36,84 |
Se consideran visitas por IC cuando conste en la historia clínica informatizada (HCI) que el motivo ha sido: Disnea, ahogo / Edemas / Cansancio o fatiga / Aumento de diuréticos / Aumento brusco de peso / Dormir incorporado (ortopnea, DPN) / Orinar más por la noche de su patrón habitual (nicturia).
Se excluirán las visitas realizadas para: Control de Sintrom® / Electrocardiograma / Resultados de pruebas cardiológicas / Extracción y recogida de analíticas (digoxinemia...) / Consultar al cardiólogo de AP.
Fuente: González Mestre16.
Hoy en día contamos ya con información detallada del desarrollo del Programa y sus avances durante el período 2006-2012:
| 1. Número de pacientes participantes: 2.094 de los cuales 165 han actuado como pacientes expertos conductores de grupo2. Ámbito de actuación: 126 equipos de atención primaria y 3 unidades hospitalarias3. Enfermedades: insuficiencia cardíaca, enfermedad pulmonar obstructiva crónica, tratamiento anticoagulante oral, diabetes mellitus 2, fibromialgia, deshabituación tabáquica, ansiedad, enfermedad de Chagas en fase crónica4. Número de grupos: 2125. Número de profesionales sanitarios participantes: 484 (como observadores de grupo: 301 enfermeras, 160 médicos de familia y 25 trabajadores sociales) |
Fuente: González Mestre15.
Cabe destacar que el PPE-CAT® aporta mejoras y cambios significativos para los 3 actores fundamentales del mismo: pacientes y profesionales sanitarios que han participado como observadores en las sesiones de grupo del programa y el sistema sanitario en general.
| Pacientes crónicos | Profesionales sanitarios | Sistema sanitario |
| Toman conciencia de la enfermedadAdoptan un rol más activo y corresponsableTransfieren e intercambian conocimientos y experiencias entre ellos, a un mismo nivel y con un mismo código comunicativoMejoran el seguimiento terapéutico y facilitan la educación sanitaria sobre su enfermedadIncrementan el autocuidado y mejoran su calidad de vida cotidianaAprenden a identificar los signos y síntomas de alarma de su enfermedad y cómo actuar frente a ellosParticipan de forma activa en su proceso de salud. Toma de decisiones compartidaMejora substancial de la Satisfacción de los participantes | Identifican, toman conciencia y respetan las capacidades que tienen los pacientes para tomar decisiones sobre su enfermedadReflexionan y analizan su modelo relacional; normalmente genera un cambio en su relación con el paciente (escucha activa, mayor participación, pacto y consenso en las decisiones)Constatan que la persona con enfermedad crónica con frecuencia no es consciente de que la tiene. Esta ausencia de conciencia personal impide al paciente modificar sus malos hábitos y los estilos de vida inadecuadosObservan la necesidad de utilizar un lenguaje más adecuado y cercano para establecer una relación bidireccional con el ciudadano | Se promueve el cambio del paradigma paternalista a un modelo deliberativo de los profesionales sanitariosSe mejora el uso de los servicios de salud y su eficiencia, al contar con pacientes más informados y más responsablesSe reduce el consumo de recursos (visitas, urgencias, ingresos) por descompensación de la enfermedadSe obtiene, en definitiva, un sistema sanitario más sostenible |
Fuente: González Mestre15.
Hasta el momento los resultados del Programa han sido positivos y equiparables a los obtenidos en otros programas similares desarrollados en distintos países. Ello avala la utilidad y la eficiencia del PPE-CAT® como instrumento para promover el autocuidado y mejorar la calidad de vida de los pacientes con enfermedades crónicas. Reduce el consumo de recursos sanitarios (visitas a atención primaria, urgencias e ingresos hospitalarios) en las descompensaciones de la enfermedad, mediante una actitud proactiva basada en el conocimiento de la enfermedad. Por otro lado, logra que los ciudadanos adopten un papel más activo y responsable que consolida el modelo deliberativo entre los profesionales de la salud y los pacientes.
La implicación de todos los agentes necesarios para el Programa (paciente experto, grupo de pacientes y profesionales sociosanitarios) y la complicidad que se genera en las reuniones son 2 puntos fundamentales que explican el éxito del Programa, un éxito secundado por los resultados de las evaluaciones que animan a avanzar en el desarrollo del plan, con una mayor diseminación territorial de la actividad y con la inclusión de un número mayor de enfermedades que tratar en las sesiones grupales.
ConclusiónDe acuerdo con el marco global de cambio, social, comunicativo, demográfico, sanitario y cultural, y el específico sobre la autonomía de la persona en relación con el proceso asistencial de la enfermedad crónica presentados en este artículo, podríamos afirmar que en la actualidad nos hallamos en un entorno de transformación asistencial del sistema social y sanitario, que pretende de forma integral e integrada adecuarse a la consecución de los hitos y cambios que nos exigirá la sociedad del siglo xxi para dar respuesta a sus necesidades de futuro, y donde la autorresponsabilidad de la persona sobre su salud será clave para avanzar.
Conflicto de interesesLa autora declara no tener ningún conflicto de intereses.
La autora desea mencionar a todos los profesionales de la salud (tanto los que han participado y participan en la elaboración de materiales didácticos, como los que han actuado y actúan como observadores de grupo) que han participado en el Programa Paciente Experto Cataluña®, y que han hecho factible la puesta en marcha del mismo en todo el territorio catalán.