Las intervenciones sociosanitarias incluyen las actuaciones y cuidados destinados a atender las necesidades de las personas que a causa de su edad, enfermedad o discapacidad, han sufrido merma en su autonomía personal. Orientadas hacia el logro de una mejora en la calidad de vida de las personas en esa situación, tratan de atender a las personas de una forma integral. Intervenir en esas situaciones supone ofrecer las ayudas técnicas, los cambios ambientales, de costumbres y sociales así como el cuidado personal necesarios para mejorar su calidad de vida y potenciar sus capacidades y bienestar. Los avances científicos y cambios demográficos y sociales han condicionado una modificación en el perfil de los receptores de intervenciones sociosanitarias, destacando la longevidad, la cronicidad de los procesos y el envejecimiento del cuidador informal. El objetivo de este trabajo es caracterizar a la persona que recibe las intervenciones sociosanitarias y reflexionar sobre cuáles son sus necesidades. Para ello se ha llevado a cabo una revisión de estudios biomédicos mediante búsquedas bibliográficas en ScienceDirect así como documentación institucional nacional relativas a personas en situación de dependencia y sus cuidadores familiares. Las personas que precisan ayuda sociosanitaria constituyen una población heterogénea en cuanto a sus necesidades. Tanto la persona con discapacidad como su cuidador informal precisan ser consideradas objeto de interés y atención.
Socio-health interventions include performance and care intended to attend to the needs of people who have suffered a decrease in their personal autonomy because of their age, illness or disability. Oriented towards achieving an improvement in the quality of life of people in that situation, they try to meet the requirements of people in an integrated way. To intervene in those situations involves providing technical aids and environmental, custom and social changes as well as personal care needed to improve their quality of life and enhance their skills and well-being. Scientific advances and demographic and social changes have determined a change in the profile of socio-health interventions’ receivers, highlighting longevity, chronicity of processes and aging of the informal caregiver. The aim of this work is to characterize the person receiving the social-health interventions and to reflect on what their needs are. To do this we have conducted a biomedical studies’ review through literature searches at ScienceDirect as well as a review of national institutional documentation related to people in dependent situations and their family caregivers. People who need socio-health help establish a heterogeneous population in respect of their needs. Both the person with disabilities and their informal caregiver need to be considered as an object of interest and attention.
Factores demográficos, sanitarios y sociales han conducido a un aumento progresivo de personas que no desarrollan o han perdido su autonomía, encontrándose en situación de dependencia. Una persona en situación de dependencia (PSD) necesita ayuda importante para las actividades de la vida cotidiana.
Las PSD que precisan ayuda sociosanitaria constituyen una población heterogénea en cuanto a sus necesidades de intervención. De acuerdo a los datos ofrecidos por la Encuesta de Discapacidad, Autonomía personal y situaciones de Dependencia (EDAD, 2008)1, el 8,5% de la población española mayor de 6 años tiene alguna deficiencia corporal que les limita su actividad. El 6,7% de la población tiene dificultades para realizar actividades básicas para la vida diaria (ABVD) y el 3,4% precisa de ayuda completa para cubrir alguna de esas actividades1. Estas situaciones frecuentemente se relacionan con la longevidad, al ser la edad un factor asociado a la presencia de limitaciones que conllevan una reducción de la funcionalidad.
El 1,5% del total de PSD en hogares españoles tienen edades entre 0-5 años, presentando deficiencias fundamentalmente mentales, osteoarticulares y del sistema nervioso, siendo estas las productoras de un mayor número de limitaciones, generalmente permanentes.
Para mantener la vida, la salud y el bienestar las PSD precisan cuidados continuos que proporcionan habitualmente familiares y amigos, en su mayoría mujeres, los cuidadores informales (CI). Al aumento de la demanda de cuidados se une la menor disponibilidad de cuidadores, que se asocia a cambios en el modelo de familia, a la incorporación al mercado laboral de las mujeres y a que el envejecimiento poblacional produce más discapacidad en ellas (el 60% de las personas con discapacidad son mujeres).
Contexto de la intervención sociosanitariaLa Ley de cohesión y calidad del Sistema Nacional de Salud define la atención sociosanitaria como el conjunto de cuidados destinados a aquellos enfermos, generalmente crónicos, que por sus especiales características pueden beneficiarse de la actuación simultánea y sinérgica de los servicios sanitarios y sociales para aumentar su autonomía, paliar sus limitaciones y facilitar su reinserción social. Asimismo establece que en el ámbito sanitario, la atención sociosanitaria se llevará a cabo en los niveles de atención que cada Comunidad Autónoma determine y en cualquier caso comprenderá: a) los cuidados sanitarios de larga duración, b) la atención sanitaria a la convalecencia y c) la rehabilitación en pacientes con déficit funcional recuperable.
La Ley de Autonomía Personal y Prevención de la Dependencia entiende la dependencia como un estado permanente en la persona derivado de la edad, la enfermedad o la discapacidad, y ligadas a la pérdida de autonomía física, mental, intelectual o sensorial, que sitúa a la persona en la necesidad de ser ayudada por otros para realizar ABVD, y en el caso de las personas con discapacidad intelectual o enfermedad mental, de otros apoyos para su autonomía personal.
Con independencia del origen, los problemas que acarrea la situación de dependencia precisan diversas intervenciones sociosanitarias a lo largo de la vida. En cualquier caso, en ocasiones estas necesidades son difícilmente separables. El receptor de tales intervenciones puede serlo de forma puntual, o definitiva al consolidarse sus dificultades para la vida independiente.
Los avances científicos y los cambios sociales secundarios a la transición demográfica de la sociedad actual hacia una situación con baja mortalidad y elevada esperanza de vida, hacen que nos encontremos con un aumento en la edad de la población, unido a una mayor expectativa de vida de las PSD en general y de los mayores en particular; es el envejecimiento del envejecimiento2.
Si bien existe una tendencia generalizada a relacionar dependencia con envejecimiento, en el concepto se incluye a niños portadores de trastornos del desarrollo, adultos con secuelas de accidentes, personas con deficiencias intelectuales graves, enfermedades neurológicas invalidantes, precariedad social y problemas de salud, enfermedades raras o trastornos mentales graves; todas ellas patologías que implican cronicidad. Sin olvidar a los enfermos cuyos procesos patológicos les han llevado a una situación terminal.
Personas mayoresLa Organización Mundial de la Salud (OMS) estima que para el año 2050 la población mundial con edades superiores a 60 años se duplicará respecto a la que había en 2000, pasando del 11 al 22%.
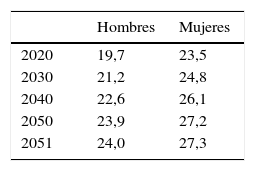
España, con una población a fecha de 1 de julio de 2014 de 46.464.053 habitantes, encabeza junto a Italia y Japón, el envejecimiento de la población a nivel mundial. Así, en los últimos diez años, el porcentaje de población mayor de 64 años ha aumentado, llegando a ser del 18,2% en 2014. Según las proyecciones del Instituto Nacional de Estadística1 para los próximos quince años, llegará al 24,9%, observándose también una ascendente evolución del índice de envejecimiento y de la esperanza de vida a los 65 años, paralelos a la tasa de dependencia3 de la población mayor de 64 años (tabla 1). De mantenerse estas tendencias demográficas, la tasa de dependencia, actualmente situada en el 52,4%, llegaría hasta el 59,2% en quince años, alcanzando el 95,6% en cincuenta años1.
Proyección a largo plazo de la esperanza de vida a los 65 años. España
| Hombres | Mujeres | |
|---|---|---|
| 2020 | 19,7 | 23,5 |
| 2030 | 21,2 | 24,8 |
| 2040 | 22,6 | 26,1 |
| 2050 | 23,9 | 27,2 |
| 2051 | 24,0 | 27,3 |
Fuente: INE. 20141.
Los principales problemas de salud que afectan a las personas mayores de 65 años en nuestro país son las enfermedades cardiacas, accidentes cerebrovasculares y enfermedades pulmonares crónicas, como ocurre también a nivel comunitario, resaltando la patología cardiovascular como uno de los mayores retos de la salud pública4.
En la encuesta EDAD 20081, se recoge que de las personas con alguna discapacidad, más de la mitad (57,9%) son mayores de 65 años, con un ligero predominio del sexo femenino (59,78%). Estas diferencias de género en la capacidad funcional han sido evidenciadas en diversos estudios mostrando que si bien las mujeres viven más, tienen peor calidad de vida que los hombres. Otra cuestión a considerar es que en el 70% de las personas mayores de 64 años el número de discapacidades es superior a 3, lo que da idea del contexto pluripatológico y heterogéneo de la persona susceptible de ser cuidada.
Constituyen factores condicionantes de la complejidad de los cuidados y atención a las necesidades de la PSD mayores la plurietiología de los procesos, la pluripatología, el ageismo, la polifarmacia, el deterioro funcional, el deterioro cognitivo y los problemas sociales.
Del binomio cronicidad y dependencia surgen las necesidades de atención sanitaria, en una situación donde un problema inicialmente social deriva en un problema de salud. Así, siendo los problemas de movilidad uno de los más frecuentes, algunas PSD terminan requiriendo atención sanitaria debido a la aparición de úlceras por presión5 Por tanto, la atención compartida requiere la innovación e incorporación de nuevas formas de gestión en las organizaciones sanitarias y sociales.
Personas con enfermedades crónicas y neurodegenerativasLas enfermedades crónicas no transmisibles ocasionan gran parte de la mortalidad y de la carga de discapacidad en el mundo6. Igual consideración cabe respecto a las enfermedades neurodegenerativas y accidentes.
El problema de las enfermedades crónicas es considerable. La OMS estima que para el año 2020 serán la principal causa de discapacidad. Problema sobreañadido es que con frecuencia quienes las presentan tienen comorbilidades que añaden complejidad a los procesos y de las que se derivan, entre otras, situaciones de polimedicación, aumentando el riesgo de interacciones medicamentosas y reacciones adversas.
Incluimos en esta consideración de enfermos crónicos y pluripatológicos a las personas con problemas de aprendizaje y desarrollo, independientemente de su edad; con enfermedades neurodegenerativas, con trastornos mentales graves y a las personas que requieren atención al final de la vida7. En todas estas circunstancias, se requiere una asistencia compleja que implica una adecuada planificación y coordinación de recursos sanitarios, sociales y a la red de cuidado familiar8.
La atención a PSD supone un reto para la profesión enfermera, implicando nuevas competencias y protagonismo en la toma de decisiones9 así como el desarrollo de los distintos perfiles de enfermera de práctica avanzada para atender a pacientes con condiciones de especial complejidad10.
Personas con demenciaEl aumento de la esperanza de vida ha tenido como contrapartida un incremento de la demencia, proceso irreversible secundario a enfermedad cerebrovascular y de Alzheimer.
En 2005, se estimó la incidencia global mundial de la demencia en 7,5 casos/1.000 personas-año11. Se prevé que afectará en 2040 a más de ochenta millones de personas en el mundo; en Europa se incrementará un 102% y en España, debido al envejecimiento de la población, se prevé un incremento exponencial de la demencia12,13.
Considerada por la OMS como una de las principales causas de años vividos con discapacidad, en nuestro país, la enfermedad de Alzheimer y las demencias en 2009 presentaron una clara sobremortalidad femenina14.
La revisión de la literatura evidencia mayor prevalencia de la demencia en las mujeres15, siendo el proceso que genera mayor discapacidad, dependencia y utilización de recursos sociosanitarios. La encuesta de morbilidad hospitalaria de 2013 arroja cifras de estancias por demencia senil, presenil y vascular, superiores en las mujeres (150.341 días) en relación a los hombres (98.402 días). Pese a la aplicación de la Ley de Autonomía Personal y Prevención de la Dependencia, la mayor parte de las necesidades y cuidados que requieren, las PSD por Alzheimer los proporciona la familia16.
Personas con enfermedades rarasLas enfermedades raras aparecen en la infancia, tienen tasas de mortalidad elevadas y muy baja prevalencia (en España, 5 casos por cada 100.000 personas). Muchas conllevan deficiencias permanentes en las esferas cognitiva, sensorial y motora17, tienden a la cronicidad y su presentación clínica es compleja, reduciendo la calidad de vida de los afectados.
Se trata de procesos que requieren atención médica y sociosanitaria específica y costosa; en ocasiones no contemplados, posiblemente por su baja prevalencia18.
La discapacidad en las enfermedades raras tiende a ser de grado leve o moderado en todas las áreas, a excepción del área física, que se vincula estrechamente con la dependencia y en la que resalta la afectación grave19,20.
Cuidadores familiaresLa mayoría de las personas con dificultades graves relacionadas con problemas psíquicos, físicos o sensoriales, con invalidez severa ligada a la edad o con graves problemas de aprendizaje y desarrollo, viven con sus familias y su cuidado personal depende exclusivamente de ellas, más concretamente de aquellos miembros de la familia que asumen el papel de cuidadores.
En muchas ocasiones asumir el cuidado de una PSD está lejos de ser una elección propiamente dicha. Las personas que cuidan a otras en el seno de la familia, aun dentro de relaciones de afecto, asumen este rol con frecuencia como un mandato moral dadas las circunstancias de la persona/s que precisa/n la ayuda21,22.
En España, en uno de cada cinco hogares al menos una persona es dependiente. De acuerdo con la encuesta EDAD (2008)1, el 56% (2.148.548 personas) precisan ayuda en la realización de una o más de las ABVD. Mientras el 16% reside en otro domicilio, el 61,3% de los cuidadores conviven con la persona cuidada22. El énfasis en la desinstitucionalización y en el cuidado a las PSD en su entorno ha aumentado la relevancia del CI23.
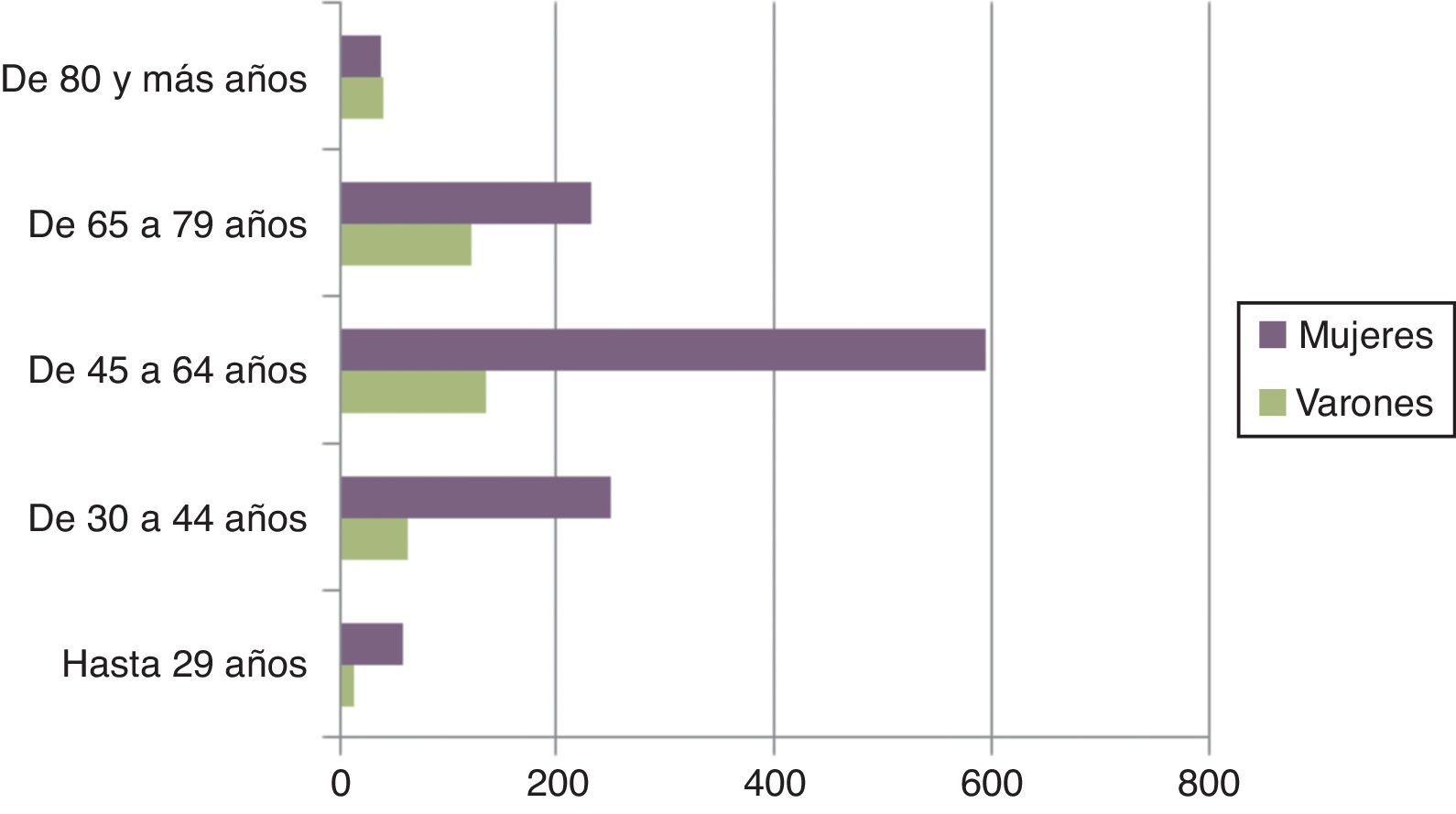
Perfil del cuidador familiarLa investigación muestra que el apoyo ofrecido desde la familia suele recaer en familiares directos o amigos muy próximos. En su mayoría los cuidadores son mujeres (fig. 1), casadas, cuyas edades oscilan entre 45 y 69 años (media de edad, 53 años), que suelen convivir con la persona cuidada o bien acuden a atenderle durante una parte importante de su tiempo. Generalmente son las madres, esposas o hijas de la PSD. En el caso de los niños y niñas en edades comprendidas entre 0-5 años, el cuidador principal suele ser la madre; únicamente en el 3,8% de los casos el padre es el cuidador. El tiempo dedicado a cuidar supera ocho horas al día. Para el caso de cuidadores de PSD de 6 años o más el tiempo promedio dedicado a cuidar es superior a 10-20 horas a la semana. El mayor deterioro de la salud derivado del cuidado que perciben las mujeres está relacionado con estas desigualdades de género en las características del cuidado22.
Las características de los cuidados ofrecidos están influidas por la situación de salud de la PSD. A medida que aumentan las limitaciones de la persona para llevar a cabo con autonomía sus ABVD, se multiplican las actividades de cuidado necesarias. La Organisation for Economic Co-Operaction and Development considera un cuidado informal de alta intensidad a aquel que exige una dedicación superior a 20h a la semana23. En estas circunstancias cuidar a una PSD puede ser incompatible con el trabajo remunerado. Las exigencias del cuidado pueden ser muy intensas y con frecuencia no se pueden predecir. Independientemente de la situación de crisis económica en que nos encontramos, en la realidad actual del mercado laboral y en sus reglas de funcionamiento es complejo conciliar las responsabilidades como cuidador y como trabajador23.
Conciliar la propia vida familiar y personal (incluido el desarrollo personal, la formación, el ocio y el descanso) también entraña complejidad. En esta situación las horas de atención que precisa la persona cuidada son un factor fundamental a considerar. Cuanto más intenso es el cuidado menor posibilidad tiene el cuidador de llevar a cabo otras actividades21.
En la distribución de roles, con relación al cuidado de otros en el seno de la familia, las mujeres están en primera línea de elección frente a los hombres y asumen la tarea con menor apoyo por parte del resto de los componentes de la unidad familiar. Para muchas cuidadoras ser cuidador principal supone priorizar el cuidado y relegar al último lugar, incluso obviar, la satisfacción de las propias necesidades20. Por otra parte, especialmente cuando existen problemas mentales o dificultades cognitivas, cuidar a la PSD puede ser especialmente extenuante.
Impacto de cuidar sobre los cuidadoresSi bien cuidar a otros se asocia a experiencias gratificantes24, el cuidado continuado a PSD se relaciona con frecuencia a problemas y dificultades en la salud y el bienestar de quienes lo realizan. Cuando es intenso, el CI tiene un impacto negativo en la salud mental1,23–25. La literatura señala que el cuidado a las PSD puede acarrear problemas de salud para la persona que lo ofrece. Así, los cuidadores informales presentan elevada carga de estrés, reducción del bienestar subjetivo26–28, así como mala salud mental y física29.
El impacto del cuidado sobre la salud se relaciona con diversas variables entre las que destacan los recursos disponibles, la capacidad de resolución de problemas o el manejo emocional. Cuando estos recursos son insuficientes, el impacto negativo sobre la salud es mayor. El CI ofrecido por hombres y mujeres a las PSD difiere en intensidad, duración y naturaleza25. Mientras las mujeres realizan frecuentemente los cuidados cotidianos relacionados con lo íntimo, los hombres se ocupan en mayor medida de tareas ligadas a la movilidad o de actividades instrumentales. En ambos casos presentan deterioro en su salud. El género y la formación previa, se relaciona con la percepción de los cuidadores sobre su salud. En ambos casos se perciben con mejor salud quienes tienen niveles de instrucción más elevados y compaginan cuidado con trabajo fuera del hogar; así mismo, las mujeres sienten que su salud es peor cuanto mayor es su edad25.
¿Cuáles son sus necesidades?El envejecimiento de la población supone un aumento significativo de PSD, al padecer discapacidades diversas, originando una creciente demanda de cuidados de larga duración. Si bien los problemas ostearticulares son los más frecuentes, son los problemas mentales los que producen el mayor número de limitaciones y, en consecuencia, una mayor reducción en la autonomía y una elevada necesidad de suplencia y protección.
Según la encuesta EDAD-20081, en los más de dos millones de personas con discapacidad que recibieron atención de los servicios sanitario y/o social, las necesidades estaban ligadas a movilidad, autocuidado y vida doméstica.
El 50,55% de los hombres y el 38,11% de las mujeres con discapacidad en edades comprendidas entre 6 y 64 años requieren más de ocho horas diarias de cuidados. Entre los mayores de 80 años aumenta la necesidad (54,04% de los hombres y 53,58% de las mujeres).
La naturaleza de la discapacidad difiere en los grupos de edad. Mientras en el tramo de 0 a 44 las limitaciones tienen que ver con el aprendizaje, la utilización de los conocimientos, la realización de actividades y las relaciones interpersonales; en las personas mayores, las dificultades para la autonomía se relacionan con limitaciones en la movilidad y la comunicación. Considerando el sexo, la mayor incidencia de discapacidad en hombres se da en la primera mitad de la vida, mientras en las mujeres la mayor incidencia de limitaciones se da en la segunda.
Con relación a los cuidadores es necesario prevenir y atender las consecuencias negativas asociadas con el esfuerzo de ofrecer cuidado de forma prolongada. Los programas relacionados con el respiro constituyen especial valor para los cuidadores. Sin embargo, la oferta ofrecida actualmente parece insuficiente.
Se precisan medidas que permitan realmente conciliar el cuidado a la PSD y el desarrollo personal y profesional. Favorecer el empleo y facilitar el mantenimiento del empleo es otra necesidad de los cuidadores cubierta de forma insuficiente. Así mismo se hace necesario un reconocimiento social a la aportación que se realiza desde el cuidado informal.
PSD y cuidador informal precisan ser consideradas objeto de interés y atención por parte del sistema formal de cuidados. Cuidar bien precisa de una elección libre, que, en las condiciones actuales de atención, no resulta posible. Bajo esta consideración parece necesaria ofrecer una atención pública y universal a las PSD, hacia la integración sociosanitaria, la colaboración y corresponsabilidad30.
ConclusionesEl progresivo envejecimiento de la población está suponiendo un aumento de las demandas de cuidados sociosanitarios, considerando como tales los cuidados sanitarios de larga duración, la atención sanitaria a la convalecencia y la rehabilitación en pacientes con déficit funcional recuperable.
Las personas que precisan ayuda sociosanitaria constituyen una población heterogénea, con una proporción importante de personas ancianas. Los servicios sociosanitarios están fragmentados y son responsabilidad de diferentes administraciones. A ello hay que añadir que dichos servicios no cubren todas las necesidades de las PSD por lo que gran parte de los cuidados recaen en los cuidadores informales, en su mayoría mujeres, que por su edad y patologías requieren a su vez cuidados y programas de apoyo a cuidadores.
FinanciaciónSin financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.