Determinar la prevalencia de síndrome metabólico (SM) y sus componentes en pacientes con síndrome isquémico coronario agudo (SICA) en un hospital de tercer nivel.
MétodosParticiparon 65 pacientes que ingresaron a la unidad de cuidados intensivos coronarios con infarto agudo del miocardio o angina inestable. Se diagnóstico SM en base en los criterios del Adult Treatment Pannel (ATP-III).
ResultadosLa prevalencia total de SM fue 84,6% (IC 95%:75,6 a 93,6), se presento más en mujeres, en personas con obesidad según índice de masa corporal (IMC) y con antecedentes familiares de diabetes y dislipidemia. Los fenotipos de predicción de SM fueron: IMC (OR=2,12, IC95%: 1,24, 3,17) y antecedentes personales de dislipidemia (OR=.026, IC95%: .003, .587).
ConclusionesLa prevalencia del SM en SICA es más elevada que la informada para otras poblaciones, hecho que resulta alarmante si este riesgo se mantiene en la población mexicana.
To determine the prevalence of metabolic syndrome (MS) and its risk factors in patients with Acute Ischemic Coronary Syndrome (AICS) in a tertiary hospital.
MethodsA total of 65 patients admitted to Cardiac Intensive Care Unit with myocardial infarction or unstable angina participated. MS was diagnosed in accordance to the Adult Treatment Panel III (ATPIII) criteria.
ResultsThe total prevalence of MS was 84.6% (95% CI: 75.6 to 93.6). MS was more frequent in women, persons with obesity according to the body mass index (BMI), family background diabetes, and dyslipidemia. Phenotype predictors of MS were: BMI (OR=2.12, 95% CI: 1.24, 3.17) and familiar history of dyslipidemia (OR=0.026, 95% CI: 0.003, 0.587).
ConclusionsThe prevalence of MS with AICS is higher than that reported in other populations. This fact is alarming if this risk is maintained in the Mexican population.
El síndrome metabólico (SM) comprende un conjunto de factores de riesgo cardiovascular entre ellos: obesidad abdominal, dislipidemia, intolerancia a la glucosa e hipertensión arterial. La coexistencia de tres o más de estos factores aumenta notablemente el riesgo de desarrollar enfermedad cardiovascular y diabetes tipo 2 (DM)1. El SM es considerado un problema de salud pública por ser una de las causas principales de morbilidad y mortalidad a nivel mundial, tiene un impacto devastador por las grandes pérdidas en años de vida saludable, calidad de vida, incapacidad laboral, costos económicos, sociales y familiares2.Estudios internacionales han puesto de manifiesto que el SM es altamente prevalente, se asocia de manera estrecha con las principales afecciones cardiovasculares como el infarto agudo del miocardio (IAM)3–5. La prevalencia del SM en pacientes con IAM varía según el país y los criterios diagnósticos que se utilicen, por lo que se han identificado prevalencias entre 26,8 a 53%, aumenta con la edad y se presenta más en mujeres6–9.
Se ha identificado además que la obesidad desempeña una función importante en el desarrollo del SM10. Durante muchos años Estados Unidos de Norteamérica ha ocupado el primer lugar en casos de obesidad seguido por México. Aproximadamente el 70% de los mexicanos padecen sobrepeso u obesidad, lo que contribuye a entender porque las enfermedades cardiovasculares y diabetes se encuentran entre las principales las causas de muerte en México11. Además, durante los últimos años se ha desarrollado un importante problema de salud pública en México: la obesidad infantil; uno de cada tres niños mexicanos padece esta enfermedad, atribuida principalmente a la dieta alta en grasas saturadas, bebidas azucaradas y a la vida sedentaria que cada vez es más común entre los infantes12. Estas cifras son realmente alarmantes ya que se ha comprobado que el proceso patológico y los factores de riesgo asociados al SM inician su desarrollo durante la infancia y persisten a través del tiempo13.
En México la prevalencia de SM en población general es de 26,6% según el criterio Adult Treatment Pannel del National Cholesterol Education Program (NCEP,ATP-III)14, en personas con hipertensión y DM se han identificado prevalencias de 29,5 y 23,6% respectivamente15,16. No se han identificado estudios específicos de SM en pacientes con síndrome isquémico coronario agudo (SICA), en sus dos entidades, infarto agudo del miocardio y angina inestable. Dado que las enfermedades cardiovasculares son las primeras causas de mortalidad en la población mexicana y a la alta prevalencia obesidad17 se consideró importante realizar el presente trabajo con la finalidad de determinar la prevalencia de SM y de sus componentes individuales en pacientes con diagnóstico clínico de SICA internados en una unidad coronaria de alta especialidad e identificar las variables asociadas a este conjunto de factores.
La identificación oportuna de los factores de riesgo SM en pacientes con SICA, ingresados en el ambiente de cuidados intensivos por el personal de enfermería, permitirá contar con mayor conocimiento sobre los problemas reales y potenciales que enfrentan este grupo de pacientes, lo que contribuya a planificar un perfil de las necesidades de cuidados individualizados y proponer intervenciones de enfermería preventivas que repercutan en mejorar la esperanza y calidad de vida de estos, así como disminuir los costos en los cuidados de este problema de salud.
Material y MétodosDiseño y Sujetos: transversal analítico, la población de estudio fue censal, se tomaron todos los pacientes mayores de 25 años de edad, de ambos sexos que ingresaron a una unidad hospitalaria coronaria de alta especialidad (UCIC) de una institución gubernamental de la ciudad de León, Guanajuato (México), en etapa aguda de IAM y angina inestable en el primer semestre del año 2009. El diagnóstico de IAM se estableció en base a los criterios clásicos de dolor torácico, alteraciones enzimáticas como elevación de CPK/CPK-MB y cambios electrocardiográficos con o sin supradesnivel del segmento ST. La angina inestable se definió según la clasificación de Braunwald y se incluyeron los pacientes pertenecientes a las clases Kiliip y Kimball I-II y pacientes con insuficiencia cardiaca clase Killip y Kimball III-IV. La clasificación de los eventos cardiovasculares se realizó por valoración clínica del investigador. Se eliminaron aquellos pacientes que fallecieron en las primeras 24 horas de ingreso y durante la estancia en la unidad coronaria. Al final se obtuvo un total de 65 pacientes.
Colecta de datos: El estudio contó con la autorización de los Comités de Ética e Investigación de la Facultad de Enfermería de la Universidad Autónoma de Nuevo León, así como de los directivos de la institución de salud donde se realizó el estudio. Se informó a los participantes sobre los objetivos y características del estudio, así como las medidas de confidencialidad en el manejo de la información. Todos los pacientes dieron su consentimiento informado por escrito.
Protocolo de medición de fenotipo: Se utilizó un formulario estructurado que contenía preguntas cerradas y abiertas el cual incluyo: una cédula de datos personales de los participantes, en la cual se registró: edad, sexo, antecedentes personales de DM, hipertensión arterial, obesidad, dislipidemia y enfermedad coronaria (IAM, angina y revascularización), así como el manejo terapéutico (recomendaciones higiénico dietéticas y fármacos) de cada una de ellas. Los antecedentes se consideraron positivos únicamente si la enfermedad había sido diagnosticada por un médico en una institución de salud. Además se registró información del paciente referente a hábitos de riesgo cardiovascular como: tabaquismo (fumadores activos, exfumadores y no fumadores), actividad física (positiva si realizaba en promedio 30 minutos al día de ejercicio físico programado por lo menos en cuatro ocasiones por semana), sedentarismo (no realiza ejercicio físico programado 30 minutos al día programado por lo menos cuatro ocasiones a la semana. Los datos de este formulario fueron llenados por una enfermera especialista en cuidados intensivos, a través de entrevista al paciente las primeras 24 horas posteriores a su ingreso a la unidad intensiva, además, de la revisión del expediente clínico del paciente.
Las mediciones antropométricas se realizaron por la mañana cuando el médico responsable del paciente autorizó el egreso del paciente de la UCIC al servicio de hospitalización. Estas mediciones fueron realizadas por personal de enfermería capacitado para tal fin. Los pacientes se midieron descalzos para obtener la talla y se pesaron en ropa interior. La circunferencia abdominal se midió con una cinta métrica situada en el punto medio entre el borde inferior de la última costilla y el borde superior de la cresta iliaca, con el sujeto en posición erguida (de pie) y al final de una espiración no forzada. Las mediciones se registraron en el punto más cercano a 0,1 kg y 0,1cm respectivamente. Se calculó el índice de masa corporal (IMC) mediante el peso (kg)/talla (m)2 y se clasificó de acuerdo al criterio establecido por la Organización Mundial de la Salud18. El sobrepeso se definió por un IMC de 25-30kg/m2 y obesidad por un IMC mayor a 30kg/m2.
La presión arterial se midió con un esfingomanómetro de mercurio y un brazalete adecuado para la edad y complexión de cada participante. Las mediciones se realizaron por la mañana, luego de que los sujetos permanecieron sentados cinco minutos; se tomaron, en tres oportunidades distintas, determinaciones de la presión arterial en el brazo derecho, con el sujeto en posición supina. La presión sistólica se registró al identificar la fase I de Korotkoff, y la diastólica en la fase V. Todas las determinaciones se promediaron para su análisis final19.
Para las variables bioquímicas, se realizó una extracción de sangre venosa tras un ayuno de 12 horas y antes de la administración de medicamentos. La muestra se obtuvo dentro de las primeras 24 horas del ingreso y fueron centralizadas en el mismo laboratorio de la institución hospitalaria, se determinaron los valores de glucosa venosa, perfil de lípidos: colesterol total, c-HDL, LDL y triglicéridos. Se utilizó para su análisis un aparato automatizado modelo VITROS 950 Chemistry System de Ortho Clinical Diagnostic de Johnson & Johnson Company.
Las determinaciones de perfil de lípidos y glucosa se establecieron con la técnica de slide seco. Para el colesterol con el método enzimático de punto final, colorimétricamente después de hidrólisis enzimática y oxidación, los triglicéridos se determinaron, tras hidrólisis enzimática con lipasas, la glucosa se midió con el método de la oxidasa, calorimétrica después de una oxidación enzimática con glucosa oxidasa.
El diagnóstico de SM se realizó de acuerdo a la definición del ATP-III20 por tratarse de una guía internacional que describe criterios diagnósticos para el SM basados en parámetros de más fácil obtención en la práctica clínica habitual. Se consideró diagnóstico positivo de SM cuando coexistían en la identificación clínica 3 o más de los siguientes criterios: obesidad abdominal (perímetro de la cintura>102cm en varones y>88cm en mujeres),cifra de triglicéridos igual o mayor que 150mg/dL o tratamiento farmacológico por elevación de triglicéridos, cHDL menor de 40mg/dl en varones y de 50mg/dL en mujeres o tratamiento farmacológico por c-HDL reducido, presión arterial igual o mayor de 130/85mmHg o hipertensión tratada y glucosa en ayunas superior a 100mg/dL o sujeta a reporte actual de tratamiento farmacológico de hiperglucemia.
Análisis Estadístico: La información se capturó y analizó en el paquete estadístico SPSS versión 17.0. Se calcularon medidas de tendencia central, prevalencias e intervalos de confianza de 95%. La relación de variables categóricas se realizó mediante la prueba χ2 y la prueba estadística de análisis de varianza ANOVA de un factor para comparación de variables continuas. Se utilizó el modelo de regresión logística para identificar los factores predictivos independientes (edad, sexo, IMC y antecedentes personales) con respecto a la variable dependiente (con y sin SM). Se consideró un valor significativo de p<0,05.
ResultadosLa población se integró por 65 pacientes: 40 hombres (61%) y 25 mujeres (39%), edad promedio de 63±10,97 (rango 26-85) años. El tipo de evento isquémico coronario agudo que presentaron al momento del internamiento fue angina inestable 18 (27,7%), IAM sin elevación del segmento ST 10 (15,4%) e IAM con alteración del segmento ST 37 (56,9%). Respecto al número de eventos isquémicos agudos diagnosticados en los pacientes, 45 (69,2%) fueron reportados como primer evento de SICA y 20 (30,8%) con historial previo de SICA. En cuánto a la clasificación Killip-Kimbal que valora la gravedad del IAM, 29 pacientes (44,6%) fueron de clase 1, 12 (18,5%) en clase II, en clase III-IV el 7 (10,8%) y 17 (26,2%) respectivamente. No se identificaron diferencias estadísticas significativas tipo de evento de SICA por edad y sexo del paciente.
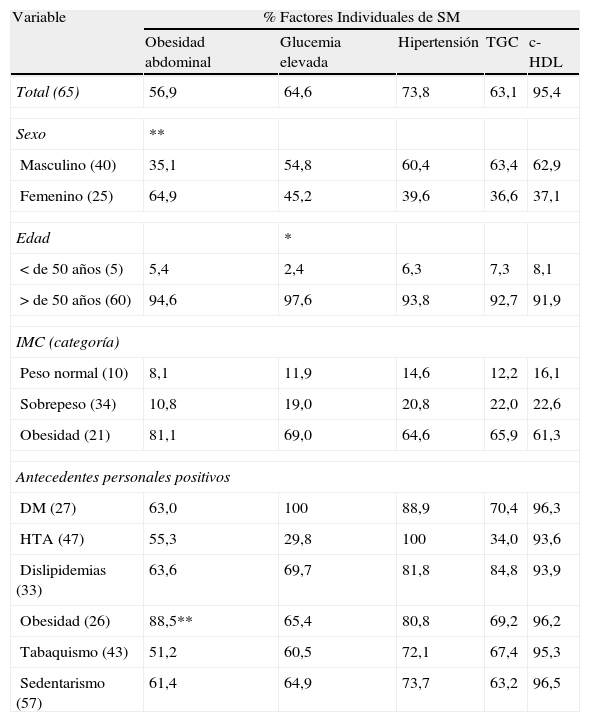
En la tabla 1 se muestra la distribución porcentual de cada componente del SM, por edad, sexo, IMC y antecedentes personales. Resulta interesante observar que los factores más prevalentes fueron el c-HDL 95%, seguido de presión arterial elevada 73,8% e hiperglucemia con 64,6%. Las mujeres presentaron mayor obesidad abdominal a diferencia de los hombres (χ2=25,29, p=< 001). Los pacientes con DM presentaron en mayor proporción presión arterial elevada (χ2=5.41, p=<,02) y los pacientes obesos presentaron mayor obesidad abdominal (χ2=17,5, p=<.001) en comparación con los no obesos.
Distribución porcentual de factores de riesgo individual de SM según sexo, edad, IMC y antecedentes personales en pacientes con SICA
| Variable | % Factores Individuales de SM | ||||
| Obesidad abdominal | Glucemia elevada | Hipertensión | TGC | c-HDL | |
| Total (65) | 56,9 | 64,6 | 73,8 | 63,1 | 95,4 |
| Sexo | ** | ||||
| Masculino (40) | 35,1 | 54,8 | 60,4 | 63,4 | 62,9 |
| Femenino (25) | 64,9 | 45,2 | 39,6 | 36,6 | 37,1 |
| Edad | * | ||||
| < de 50 años (5) | 5,4 | 2,4 | 6,3 | 7,3 | 8,1 |
| > de 50 años (60) | 94,6 | 97,6 | 93,8 | 92,7 | 91,9 |
| IMC (categoría) | |||||
| Peso normal (10) | 8,1 | 11,9 | 14,6 | 12,2 | 16,1 |
| Sobrepeso (34) | 10,8 | 19,0 | 20,8 | 22,0 | 22,6 |
| Obesidad (21) | 81,1 | 69,0 | 64,6 | 65,9 | 61,3 |
| Antecedentes personales positivos | |||||
| DM (27) | 63,0 | 100 | 88,9 | 70,4 | 96,3 |
| HTA (47) | 55,3 | 29,8 | 100 | 34,0 | 93,6 |
| Dislipidemias (33) | 63,6 | 69,7 | 81,8 | 84,8 | 93,9 |
| Obesidad (26) | 88,5** | 65,4 | 80,8 | 69,2 | 96,2 |
| Tabaquismo (43) | 51,2 | 60,5 | 72,1 | 67,4 | 95,3 |
| Sedentarismo (57) | 61,4 | 64,9 | 73,7 | 63,2 | 96,5 |
c-HDL: disminución de colesterol unido a lipoproteínas de alta densidad; DM:diabetes mellitus; HTA: hipertensión; IMC: índice de masa corporal; SM: síndrome metabólico; TGC: hipertigliceridemia.
Prueba estadística χ2 *Valor de p=<0,05; ** Valor de p=<0,001
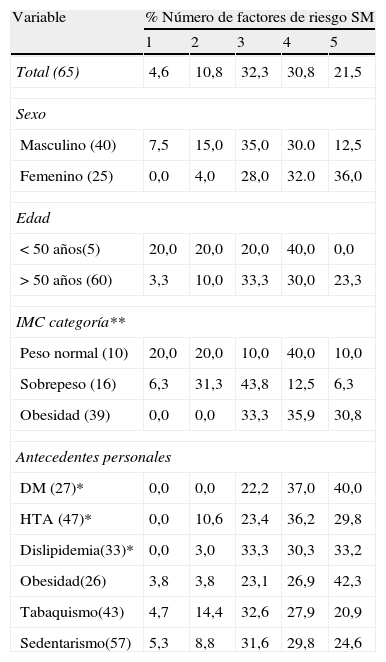
Solo el 4,6% de los pacientes presentaron un factor de riesgo de SM; 10,8% dos factores, 32,3% tres factores; 30,8% cuatro factores y el 21.5 cinco factores (tabla 2). Se identifico diferencia significativa entre IMC y el numero de factores de riesgo (χ2=26,6, p=<,05), los pacientes clasificados con obesidad tenían mayor número de factores de riesgo en comparación con los clasificados con peso normal y en sobrepeso.
Distribución porcentual de número de factores de riesgo de SM por sexo, edad, IMC y antecedentes personales en pacientes con SICA
| Variable | % Número de factores de riesgo SM | ||||
| 1 | 2 | 3 | 4 | 5 | |
| Total (65) | 4,6 | 10,8 | 32,3 | 30,8 | 21,5 |
| Sexo | |||||
| Masculino (40) | 7,5 | 15,0 | 35,0 | 30.0 | 12,5 |
| Femenino (25) | 0,0 | 4,0 | 28,0 | 32.0 | 36,0 |
| Edad | |||||
| < 50 años(5) | 20,0 | 20,0 | 20,0 | 40,0 | 0,0 |
| > 50 años (60) | 3,3 | 10,0 | 33,3 | 30,0 | 23,3 |
| IMC categoría** | |||||
| Peso normal (10) | 20,0 | 20,0 | 10,0 | 40,0 | 10,0 |
| Sobrepeso (16) | 6,3 | 31,3 | 43,8 | 12,5 | 6,3 |
| Obesidad (39) | 0,0 | 0,0 | 33,3 | 35,9 | 30,8 |
| Antecedentes personales | |||||
| DM (27)* | 0,0 | 0,0 | 22,2 | 37,0 | 40,0 |
| HTA (47)* | 0,0 | 10,6 | 23,4 | 36,2 | 29,8 |
| Dislipidemia(33)* | 0,0 | 3,0 | 33,3 | 30,3 | 33,2 |
| Obesidad(26) | 3,8 | 3,8 | 23,1 | 26,9 | 42,3 |
| Tabaquismo(43) | 4,7 | 14,4 | 32,6 | 27,9 | 20,9 |
| Sedentarismo(57) | 5,3 | 8,8 | 31,6 | 29,8 | 24,6 |
DM: diabetes mellitus; HTA: hipertensión; IMC:índice de masa corporal. SM: síndrome metabólico;
Prueba estadística χ2 *Valor de p <0,05; ** Valor de p <0,001
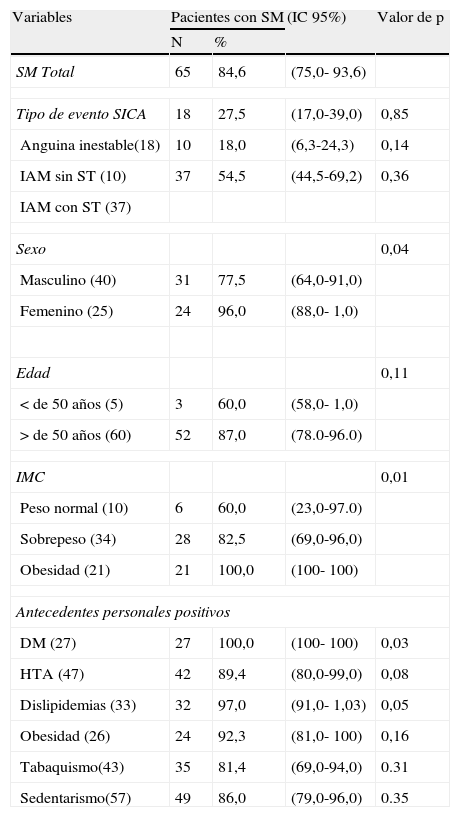
Las características basales de los pacientes con SM se muestran en la tabla 3. La prevalencia general de SM fue de 84,6%, por tipo de evento de SICA; los pacientes que sufrieron un IAM con elevación del segmento ST presentaron mayor proporción de SM (54,5%) a diferencia de los que presentaron IAM sin elevación del segmento ST(18,0%) y angina inestable (27,5%).Se observó que las mujeres presentan mayor prevalencia de SM (96%) a diferencia de los hombres(77,5%) esta diferencia fue estadísticamente significativa (χ2=4,04, p<.04) al igual que los que tenían antecedente de obesidad (χ2=17,75,p<.01), DM (χ2= 0,39, p<.04) y dislipidemias (χ2=7,85, p<,05). Fue evidente que el 100% de los pacientes que se clasificaron con obesidad según el IMC presentaron SM.
Descripción de variables y SM en pacientes con SICA
| Variables | Pacientes con SM | (IC 95%) | Valor de p | |
| N | % | |||
| SM Total | 65 | 84,6 | (75,0- 93,6) | |
| Tipo de evento SICA | 18 | 27,5 | (17,0-39,0) | 0,85 |
| Anguina inestable(18) | 10 | 18,0 | (6,3-24,3) | 0,14 |
| IAM sin ST (10) | 37 | 54,5 | (44,5-69,2) | 0,36 |
| IAM con ST (37) | ||||
| Sexo | 0,04 | |||
| Masculino (40) | 31 | 77,5 | (64,0-91,0) | |
| Femenino (25) | 24 | 96,0 | (88,0- 1,0) | |
| Edad | 0,11 | |||
| < de 50 años (5) | 3 | 60,0 | (58,0- 1,0) | |
| > de 50 años (60) | 52 | 87,0 | (78.0-96.0) | |
| IMC | 0,01 | |||
| Peso normal (10) | 6 | 60,0 | (23,0-97.0) | |
| Sobrepeso (34) | 28 | 82,5 | (69,0-96,0) | |
| Obesidad (21) | 21 | 100,0 | (100- 100) | |
| Antecedentes personales positivos | ||||
| DM (27) | 27 | 100,0 | (100- 100) | 0,03 |
| HTA (47) | 42 | 89,4 | (80,0-99,0) | 0,08 |
| Dislipidemias (33) | 32 | 97,0 | (91,0- 1,03) | 0,05 |
| Obesidad (26) | 24 | 92,3 | (81,0- 100) | 0,16 |
| Tabaquismo(43) | 35 | 81,4 | (69,0-94,0) | 0.31 |
| Sedentarismo(57) | 49 | 86,0 | (79,0-96,0) | 0.35 |
DM: diabetes mellitus; HTA: hipertensión; IAM: infarto agudo al miocárdio; IC: intervalo de confianza; IMC: índice de masa corporal; SM, síndrome metabólico.
Prueba estadística χ2.
Para valorar el efecto de la edad, sexo, IMC, antecedentes personales y tipo de evento cardiovascular SICA con la presencia de SM, se aplicó el modelo de regresión logística. El modelo final identificó que los factores predictores de SM en pacientes con SICA fueron IMC (OR=2,12, IC 95%:1,24-3,17) y antecedente de dislipidemia (OR=.026, IC 95%: .003-.587).
DiscusiónEn este estudio se encontró una prevalencia de SM en pacientes con SICA en un hospital de tercer nivel del 84,6%. La ocurrencia de SM se relacionó directamente con el sexo femenino, IMC y antecedentes de diabetes y dislipidemia. Hasta el momento son escasos los estudios realizados en pacientes con SM y SICA. En este trabajo se encontró que la prevalencia fue superior a la que reportaron estudios previos (23 a 55%)6-8 basados también en la propuesta del ATPIII.
Por otra parte el hecho de ser diabético, hipertenso u obeso se asocia con mayor prevalencia del SM21. En nuestro estudio el 100% de los obesos (IMC>30kg/m2) y diabéticos así como el 89,4% de los hipertensos presentó SM. Según los resultados del estudio Framingham, el aumento progresivo del IMC se acompaña de mayor mortalidad por cualquier causa10. La obesidad potencia decisivamente la mayoría de los factores de riesgo cardiovascular que podrían explicar esta asociación10,22. Teniendo en cuenta el alarmante aumento de la obesidad y la diabetes y el mal control de la presión arterial en la población mexicana17, el SM no debe ser subestimado, sino debe de tenerse en cuenta como parámetro de gran relevancia clínica y epidemiológica de primer orden.
Nuestros resultados también confirman la creciente prevalencia del SM en las mujeres con SICA, lo cual no se observa en la población presuntamente sana. Estos datos concuerdan con estudios previos6,23,24 de que las complicaciones cardiovasculares afectan a los varones a edades más tempranas, superándose las prevalencia una vez que se presenta la menopausia. Las alteraciones endócrino metabólicas propias de la menopausia pueden haber determinado este hallazgo, aunque el estado menopáusico no fuera registrado como tal y un estudio transversal no pueda establecer una relación causal. De aquí lo importante de promover las actividades preventivas que debe hacerse con las mujeres antes de iniciar la menopausia.
En este estudio, los factores de riesgo de SM más frecuentes fueron colesterol HDL bajo y hipertrigliceridemia, lo que coincide con los hallazgos previos25,26. Es factible que la elevada prevalencia de trigliceridemia y colesterol HDL bajo refleje un patrón que es común en la población mexicana, dado que estos mismos factores son los que se observan con mayor frecuencia en la población adulta27. Esto a su vez, pudiera ser una manifestación de hábitos alimenticios inadecuados ampliamente difundidos entre los mexicanos. Se deben realizar estudios con diseños adecuados para determinar el origen del problema.
En este estudio se identificó que los antecedentes de dislipidemia tienen un efecto predictor para que se presente el SM. Actualmente se afirma que las alteraciones del perfil de lípidos se deben a las alteraciones de la glucosa y de la insulina. Se caracteriza por hipertrigliceridemia y disminución de c-HDL, dos criterios de SM. La primera explica la liberación de ácidos grasos libres procedentes de los adipositos viscerales resistentes a la insulina. El incremento de las LDL pequeñas y densas junto con el descenso de HDL, facilitado por la hipertrigliceridemia, crean las condiciones metabólicas generales apropiadas para el desarrollo del proceso aterogénico27. La gran elevación y persistencia de la lipidemia posprandial constituyen un factor aterogénico per se y por consecuencia aumenta la probabilidad de contribuir al SM.
No se observó relación entre los antecedentes de tabaquismo y sedentarismo para la presencia de SM, si bien sus componentes teóricamente podrían ser afectados, es posible que un análisis más exhaustivo de estas variables, muestre alguna vinculación.
Se considero como limitantes de este estudio, algunas variables que integran el diagnóstico del SM pueden alterarse como consecuencia de la etapa aguda de SICA. En la determinación del perfil de lípidos, la concentración de cHDL puede verse falsamente disminuida en presencia de reactantes de fase aguda, como puede ocurrir tras un evento de SICA. Para mitigar este efecto, las muestras sanguíneas se extrajeron en las primeras 24 horas tras el episodio cardiovascular en caso de no disponer de analíticas previas, puesto que el descenso de cHDL y de triglicéridos es poco relevante durante este periodo28. Con todo, la prevalencia de cHDL bajo en esta población es muy elevada. Además el estado menopáusico de las mujeres no fue registrado como tal, este dato es importante principalmente en las mujeres posmenopáusicas, dado que se tiene referencia que en este estado de la mujer disminuye el posible efecto protector de los estrógenos para desarrollar enfermedad cardiovascular. Por lo que se considera de trascendencia incorporar esta variable en estudios futuros.
La epidemia cardiovascular en México representa un grave problema de salud pública que solo se podrá solucionar implementando adecuadas medidas preventivas. Los profesionales de enfermería debemos estar preparados para romper con muchas inercias terapéuticas y con el conformismo de centrarnos en la prevención secundaria, olvidándonos de las estrategias prioritarias capaces de reducir la exposición a toda la población. Son necesarias y urgentes las intervenciones multinivel que promuevan la adopción y el mantenimiento de hábitos activos y saludables las cuales ya han sido confirmadas en modelos de atención en diferentes países. Cinco pilares que las sustentan: desarrollo de programas, diseminación, adopción, implementación y finalmente mantenimiento.
ConclusiónSe concluye que la prevalencia de SM en pacientes con SICA es alta, incluso se puede considerar alarmante, que la obesidad y los antecedentes de dislipidemia son factores predictores modificables importantes de SM. Sin duda, el costo humano en lo que respecta a morbimortalidad de los pacientes afectados con SM, constituirá una enorme carga económica para los sistemas de salud.
Para contribuir en la solución de este problema de salud (SICA), las instituciones educativas e instituciones de salud deberán estar conscientes de preparar al personal de enfermería en base a las evidencias de aquellas intervenciones que han sido más eficaces y efectivas para identificar, diagnosticar y tratar a las personas con problemas reales y potenciales en enfermedades cardiovasculares. Los profesionales de enfermería debemos trabajar multidisciplinariamente para actuar enérgicamente en la población y promover la adopción y el mantenimiento de hábitos activos y saludables, las cuales ya han sido confirmadas en modelos de atención en diferentes países para la prevención de enfermedades cardiovasculares.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.