Introducción: Las últimas recomendaciones de la American Heart Association y de la European Resuscitation Council invitan a permitir la presencia de familiares (PF) durante la resucitación cardiopulmonar (RCP) como un cuidado familiar más.
ObjetivoConocer la opinión de los profesionales sanitarios sobre la PF durante las maniobras de RCP.
MétodoEstudio observacional descriptivo transversal realizado a través de una encuesta online en España, elaborada con muestreo no probabilístico (n=315).
ResultadosEl 45% cree que la PF durante la RCP no es una demanda de los usuarios. El 64% valora de forma negativa o muy negativa la implantación de esta práctica. El 45% opina que evitaría el sentimiento de abandono que se instala en los allegados, siendo este el beneficio potencial más percibido. El 30% no cree que pueda ayudar a reducir la ansiedad de los familiares. La mayoría señala que la PF provocaría situaciones de violencia, daño psicológico en los testigos y más errores durante la atención. El 48% se siente preparado para desempeñar el papel de acompañante.
ConclusionesLa mayoría de los profesionales percibe más riesgos que beneficios, mostrándose desfavorables a permitir la PF debido a una actitud paternalista y al miedo a las reacciones que estos pudieran presentar hacia el equipo. El personal de Urgencias y Emergencias extrahospitalarias parece el colectivo más abierto a permitir esta práctica. La mayoría de los profesionales no se sienten del todo preparados para desempeñar el papel de acompañante.
The latest recommendations from the American Heart Association and the European Resuscitation Council invite allowance for the presence of relatives (PR) during cardiopulmonary resuscitation (CPR) as an extra measure of family care.
ObjectiveTo discover the opinion of health professionals on the PR during CPR.
MethodCross-sectional observational study through an online survey in Spain, based on a non-probability sample (n=315).
Results45% consider that the PR during CPR is not demanded by users. 64% value the implementation of this practice in a negative or a very negative way. 45% believe that the practice would avoid the feeling of abandonment that is instilled in the relatives, this being the most widely perceived potential benefit. 30% do not believe that it can help reduce the anxiety of relatives. The majority remarked that PR would cause situations of violence, psychological harm in witnesses, and more mistakes during care. 48% feel prepared to perform the role of companion.
ConclusionsMost professionals perceive more risks than benefits, and are not in favour of allowing PR due to a paternalistic attitude, and fear of the reactions that could be presented to the team. Extra-hospital emergency personnel seems to be the group most open to allowing this practice. Most professionals do not feel fully prepared to perform the role of companion.
Las publicaciones más recientes, incluidas las actualizaciones de la AHA y la ERC de 2015, recomiendan permitir la presencia de los familiares durante las maniobras de RCP, debido a los beneficios que puede reportar esta práctica.
Es un acercamiento a la opinión que los médicos y enfermeros que ejercen en España tienen sobre permitir la presencia de familiares durante las maniobras de RCP, identificando y analizando los beneficios y las barreras percibidas en torno a esta práctica como un cuidado familiar más.
Implicaciones del estudioEste trabajo es de utilidad para que los gestores de los servicios de Urgencias planifiquen la actualización de los protocolos sobre las base de las últimas recomendaciones de la AHA y la ERC, ya que el éxito de la medida depende de la implicación de todos los profesionales. Ofrece una base muy interesante para nuevas investigaciones, así como las claves para entender las dudas que el personal sanitario puede mostrar ante este cambio que se propone en la práctica clínica.
La parada cardiorrespiratoria extrahospitalaria es un evento catastrófico, potencialmente reversible, y de gran relevancia por su escasa supervivencia media, que en los países europeos es del 10,3% a los 30 días, la mitad que en España. Gracias a las maniobras de resucitación cardiopulmonar (RCP) se consigue la recuperación de la circulación espontánea en el 28,6% de los casos que se producen en Europa, aunque hay diferencias considerables entre países, llegando al 33% en el caso español. La incidencia media en el continente es 84 casos anuales por cada 100.000 habitantes (mucho menor en España, donde desciende a 28)1.
Este tipo de eventos exige a los profesionales sanitarios gran pericia para evitar o reducir en la medida de lo posible los daños asociados y para minimizar el impacto emocional que este tiene en los familiares.
Desde hace más de 2 décadas se comienza a plantear la conveniencia de ofrecer a los familiares estar presentes durante las maniobras de RCP. Según los datos disponibles entonces, apenas había evidencia en contra y ayudaba a asimilar la muerte, en caso de suceder, y a eliminar las dudas de si se hizo todo lo que se pudo. Además, señalaba que les hacía sentir útiles y que reducía la depresión y la ansiedad. Hacia el año 2010, la evidencia en favor de esta práctica era abundante, aunque estaba en cuestión una posible influencia negativa en las maniobras de resucitación en el ámbito de Urgencias. Para entonces, empezó a indicarse que sería deseable que el personal se sintiera libre de pedir a la familia que abandonase el escenario puntualmente2,3.
En 2010 se elaboraron las nuevas recomendaciones del European Resuscitation Council (ERC)4 y la American Heart Association (AHA)5. Dentro del contenido relativo a la ética, se hace referencia a un cambio en la actitud de los profesionales, más dispuestos a permitir la presencia o la participación de la familia en la atención de la víctima, debido a supuestos efectos beneficiosos y a la ausencia de evidencia en contra. En este mismo año, la AHA concluye la idoneidad de permitir la presencia de familiares (PF) durante la RCP, tanto en pacientes adultos (nivel iia, grado C) como en pacientes pediátricos (nivel i, grado B).
Las recomendaciones de la ERC del año 20156 vuelven a hacer hincapié en la necesidad de ofrecer a los familiares la posibilidad de estar presentes, teniendo en cuenta la sensibilidad y las variantes culturales y sociales. Sobre RCP infantil señala que, en las sociedades occidentales, las familias asumen mejor el proceso de duelo si están presentes cuando sus hijos fallecen, aunque no lo generaliza a toda Europa. Actualmente, de los 32 países europeos integrantes de la ERC, solo 10 de ellos permiten normalmente a los familiares estar presentes durante la RCP. Cuando el paciente es pediátrico, es permitido en 13 países. El factor cultural resulta determinante a la hora de apoyar esta práctica, tanto en niños como en adultos6.
La actualización 2015 de la AHA mantiene sin modificaciones la recomendación de permitir la PF durante la RCP, salvo «estrés excesivo para el personal» o la consideración de esta como perjudicial «por alguna razón»7.
Entre los beneficios reportados por la PF durante la RCP para el paciente se encuentra el aumento de la percepción de la profesionalidad de los miembros del equipo y la humanización de los cuidados8,9. Sin embargo, son los familiares de los pacientes los más beneficiados por esta práctica (siempre que la presencia sea totalmente voluntaria). Cada vez hay más evidencia de que permitir su presencia reduce su ansiedad, en comparación con la espera en el pasillo o en alguna sala10-12, y hace desaparecer el sentimiento de abandono que surge por estar lejos del ser querido10,13,14. Así mismo, la sensación de control que les produce ser atendidos ante demandas de información, estar cerca del paciente en los que podrían ser sus últimos momentos, e incluso ser consultados antes del cese de las maniobras de soporte vital, también ayuda a reducir los niveles de ansiedad10,13,14. Hay evidencia en la reducción de la tasa de duelo complicado y de depresión15, ya que la PF facilita el duelo favoreciendo la aceptación al entender mejor los allegados el estado del paciente, conociendo de primera mano que se ha hecho todo lo posible9,16,17. Se han reportado, además, efectos positivos en las relaciones intrafamiliares8,13,14 y menores tasas de estrés postraumático e imágenes intrusivas12,14,18, incluso un año después de la experiencia15.
En ocasiones, la PF durante las maniobras de RCP puede tener consecuencias negativas2, siendo este riesgo menor que los beneficios esperados. Esta práctica parece que puede aumentar el estrés y las posibilidades de distracción en los profesionales sanitarios12,19, e interferir con los mecanismos de afrontamiento personales durante la asistencia, como el humor o el distanciamiento8,11,16. Aun así, no hay perjuicios demostrados para los pacientes ni para los familiares11,14,18. La literatura reciente aporta evidencia en contra de supuestos daños psicológicos derivados de la experiencia, y del aumento de las demandas judiciales9,10,14. Incluso hay autores que niegan todas las consecuencias negativas mencionadas, proponiendo en consecuencia generalizar la recomendación de la AHA a todos los casos extrahospitalarios18.
Durante este tipo de urgencias, los familiares, en general, sienten que tienen que cumplir 3 funciones: acompañar al paciente en todo momento (necesidad de cercanía o contacto, sobre todo si es un niño), estar disponibles para aportar información al equipo asistencial y defender al paciente comprobando que los profesionales están haciendo su trabajo11. En la literatura se recoge el fuerte deseo de los familiares de tener la opción de estar presentes durante la RCP11,16,20 y la consideración por estos como un derecho fundamental12-14. Este respaldo a la práctica parece firme, sobre todo, ante seres queridos en edad infantil10,14,17, cuando estos ya han estado presentes en otra ocasión10, cuando el familiar pertenece a profesiones sanitarias y cuando son preguntados mientras están viviendo una urgencia real17.
Los profesionales sanitarios que participan en la RCP también obtienen beneficios de esta práctica. En la literatura más actual se recoge la posibilidad de consultar a los familiares información relativa al paciente, así como el aumento de la confianza de estos en el equipo asistencial11,13,21. Esto se traduce, a ojos del personal de enfermería, en una disminución de la agresividad de los acompañantes y en una posible mejora de la imagen de la profesión10,14.
No se conoce mucho sobre la percepción que tienen los profesionales sanitarios sobre la PF durante la RCP. Lo publicado hasta la fecha refleja que es entendida como un cuidado orientado a la familia. Por lo general, son conscientes de que puede tener un impacto positivo en los acompañantes durante los momentos más críticos, a pesar de que pudiera producir un aumento del estrés para el equipo asistencial8,12,20. Los temores más comunes son ocasionar daño psicológico a los familiares8,11,12, el aumento de las demandas judiciales8,11,13, las distracciones que induzcan a errores8,10,12, el empeoramiento de la calidad de la atención por el aumento de los tiempos asistenciales10,19,21, el impacto en sus propias estrategias de afrontamiento8,16,20 y las reacciones de los familiares13,14,19. Estos temores no solo no están soportados por la evidencia, sino que en la mayoría de ellos hay evidencia en contra11,14,18.
Actualmente, los profesionales de países de habla inglesa parecen los más favorables a la PF durante la RCP. Por el contrario, Sudamérica y Centroamérica son las áreas que menos apoyo recibe por parte de estos22. Aunque los sistemas sanitarios suelen tener como principio el respeto por la autonomía de los usuarios, la capacidad de estos para tomar decisiones puede verse afectada durante la RCP, y ante preferencias individuales desconocidas o dudosas es éticamente correcto que los profesionales se hagan cargo de la situación de urgencia hasta que dispongan de más información6. La deontología fomenta el deber de cuidar de las familias de los pacientes, de satisfacer las necesidades de la familia y el deber de prevenir el daño psicológico8, pero la interpretación de este deber, en este tema, depende de factores como el contexto sociocultural6, de la categoría profesional13, del género17, de la edad20 y de los años de experiencia en el ejercicio de la profesión21. De estos factores depende que el profesional sitúe su intervención en el marco de la defensa del principio bioético de autonomía o en el de no maleficencia, en este tipo de situaciones.
Existe una relación proporcional directa entre la experiencia profesional participando en RCP, la visión de la PF como un derecho de los usuarios y el apoyo a la práctica, siendo mayor cuantos más años de ejercicio se acumulan23.
Además de estos factores, en la integración de esta práctica como un cuidado a los familiares parece tener mucha influencia la existencia de guías, protocolos y apoyo institucional, la creación de la figura del facilitador —o responsable de los familiares— y la formación recibida en el centro de trabajo24. Los programas de formación específicos se han demostrado eficaces para aumentar el respaldo de la PF en el personal médico y enfermero, por lo que las instituciones tienen capacidad para modificar la percepción que tienen los profesionales de esta práctica14,23.
Partiendo del análisis de situación realizado anteriormente, y de las últimas recomendaciones del ERC y la AHA confirmando los beneficios de la PF en la RCP, sería interesante conocer la opinión de los profesionales sanitarios de España sobre la implantación de la PF durante la RCP como un cuidado orientado a la familia.
ObjetivosEl objetivo general es conocer la opinión de los profesionales sanitarios de Urgencias/Emergencias y Cuidados Críticos (UEyCC) sobre la PF durante las maniobras de RCP.
Como objetivos específicos se plantean:
- –
Determinar el nivel de aceptación en médicos y enfermeras de UEyCC ante la implantación de un protocolo que permitiese la PF durante la RCP.
- –
Identificar las consecuencias esperadas por el personal sanitario derivadas de la implantación de un protocolo que permitiese la PF durante la RCP.
- –
Analizar la preparación autopercibida del personal sanitario para intervenir como acompañantes de los familiares durante la RCP.
Estudio observacional descriptivo transversal realizado a través de encuesta online autoadministrada (n=315). Técnica de muestreo por conveniencia (no probabilístico).
ÁmbitoPara la difusión de la encuesta online por entornos adecuados para la captación de perfiles deseados, se envió una solicitud de colaboración a trabajadores sanitarios cercanos al investigador principal, que ejercen su profesión en los siguientes centros:
- –
Hospital Universitario Gregorio Marañón (Madrid).
- –
Hospitales universitarios Virgen del Rocío y Virgen Macarena (Sevilla).
- –
Clínica Quirón Sagrado Corazón (Sevilla).
- –
Centros de Atención Primaria (Comunidad de Madrid): Ibiza, Campo de la Paloma, San Fernando, Alperchines, Reyes Católicos, Prosperidad, Castelló, Mejorada del Campo, Campohermoso, Londres y Miraflores.
- –
Centros de Atención Primaria (Sevilla): El Greco y Ronda Histórica.
Los centros de salud resultaron entornos estratégicos para la captación de perfiles debido a que los concursos de traslados permiten a personal con muchos años de experiencia en otros servicios en terminar su carrera laboral en Atención Primaria.
Se solicitó además la colaboración a sanitarios en:
- –
Servicio de Urgencia Médica de Madrid (SUMMA 112).
- –
Empresa Pública de Emergencias Sanitarias de Andalucía (EPES 061).
- –
XX Congreso Regional de la Sociedad Española de Medicina de Emergencias–Andalucía (SEMES Andalucía).
- –
Colegios Oficiales de Enfermería: Sevilla y Navarra.
- –
Sindicatos regionales de SATSE: Andalucía y Madrid.
- –
Grupos en red relacionados con el cuidado de pacientes críticos: Twitter, Facebook y LinkedIn.
Criterios de inclusión: personal médico y/o enfermero con experiencia laboral en servicios de Urgencias y Emergencias (hospitalarias o extrahospitalarias) o Cuidados Críticos.
Criterios de exclusión: personal médico y/o enfermero no colegiado en alguna provincia o ciudad autónoma española.
VariablesLas variables sociodemográficas y laborales estudiadas son: sexo, edad, profesión, colegio profesional, años de experiencia en servicios de Urgencia y Emergencias/UCI y servicio en el que ha trabajado más tiempo.
Las variables dependientes se corresponden con:
- –
Opinión sobre si a los familiares les gustaría poder decidir si estar presentes o no durante la RCP del paciente.
- –
Opinión sobre el grado de aceptación entre los compañeros de profesión ante un protocolo que permitiera la PF durante RCP.
- –
Opinión sobre el grado de aceptación entre los compañeros de profesión ante un protocolo que permitiera la PF durante RCP infantil.
- –
Grado de aceptación personal ante la implantación de un protocolo que permitiera la PF durante RCP.
- –
Grado de aceptación personal ante la implantación de un protocolo que permitiera la PF durante RCP infantil.
- –
Consecuencias esperadas por el personal sanitario derivadas de la implantación de un protocolo que permitiera la PF durante la RCP.
- –
Autopercepción profesional ante hipotética tarea de acompañamiento e información a familiares durante la RCP del paciente y motivos en los casos negativos.
Se utilizó el procesador en línea Google Docs para diseñar el cuestionario. Su adaptación se recoge en anexo 1. Se cuidó el orden de las preguntas para evitar posicionamientos espontáneos ante la PF durante la RCP. Por ello se pregunta sobre este tema después de explorar las consecuencias esperadas de la práctica, favoreciendo así una reflexión previa en torno a la cuestión.
Ante la posibilidad de que una misma persona participara 2 veces en el estudio, se incluyó una pregunta de control (3 últimos dígitos del DNI).
Tras un pilotaje del documento entre sanitarios del entorno del investigador principal, se procedió a la apertura del cuestionario el día 11 de agosto del 2015. Desde esa fecha, se contactó con individuos estratégicos para su difusión. El día 15 de noviembre del año 2015 se cerró la encuesta y se depuraron aquellos registros que cumplían criterios de exclusión.
Análisis de los datosSe utilizó el programa SPSS v.23.0. para hacer un análisis estadístico descriptivo univariante usando porcentajes y frecuencias, así como bivariante con la aplicación de la prueba no paramétrica de la chi al cuadrado, incluyendo estadísticos para sintetizar la relación. Los test estadísticos fueron considerados significativos si el nivel crítico observado era inferior al 5% (p<0,05).
Consideraciones éticasAunque este trabajo de investigación no supuso intervención alguna sobre pacientes o profesionales, la información recogida entre los encuestados sobre su percepción y capacitación es sensible. Por ello, en cumplimiento de la Ley Orgánica 15/1999 de Protección de Datos de Carácter Personal, la identificación de cada registro se realizó por medio de un número asignado, que garantizaba el anonimato del sujeto que realizaba la encuesta. El estudio cuenta con el dictamen favorable de un Comité Ético de Investigación autorizado.
Previo acceso al cuestionario, se informó a los participantes de que se trataba de un proyecto de investigación y de los criterios de inclusión, además del carácter anónimo del mismo y su duración estimada. Se adjuntó también la dirección de correo electrónico del autor, para contactar en caso de duda, comentarios o petición de acceso a los resultados. Se programó la herramienta informática utilizada para agradecer la colaboración a los participantes, que participaron sin incentivos económicos, ya que este trabajo no cuenta con ningún tipo de financiación.
ResultadosFueron registradas 348 participaciones, de las cuales 315 (90,52%) cumplían los requisitos para ser admitidas en el estudio. Las características demográficas y laborales de los participantes están recogidas en tabla 1.
Características demográficas y laborales de los participantes
| Muestra, n=315 | n (%) |
|---|---|
| Sexo | |
| Hombre | 98 (31,11) |
| Mujer | 217 (68,89) |
| Edad | |
| Menos de 25 años | 28 (8,89) |
| De 25 a 34 años | 128 (40,63) |
| De 35 a 44 años | 90 (28,57) |
| De 45 a 54 años | 45 (14,29) |
| Más de 55 años | 24 (7,62) |
| Profesión | |
| Médico/a | 66 (20,95) |
| Enfermero/a | 249 (79,05) |
| Colegiación (recodificado en comunidad autónoma) | |
| Andalucía | 87 (27,62) |
| Aragón | 2 (0,63) |
| Cantabria | 2 (0,63) |
| Castilla y León | 15 (4,76) |
| Castilla-La Mancha | 6 (1,90) |
| Cataluña | 34 (10,79) |
| Ceuta | 2 (0,63) |
| Comunidad de Madrid | 87 (27,62) |
| Comunidad Valenciana | 24 (7,62) |
| Extremadura | 8 (2,54) |
| Galicia | 7 (2,22) |
| Islas Baleares | 5 (1,59) |
| Islas Canarias | 3 (0,95) |
| La Rioja | 4 (1,27) |
| Navarra | 19 (6,03) |
| País Vasco | 4 (1,27) |
| Principado de Asturias | 3 (0,95) |
| Región de Murcia | 3 (0,95) |
| Experiencia en Urgencias y Emergencias/UCI | |
| Menos de 5 años | 131 (41,59) |
| Entre 5 y 10 años | 81 (25,71) |
| Entre 11 y 15 años | 50 (15,87) |
| Entre 16 y 20 años | 24 (7,62) |
| Más de 20 años | 29 (9,21) |
| Servicio donde acumula más experiencia | |
| Urgencias y Emergencias: hospital | 141 (44,76) |
| Urgencias y Emergencias: extrahospitalaria | 84 (26,67) |
| UCI | 90 (28,57) |
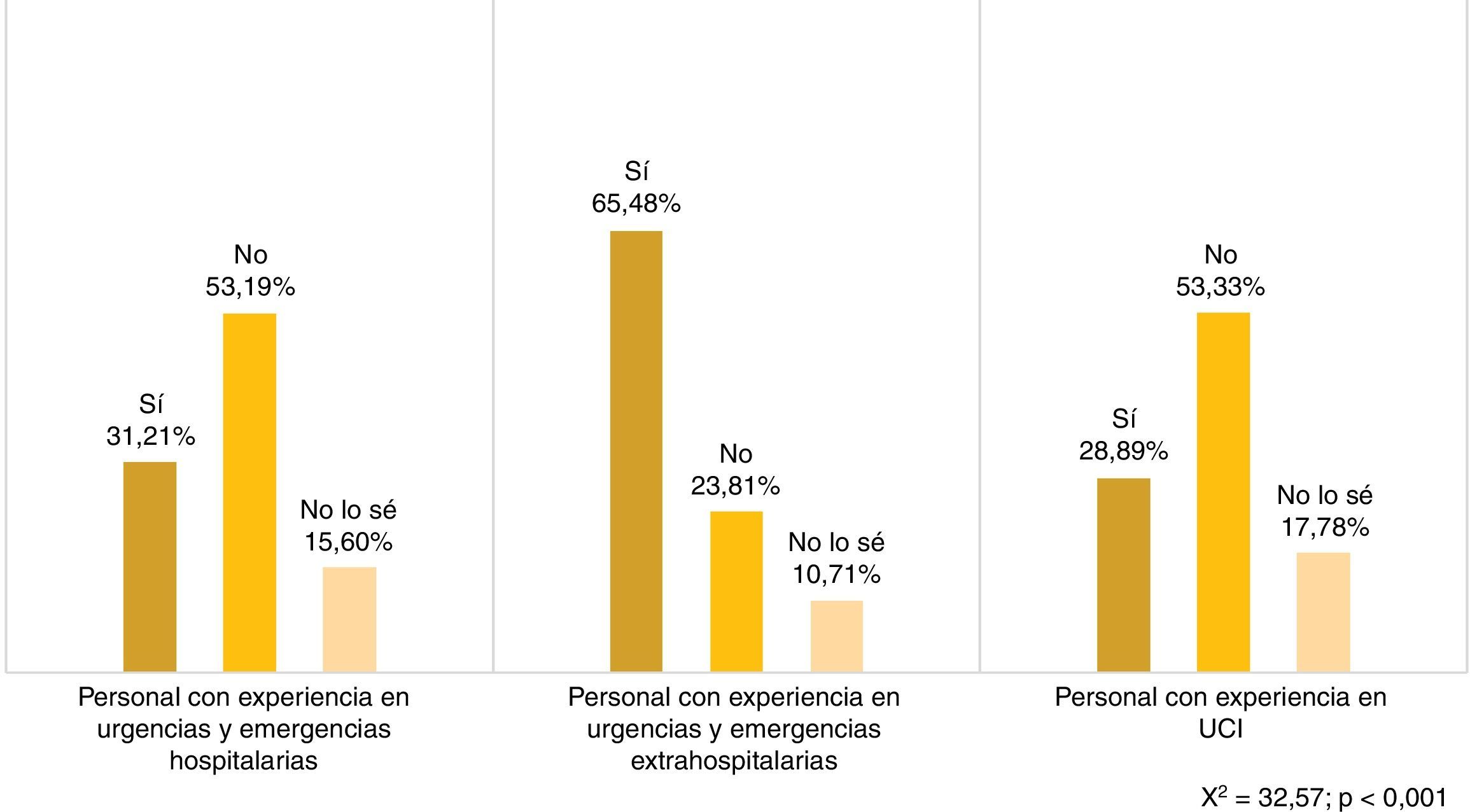
El estudio no refleja una opinión uniforme entre los profesionales en cuanto a la PF como una demanda de los usuarios. El 45,40% de los profesionales encuestados (n=143) cree que estos no desean tener la opción de decidir si estar presentes o no durante las maniobras de resucitación de un familiar o allegado. En cambio, el 39,68% (n=125) opina que sí, mientras que el resto (14,92%, n=47) no lo tiene claro.
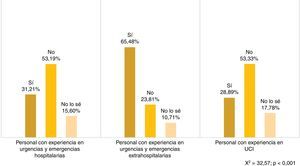
En contraposición, y como dato significativo, casi 3 tercios del personal de Urgencias y Emergencias extrahospitalarias (65,48%, n=55) opina que la opción de estar presentes es una demanda de los familiares (fig. 1).
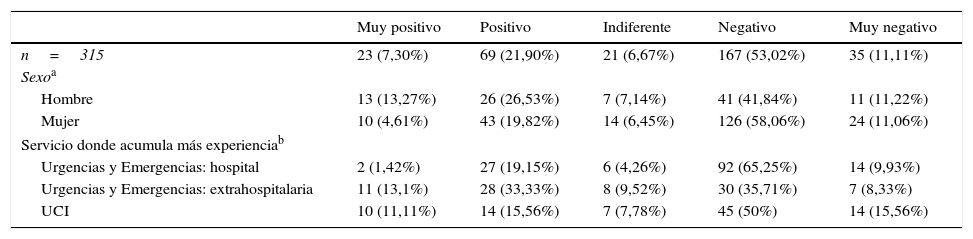
Más de la mitad de los participantes (64,13%, n=202) valora de forma negativa o muy negativa la implantación de esta práctica en las salas de Emergencias hospitalarias (tabla 2). Los encuestados que muestran una opinión positiva o muy positiva no alcanzan a ser un tercio de la muestra (29,20%, n=92), aunque se percibe menor rechazo en el grupo con más experiencia en Urgencias y Emergencias extrahospitalarias (44,04%, n=37) (χ2= 33,15; p<0,001). Entre las mujeres, el apoyo al protocolo es significativamente menor (24,43%, n=53 vs. 39,80%, n=39) (χ2=11,72; p=0,020).
Opinión de los encuestados sobre permitir la práctica
| Muy positivo | Positivo | Indiferente | Negativo | Muy negativo | |
|---|---|---|---|---|---|
| n=315 | 23 (7,30%) | 69 (21,90%) | 21 (6,67%) | 167 (53,02%) | 35 (11,11%) |
| Sexoa | |||||
| Hombre | 13 (13,27%) | 26 (26,53%) | 7 (7,14%) | 41 (41,84%) | 11 (11,22%) |
| Mujer | 10 (4,61%) | 43 (19,82%) | 14 (6,45%) | 126 (58,06%) | 24 (11,06%) |
| Servicio donde acumula más experienciab | |||||
| Urgencias y Emergencias: hospital | 2 (1,42%) | 27 (19,15%) | 6 (4,26%) | 92 (65,25%) | 14 (9,93%) |
| Urgencias y Emergencias: extrahospitalaria | 11 (13,1%) | 28 (33,33%) | 8 (9,52%) | 30 (35,71%) | 7 (8,33%) |
| UCI | 10 (11,11%) | 14 (15,56%) | 7 (7,78%) | 45 (50%) | 14 (15,56%) |
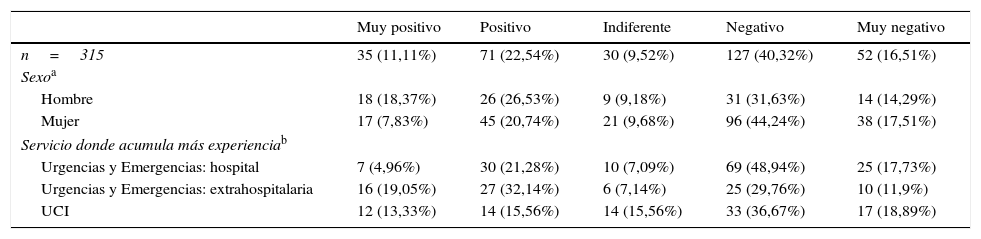
Al ser consultados sobre la implantación de esta práctica en salas de Emergencias pediátricas (tabla 3), el rechazo a la PF durante la RCP retrocede 7,30%, aumentando el respaldo a la implantación de este protocolo un 4,45%. Entre las mujeres, el apoyo sigue siendo significativamente menor (28,57%, n=62) (χ2=10,85; p=0,028), aunque se refleja menos rechazo que en el caso de que el paciente sea un adulto (61,75%, n=134 vs. 69,12%; n=150). El único grupo favorable a permitir la PF durante la RCP en pacientes pediátricos es el de los trabajadores de Urgencias y Emergencias extrahospitalarias (51,19%, n=43) (χ2=26,99; p=0,001).
Opinión de los encuestados sobre permitir la práctica en salas de emergencias pediátricas
| Muy positivo | Positivo | Indiferente | Negativo | Muy negativo | |
|---|---|---|---|---|---|
| n=315 | 35 (11,11%) | 71 (22,54%) | 30 (9,52%) | 127 (40,32%) | 52 (16,51%) |
| Sexoa | |||||
| Hombre | 18 (18,37%) | 26 (26,53%) | 9 (9,18%) | 31 (31,63%) | 14 (14,29%) |
| Mujer | 17 (7,83%) | 45 (20,74%) | 21 (9,68%) | 96 (44,24%) | 38 (17,51%) |
| Servicio donde acumula más experienciab | |||||
| Urgencias y Emergencias: hospital | 7 (4,96%) | 30 (21,28%) | 10 (7,09%) | 69 (48,94%) | 25 (17,73%) |
| Urgencias y Emergencias: extrahospitalaria | 16 (19,05%) | 27 (32,14%) | 6 (7,14%) | 25 (29,76%) | 10 (11,9%) |
| UCI | 12 (13,33%) | 14 (15,56%) | 14 (15,56%) | 33 (36,67%) | 17 (18,89%) |
Los participantes se perciben, por lo general, más favorables a la PF durante la RCP que sus compañeros de profesión (29,20%, n=106 vs. 10,48%, n=92), presuponiendo en estos una valoración bastante más negativa que la que declaran los encuestados (85,71%, n=270 vs. 64,13%, n=202).
En el caso de que el cambio de protocolo afectara exclusivamente a salas de Emergencias pediátricas, se mantiene la autopercepción de los participantes como más favorables a la práctica que sus compañeros de profesión (33,65%, n=106 vs. 20,00%, n=63), valorando menos negativamente la entrada de familiares (56,83%, n=179 vs. 72,92%, n=236).
Consecuencias esperadas por el personal sanitario derivadas de la implantación de un protocolo que permita la presencia de familiares durante la resucitación cardiopulmonarSe propuso una lista con los beneficios y los perjuicios que los profesionales sanitarios nombran en la literatura como consecuencias esperadas de la implantación de este protocolo.
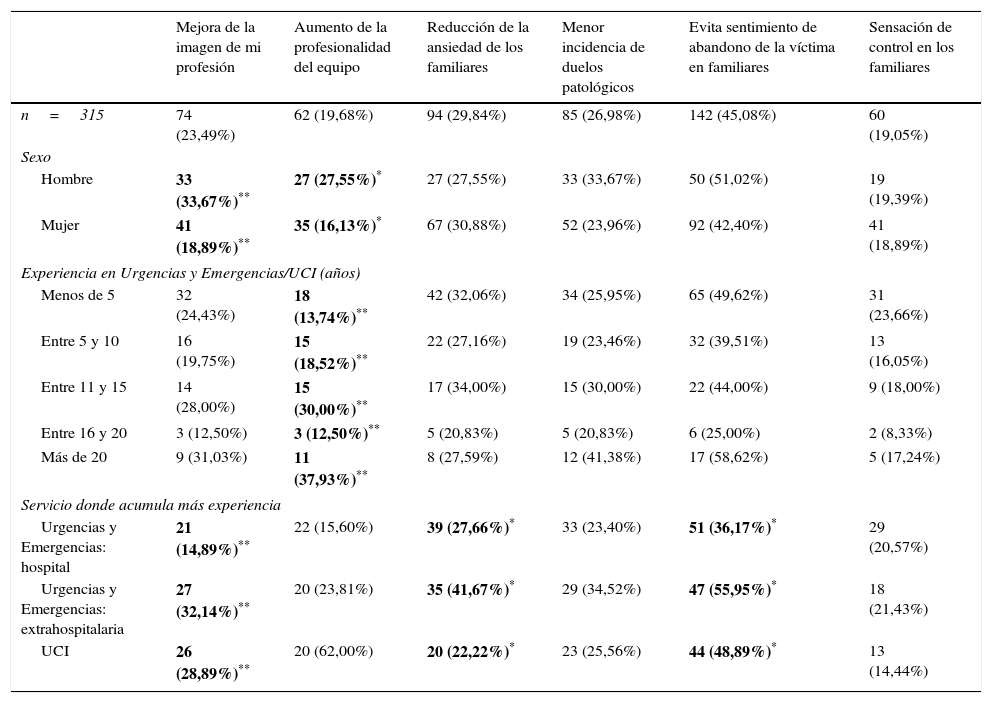
El 45,08% de los encuestados (n=142) opina que permitir la PF evitaría el sentimiento de abandono que se instala en los allegados mientras se está atendiendo a la víctima en otra sala. Este es el beneficio más esperado, a pesar de que ni la mitad de los participantes marcó esta casilla en la encuesta. Ni tan siquiera un tercio de los profesionales (29,84%, n=94) respalda la idea de que este protocolo pueda ayudar a reducir la ansiedad de los familiares, a pesar de ser el segundo beneficio más esperado. La mayoría de los sanitarios del grupo de asistencia extrahospitalaria afirma que la PF podría reducir el sentimiento de abandono que surge entre los allegados (55,95%, n=47) (χ2= 9,06; p=0,011) y perciben mejor que el resto la posible mejora de la imagen de la profesión (32,14%, n=27) (χ2= 10,76; p=0,005) y la reducción de la ansiedad de los familiares (41,67%, n=35) (χ2= 8,43; p=0,015).
Atendiendo al género, también se recogen resultados significativos. El 37,67% de los participantes varones (n=33) opina que la PF puede mejorar la imagen de su profesión, frente al 18,89% de las mujeres (n=41) (χ2=8,20; p=0,004). Ellos identifican con más claridad la mejora de la profesionalidad del equipo asistencial como posible consecuencia de la PF (27,33%, n=35 vs. 16,13%, n=27) (χ2= 5,57; p=0,018). Este último beneficio potencial se percibe más entre los encuestados con más de 20 años de experiencia en la atención de pacientes críticos (37,93%, n=11) que en el resto de perfiles (χ2 = 13,25; p=0,010).
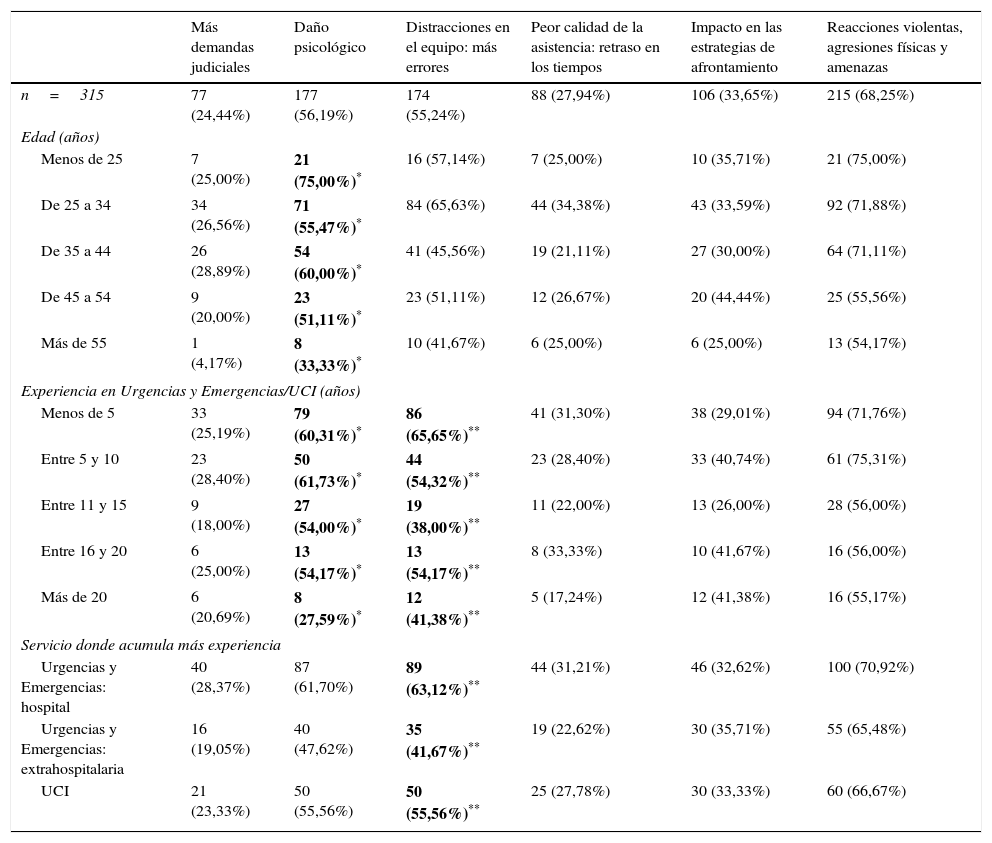
En cuanto a los perjuicios esperados, la mayoría de los encuestados señalan que este protocolo provocaría situaciones de violencia con agresiones físicas y amenazas (68,25%, n=215), daño psicológico en los testigos (56,19%, n=177) y más errores durante la atención por distracciones del equipo asistencial (55,24%, n=174).
Los profesionales con más edad, y aquellos con mayor experiencia, parecen respaldar menos la idea de que la PF pueda producir daños psicológicos. El grupo de encuestados mayores de 55 años es el único que no respalda esta idea mayoritariamente (33,33%, n=8) (χ2 = 10,15; p=0,038), así como los trabajadores con más de 20 años de experiencia (27,59%, n=8) (χ2 = 11,69; p=0,020). Existe una asociación positiva entre los años de experiencia y la percepción de esta práctica como psicológicamente lesiva.
La creencia de que la PF durante la RCP puede ocasionar errores por distracción es significativamente más elevada entre los profesionales con menos de 5 años de experiencia con pacientes críticos (65,65%, n=86) (χ2 = 14,04; p=0,007). Por el contrario, el grupo de trabajadores de Urgencias y Emergencias extrahospitalarias percibe este riesgo significativamente por debajo del resto de encuestados (41,67%, n=37) (χ2 = 0,176; p=0,007).
En las preguntas abiertas se recogieron otros posibles beneficios y perjuicios no incluidos en la encuesta. Estas respuestas se agruparon en torno a 3 beneficios potenciales: la mejora de la comunicación sanitario-familia (n=2), la oportunidad de los allegados de no quedarse con dudas sobre si se hizo todo lo posible (n=2) y la participación de estos en el proceso (n=1). Se recogieron además diferentes percepciones en torno a 3 posibles perjuicios: el aumento de la ansiedad de los familiares (n=4), de los sanitarios (n=2) y la obligación de adaptar físicamente las salas de Emergencias para permitir la PF (n=1).
Los resultados significativos relativos a los beneficios y perjuicios esperados por los encuestados están recogidos en las tablas 4 y 5, respectivamente.
Beneficios esperados por los encuestados derivados de la práctica
| Mejora de la imagen de mi profesión | Aumento de la profesionalidad del equipo | Reducción de la ansiedad de los familiares | Menor incidencia de duelos patológicos | Evita sentimiento de abandono de la víctima en familiares | Sensación de control en los familiares | |
|---|---|---|---|---|---|---|
| n=315 | 74 (23,49%) | 62 (19,68%) | 94 (29,84%) | 85 (26,98%) | 142 (45,08%) | 60 (19,05%) |
| Sexo | ||||||
| Hombre | 33 (33,67%)** | 27 (27,55%)* | 27 (27,55%) | 33 (33,67%) | 50 (51,02%) | 19 (19,39%) |
| Mujer | 41 (18,89%)** | 35 (16,13%)* | 67 (30,88%) | 52 (23,96%) | 92 (42,40%) | 41 (18,89%) |
| Experiencia en Urgencias y Emergencias/UCI (años) | ||||||
| Menos de 5 | 32 (24,43%) | 18 (13,74%)** | 42 (32,06%) | 34 (25,95%) | 65 (49,62%) | 31 (23,66%) |
| Entre 5 y 10 | 16 (19,75%) | 15 (18,52%)** | 22 (27,16%) | 19 (23,46%) | 32 (39,51%) | 13 (16,05%) |
| Entre 11 y 15 | 14 (28,00%) | 15 (30,00%)** | 17 (34,00%) | 15 (30,00%) | 22 (44,00%) | 9 (18,00%) |
| Entre 16 y 20 | 3 (12,50%) | 3 (12,50%)** | 5 (20,83%) | 5 (20,83%) | 6 (25,00%) | 2 (8,33%) |
| Más de 20 | 9 (31,03%) | 11 (37,93%)** | 8 (27,59%) | 12 (41,38%) | 17 (58,62%) | 5 (17,24%) |
| Servicio donde acumula más experiencia | ||||||
| Urgencias y Emergencias: hospital | 21 (14,89%)** | 22 (15,60%) | 39 (27,66%)* | 33 (23,40%) | 51 (36,17%)* | 29 (20,57%) |
| Urgencias y Emergencias: extrahospitalaria | 27 (32,14%)** | 20 (23,81%) | 35 (41,67%)* | 29 (34,52%) | 47 (55,95%)* | 18 (21,43%) |
| UCI | 26 (28,89%)** | 20 (62,00%) | 20 (22,22%)* | 23 (25,56%) | 44 (48,89%)* | 13 (14,44%) |
Perjuicios esperados por los encuestados derivados de la práctica
| Más demandas judiciales | Daño psicológico | Distracciones en el equipo: más errores | Peor calidad de la asistencia: retraso en los tiempos | Impacto en las estrategias de afrontamiento | Reacciones violentas, agresiones físicas y amenazas | |
|---|---|---|---|---|---|---|
| n=315 | 77 (24,44%) | 177 (56,19%) | 174 (55,24%) | 88 (27,94%) | 106 (33,65%) | 215 (68,25%) |
| Edad (años) | ||||||
| Menos de 25 | 7 (25,00%) | 21 (75,00%)* | 16 (57,14%) | 7 (25,00%) | 10 (35,71%) | 21 (75,00%) |
| De 25 a 34 | 34 (26,56%) | 71 (55,47%)* | 84 (65,63%) | 44 (34,38%) | 43 (33,59%) | 92 (71,88%) |
| De 35 a 44 | 26 (28,89%) | 54 (60,00%)* | 41 (45,56%) | 19 (21,11%) | 27 (30,00%) | 64 (71,11%) |
| De 45 a 54 | 9 (20,00%) | 23 (51,11%)* | 23 (51,11%) | 12 (26,67%) | 20 (44,44%) | 25 (55,56%) |
| Más de 55 | 1 (4,17%) | 8 (33,33%)* | 10 (41,67%) | 6 (25,00%) | 6 (25,00%) | 13 (54,17%) |
| Experiencia en Urgencias y Emergencias/UCI (años) | ||||||
| Menos de 5 | 33 (25,19%) | 79 (60,31%)* | 86 (65,65%)** | 41 (31,30%) | 38 (29,01%) | 94 (71,76%) |
| Entre 5 y 10 | 23 (28,40%) | 50 (61,73%)* | 44 (54,32%)** | 23 (28,40%) | 33 (40,74%) | 61 (75,31%) |
| Entre 11 y 15 | 9 (18,00%) | 27 (54,00%)* | 19 (38,00%)** | 11 (22,00%) | 13 (26,00%) | 28 (56,00%) |
| Entre 16 y 20 | 6 (25,00%) | 13 (54,17%)* | 13 (54,17%)** | 8 (33,33%) | 10 (41,67%) | 16 (56,00%) |
| Más de 20 | 6 (20,69%) | 8 (27,59%)* | 12 (41,38%)** | 5 (17,24%) | 12 (41,38%) | 16 (55,17%) |
| Servicio donde acumula más experiencia | ||||||
| Urgencias y Emergencias: hospital | 40 (28,37%) | 87 (61,70%) | 89 (63,12%)** | 44 (31,21%) | 46 (32,62%) | 100 (70,92%) |
| Urgencias y Emergencias: extrahospitalaria | 16 (19,05%) | 40 (47,62%) | 35 (41,67%)** | 19 (22,62%) | 30 (35,71%) | 55 (65,48%) |
| UCI | 21 (23,33%) | 50 (55,56%) | 50 (55,56%)** | 25 (27,78%) | 30 (33,33%) | 60 (66,67%) |
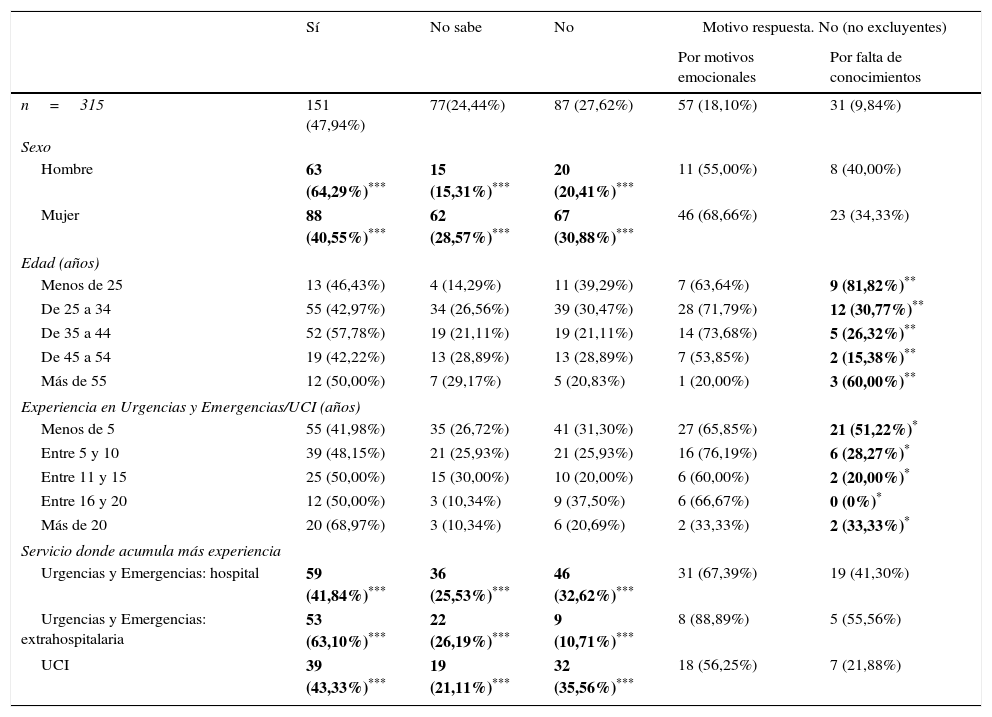
El 47,94% de los encuestados (n=151) afirma sentirse preparado para desempeñar la labor de acompañante, resolviendo las dudas de los familiares del paciente y evitando las posibles interferencias con el equipo asistencial (tabla 6).
Preparación autopercibida para la tarea de acompañamiento
| Sí | No sabe | No | Motivo respuesta. No (no excluyentes) | ||
|---|---|---|---|---|---|
| Por motivos emocionales | Por falta de conocimientos | ||||
| n=315 | 151 (47,94%) | 77(24,44%) | 87 (27,62%) | 57 (18,10%) | 31 (9,84%) |
| Sexo | |||||
| Hombre | 63 (64,29%)*** | 15 (15,31%)*** | 20 (20,41%)*** | 11 (55,00%) | 8 (40,00%) |
| Mujer | 88 (40,55%)*** | 62 (28,57%)*** | 67 (30,88%)*** | 46 (68,66%) | 23 (34,33%) |
| Edad (años) | |||||
| Menos de 25 | 13 (46,43%) | 4 (14,29%) | 11 (39,29%) | 7 (63,64%) | 9 (81,82%)** |
| De 25 a 34 | 55 (42,97%) | 34 (26,56%) | 39 (30,47%) | 28 (71,79%) | 12 (30,77%)** |
| De 35 a 44 | 52 (57,78%) | 19 (21,11%) | 19 (21,11%) | 14 (73,68%) | 5 (26,32%)** |
| De 45 a 54 | 19 (42,22%) | 13 (28,89%) | 13 (28,89%) | 7 (53,85%) | 2 (15,38%)** |
| Más de 55 | 12 (50,00%) | 7 (29,17%) | 5 (20,83%) | 1 (20,00%) | 3 (60,00%)** |
| Experiencia en Urgencias y Emergencias/UCI (años) | |||||
| Menos de 5 | 55 (41,98%) | 35 (26,72%) | 41 (31,30%) | 27 (65,85%) | 21 (51,22%)* |
| Entre 5 y 10 | 39 (48,15%) | 21 (25,93%) | 21 (25,93%) | 16 (76,19%) | 6 (28,27%)* |
| Entre 11 y 15 | 25 (50,00%) | 15 (30,00%) | 10 (20,00%) | 6 (60,00%) | 2 (20,00%)* |
| Entre 16 y 20 | 12 (50,00%) | 3 (10,34%) | 9 (37,50%) | 6 (66,67%) | 0 (0%)* |
| Más de 20 | 20 (68,97%) | 3 (10,34%) | 6 (20,69%) | 2 (33,33%) | 2 (33,33%)* |
| Servicio donde acumula más experiencia | |||||
| Urgencias y Emergencias: hospital | 59 (41,84%)*** | 36 (25,53%)*** | 46 (32,62%)*** | 31 (67,39%) | 19 (41,30%) |
| Urgencias y Emergencias: extrahospitalaria | 53 (63,10%)*** | 22 (26,19%)*** | 9 (10,71%)*** | 8 (88,89%) | 5 (55,56%) |
| UCI | 39 (43,33%)*** | 19 (21,11%)*** | 32 (35,56%)*** | 18 (56,25%) | 7 (21,88%) |
El 27,62% (n=87) opina que no se siente preparado para hacer estas tareas. Esto parece tener más relación con motivos emocionales que con la falta de conocimientos (65,52%, n=57 vs. 35,63%, n=31). Un 24,44% (n=77) duda sobre su preparación académica para desempeñar estas labores.
Los varones son los que se reconocen más preparados para estas labores (64,29%, n=63) (χ2 = 15,47; p=0,000), seguidos de cerca por el grupo de trabajadores de Urgencias y Emergencias extrahospitalarias (63,10%, n=53) (χ2 = 18,12; p=0,001). El grupo más joven (menores de 25 años) se siente peor preparado que el resto de encuestados por falta de conocimientos (81,82%, n=9) (χ2 = 14,97; p=0,005), así como aquellos que acumulan menos de 5 años de experiencia laboral en los servicios estudiados (51,22%, n=21) (χ2=10,86; p=0,028).
Entre las respuestas a la pregunta abierta relativa a los motivos por los que el personal afirma no sentirse preparado, se recogen los siguientes: es una tarea para psicólogos o para personal formado en el manejo de situaciones de crisis (n=3); discrepancia de criterios clínicos con los compañeros (n=2) y motivos morales (n=1).
DiscusiónNivel de aceptación ante la implantación de un protocolo que permitiese la presencia de familiares durante la resucitación cardiopulmonarEl estudio, que no es extrapolable por cuestiones metodológicas, refleja una opinión desfavorable de los profesionales sanitarios de UEyCC a la implantación de un protocolo que permita la PF durante las maniobras de RCP (64,13% en contra).
No se encontraron diferencias significativas entre las respuestas del personal de enfermería y de medicina, como sugerían McAlvin y Carew-Lyons10, Achury-Saldaña et al.12 y Fell13.
A pesar de que la PF es considerada un derecho por los propios usuarios12-14, 4 de cada 6 encuestados no identifica esta demanda en su día a día de manera clara. Kosowan y Jensen25 investigaron este asunto a nivel local en Edmonton (Canadá), presentando resultados similares.
De ser representativos, los resultados del presente trabajo indicarían que los profesionales españoles están más abiertos a permitir la PF que en Alemania, según la encuesta publicada por Köberich et al.19, que utiliza una metodología parecida para enfermero/as de Cuidados Intensivos (29,2% vs. 17,5%). Estos, a diferencia de sus homólogos españoles, no parecen percibirse mucho más favorables a la PF que sus compañeros de profesión. Sería interesante estudiar si esta percepción errada de las opiniones de los propios compañeros supone una barrera a la implantación de la práctica en España.
En este estudio, la tasa de aprobación de la PF durante la RCP está dentro de la horquilla en la que Colbert y Adler22 sitúan la media europea (25-30%), aunque hay que tomar con cautela este dato ya que casi el 80% de los encuestados para dicho trabajo ejercían en Francia.
Como bien intuyen Dall’Orso y Concha20, la diferencia entre la percepción intra y extrahospitalaria es significativa. Los trabajadores de Urgencias y Emergencias extrahospitalarias son los únicos favorables a la PF, que la reconocen claramente como una demanda de los usuarios. Este es uno de los principales hallazgos de esta investigación, ya que de manera frecuente realizan maniobras de RCP en domicilios, donde suelen contar con la PF. Este hecho debería invitarnos a la reflexión, ya que probablemente ellos no tuvieron que imaginar el contexto en el que trataba de situarle la encuesta, sino que lo recordaron.
Dall’Orso y Concha20, sobre la base de su propia revisión, indican con buen criterio que puede haber diferencias en el nivel de aceptación de la PF en la atención adulta y en la pediátrica. Los padres reclaman claramente poder estar presentes durante la RCP de sus hijos10. Si bien no se diferencia en esta investigación entre salas de Emergencias generales y pediátricas, sí puede apreciarse menor rechazo a la práctica cuando la víctima es un niño. En el caso de los profesionales de Emergencias extrahospitalarias, el respaldo a la PF en estos casos llega al 51,19%.
Este trabajo no investiga el motivo por el cual la edad de la víctima modifica el nivel de aceptación de la PF. Pudiera explicarse porque ante esta pregunta, los participantes respondieran como usuarios más que como profesionales, movidos por motivos emocionales. Hubiera sido muy interesante introducir una variable que permitiese conocer si los encuestados tienen hijos o si conviven con niños.
Es destacable que las mujeres muestren un apoyo significativamente menor que los varones a esta práctica, tanto en general como en pacientes pediátricos en particular. En contraste, Dwyer17 señala que existe un respaldo mayoritario de la población residente en Central Queensland (Australia), sin diferencias significativas por sexo, no siendo así en el caso de que la víctima sea un niño, donde ellas sí son más favorables. Dall’Orso y Concha20 tampoco encuentran diferencias significativas cruzando estas variables en la investigación que llevó a cabo en la región del Bío-Bío (Chile). Sería interesante analizar esta cuestión desde la perspectiva de género, ya que en el estudio de Dwyer se hace alusión a que los motivos para no querer estar presentes durante la RCP son diferentes entre los hombres y las mujeres: ellas tienen miedo a sentir demasiado dolor y ellos a estorbar al equipo. Parece evidente que, de ser extrapolables los resultados, este trabajo estaría poniendo de relieve una diferencia entre España y Australia desde el punto de vista del género.
Consecuencias esperadas por el personal sanitarioPara comprender el rechazo mayoritario del personal sanitario a la PF durante la RCP, es necesario conocer que estos esperan más consecuencias negativas que positivas de la experiencia.
El beneficio potencial que más identifican los trabajadores es evitar el sentimiento de abandono que se crea en los familiares (45,08%), si bien no es suficiente para que entiendan como justificada su presencia. Entre los profesionales de Urgencias y Emergencias extrahospitalarias identifican mejor este posible beneficio. Esta diferencia de opiniones puede deberse, como se mencionó anteriormente, a que este grupo está siendo preguntado por una práctica habitual para ellos, no por una situación hipotética que han de imaginar.
Resulta destacable que la mayoría de los encuestados, a diferencia del trabajo de Achury-Saldaña et al.12, no perciba uno de los beneficios potenciales de la PF más respaldados por la evidencia: la reducción de la ansiedad de los testigos10-12, incluso a largo plazo15. Aun siendo significativamente mayor el número de participantes de Urgencias y Emergencias extrahospitalarias que lo identifican en comparación con el resto de grupos, ni siquiera la mitad opina que la PF puede ayudar a los familiares en este sentido. De ser representativo, sería interesante elaborar un proyecto de investigación cualitativa para entender las motivaciones que llevaron a este resultado.
La investigación arroja algunos resultados reveladores e inesperados, de difícil interpretación. Los varones perciben mejor que las mujeres el potencial de la PF durante la RCP para mejorar la imagen de la profesión a la que pertenecen, independientemente de si es Medicina o Enfermería, y además identifican más claramente que el resto de perfiles la capacidad de esta práctica para mejorar la profesionalidad del equipo. Es decir, a la vez que afirman que la práctica asistencial es mejor que la imagen social que se tiene de ella («lo hacemos mejor de lo que la gente piensa»), confiesan que hay margen de mejora en la profesionalidad de los equipos («con testigos lo haríamos mejor»). A priori, parece una contradicción, pero no tenemos datos suficientes para intentar elaborar una hipótesis que trate de explicarlo. Debería poder orientarnos el hecho de que los profesionales de Urgencias y Emergencias extrahospitalarias apoyan más que otros grupos la primera afirmación (32,14%), y que aquellos con más de 20 años de experiencia destacan identificando el segundo beneficio potencial mencionado (37,93%).
Los perjuicios más esperados por los encuestados fueron referentes a las reacciones violentas que pudieran tener los allegados (68,25%), el daño psicológico que pudiera derivarse de la experiencia (56,19%) y el aumento de errores por distracciones (55,24%). De las frecuencias de respuesta obtenidas puede deducirse que esta práctica es percibida como perjudicial, sobre todo, para el propio equipo asistencial, seguido de los familiares y finalmente para el propio paciente, que sufriría en última instancia las consecuencias del impacto.
En la actualidad, la evaluación de la relación beneficio-riesgo de esta práctica parece clara a favor de la misma en las últimas publicaciones científicas y recomendaciones internacionales. Existe evidencia en contra de los perjuicios más esperados por los encuestados9,12,14, por lo que los resultados de esta investigación ponen de relieve un rechazo que nace de prejuicios. Mottillo y Delaney18 refieren 4 reacciones agresivas o conflictivas hacia el personal sanitario de los 507 casos que recoge su estudio (menos del 1% de la muestra), que fue llevado a cabo en Montreal. Estos prejuicios podrían explicar que a priori no sitúen esta práctica dentro del principio bioético de Autonomía o el de beneficencia, sino en el de no maleficencia: tratan de evitar daños en los allegados y en el paciente. Se trata, por tanto, de una actitud paternalista. En este sentido, el grupo más experimentado es el único que parece carecer de este prejuicio.
Para continuar la tendencia hacia la integración de la PF como un cuidado orientado a los familiares parecen necesarias las intervención educativas específicas, que ya han demostrado eficacia eliminando prejuicios y, por tanto, modificando las actitudes de los profesionales14,23. Es importante subrayar que el respaldo a estos cuidados no será mayoritario si el personal continúa identificando a los familiares o allegados como una potencial amenaza, aunque los trabajadores terminen situando esta práctica dentro de la defensa de la autonomía o beneficencia de los mismos.
Como era de esperar, el personal más inexperto relaciona la PF con una mayor probabilidad de cometer errores debido a distracciones. Kosowan y Jensen25 publicaron que menos de la mitad de los profesionales encuestados después de una RCP con PF sintió que su trabajo se vio afectado. Es por ello que esta asociación entre esta práctica y las distracciones entre los menos experimentados puede deberse a que aún se consideran a sí mismos en un proceso mejora de la praxis, en la que la PF puede multiplicar las consecuencias de cualquier fallo que cometan.
Preparación autopercibida del personal sanitario para intervenir como acompañantes de los familiares durante la resucitación cardiopulmonarEs destacable que solo los trabajadores de Emergencias extrahospitalarias se sienten preparados para ofrecer estos cuidados, y a pesar de estar más habituados a tratar con los familiares de los pacientes en comparación con aquellos que trabajan en hospitales (63,10% vs. 42,42%), la preparación autopercibida confesada revela cierta inseguridad entre los sanitarios de atención prehospitalaria ante los cuidados familiares en los momentos críticos. La mayoría de los encuestados (sobre todo mujeres) refieren motivos emocionales, pero no es despreciable el porcentaje de profesionales que confiesa falta de conocimientos, como ya adelantaron Dall’Orso y Concha20. Ocurre, sobre todo, como era de esperar, entre los menores de 25 años y entre aquellos con menos de 5 años de experiencia en la atención al paciente crítico.
Esto confirma una de las conclusiones del trabajo que precede a esta investigación24, que identifica el entrenamiento de los profesionales como uno de los puntos clave para la aceptación de la práctica por parte del personal sanitario. La formación específica, como indican Feagan y Fisher23, no solo tiene impacto en la autoevaluación de las competencias para desempeñar labores de acompañamiento, sino también en la percepción de la FP como un cuidado familiar más. Ferreira et al.21 van más allá y proponen complementar esta formación con un programa de sensibilización de profesionales para promover esta práctica en salas de Emergencias pediátricas.
Limitaciones de la investigaciónLa principal limitación metodológica de este estudio es la dificultad de calcular una muestra representativa, debido a que el Ministerio de Sanidad desconoce, por el momento, el número de profesionales sanitarios que ejercen en España26. Debido a restricciones temporales, no se solicitaron datos provinciales a los 104 colegios profesionales (52 de Medicina y 52 de Enfermería).
Los resultados no pueden ser generalizados debido a que se llevó a cabo un muestreo «por conveniencia». Este muestreo no probabilístico determina que el tamaño muestral no es definido por parámetros estadísticos, sino por limitaciones económicas y temporales.
El estudio no tiene en cuenta en qué contexto adquirieron los participantes su experiencia profesional, ni el número de paradas cardiorrespiratorias que ha atendido.
Además, no existe la especialidad de Urgencias y Emergencias en todas las comunidades autónomas. Es por ello que estos servicios suelen contar con profesionales de Medicina Familiar y Comunitaria, o Medicina Intensiva. Para Enfermería suele requerirse formación específica para trabajar con pacientes críticos, pero legalmente no supone una obligación. Esto significa que no todos los equipos están conformados por profesionales con la misma formación.
Otra limitación a tener en cuenta es la diferencia funcional de los diferentes dispositivos de urgencia, ya que depende directamente de la normativa de cada comunidad autónoma y de la dotación asistencial de la zona en la que opera.
ConclusionesTras la realización de esta investigación, y partiendo de los objetivos planteados en el mismo, las conclusiones que se extraen son:
- –
El nivel de aceptación entre los profesionales sanitarios que atienden a pacientes críticos ante la implantación de un protocolo que permita la PF durante la RCP en las salas de Emergencias es bajo, y no lo identifican claramente como una demanda de los usuarios.
- –
Las consecuencias que el personal sanitario espera de la implantación de un protocolo como este parecen centrarse en la posibilidad de reacciones violentas por parte de los familiares, daño emocional evitable en estos y errores del equipo asistencial debido a distracciones.
- –
La preparación autopercibida para realizar las tareas de acompañamiento e información a los familiares durante la RCP es insuficiente, ya que algo más de la mitad de los profesionales no se sienten del todo preparados para desempeñarlas, sobre todo por motivos emocionales.
Por lo tanto, se concluye que la opinión desfavorable de los profesionales sanitarios de UEyCC sobre permitir la PF durante las maniobras de RCP, existiendo una brecha considerable entre la evidencia publicada sobre las consecuencias esperables y las creencias manifestadas por los encuestados. Se trataría, por tanto, de una actitud paternalista, muy marcada por el miedo a las reacciones que pudieran presentar los allegados hacia los miembros del equipo asistencial. Es por ello que resultaría interesante para futuras investigaciones un abordaje con enfoque cualitativo para conocer los motivos que llevan a los profesionales a dar respuestas tan alejadas de la clara tendencia, basada en la evidencia, en favor de permitir la PF durante las maniobras de la RCP.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agracedemos la colaboración de D. Ángel Lizcano Álvarez, PhD, vicedecano de Ordenación Académica de la Universidad Rey Juan Carlos de Madrid.
Estimado/a compañero/a. Este breve cuestionario forma parte de la metodología de una investigación sobre la presencia de familiares durante las maniobras de RCP. Si usted es médico/a y/o enfermero/a con experiencia en Urgencias y Emergencias o UCI, le agradeceríamos mucho su colaboración. La duración estimada es de 4 minutos y es completamente anónimo. Muchas gracias.