En nuestra práctica asistencial nos encontramos con la necesidad de atender a pacientes con situaciones no reversibles, debido a la avanzada edad o a enfermedades crónicas subyacentes y al cambio del tipo de patologías a las que se enfrenta en la actualidad el personal sanitario.
El objetivo de esta investigación fue conocer la valoración ética de los profesionales sanitarios de nuestro centro, respecto a las medidas extraordinarias de soporte de vida.
Material y MétodosEstudio descriptivo prospectivo realizado en el Hospital General Universitario de Ciudad Real durante los meses de abril a agosto del año 2010.
La muestra de conveniencia estuvo formada por 189 profesionales de diferentes categorías que durante el periodo de estudio prestaban su servicio en nuestro hospital.
Se incluyó un cuestionario adaptado para su utilización en el ámbito hospitalario que consta de 18 ítems con respuesta dicotómica.
Se solicitó consentimiento informado y se garantizó la confidencialidad de la información.
ResultadosSe obtiene una muestra total de 189 profesionales, de los cuales un 21,7% fueron varones frente a un 78,3% que fueron mujeres. La media de edad se sitúo en 40,39 años DS± 10, con una moda de 31 años.
Los profesionales que participaron fueron médicos, enfermeras y auxiliares de enfermería, con una media de experiencia laboral de 15,8% años DS± 10,4.
El 79,9% se encuentra a favor de la eutanasia, el 93,6% en contra de la distanasia, el 92,6% a favor de la antidistanasia y un 99,5% a favor de la ortotonasia. El colectivo médico es el más contrario a la aplicación de la eutanasia p=0,0001.
Se han observado diferencias entre la práctica religiosa y la actitud ética ante situaciones al final de la vida.
ConclusionesLa mayoría de los participantes tomaría en cuenta la decisión del paciente de limitar las medidas extraordinarias en situación de enfermedad irrecuperable.
El estudio nos revela que en la efectividad y utilidad de nuestra práctica asistencial se debería incluir la evaluación ética por parte de los profesionales, con el paciente, al quedar patente que la mayoría de la muestra, está en contra del encarnizamiento terapéutico y a favor de una muerte digna.
In our clinical practice we find the need to care for patients with irreversible conditions, due to advanced age or underlying chronic disease, and a change in the types of disease currently facing the health workforce.The objective of this research was to study the ethical assessment of health professionals in our Hospital on extraordinary life support measures.
Material and MethodsProspective descriptive study conducted at the Hospital General Universitario de Ciudad Real during the months of April to August 2010.
The convenience sample consisted of 189 professionals from different categories working in our hospital during the study period.It included a questionnaire adapted for use in hospitals, comprising 18 items with dichotomous responses.Informed consent was requested and the confidentiality of information ensured.
ResultsA sample of 189 professionals, of whom 21.7% were male and 78.3% were female. The mean age was 40.39 years SD+10, with a mode of 31 years.The professionals involved were doctors, nurses and nursing assistants, with an average experience of 15.8%±10.4 SD years.A total of 79.9% were in favour of euthanasia, 93.6% against dysthanasia, 92.6% for antidysthanasia, and 99.5% for orthotonasia. The medical group was the one most against the use of euthanasia P=.0001.Differences were found between religious practice and the ethical situations at the end of life.
ConclusionsMost participants took into account the patient's decision to limit extraordinary measures in terminal disease situations.The study reveals that the effectiveness and usefulness of our clinical practice should include an ethical evaluation by professionals with the patient. It became clear that the majority of the sample of professionals is against over-aggressive treatment, and for a dignified death.
La muerte, además de ser un hecho biológico, posee una dimensión social y cultural. En la sociedad occidental de nuestro tiempo se ha producido un fenómeno llamativo, el desplazamiento de los moribundos y de la muerte desde los hogares a los hospitales1.
De esta forma la gestión del proceso de muerte es crucial para las instituciones dedicadas a la salud2. En nuestra practica asistencial nos encontramos con la necesidad de atender a pacientes con situaciones no reversibles, debido a la avanzada edad o a enfermedades crónicas subyacentes y al cambio del tipo del patologías que afectan a los pacientes que atiende el personal sanitario. La prolongación artificial de la vida puede acompañarse de la prolongación del sufrimiento y de la agonía3.
La muerte y la forma de enfrentarse a la misma son hechos que inquietan a la persona. Tiene especial importancia la incomprensión del dolor y el sufrimiento que conlleva la agonía.
El morir de manera digna, debe ser entendido como la forma de morir en la que se respetan los valores y creencias de la persona.
Con frecuencia los familiares del enfermo moribundo, protegen y ocultan la gravedad de su enfermedad. El paciente tiene derecho a recibir información verdadera y compresible, adecuada a sus necesidades y capacidad de comprensión, para que el paciente pueda tomar decisiones de acuerdo con su propia y libre voluntad4.
El paciente puede negarse a recibir un tratamiento, excepto en las casos que pueda existir un riesgo para la salud de terceras personas. Este derecho incluye el rechazo de tratamientos de soporte vital, que alarguen innecesariamente el sufrimiento5.
Los procesos de salud, de la enfermedad y de la misma muerte son dinámicos. Ante todo plan diagnóstico o terapéutico hay que plantearse el riesgo versus el beneficio. Retirar el tratamiento o no suministrarlo y, en este sentido, prescribir la no reanimación, son acciones todas ellas justificables, tanto moral como legalmente, si están tomadas con rigor científico y ético6.
La evidencia respecto al deseo de las personas de discutir sobre cuestiones de reanimación y uso de medidas de soporte vital, muestra datos ambiguos, con diferencia de opiniones según si los datos se recogen entre pacientes ingresados en estado terminal, o entre pacientes sanos7.
Los estudios sugieren que las decisiones tomadas por familiares y médicos, no se corresponden con frecuencia con la elección que habría tomado el propio paciente8.
Desde el punto de vista ético, la decisión de retirar el soporte vital no es diferente de la decisión de no iniciarlo9. La limitación del esfuerzo terapéutico (LET) es según el DR. Callahan: «Aceptar el hecho de que una enfermedad no puede controlarse a pesar de haber hecho un esfuerzo para ello y suspender un tratamiento, es moralmente tan aceptable como decidir previamente que la enfermedad no puede ser controlada de manera eficaz y no iniciar medidas de soporte….»10.
Los profesionales sanitarios afrontan situaciones que están asociadas a dilemas éticos, tanto en la toma de decisiones de medidas de soporte de vida, como la elección de instaurar medidas paliativas.
La complejidad del entorno sanitario, los avances científicos y tecnológicos y la responsabilidad de los profesionales en la humanización de la asistencia, han evidenciado la necesidad de adoptar fórmulas de decisión basadas en el dialogo y en el consenso.
La capacidad reflexiva al tomar decisiones, ya sean las derivadas del rol autónomo, como las tomadas dentro del equipo, implica discernir, cualidad que describe la facultad para saber y distinguir entre lo bueno y lo malo11.
El personal sanitario por sus condiciones de trabajo, se encuentra casi cada día cara a cara con la muerte. El afrontamiento de la misma va a depender de múltiples factores: la situación psicoemocional en la que encuentre el profesional en ese momento, las experiencias previas con la muerte de los otros (pacientes o familiares), los conocimientos sobre el entendimiento de nuestra sociedad en el morir, la destreza que se tenga en el afrontamiento de experiencias límites como es el final de la vida12.
Como profesión, enfermería tiene un papel importante en el trato directo con las personas moribundas y sus familias, aunque la realidad es que, en ocasiones, se pone de manifiesto que el colectivo de enfermería forma parte de la sociedad que niega la muerte. Es como si nuestra meta principal fuera salvar a toda costa la vida del paciente, constituyendo lo demás un fracaso profesional tanto para nosotros, como para los familiares.
Es importante cambiar nuestros objetivos entendiendo que hay casos en los que aunque no se puede salvar la vida del paciente, nos queda trabajo igual de importante que consiste en cuidar, escuchar, acompañar y atender, ya que esta es una esencia de nuestra profesión.
Las unidades de cuidados intensivos se crearon para salvar la vida de pacientes amenazados por enfermedades agudas graves, gracias a la concentración de tecnologías de soporte vital y de personal altamente especializado. Dos factores han modificado esta idea original, la necesidad de atender a pacientes con situaciones ya no tan reversibles, debido a la avanzada edad o a enfermedades crónicas subyacentes, y el cambio en el tipo de enfermedades amenazantes.
Así, aparece la figura de la LET en aquellos casos en que, tras intentarlo, se considera que la prolongación de las medidas de soporte vital no conlleva un beneficio real para el paciente, volcándose más en los aspectos de paliación y confort13.
Se han descrito diferencias sobre la aplicación de la LET en función del nivel de hospital en que se trate y del tipo de especialista que lo atienda14,15.
El diagnóstico clínico de irreversibilidad, a través de indicadores de gravedad, y los principios de beneficencia, autonomía y justicia en la actuación profesional son los elementos que originan la situación de considerar la LET.
Es importante señalar que la LET no implica en absoluto la desatención del enfermo y en especial del enfermo moribundo. Cuando se retiran las medidas de soporte vital, continúa la obligación de cuidar al paciente en el proceso de muerte. Es también esta una responsabilidad del profesional y es necesario esforzarse para realizar con la misma calidad, tanto las atenciones para iniciar un tratamiento, como las dirigidas a suspenderlo16.
De la enfermera se espera que participe de forma activa, aportando la visión humanizadora de los cuidados y la ética del cuidar.
La enfermera aporta al equipo sanitario un visión humanizadora y de valores éticos propios de la profesión, por formación y por sentido del cuidado, y contribuye, recogiendo el testimonio del enfermo y su entorno familiar, elementos necesarios para decidir el iniciar o retirar un tratamiento o procedimiento.
La enfermera puede detectar los pacientes sensibles a la LET, de forma que se haga una previsión de las intervenciones mejorando no solo la atención al paciente y su familia, sino la seguridad y el compromiso profesional en la toma de decisiones. Puede representar el agente mediador entre la familia y el equipo sanitario, y puede detectar el grado de vulnerabilidad del estado emocional de la familia para tomar decisiones relevantes.
Todas las cuestiones relacionadas con el proceso de la muerte, conllevan conflictos éticos y la toma de decisiones no siempre es fácil. Es recomendable saber diferenciar, eutanasia, suicido asistido, limitación del esfuerzo terapéutico, rechazo de tratamiento y sedación paliativa. Sabiendo a que se refiere cada situación, podremos reconocerla, y tomar correctamente decisiones que puedan beneficiar a nuestros pacientes en esos momentos de gran incertidumbre.
Eutanasia y suicidio asistidoSe comete el error de llamar «eutanasia» a toda actuación que trae consigo la muerte del paciente17.
Eutanasia, etimológicamente significa «buena muerte», en el sentido de muerte sin sufrimiento. Llamaremos eutanasia, a la actuación cuyo objeto es causar la muerte a un ser humano para evitarle sufrimientos, bien a petición de este, bien por considerar que su vida carece de la calidad mínima, para que merezca el calificativo de digna18. Cuando se dan los requisitos anteriores, pero el profesional se limita a proporcionar al paciente los medios intelectuales y materiales para que sea el propio enfermo el que se produzca la muerte, se habla de suicidio asistido.
Es requisito imprescindible para hablar de eutanasia, que exista petición expresa y reiterada del paciente o de sus tutores legales. Si no existe consentimiento por parte del paciente o tutores, la actuación se convierte en un homicidio por compasión19, una actuación jurídicamente punible, según el código penal español.
En Holanda, Bélgica, y Luxemburgo la eutanasia está legalizada, en el estado americano de Oregón y en Suiza está regulado el suicidio médicamente asistido, pero la eutanasia sigue siendo delito.
En España, la eutanasia, incluso cuando el concepto no aparece mencionado como tal, es una conducta castigada por el código penal (art. 143.4): «el que causare muerte de otro, por la petición expresa, seria e inequívoca, en el caso de que la victima sufriera una enfermedad grave que conduciría necesariamente a su muerte, o que produjera graves padecimientos permanentes y difíciles de soportar, será castigado con la pena inferior en uno o dos grados a los señalados en los numero 2 y 3 de este artículo (de 6 meses a 2 años) por auxilio al suicidio y de 6 meses a 6 años por eutanasia».
En los últimos años, se han realizado diversas encuestas a nivel nacional sobre la opinión y percepción de la ciudadanía sobre la eutanasia. El centro de investigaciones sociológicas (CIS) en el año 2002, da resultados interesantes, aunque el estudio se efectuó exclusivamente entre médicos.
En el año 2000, la organización de consumidores y usuarios (OCU) recoge una opinión más plural entre población en general, familiares de fallecidos por procesos de enfermedad grave, médicos y enfermeros. De la encuesta se desprende que las personas fallecen aún con dolor, en un porcentaje elevado, sin control adecuado de los síntomas, que en un 65% los médicos y en un 85% los enfermeros, reciben demandas de sus pacientes de querer morir, sea mediante la retirada de tratamiento, mediante el auxilio al suicidio o la eutanasia. La valoración por parte de los familiares de la atención y apoyo emocional recibido en la fase terminal de la enfermedad era muy buena para los profesionales de enfermería, especialmente aquellos que prestan sus servicios en unidades de paliativos20.
Limitación del esfuerzo terapéuticoDecidir a que pacientes hay que aplicarles unos determinados tratamientos en tiempo y en cantidad, no es fácil. La LET consiste en la retirada o la falta de inicio de medidas terapéuticas cuando son inútiles, por que lo único que hacen es mantener la vida biológica, pero sin posibilidad de recuperación funcional del paciente con una calidad de vida mínima.
Se refiere a pacientes sin expectativas razonables de recuperación, en los que el proceso, está conduciendo a un retraso inútil de la muerte, en lugar de una prolongación de la vida21. Es la enfermedad la que produce la muerte del enfermo y no la actuación del profesional.
Desde el punto de vista ético y deontológico la LET no solo es correcta, sino que se considera buena práctica clínica.
La denominación para algunos autores22 no es muy afortunada, ya que una vez que se toma la decisión de limitar algún procedimiento de soporte vital, esto no quiere decir que el esfuerzo finaliza, sino que se traspasa a otros esfuerzos, como pueden ser la sedación, la analgesia y el apoyo psicológico, área esta, de gran responsabilidad en el ámbito de la enfermería.
Rechazo de tratamientoEl rechazo de tratamiento forma parte de la teoría general de consentimiento informado, que es el modelo de toma de decisiones actual, respaldado por la ley 41/2002 de 14 de noviembre reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica23.
Toda persona tiene derecho a que el profesional le dé la información necesaria y suficiente para que él pueda hacerse una idea correcta de su estado de salud y sea capaz de decidir sobre los procedimientos que habrán de seguirse en cada caso concreto.
El ejercicio del principio de autonomía implica asumir que la mayoría de los pacientes son competentes para comprender, aceptar o rechazar una prueba diagnóstica o un tratamiento24.
Sedación paliativaSe entiende por sedación paliativa, la administración de fármacos, en la dosis y combinaciones necesarias, para reducir la conciencia de un paciente terminal, para aliviar uno o más síntomas, con su consentimiento expreso o con el de su familia o representante legal, en el caso de que el paciente no sea competente para tomar esta decisión.
Lo que hace especial a esta situación, es que indirectamente se puede contribuir a acortar la vida del paciente. La justificación moral que se emplea es el llamado «principio del doble efecto» y su práctica no debe suponer problemas éticos ya que el objetivo, es aliviar el dolor, no acelerar la muerte.
Nuestro tema de investigación puede proporcionar una aproximación objetiva sobre los dilemas éticos que son frecuentes en la práctica clínica. De aquí nuestra inquietud de evaluar, a estos profesionales así como la valoración ética que otorgan a sus procedimientos.
Como objetivo general en esta investigación, nos planteamos conocer cuál es la valoración ética de los profesionales sanitarios de nuestro centro, respecto a las medidas extraordinarias de soporte de vida.
Como objetivos específicos nos propusimos:
- -
Valorar qué opinión tienen sobre algunos términos relacionados con la eutanasia.
- -
Evaluar qué decisión tomarían frente a la donación de órganos.
- -
Conocer qué opinan sobre la calidad de vida, en relación a fases terminales o definitivas de enfermedad.
Este estudio descriptivo prospectivo, se llevo a cabo en el Hospital General Universitario de Ciudad Real, durante los meses de abril a agosto del año 2010. El hospital General de Ciudad Real, es un centro público de nivel 2 con 580 camas y que atiende a una población referencia de 255.588 habitantes.
La muestra de conveniencia estuvo formada por 189 profesionales de diferentes categorías, que durante el periodo de estudio prestaban sus servicios en nuestro hospital.
Se incluyeron a los profesionales con experiencia mayor de 1 año en nuestro hospital que participaron voluntariamente en el estudio, tras aceptar el consentimiento informado.
Instrumento para la recogida de datosSe incluyó un cuestionario (Anexo 1) con los siguientes apartados:
- 1.
Variables sociodemográficas: edad, sexo, profesión, años de experiencia laboral, estado civil y religión.
- 2.
Encuesta validada y adaptada por Llaja Rojas y Sarria Joya para su utilización en el ámbito hospitalario. El cuestionario consta de 18 ítems, con respuesta dicotómica respecto a la valoración ética de los profesionales sanitarios sobre las medidas extraordinarias de soporte de vida, la información que tienen sobre algunos términos relacionados con la eutanasia, la decisión que tomarían ante la donación de órganos y cuál es la opinión sobre calidad de vida en relación con fases terminales o definitivas de enfermedad.
En reuniones mantenidas, el equipo investigador estableció el modo de administrar el cuestionario a los participantes en el estudio, con el fin de realizar una explicación lo más clara posible de los objetivos marcados.
El cuestionario se distribuyó entre los diferentes profesionales que aceptaron participar en el estudio. Los cuestionarios se rellenaban de manera anónima y eran devueltos al equipo investigador.
Los datos recogidos fueron procesados por una persona ajena al estudio, para minimizar los sesgos a la hora de procesar los datos.
Consideraciones éticasSe obtuvo la aprobación de la Dirección de Enfermería del hospital, para la elaboración de la investigación. Todos los profesionales que participaron en el estudio, aceptaron tras información escrita y verbal participar en el mismo. Se garantizó la confidencialidad de la información obtenida.
Análisis estadísticoSe realizó un estudio descriptivo de la muestra de cada una de las variables recogidas, expresando los resultados mediante la media y desviación típica, para parámetros cuantitativos y mediante frecuencia y porcentaje cuando los parámetros se reagrupan en variables cualitativas.
En segundo lugar se realizó estadística inferencial, dadas las características de las variables, se utilizaron pruebas no paramétricas (prueba de Kruskal-Wallis).
Los cálculos se realizaron con el programa estadístico Statical Package For Social Sciencies (SPSS) en su versión 15.0. Los test estadísticos se consideran significativos, si el nivel crítico observado era inferior al 5% (p<0,05).
ResultadosSe obtiene una muestra total de 189 profesionales, de los cuales un 21,7% (41) fueron varones, frente a un 78,3% (148) que fueron mujeres. La media de edad se sitúo en 40,39 años DS± 10 con un rango (21-65) siendo la moda 31 años.
Respecto a la profesión del encuestado un 14,4% (27) fueron médicos, un 3,2% (6) MIR, un 56,4% (106) enfermeros, un 25% (47) auxiliares de enfermería, un 0,5% (1) correspondió a un EIR y finalmente un 0,5% (1) correspondió a una matrona. Dada la mínima relevancia del número MIR (6), Matrona (1) y EIR (1) se les eliminó del estudio.
El 55,1% estaba casado, el 33,5% estaba soltero y un 11,4% presentaba otras situaciones respecto a su estado civil.
La media de años de experiencia laboral, se sitúo en 15,8 años DS± 10,4, siendo la moda 5 años.
Del total de la muestra un 30% eran católicos practicantes, un 51,1% católicos no practicantes, el 18,3% era no creyente y un 0,6% pertenecía a otras religiones.
Un 95,7% de la muestra tendría en cuenta la decisión del paciente, sobre el nivel de asistencia médica, en cuanto a las medidas extraordinarias de soporte frente a enfermedades irrecuperables. Un 90,9% tendría en cuenta la decisión de la familia sobre el nivel de las medidas de soporte, frente a enfermedades irrecuperables.
El 87% tomaría en cuenta la orden del juez de suspender, la ventilación mecánica en un paciente irrecuperable frente a un 13% que no lo haría.
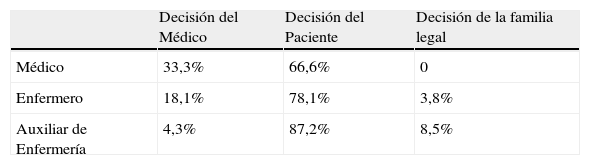
Las opiniones que tendrían mayor peso en el momento de tomar una decisión sobre las medidas extraordinarias de soporte, en un paciente terminal, pueden verse en la tabla 1.
Existen diferencias entre las diferentes categorías, el personal medico no tendría en cuenta la decisión de la familia y en un 33,3% la decisión que más valorarían, sería la del propio médico (p= 0,002).
Un 97,9% de los encuestados está de acuerdo con la donación de órganos para trasplante, en caso de muerte cerebral, aunque solo un 25,1% ha firmado su consentimiento para donar órganos. Un 78,1% tomaría la decisión de donar los órganos de un familiar directo en caso de que se produjera muerte cerebral.
Al contrastar la variable, donación de órganos con la religión que profesan los encuestados, se observan diferencias, siendo los católicos no practicantes los que menos firman el consentimiento para la donación (p=0,002).
El 71% piensa que no es lo mismo, no instaurar una forma de tratamiento, que retirar una forma de tratamiento ya instaurada.
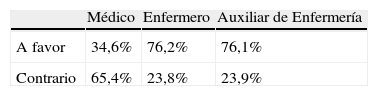
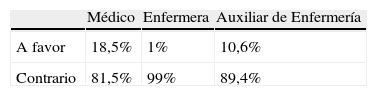
Respecto a la legalización de la eutanasia el 70,9% estaría a favor, frente a un 29,1% que no lo estaría. Existen diferencias significativas (p=0,0001) entre los diferentes estamentos, respecto a la legalización de la eutanasia, siendo el colectivo médico el más contrario a la legalización tabla 2.
Los católicos practicantes son los más contrarios a la legalización de la eutanasia (p=0,0001).
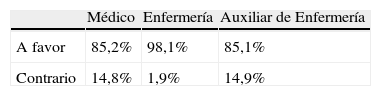
En relación a la suspensión de medidas extraordinarias en caso de familiar directo (padre, madre, esposo/a, hijos) un 85,5% estaría a favor de tomar estas medidas, frente a un 14,5% que no lo estaría. Nuevamente se observan diferencias significativas al contrastar la religión profesada, siendo los católicos practicantes, los más contrarios a esta medida (p=0,001).
En nuestra población un 67,6% muestra temor ante la muerte, frente a un 32,4 que no tiene miedo.
El 54,3% ha expresado su deseo de no recibir medidas extraordinarias en caso de sufrir una enfermedad terminal. Los católicos no practicantes fueron el grupo más partidario de esta medida (p=0,0001).
Destacar que un 72,3%, tienen la convicción, de que los pacientes en coma profundo, pueden percibir estímulos del entorno.
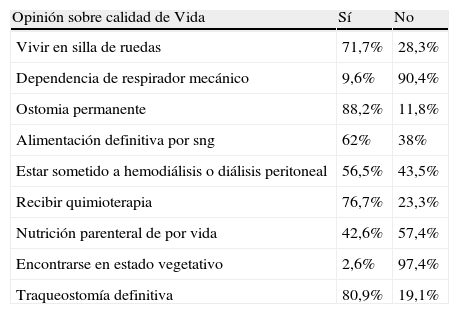
En lo que respecta a la calidad de vida, se observa que hay convicción firme acerca de no calidad de vida en los casos de dependencia permanente del respirador mecánico 90,4%, y encontrarse en estado vegetativo 97,4%. Y pueden tolerarse tratamientos como colostomía permanente 88,2%, alimentación definitiva por sonda nasoentérica (62%) y ser portador de traqueostomía permanente 80,9%. El resto de los datos puede verse en la tabla 3.
Opinión sobre calidad de Vida
| Opinión sobre calidad de Vida | Sí | No |
| Vivir en silla de ruedas | 71,7% | 28,3% |
| Dependencia de respirador mecánico | 9,6% | 90,4% |
| Ostomia permanente | 88,2% | 11,8% |
| Alimentación definitiva por sng | 62% | 38% |
| Estar sometido a hemodiálisis o diálisis peritoneal | 56,5% | 43,5% |
| Recibir quimioterapia | 76,7% | 23,3% |
| Nutrición parenteral de por vida | 42,6% | 57,4% |
| Encontrarse en estado vegetativo | 2,6% | 97,4% |
| Traqueostomía definitiva | 80,9% | 19,1% |
En el ítem «dependencia del respirador mecánico» se observan diferencias entre las categorías estudiadas, siendo para el colectivo médico una situación de calidad de vida en un 22,2%, frente a un 5,7 y un 6,5% de los enfermeros y auxiliares de enfermería respectivamente (p=0,019).
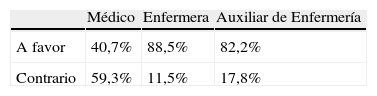
Sobre la actitud ante al paciente agónico, con enfermedad irreversible, nos encontramos que el 79,9% de los encuestados está a favor de la eutanasia, un 92,6% a favor de la antidistanasia (no aplicar resucitación) y un 99,5% a favor de la ortotanasia (muerte digna). El 93,6% de los encuestados está en contra de la distanasia o encarnizamiento terapéutico (tablas 4–6).
El colectivo médico es el más contrario a la aplicación de la eutanasia en el caso planteado, al compararlo con otras categorías (p=0,0001).
Al analizar según el criterio «religión», los ítems partidarios de la eutanasia, de la distanasia y la antidistanasia, se obtienen los siguientes resultados:
- -
Los católicos practicantes son los más contrarios a la aplicación de la eutanasia (p=0,0001), de la distanasia (p=0,0001) y la antidistanasia (p=0,0001).
La valoración ética frente a la muerte y su consecuente toma de decisiones, ante el paciente terminal, es un tema de relevancia, por lo problemas éticos que conlleva y la toma de decisiones, con presión psicológica permanente que los profesionales tienen que asumir en la atención al paciente irrecuperable en estado agónico.
La limitación del esfuerzo terapéutico en pacientes terminales se ha convertido en un aspecto a considerar en la atención médica.
En estos últimos años han sido muchos los cambios en la medicina en general, que se pueden resumir en dos hechos: el avance tecnológico que ha permitido sacar adelante situaciones consideradas como irrecuperables y el cambio de valores en nuestra sociedad, que se traduce en un apoyo cada vez mayor a la participación en la toma de decisiones de los pacientes, lo que se conoce como principio de autonomía25.
Cabe destacar que en nuestro trabajo la mayoría de los participantes tomaría en cuenta la decisión del paciente, de limitar las medidas extraordinarias en situación de enfermedad irrecuperable, respetando al mismo tiempo la decisión de la familia en aquellas situaciones en las que el paciente es incompetente y debe ser su familiar el que asuma esa responsabilidad. El personal sanitario es experto en la toma de decisiones terapéuticas, pero las familias saben mejor lo que desearía el paciente.
Respecto a la inviolabilidad de la vida del moribundo (negación moral de la eutanasia), en nuestra muestra un 79,9% está a favor de su aplicación como forma de facilitar el fin de la vida en pacientes irrecuperables.
De las opiniones sobre la eutanasia podemos extraer algunas conclusiones y es que a pesar de una amplía aceptación, existe un porcentaje de encuestados que está en contra, dato significativo que pone de relieve las distintas opiniones de los profesionales, sobre un aspecto tan controvertido, primando en el colectivo médico el principio «ante todo no hacer daño», respecto al colectivo de enfermería en el que prima el principio de la «beneficencia».
En el caso de la LET se ha de tener en cuenta a la familia, sin embargo esta es una responsabilidad que a veces no se asume, por temor a la falta de entendimiento y a problemas legales.
Este estudio nos revela, que en la efectividad y utilidad de la practica asistencial, se debería incluir la evaluación ética por parte de los profesionales con el paciente en fase terminal, al quedar patente que la mayoría de la muestra, está en contra del encarnizamiento terapéutico, y a favor de una muerte digna, coincidiendo con el estudio de Llaja Rojas y Sarria Joya26.
La frecuencia de la LET en los pacientes que fallecen tanto en el servicio de medicina intensiva como posteriormente en el hospital, el 55 y el 41,3% respectivamente, indica un importante porcentaje de «muertes controladas»27.
Nuestra población está a favor de no aplicar medidas extraordinarias de resucitación y soporte de vida a pacientes irrecuperables en estado agónico.
Es necesario valorar las consecuencias de la LET, un 30% de los pacientes sometidos a LET sobrevivieron al ingreso en la UCI, un 8% al ingreso hospitalario y un 4% a los seis y doce meses. Este hecho suele generar la pregunta de si alguno de los pacientes sometidos a LET habría sobrevivido, si la decisión hubiera sido otra, y que la mortalidad no siempre es del 100%28,29.
La encuesta realizada, plasma un estudio sobre aspectos deontológicos y de bioética, que hace indispensable que se den a conocer los hallazgos, para replantearse la LET en el paciente moribundo y la consolidación de procedimientos que lleven a una muerte digna, sin situaciones distanásicas.
Aunque las voluntades anticipadas o testamentos vitales no son hasta la fecha una práctica habitual en nuestro medio, llama la atención como algo más de la mitad de nuestros encuestados ha expresado su deseo de no recibir medidas extraordinarias en caso de sufrir una enfermedad terminal.
Los profesionales sanitarios deberían admitir su obligación de informar y respetar la capacidad de decisión del paciente y deberían elaborarse políticas institucionales que fomentasen la adopción de últimas voluntades.
El profesional sanitario debería preocuparse en mejorar la calidad del morir y de la muerte del paciente ingresado en un centro hospitalario. En el estudio de Santana Cabrera et al.30 encontramos que la percepción de la enfermería sobre los cuidados aportados en el proceso del morir y de la muerte era buena, aunque un porcentaje importante pensaba que no se tenía en cuenta los deseos del paciente, ni de la familia y que además tenían la sensación que morían, en más ocasiones de la cuenta, sin la compañía de sus familiares.
Aunque no queda recogido en nuestra encuesta, es práctica habitual en nuestro centro una toma de decisiones en la que no participan los miembros habituales en el cuidado del paciente, con tendencia a una actitud médica paternalista, que mantiene a veces a la familia al margen de decisiones en las que debería claramente intervenir.
Esta actitud concuerda con la de otros estudios realizados en nuestro país31,32.
El 67,6% de nuestros profesionales evalúan negativamente el sentido de la muerte, encontrándose que los mismos temen a la muerte y no tienen aceptación de ella como fin inexorable.
La experiencia de ofrecer programas de educación sobre la muerte no es nueva, a pesar de ello, los resultados de los estudios sobre las consecuencias de la educación sobre la muerte no son consistentes. Hay informes que indican beneficios positivos, otros sugieren que no tienen ningún impacto33. Gálvez et al.1 refiere que las enfermeras viven con malestar y angustia la presencia del fenómeno de la muerte en su contexto laboral, no tanto la muerte, sino la gestión del morir en la institución hospitalaria.
Los profesionales entrevistados aceptan en su mayoría la participación de la familia en la toma de decisiones relacionadas con la LET, nos parece vital que la familia esté adecuadamente informada, y es aquí donde juega un papel importante una efectiva comunicación interprofesional34.
El empleo de un lenguaje claro y adaptado en la comunicación asistencial, incide directamente en la comprensión y la relación profesional-paciente35.
Se precisa promocionar actividades de formación en comunicación como elemento fundamental de las relaciones de ámbito asistencial e interprofesional33.
En lo que respecta a un tema crucial como la calidad de vida, hemos encontrado que se tiene una valoración positiva de tratamientos como la colostomía, traqueotomía, alimentación definitiva por sonda nasogástrica, que guardan relación con una independencia parcial del paciente, basado en consideraciones de justicia y no maleficencia, propios del abordaje bioético de los problemas relacionados con la limitación del esfuerzo terapéutico.
A pesar de la alta tasa de donantes que se tiene en España, no son suficientes para afrontar la demanda existente, por ello uno de los objetivos de nuestro sistema sanitario es intentar conseguir la plena donación del cadáver, evitando pérdidas de donantes potenciales para conseguirlo, no solo se deben realizar campañas publicitarias, sino que es fundamental la implicación de los profesionales de los centros sanitarios.
En nuestra población existe una sensibilización con el tema de la donación de órganos, estando de acuerdo el 97,9% de los encuestados, siendo superior a otros estudios realizados36,37.
En nuestro estudio la edad y la experiencia profesional no se han asociado a una mayor práctica de medidas encaminadas a no prolongar inútilmente la vida en pacientes en estado terminal o sin expectativas de recuperación.
A pesar de que algunos autores no han encontrado relación entre las convicciones religiosas de los clínicos y su actitud ante el final de la vida, nuestro trabajo índica que esas creencias podrían influir en las decisiones, probablemente en forma de una mayor reserva a la hora de poner en practica medidas de limitación terapéuticas que puedan ser percibidas como activas.
En definitiva la enfermera puede y debe participar activamente en las decisiones del equipo, y también en las relativas al inicio o retirada de un tratamiento en el paciente irreversible, cuando se percibe una desproporción entre los fines y los medios.
Debería existir un dialogo bioético en el que deben participar todos los profesionales y en el que se realicen intercambios de ideas que junto con la utilización de metodologías específicas se llegue a un consenso, y a la resolución de los problemas planteados16.
Una vez tomada la decisión de la LET, existe la obligación ética de no abandonar al paciente durante el proceso de la muerte y garantizar que recibe las necesarias medidas de bienestar, cuidados, analgesia y sedación asegurando la ausencia de dolor físico o psíquico.
ConclusionesLa mayoría de los participantes tomaría en cuenta la decisión del paciente de limitar las medidas extraordinarias en situaciones de enfermedad irrecuperable.
El estudio nos revela que en la efectividad y utilidad de nuestra práctica asistencial se debería incluir la evaluación ética por parte de los profesionales con el paciente, al quedar patente que la mayoría de la muestra, está en contra del encarnizamiento terapéutico y a favor de una muerte digna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Premio SEEIUC al mejor póster presentado en el XXXVII Congreso Nacional de la SEEIUC celebrado en Bilbao 12-15 de junio de 2011.