Contribuir a la validación de las escalas EMINA y EVARUCI en el paciente crítico para posteriormente comparar su capacidad predictiva en este mismo contexto.
MétodoEstudio prospectivo desde diciembre del 2012 hasta junio del 2013.
ÁmbitoUnidad de Cuidados Intensivos polivalente de 14 camas de hospital de referencia de 2 áreas sanitarias.
PacientesIncluidos mayores de edad y sin úlceras al ingreso. En estudio hasta que desarrollaron úlcera grado i o superior, fueron defunción, alta o su estancia superó los 30 días.
Variables de interés principales: presencia de úlcera, puntuación diaria de riesgo de desarrollar úlceras mediante valoración EMINA y EVARUCI.
La validez de ambas escalas se calculó mediante sensibilidad, especificidad, valor predictivo positivo y negativo. El nivel de significación se estableció para p ≤ 0,05.
ResultadosSe estudió a 189 pacientes. El 67,2% eran hombres con una edad media ± desviación estándar de 59,4 ± 16,8) años, 53 (28%) desarrollaron úlceras, siendo la tasa de incidencia de 41 úlceras por cada 1.000 días de ingreso. El día medio de aparición fue de 7,7± 4,4 días y la localización más frecuente, sacro. La sensibilidad y la especificidad para la media de las observaciones fue de 94,34 (87,17-100) y 33,33 (25,01-41,66) para la escala EMINA para riesgo>10 y 92,45 (84,40-100) y 42,96 (34,24-51,68) para EVARUCI riesgo>11.
ConclusionesNo se hallaron diferencias en la capacidad predictiva de ambas escalas. Para sensibilidades>90%, las escalas se muestran poco específicas en la detección del riesgo de úlceras en el paciente crítico.
To contribute to the validation of the EMINA and EVAUCI scales for assessing the risk of pressure ulcers in the critical patient and compare their predictive capacity in this same context.
MethodProspective study from December 2012 until June 2013.
SettingPolyvalent intensive care unit of 14 beds in a reference hospital for two sanitary areas.
Patientspatients of 18 years of age or older and without pressure ulcers were included. They were followed until development of a pressure ulcer of grade I or greater, medical discharge, death or 30 days.
Main variablespresence of ulcers, daily score of the risk of developing pressure ulcers through EMINA and EVARUCI evaluation.
The validity of both scales was calculated using sensitivity, specificity, and positive and negative predictive value. The level of significance was P≤0.05.
ResultsA total of 189 patients were evaluated. 67.2% were male with a mean age of 59.4 (DE: 16,8) years old, 53 (28%) developed pressure ulcers, being the incidence rate of 41 ulcers per 1000 admission days. The mean day of diagnosis was 7.7 days (DE: 4,4) and the most frequent area was the sacrum. The sensitivity and specificity for the mean of observations was 94.34 (IC95% 87.17-100) and 33.33 (IC95% 25.01-41.66) for the EMINA scale for a risk>10 and 92.45 (IC95% 84.40-100) and 42.96 (IC95% 34.24-51.68) for the EVARUCI scale for a risk of>11.
ConclusionsNo differences were found in predictive capacity of both scales. For sensitivities>90%the scales show to be insufficiently specific in the pressure ulcer risk detection in critical patients.
Actualmente, no hay dudas a la hora de considerar la prevención como el método más eficiente para abordar el problema de las úlceras por presión (UPP). El Grupo Nacional para el Estudio y Asesoramiento de Úlceras por Presión y heridas crónicas recomienda que entre esas medidas de prevención se incluya el uso de una escala de valoración del riesgo de desarrollar UPP validada. Para ello debe contar, al menos, con 2 estudios independientes de comprobación de la validez y fiabilidad interobservadores.
El estudio pretende aportar datos para la validación de criterio inicial de 2 escalas de ámbito nacional para su uso en cuidados intensivos.
Implicaciones del estudioDisponer de un instrumento de medida validado y adecuado para el paciente critico haría posible la optimización de recursos al aplicar las medidas preventivas a los pacientes en función del riesgo de desarrollar úlceras, en lugar de ofrecer estos cuidados a toda la población de críticos por igual de manera indiscriminada.
Del mismo modo, y dada la compleja evolución del paciente crítico, disponer del punto de corte adecuado para cada escala en distintos momentos permitiría extremar estas medidas puntualmente, respondiendo a necesidades concretas.
Se han identificado los puntos de corte óptimos para el riesgo de desarrollar úlceras en el paciente crítico; no obstante, ambas escalas son igual de sensibles y no permiten individualizar las medidas de prevención.
Las úlceras por presión (UPP) suponen un problema de salud que afecta a todos los niveles asistenciales y que adquiere una especial relevancia en las Unidades de Cuidados Intensivos (UCI), donde encontramos niveles de prevalencia e incidencia muy altos1. Según el 3.er Estudio nacional de prevalencia de UPP llevado a cabo en España en el año 2009, la prevalencia de UPP en las UCI ha aumentado considerablemente respecto al estudio anterior, realizado en el año 2005, pasando de una prevalencia del 13% a un 24%1,2. Podemos decir pues que estamos ante un problema de primer orden, creciente y que requiere además de soluciones urgentes.
Actualmente, no hay dudas a la hora de considerar la prevención como el método más eficiente para abordar el problema de las UPP2,3. Recientemente, en nuestro país se han producido grandes cambios en este sentido. En marzo del 2012, la Sociedad Española de Calidad Asistencial elaboró un documento con el objetivo de proponer un conjunto de indicadores para monitorizar e impulsar la mejora continua de la calidad en los hospitales de agudos4. Entre ellos se encuentra la valoración del riesgo de desarrollar UPP (indicador IH-45) mediante el uso de una escala. El Grupo Nacional para el Estudio y Asesoramiento de Úlceras por Presión y Heridas Crónicas (GNEAUPP) recomienda que esta escala esté validada5. Para ello debe contar, al menos, con 2 estudios independientes de comprobación de la validez y fiabilidad interobservadores5.
En la actualidad, solo 7 escalas han sido validadas para su uso en UCI6. Tres de ellas son escalas específicas del paciente crítico (Cubbin-Jackson, Norton Mod. Bienstein y Jackson-Cubbin) y 4 generalistas (Norton, Waterlow, Braden y Braden Mod. Song-Choi).
En el Servicio de Medicina Intensiva del Hospital Universitari de Tarragona Joan XXIII, al igual que en el resto de los hospitales del Institut Català de la Salud, se utiliza la escala EMINA7. Se trata de una escala desarrollada en nuestro país y validada para ser utilizada en contexto de agudos y larga estancia, aunque hasta el momento no ha sido validada para su uso en pacientes críticos. A este respecto se admite la existencia de limitaciones a la hora de utilizar escalas en poblaciones para las cuales no han sido validadas8.
Entre las escalas específicas, algunas de ellas cuentan con un único estudio de validez, con lo cual se consideran parcialmente validadas5. En esta circunstancia se encuentra la escala EVARUCI, la única escala de valoración del riesgo de desarrollar úlceras por presión (EVRUPP) específica para pacientes críticos creada en el contexto español9.
La fiabilidad de ambas escalas, EMINA y EVARUCI, ha sido probada con anterioridad en distintas publicaciones científicas de ámbito nacional7,10.
A pesar de los numerosos estudios publicados, todavía existen dudas sobre el tipo de escala a utilizar, si las específicas, que se basan en factores de riesgo propios del paciente crítico, o las generalistas, aplicables en los distintos contextos asistenciales6. Ante este dilema, y puesto que el GNEAUPP recomienda el uso de escalas validadas, el objetivo de este estudio fue contribuir a la validación de las escalas EMINA y EVARUCI en el paciente crítico para posteriormente comparar su capacidad predictiva en este mismo contexto.
MétodoDiseño: observacional, correlacional, prospectivo.
Selección de las unidades de estudio: se realizó un muestreo por conveniencias o intencional. La población accesible fueron todos los pacientes ingresados en la UCI de adultos del Hospital Universitari de Tarragona Joan XXIII entre el 1 de diciembre del 2012 y el 30 de junio del 2013, fecha en la que completó el tamaño muestral.
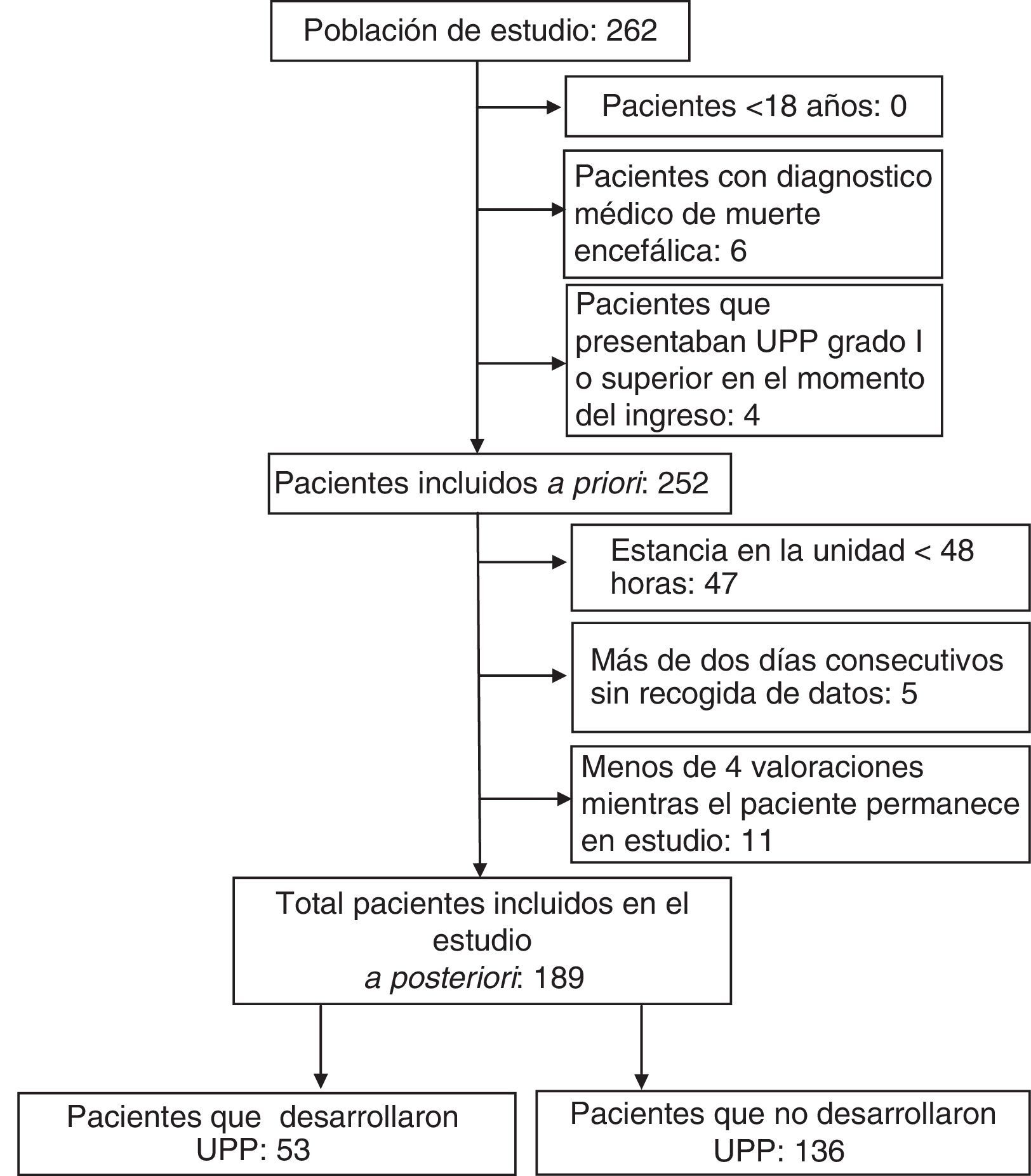
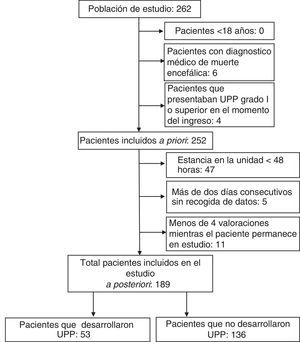
Sujetos: se incluyó a todos los pacientes mayores de edad que no presentaban UPP en el momento del ingreso. Se excluyeron, a priori, aquellos cuyo diagnóstico médico al ingreso fue de muerte encefálica. Los criterios de exclusión aplicados a posteriori fueron: menos de 2 días de estancia; menos de 4 valoraciones durante la permanencia del paciente en estudio y/o más de 2 días consecutivos sin recoger datos. Los pacientes permanecieron en el estudio hasta que desarrollaron una UPP categoría i o superior fueron defunción fueron dados de alta o su estancia en la unidad superó los 30 días.
Tamaño de la muestra: se trata de una UCI con aproximadamente 1.000 ingresos anuales. Sabiendo que la prevalencia media de los 2 últimos estudios elaborados por el GNEAUPP para UCI fue del 18,5% y aceptando un nivel de precisión del 5% y un nivel de confianza del 95%, el tamaño de la muestra necesario fue de 189 pacientes. No se sumó porcentaje de abandonos, puesto que si un paciente no completaba el estudio, se eliminaba y se seguía añadiendo pacientes hasta conseguir el tamaño muestral deseado.
Variables de análisis: la variable dependiente fue la presencia de UPP de categoría i o superior. Las variables independientes fueron: puntuación diaria de riesgo de desarrollar UPP (medido mediante las escalas EMINA y EVARUCI), índice de gravedad (medido mediante el APACHE II al ingreso), edad, sexo, procedencia, días en estudio, grupo diagnóstico y motivo de salida de estudio. Así mismo, y en el caso de presencia de UPP, se analizó el día de aparición de la misma, categoría y localización.
Para el análisis de la validez de las escalas se midieron la sensibilidad, la especificidad, la eficacia, el cociente de probabilidades (likelihood ratio) y el área bajo la curva Receiver Operating Characteristics (ROC). Para el análisis de la capacidad predictiva se calculó el riesgo relativo (RR), con su intervalo de confianza del 95%.
Métodos para la obtención de los datos: cada paciente fue evaluado diariamente, hasta su salida del estudio, por 2 enfermeras investigadoras. Una de ellas valoró el riesgo de desarrollar úlceras mediante la escala EMINA y la otra lo hizo mediante la EVARUCI, con un máximo de 30 min de diferencia entre las 2 valoraciones. El momento de la evaluación fue fruto del acuerdo previo de los observadores, sin que ninguno de ellos estuviera presente en la valoración del otro y sin comentar nunca ningún aspecto de la misma. De igual modo, se tuvo en cuenta no interferir en las actividades del equipo de enfermería. Si los pacientes ingresaban por la tarde-noche, se contabilizaba como primer día de valoración el día siguiente por la mañana.
En el caso de aparición de una UPP y para verificar la categoría de la misma, se contaba con la opinión de una segunda enfermera considerada experta por el servicio. El paciente pasaba a formar parte del grupo con UPP, en cuyo caso se recogían los datos relacionados (fecha aparición, categoría y localización).
De manera protocolizada, cada paciente fue valorado según la escala EMINA por la enfermera asistencial en el momento del ingreso, diariamente y siempre que se produjeron cambios significativos en el estado del paciente y en función de esta valoración se aplicaron las medidas preventivas necesarias.
Las enfermeras del grupo investigador participaron en reuniones de equipo con el fin de homogeneizar los criterios de lectura de los diferentes ítems de cada escala. Estos criterios eran los definidos por los propios autores de las escalas.
Para la recogida de datos se utilizaron los siguientes instrumentos:
- –
Escala APACHE II para valoración de índice de gravedad al ingreso11.
- –
Escala EVARUCI10 y EMINA7 para valoración de riesgo de aparición de UPP (anexo 1).
Para el cálculo de validez de ambas escalas se tomaron como referencia:
- –
La puntuación en el momento del ingreso, básica para establecer un riesgo inicial.
- –
La puntuación media de los 2 primeros días, que refleja el momento de máxima inestabilidad del paciente crítico.
- –
La media de las puntuaciones totales, por ser un punto de referencia en muchos estudios de esta índole y, por tanto, nos permitiría establecer comparaciones.
- –
El valor máximo de puntuación obtenido durante la permanencia del paciente en el estudio que permite captar las eventualidades que pudieran surgir durante la estancia del paciente en la Unidad.
El análisis descriptivo se ha realizado mediante media ± desviación estándar (DE) para variables continuas y mediante frecuencias absolutas y relativas para variables categóricas. Se calculó la tasa de incidencia de UPP (n.° pacientes que desarrollaron UPP/pacientes del estudio) y la tasa por días en riesgo (pacientes que desarrollaron UPP/ días en riesgo).
El estudio de factores relacionados con la aparición de UPP nosocomial se ha realizado mediante análisis de riesgos proporcionales de Cox, utilizando como variable dependiente la presencia de UPP.
La validez de ambas escalas se calculó mediante sensibilidad, especificidad, valor predictivo positivo y negativo.
Para la elección de los puntos de corte adecuados para el paciente crítico en ambas escalas se estableció una estrategia combinada analizando el balance entre la mejor validez y capacidad predictiva. Especialmente se consideró el análisis de la curva de ROC y el cálculo del área bajo la curva de ROC (AUC)12, y de igual modo se analizó el valor del RR con su intervalo de confianza.
Aspectos éticos: el proyecto cuenta con la aprobación del Comité Ético de Investigaciones Clínicas (CEIC) del Hospital Universitari de Tarragona Joan XXIII (CEIC 83/2012). Los datos fueron almacenados en una base del programa SPSS versión 19.0 que cumplía con los criterios de privacidad establecidos por la Ley orgánica 15/1999 de 13 de diciembre y de Protección de Datos de Carácter Personal.
ResultadosSe estudió a un total de 189 pacientes. La figura 1 representa el diagrama de flujo de la muestra. El 67,2% de los pacientes incluidos en el estudio eran hombres, con una edad media ± DE de 59,4 ± 16,8 años y un APACHE II al ingreso de 18,7 ± 10,4). En el 33,3% de los casos el paciente procedía del Servicio de Urgencias y su diagnóstico al ingreso indicaba una patología médica en el 45,5% de los casos. La valoración media de riesgo durante el seguimiento fue de 10,6 ± 1,8) según la escala EMINA y de 12,1 ± 3,3 según EVARUCI. Los pacientes permanecieron en estudio una media de 7 ± 5,1 días y el principal motivo de salida fue recibir el alta de la UCI (28%).
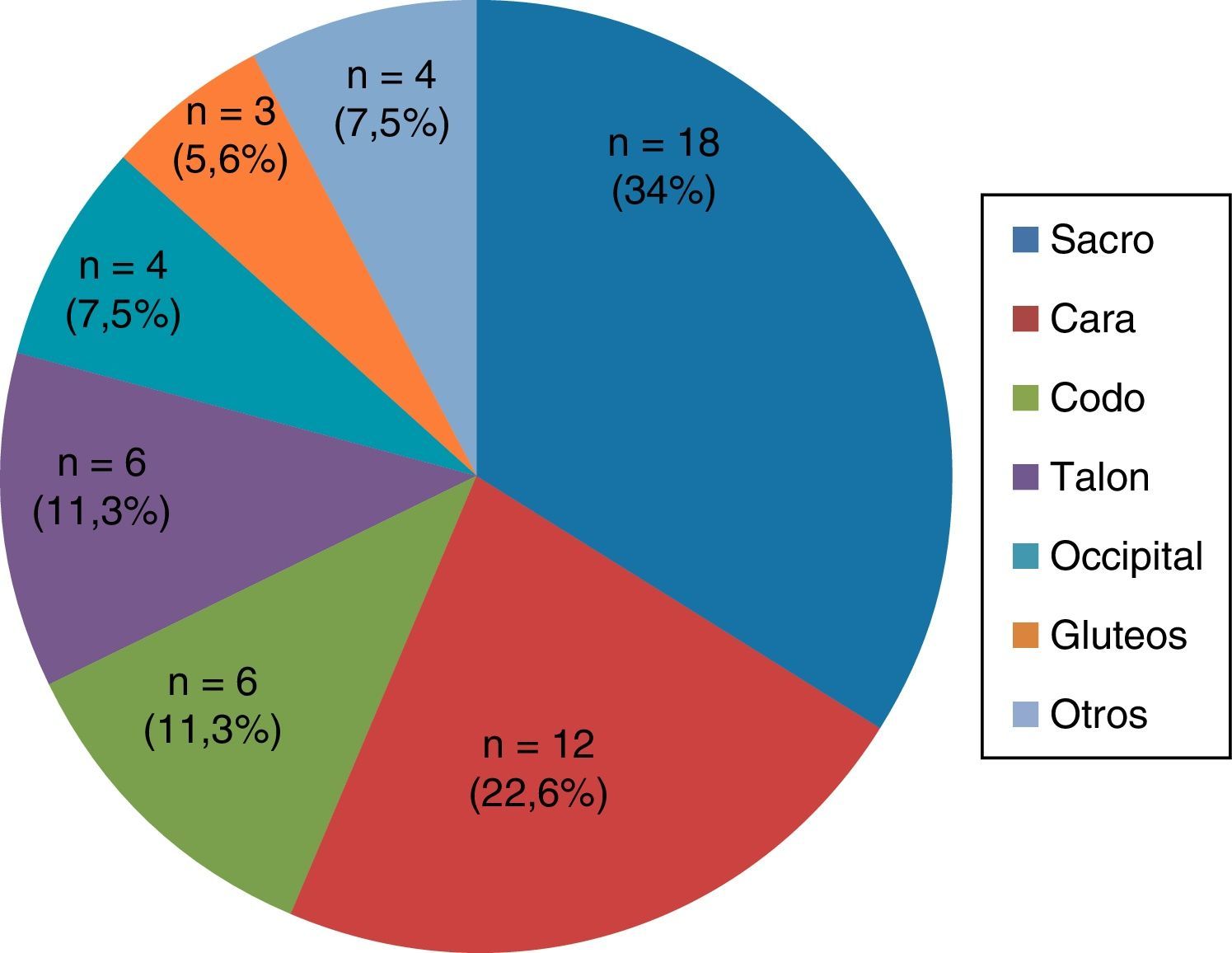
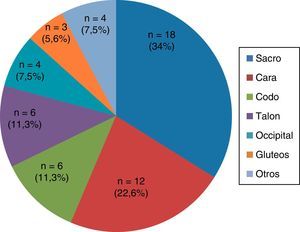
Del total de pacientes incluidos, 53 (28%) desarrollaron UPP, siendo la tasa de incidencia de 41 UPP por cada 1.000 días de ingreso. El 48,1% eran UPP en estadio i, el 50% en estadio ii y el 1,9% en estadio iii. El día medio de aparición de las UPP fue de 7,7 ± 4,4 días. Las localizaciones más frecuentes de las UPP fueron el sacro, seguido de la cara (el nombre de cara englobó las UPP localizadas en boca, nariz y orejas), talón y codos en la misma proporción (fig. 2).
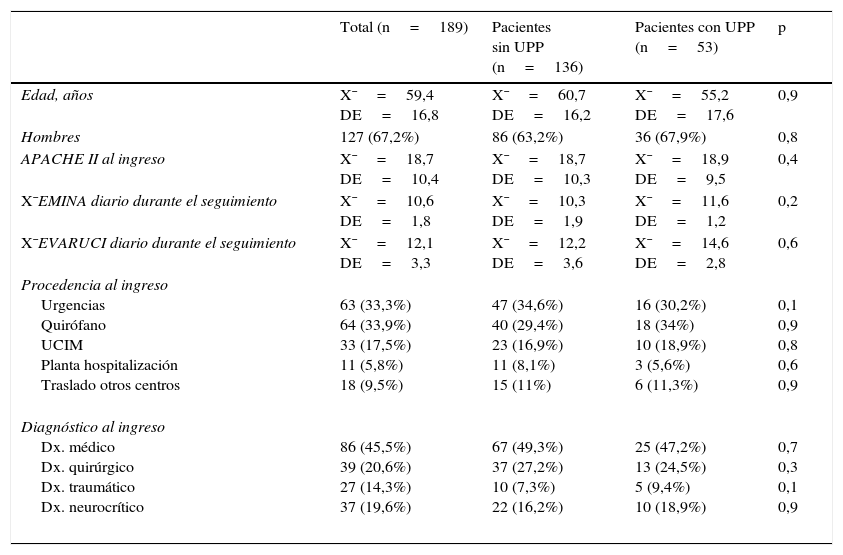
No se observó relación estadísticamente significativa entre las variables independientes analizadas y la aparición o no de lesiones (p ≥ 0,05). Los resultados de esta comparación se muestran en la tabla 1.
Comparación entre variables analizadas y aparición o no de úlceras por presión
| Total (n=189) | Pacientes sin UPP (n=136) | Pacientes con UPP (n=53) | p | |
|---|---|---|---|---|
| Edad, años | X¯=59,4 DE=16,8 | X¯=60,7 DE=16,2 | X¯=55,2 DE=17,6 | 0,9 |
| Hombres | 127 (67,2%) | 86 (63,2%) | 36 (67,9%) | 0,8 |
| APACHE II al ingreso | X¯=18,7 DE=10,4 | X¯=18,7 DE=10,3 | X¯=18,9 DE=9,5 | 0,4 |
| X¯EMINA diario durante el seguimiento | X¯=10,6 DE=1,8 | X¯=10,3 DE=1,9 | X¯=11,6 DE=1,2 | 0,2 |
| X¯EVARUCI diario durante el seguimiento | X¯=12,1 DE=3,3 | X¯=12,2 DE=3,6 | X¯=14,6 DE=2,8 | 0,6 |
| Procedencia al ingreso Urgencias Quirófano UCIM Planta hospitalización Traslado otros centros | 63 (33,3%) 64 (33,9%) 33 (17,5%) 11 (5,8%) 18 (9,5%) | 47 (34,6%) 40 (29,4%) 23 (16,9%) 11 (8,1%) 15 (11%) | 16 (30,2%) 18 (34%) 10 (18,9%) 3 (5,6%) 6 (11,3%) | 0,1 0,9 0,8 0,6 0,9 |
| Diagnóstico al ingreso Dx. médico Dx. quirúrgico Dx. traumático Dx. neurocrítico | 86 (45,5%) 39 (20,6%) 27 (14,3%) 37 (19,6%) | 67 (49,3%) 37 (27,2%) 10 (7,3%) 22 (16,2%) | 25 (47,2%) 13 (24,5%) 5 (9,4%) 10 (18,9%) | 0,7 0,3 0,1 0,9 |
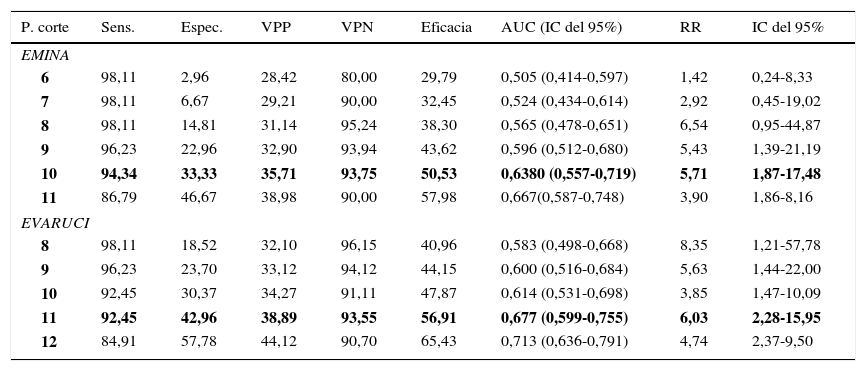
En la tabla 2 se muestran los parámetros de validez y capacidad predictiva en los diferentes puntos de corte de las escalas EMINA y EVARUCI para la media de las puntuaciones totales de los pacientes. En el caso de la escala EMINA, el punto que ofrece mejor balance de validez y capacidad predictiva es 10, puesto que mantiene elevada sensibilidad, así como una eficacia mayor al 50% y el mejor valor de RR.
Parámetros de validez y capacidad predictiva de las escalas EMINA y EVARUCI para la media de las puntuaciones
| P. corte | Sens. | Espec. | VPP | VPN | Eficacia | AUC (IC del 95%) | RR | IC del 95% |
|---|---|---|---|---|---|---|---|---|
| EMINA | ||||||||
| 6 | 98,11 | 2,96 | 28,42 | 80,00 | 29,79 | 0,505 (0,414-0,597) | 1,42 | 0,24-8,33 |
| 7 | 98,11 | 6,67 | 29,21 | 90,00 | 32,45 | 0,524 (0,434-0,614) | 2,92 | 0,45-19,02 |
| 8 | 98,11 | 14,81 | 31,14 | 95,24 | 38,30 | 0,565 (0,478-0,651) | 6,54 | 0,95-44,87 |
| 9 | 96,23 | 22,96 | 32,90 | 93,94 | 43,62 | 0,596 (0,512-0,680) | 5,43 | 1,39-21,19 |
| 10 | 94,34 | 33,33 | 35,71 | 93,75 | 50,53 | 0,6380 (0,557-0,719) | 5,71 | 1,87-17,48 |
| 11 | 86,79 | 46,67 | 38,98 | 90,00 | 57,98 | 0,667(0,587-0,748) | 3,90 | 1,86-8,16 |
| EVARUCI | ||||||||
| 8 | 98,11 | 18,52 | 32,10 | 96,15 | 40,96 | 0,583 (0,498-0,668) | 8,35 | 1,21-57,78 |
| 9 | 96,23 | 23,70 | 33,12 | 94,12 | 44,15 | 0,600 (0,516-0,684) | 5,63 | 1,44-22,00 |
| 10 | 92,45 | 30,37 | 34,27 | 91,11 | 47,87 | 0,614 (0,531-0,698) | 3,85 | 1,47-10,09 |
| 11 | 92,45 | 42,96 | 38,89 | 93,55 | 56,91 | 0,677 (0,599-0,755) | 6,03 | 2,28-15,95 |
| 12 | 84,91 | 57,78 | 44,12 | 90,70 | 65,43 | 0,713 (0,636-0,791) | 4,74 | 2,37-9,50 |
AUC: área bajo la curva ROC; Eficacia: clasificados correctamente; Espec.: especificidad; IC del 95%: intervalo de confianza del 95%; P. corte: punto de corte; RR: riesgo relativo; Sens.: sensibilidad; VPN: valor predictivo negativo; VPP: valor predictivo positivo.
En negrita: Puntos de corte en el que las escalas presentan los mejores balances de sensibilidad y eficacia, así como la mayor capacidad predictiva.
Por lo que respecta a la escala EVARUCI, es el punto de corte 11 el que presenta los mejores balances de sensibilidad y eficacia, así como la mayor capacidad predictiva con un RR superior a 6.
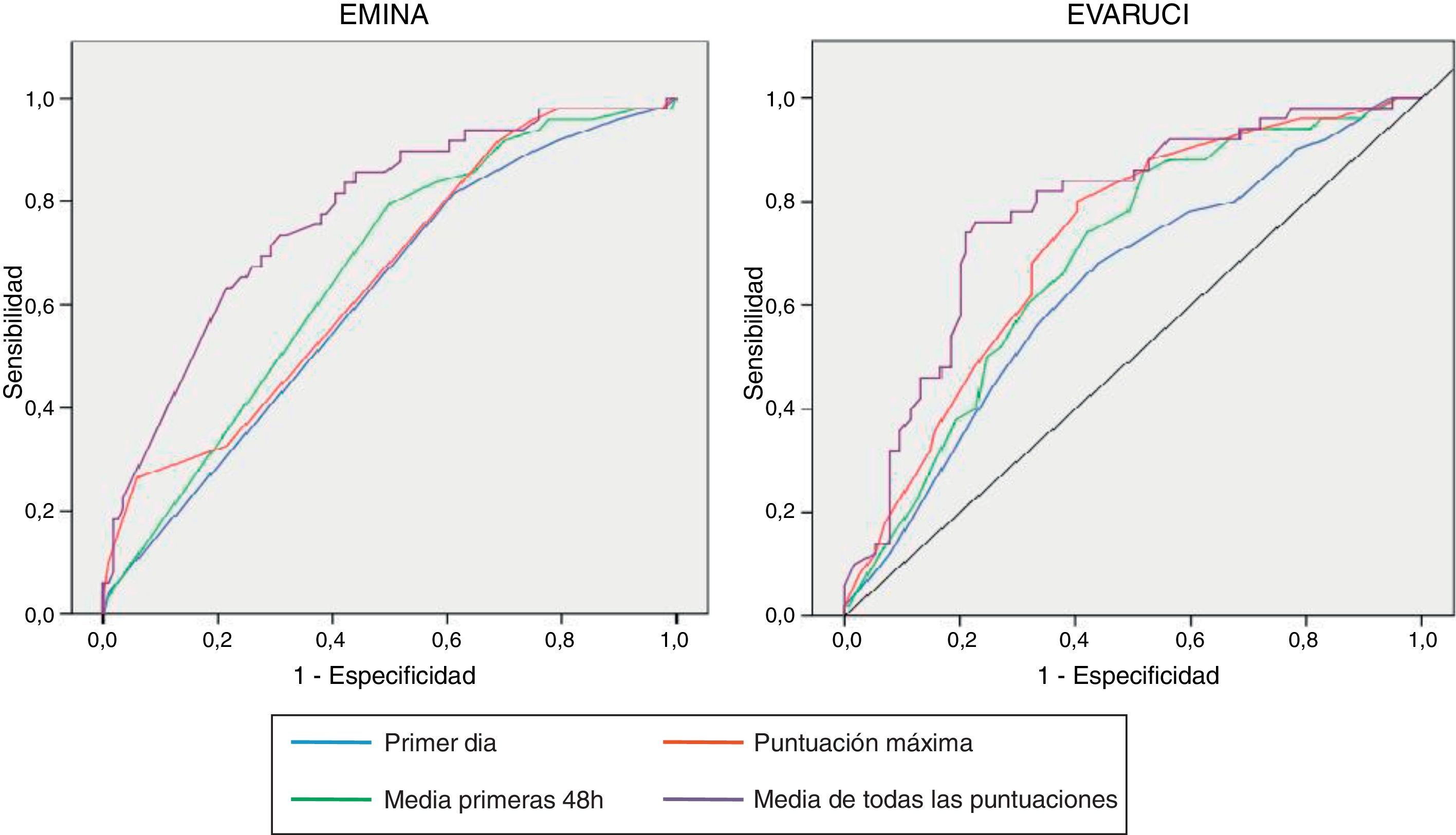
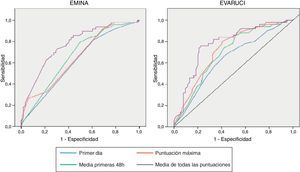
En la figura 3 se presentan las diferentes áreas bajo la curva de ROC (AUC) obtenidas para cada una de las escalas. El AUC representativa de la media de todas las puntuaciones es la que sugiere una mayor capacidad discriminativa para diferenciar los pacientes con riesgo de aquellos que no lo tienen.
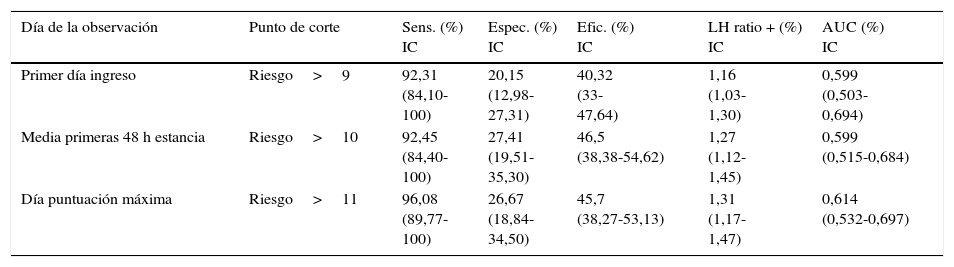
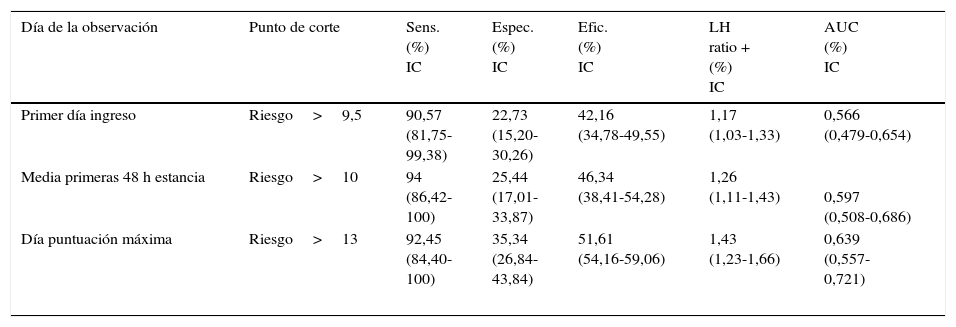
Finalmente, en las tablas 3 y 4 se muestran correlativamente los parámetros de validez y capacidad predictiva de las escalas EMINA y EVARUCI según los distintos momentos de valoración del riesgo tomados como referencia para este estudio. Como se puede apreciar, ambas escalas permanecen estables en los distintos momentos con puntuaciones de alto riesgo.
Validez de la escala EMINA según tipo de valoración elegida
| Día de la observación | Punto de corte | Sens. (%) IC | Espec. (%) IC | Efic. (%) IC | LH ratio + (%) IC | AUC (%) IC |
|---|---|---|---|---|---|---|
| Primer día ingreso | Riesgo>9 | 92,31 (84,10- 100) | 20,15 (12,98- 27,31) | 40,32 (33- 47,64) | 1,16 (1,03- 1,30) | 0,599 (0,503- 0,694) |
| Media primeras 48 h estancia | Riesgo>10 | 92,45 (84,40- 100) | 27,41 (19,51- 35,30) | 46,5 (38,38-54,62) | 1,27 (1,12- 1,45) | 0,599 (0,515-0,684) |
| Día puntuación máxima | Riesgo>11 | 96,08 (89,77- 100) | 26,67 (18,84- 34,50) | 45,7 (38,27-53,13) | 1,31 (1,17- 1,47) | 0,614 (0,532-0,697) |
AUC: área bajo la curva ROC; Efic.: eficacia (clasificados correctamente); Espec.: especificidad; IC: intervalo de confianza; LH ratio +: likelihood ratio positivo (proporción entre verdaderos positivos y falsos positivos); Sens.: sensibilidad.
Validez de la escala EVARUCI según tipo de valoración elegida
| Día de la observación | Punto de corte | Sens. (%) IC | Espec. (%) IC | Efic. (%) IC | LH ratio + (%) IC | AUC (%) IC |
|---|---|---|---|---|---|---|
| Primer día ingreso | Riesgo>9,5 | 90,57 (81,75- 99,38) | 22,73 (15,20- 30,26) | 42,16 (34,78-49,55) | 1,17 (1,03-1,33) | 0,566 (0,479-0,654) |
| Media primeras 48 h estancia | Riesgo>10 | 94 (86,42- 100) | 25,44 (17,01- 33,87) | 46,34 (38,41-54,28) | 1,26 (1,11-1,43) | 0,597 (0,508-0,686) |
| Día puntuación máxima | Riesgo>13 | 92,45 (84,40- 100) | 35,34 (26,84- 43,84) | 51,61 (54,16-59,06) | 1,43 (1,23-1,66) | 0,639 (0,557- 0,721) |
AUC: área bajo la curva ROC; Efic.: eficacia (clasificados correctamente); Espec.: especificidad; IC: intervalo de confianza; LH ratio +: likelihood ratio positivo (proporción entre verdaderos positivos y falsos positivos); Sens.: sensibilidad.
La tasa de incidencia de UPP detectada en este estudio es similar a la hallada por otros autores6,13,14, teniendo en cuenta que estas cifras de las que informan varían enormemente y se mueven en intervalos muy amplios, desde el 5,2 hasta el 45%.
Según el último estudio nacional de prevalencia realizado en nuestro país, solo el 24,5% de las UPP se detectan en categoría i2. La rigurosa monitorización de todas las UPP que se llevó a cabo en nuestra Unidad permitió que casi la mitad de las lesiones se detectaran en estadios iniciales y de esta manera poder impedir su evolución a categorías superiores.
El 22% de las UPP se localizaron en boca, nariz y orejas. La aparición de este tipo de lesiones se asocia habitualmente a la utilización de dispositivos empleados para el tratamiento del paciente crítico (tubo endotraqueal, sonda nasogástrica...) y se consideran en su mayoría iatrogénicas y, por tanto, las menos «justificables» en el ejercicio de nuestra profesión. Se hace necesario incidir en reforzar su prevención con programas específicos y que se impartan de manera continuada, puesto que los niveles de aprendizaje adquiridos tras programas de formación retornan a niveles de conocimiento iniciales si no se mantienen en el tiempo15,16.
En este estudio ninguna de las variables independientes analizadas se relacionó estadísticamente con la aparición o no de lesiones, incluido el índice de gravedad APACHE ii. En una revisión sistemática sobre factores de riesgo llevada a cabo por Coleman et al.17, en el año 2013, tampoco se estableció una relación estadísticamente significativa entre la severidad de la enfermedad medida con distintos indicadores y la aparición de UPP, al contrario que Almirall Solsona18, quien sí identificó la gravedad del paciente ingresado en UCI medida a través del índice APACHE iii como factor asociado a la aparición de UPP, por lo que podría ser interesante discernir si entre ambos indicadores (APACHE ii y iii) existen diferencias que justifiquen estos hallazgos.
Respecto a la validación de las escalas, tanto la curva ROC como los valores de validez y capacidad predictiva hallados indican que ambas tienen una capacidad discriminativa similar y se muestran, en los puntos de corte habituales, poco eficaces para la detección del riesgo de UPP en el paciente crítico, especialmente el punto de corte de la escala EMINA.
La comparación de nuestros resultados con los de otros estudios de validez previos resulta difícil dadas las diferencias existentes entre ellos, hecho que podría suponer una limitación. Fuentelsaz Gallego7 validó la escala EMINA en una población de hospitales de agudos, muy heterogénea, con estancias medias cortas y riesgo general bajo, mientras que Rodríguez et al.19 lo hicieron en un hospital de media estancia y con determinaciones del riesgo medidas únicamente al ingreso y semanalmente. En ambos casos, la prevalencia de UPP fue menor, hecho que tiene una importante influencia en los valores predictivos.
La escala EVARUCI, pese a tratarse de una escala específica del paciente crítico, se validó en una UCI donde las características de los pacientes atendidos difieren de la nuestra (incluye a pacientes coronarios y excluye a aquellos que requieren asistencia neuroquirúrgica)9. De la misma manera, el tamaño de la muestra (n=60) y el que se trate de un estudio no independiente podrían influir en las diferencias halladas; en cualquier caso, en nuestros pacientes el punto de corte más adecuado es 11 en lugar del 10 indicado por los autores.
De nuestros resultados se deduce que para que ambas escalas fueran operativas en el contexto de los cuidados críticos sería necesario modificar los puntos de corte. Si bien en el caso de la escala EVARUCI este puede ser asumible, en la escala EMINA el punto de corte indicado7 no sería adecuado porque clasifica como de alto riesgo a la gran mayoría de pacientes. El cambio del umbral de alto riesgo de 8 a 10 aumenta ligeramente la especificidad sin renunciar a sensibilidades superiores al 90%. Sensibilidades inferiores a este umbral no detectarían casos de riesgo que podrían acabar desarrollando una lesión de este tipo. El impacto tanto físico como emocional que supone la aparición de una UPP es demasiado elevado20. Permitirse su desarrollo supone un fracaso de las medidas preventivas aplicadas21 y hoy en día en nuestro país este hecho puede tener incluso repercusiones legales22.
Si revisamos los estudios de las EVRUPP validadas en su totalidad en el contexto del paciente crítico, solo las escalas de Norton y Song-Choi, ambas generalistas, informan de sensibilidades superiores al 90% en alguna de sus validaciones. El resto de las escalas presentan valores de sensibilidad cercanos al 85%. Según una revisión sistemática con metaanálisis publicada recientemente por García-Fernandez et al.6, existen datos más sólidos de validez de escalas generalistas (Braden o Waterlow) en el contexto de los pacientes críticos que de escalas específicas, lo que puede estar influido por la alta prevalencia de UPP en estas unidades.
Webster et al.23 indicaron que los pacientes que no pueden reposicionarse de forma independiente deben ser automáticamente considerados como de alto riesgo para el desarrollo de UPP. La situación de «inmovilidad» acompaña habitualmente al paciente crítico, a quien deben aplicarse medidas preventivas para evitar las UPP desde el momento de su ingreso, pero conocer el punto de corte a partir del cual el riesgo incrementa ayuda a identificar a aquellos pacientes a los cuales hay que intensificar estas medidas.
La alta prevalencia, mayor a la estimada en el momento del cálculo muestral, ha podido influir en los valores de los parámetros de validez obtenidos, especialmente en el caso de la escala EMINA, donde fue necesario elevar considerablemente el punto de corte que clasifica al paciente como de «alto riesgo». Pancorbo Hidalgo et al.24, en un metaanálisis de la efectividad de las escalas, ya apuntaban que la escala EMINA es la que presenta mayor eficacia cambiando el punto de corte para el paciente crítico, aunque es de las menos utilizadas (4,3%), por tanto, sería preciso completar la validación de esta escala con un tamaño muestral más amplio.
Implicaciones para la prácticaA pesar de que algunos autores todavía ponen en duda la eficacia de las escalas de valoración del riesgo de desarrollar UPP25,26, el uso de un instrumento de medida validado y adecuado para el paciente crítico haría posible la optimización de recursos al aplicar las medidas preventivas a los pacientes en función del riesgo de desarrollar úlceras en lugar de ofrecer estos cuidados a toda la población de críticos por igual, de manera indiscriminada. Del mismo modo, y dada la compleja evolución del paciente crítico, disponer del punto de corte adecuado en distintos momentos permitiría extremar estas medidas puntualmente respondiendo a necesidades concretas.
Los resultados de este estudio no nos permiten proponer un cambio en la escala de valoración de riesgo utilizada en nuestro servicio, pero sí nos invitan a seguir investigando en la búsqueda de la escala idónea para el paciente crítico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses
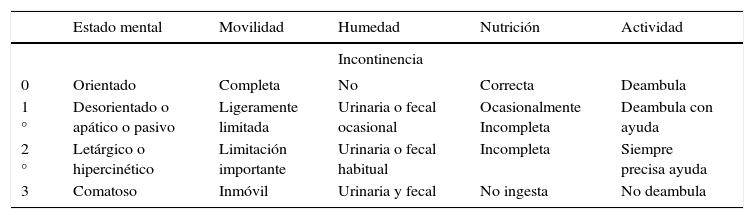
Escala para la valoración del riesgo de desarrollar ulceras por presión EMINA
| Estado mental | Movilidad | Humedad | Nutrición | Actividad | |
|---|---|---|---|---|---|
| Incontinencia | |||||
| 0 | Orientado | Completa | No | Correcta | Deambula |
| 1 ° | Desorientado o apático o pasivo | Ligeramente limitada | Urinaria o fecal ocasional | Ocasionalmente Incompleta | Deambula con ayuda |
| 2 ° | Letárgico o hipercinético | Limitación importante | Urinaria o fecal habitual | Incompleta | Siempre precisa ayuda |
| 3 | Comatoso | Inmóvil | Urinaria y fecal | No ingesta | No deambula |
Sin riesgo: 0 puntos; bajo riesgo: 1 a 3 puntos; medio riesgo: 4 a 7 puntos; alto riesgo: 8 a 15 puntos.
| Puntos | Conciencia | Hemodinámica | Respiratorio | Movilidad | Puntos | Otros |
|---|---|---|---|---|---|---|
| 1 | Consciente | Sin soporte | Con baja necesidad de O2 | Independiente | 1 | Temp> 38° C |
| 2 | Colaborador | Con expansión | Con alta necesidad de O2 | Dependiente pero móvil | 1 | Sat. de O2 < 90% |
| 3 | Reactivo | Con dopamina o dobutamina | Con soporte respiratorio | Escasa movilidad | 1 | PA s < 100 mmHg |
| 4 | Arreactivo | Con adrenalina o noradrenalina | Con ventilación mecánica invasiva | Inmóvil | 1 | Estado de la piel |
| 1 | Paciente en prono |
Añadiremos a la puntuación total 0,5 puntos por cada semana de estancia en la Unidad de Cuidados Intensivos del paciente, hasta un máximo de 2.
Puntuación mínima de la escala: 4 puntos; mínimo riesgo.
Puntuación máxima de la escala: 23 puntos; máximo riesgo.