El ambiente sanitario actual y, especialmente, las UCI, sen un medio complejo, altamente tecnificado y multidisciplinar, con interacciones entre los profesionales sanitarios y los usuarios, en los que puede haber errores a distinto nivel. Nuestro objetivo fue valorar la percepción de seguridad del paciente en nuestra unidad al terminar la tercera ola de la pandemia de COVID-19, con la intención de llevar a cabo acciones de mejora posteriores.
MétodosEstudio observacional, transversal y descriptivo. La percepción sobre la cultura de seguridad se estimó mediante el cuestionario HSOPS traducido al castellano. Algunas preguntas se plantearon en sentido positivo y otras en sentido negativo. También se calificó la respuesta como positiva, negativa o neutra. Se compararon visualmente, no de forma matemática, nuestros hallazgos con los encontrados en el estudio nacional previo «Análisis de la cultura sobre seguridad del paciente en el ámbito hospitalario del Sistema Nacional de Salud español» publicado en 2009. Se realizó un análisis de subgrupos en función del grupo profesional y de la antigüedad como sanitario. Se emplearon las pruebas t de Student, χ? y ANOVA.
ResultadosRespondieron al cuestionario 62 profesionales, el 73,90% del total. La mediana del tiempo de trabajo en UCI fue 2 años (rango intercuartil 2-4,5 años). La calificación del grado de seguridad fue 8,06 (DE 1,16). La mayoría (91,20%) no había notificado ningún evento adverso en el último año. Un 30,90% había recibido formación en seguridad de paciente recientemente. Las dimensiones consideradas como debilidad fueron la 9 («Dotación del personal», con 27,57% de respuestas positivas) y la 10 («Apoyo de la gerencia del hospital en la seguridad», con 17,64% de respuestas positivas). Las dimensiones consideradas como fortalezas fueron 3 («Expectativa de acciones por parte de dirección o supervisión del servicio») con un 85,29% de respuestas positivas y 5 («Trabajo en equipo») con el 95,58% de respuestas positivas. Los valores del índice α de Cronbach indican una consistencia interna adecuada del cuestionario. En general, nuestros datos son más positivos que los recogidos en la encuesta nacional de 2011, aunque las 2 dimensiones consideradas debilidades ya lo eran en el trabajo previo.
ConclusionesLa percepción de seguridad del paciente en la UCI de nuestro hospital tras finalizar la tercera oleada de la pandemia de COVID-19 era adecuada, con estimaciones más positivas que las del estudio nacional sobre cultura de seguridad hospitalaria realizado en 2009. La búsqueda constante de la seguridad del paciente debería priorizar su actividad en las 2 dimensiones consideradas debilidades: la Dotación de personal y el Apoyo de la gerencia del hospital en todo lo relacionado con la seguridad del paciente.
Current healthcare settings and ICUs especially are complex, highly technical, and multidisciplinary, with interactions between healthcare professionals and users, in which there may be errors at different levels. Our objective was to assess the perception of patient safety in our unit at the end of the third wave of the COVID pandemic, with the intention of conducting subsequent improvement actions.
MethodsObservational, cross-sectional, and descriptive study. The perception of Safety Culture was estimated using the HSOPS questionnaire translated into Spanish. Some questions were posed in a positive sense, and others in a negative sense. The response was also rated as positive, negative, or neutral. Our findings were compared visually, not mathematically, with those found in the previous national study «Analysis of the culture on patient safety in the hospital setting of the Spanish National Health System» published in 2009. A subgroup analysis was performed according to professional group and seniority as a health worker. The Student's t, χ? and ANOVA tests were used.
ResultsSixty-two professionals responded to the questionnaire, 73.90% of the total. The median time working in ICU 2 years (interquartile range 2-4.5 years). The rating for the degree of safety was 8.06 (SD 1.16). The majority (91.20%) had not reported any adverse event in the last year. A total of 30.90% had recently received patient safety training. The dimensions considered as weaknesses were 9 («Staffing», with 27.57% of positive responses) and 10 (“Support of the hospital management in safety”, with 17.64% of positive responses). The dimensions considered as strengths were 3 («Expectation of actions by management / supervision of the service») with 85.29% of positive responses, and 5 («Teamwork») with 95.58% of positive responses. The Cronbach's alpha index values suggest that the questionnaire has adequate internal consistency. In general, our data are more positive than those collected in the 2011 national survey, although the 2 dimensions considered weaknesses were already considered such in the previous work.
ConclusionsThe perception of patient safety in the ICU of our hospital after the end of the third wave of the COVID pandemic is adequate, with a more positive rating than that of the national study on safety culture at the hospital level carried out in 2009. The constant quest for patient safety should prioritize activity in the 2 dimensions considered weaknesses: staffing, and support from hospital management in everything related to patient safety.
Una adecuada cultura de seguridad del paciente es necesaria para evitar que aparezcan eventos adversos. Su valoración permitirá identificar las debilidades del sistema sanitario y llevar a cabo acciones de mejora para prevenir nuevos eventos adversos.
¿Qué se aporta?Es el primer estudio de valoración de la seguridad del paciente en una UCI tras la tercera oleada de la pandemia de COVID-19. Se percibe una cultura de seguridad adecuada y que la dotación de personal y el apoyo de la gerencia son mejorables.
¿Implicaciones del estudio?Dentro del trabajo constante con el enfermo crítico, y tras pasar el tsunami de la pandemia de COVID-19, debemos promover la cultura de seguridad, mejorar la dotación del personal y también el apoyo de la gerencia en la promoción de la seguridad.
El ambiente sanitario actual (y, en especial, las unidades de cuidados intensivos [UCI]) es un medio complejo, altamente tecnificado y multidisciplinar, con numerosas interacciones entre los profesionales sanitarios y los usuarios, en los que puede haber errores a distinto nivel.
En 1999 el Instituto de Medicina de EE.UU. publicó el libro To err is human: building a safer health system y, tras ello, la seguridad del paciente (SP) adquirió una dimensión global, por lo que los estados y diferentes organismos se vieron obligados a tomar medidas en este ámbito. En nuestro país, la SP se potenció con la estrategia n.° 8 del Plan de Calidad para el Sistema Sanitario de Salud que se viene desarrollando desde 2005 y, más recientemente, en enero de 2020, se rediseñó el marco legal y fue aprobada la Ley de Seguridad del Paciente en el Congreso1.
Los sistemas sanitarios modernos, en búsqueda de la mejora constante o de la excelencia, centran su atención en la calidad asistencial. Si bien es un término con múltiples acepciones y matices, la OMS la define como «el nivel de realización de objetivos intrínsecos para mejorar la salud por los sistemas sanitarios y de receptividad a las expectativas legítimas de la población»2.
Se podría definir la SP como el descenso del riesgo de daño asociado a la atención sanitaria hasta un mínimo considerado aceptable; o el intento consciente de evitar lesiones al paciente causadas por la asistencia sanitaria, que es uno de los componentes principales de la calidad asistencial3. Los profesionales debemos promover prácticas seguras para eliminar, reducir o suavizar estos eventos adversos (EA) o sus consecuencias3.
Según el estudio SYREC (2007)4, todos los enfermos críticos están expuestos a errores, hasta 2 errores por enfermo y día, considerando que un 20% de ellos podría experimentar un EA grave. Teniendo en cuenta que en las UCI se realiza una media de 178 intervenciones por usuario al día, según el estudio de Donchin, el riesgo aumenta por cada día de estancia5.
Así pues, la prevención de los EA tiene una triple finalidad: disminuir el riesgo de que aparezcan, abordarlos precozmente para disminuir su evolución y mitigar las consecuencias y, por último, evitar su reaparición y reducir su impacto4. Para ello, se introdujeron medidas específicas: lavado de manos, notificación de incidentes («Estudio nacional de eventos adversos asociados a la hospitalización», ENEAS), lista de comprobación en las rutinas de trabajo, uso de bombas de infusión inteligentes, órdenes de tratamiento informatizadas, paquetes de medidas orientadas a disminuir la infección nosocomial (Neumonía Zero, Bacteriemia Zero, Resistencia Zero, ITU Zero). Con todo ello, se logró una reducción notable de las complicaciones asociadas a estancias largas en UCI6.
El objetivo de nuestro trabajo fue valorar la percepción de SP en nuestra unidad, con sus fortalezas y sus debilidades, al terminar la tercera ola de la pandemia de COVID-19, un momento crítico de sacudida de los cimientos de nuestro sistema sanitario. La finalidad fue detectar áreas de mejora en los conocimientos relacionados con la SP y evaluar actitudes y percepciones sobre la cultura de SP y la calidad asistencial, con la intención proactiva de llevar a cabo acciones posteriores de mejora. Los objetivos secundarios fueron comparar los resultados de nuestro trabajo con los del estudio nacional de 20097, multicéntrico y realizado en varios servicios hospitalarios, y describir en nuestra muestra la relación de la percepción de la cultura de SP con variables sociodemográficas de los encuestados.
MétodoSe llevó a cabo un estudio observacional transversal descriptivo, realizado por una muestra de conveniencia de la UCI de un hospital de segundo nivel. Los profesionales a los que se dirigió la encuesta fueron profesionales enfermeros, auxiliares en cuidados de enfermería (TCAE), personal celador, personal de limpieza y profesionales de la medicina. El criterio de inclusión del profesional en el estudio fue haber trabajado en nuestra UCI tras la tercera oleada de la pandemia de COVID-19 (meses de abril y mayo de 2021). El criterio de exclusión fue que hubieran estado trabajando menos de un mes.
La percepción sobre cultura de SP se estimó mediante el cuestionario Hospital Survey on Patient Safety Culture (HSOPS)8 desarrollado por la Agency for Healthcare Research and Quality y traducida al castellano9. Se trata de un cuestionario semiestructurado, con las propiedades psicométricas (fiabilidad, validez y baremación) adecuadas para dar información válida sobre la población a estudio. Consta de 42 preguntas relativas al clima de seguridad agrupadas en 12 dimensiones. Esas preguntas sobre percepción de los profesionales tienen 5 opciones de respuesta en una escala de tipo Likert: de 1 (muy en desacuerdo o nunca) a 5 (muy de acuerdo o siempre). Algunas preguntas están formuladas en sentido positivo y otras en sentido negativo.
Por ejemplo, la pregunta 40, «se notifican los errores que son descubiertos y corregidos antes de afectar al paciente» es algo deseable para nuestra cultura de seguridad, por lo que las respuestas adecuadas o positivas son «casi siempre»/«siempre» y «de acuerdo»/«muy de acuerdo». Las respuestas negativas o inadecuadas para esta pregunta serían «casi nunca»/«nunca» y «en desacuerdo»/«muy en desacuerdo». Y las respuestas intermedias o neutras serían «a veces» e «indiferente».
En cambio, la pregunta 17 «en esta unidad hay problemas relacionados con la seguridad del paciente» está formulada en sentido negativo. Quiere decir que el elemento descrito no es deseable para una cultura de seguridad adecuada. Las respuestas «casi siempre»/«siempre» y «de acuerdo»/«muy de acuerdo» serían en este caso inadecuadas o negativas. Las respuestas «casi nunca»/«nunca» y «en desacuerdo»/«muy en desacuerdo» serían adecuadas o positivas. Y los enunciados de las respuestas intermedias o neutras serían también «a veces» o «indiferente».
Las 12 dimensiones de la cultura de seguridad exploradas en el cuestionario, agrupadas en 3 grupos de preguntas, son:
Grupo 1. Resultados de la cultura de seguridad, a nivel global. Incluye:
- -
Dimensión 1 «Frecuencia de eventos adversos notificados» (preguntas 40, 41 y 42).
- -
Dimensión 2 «Percepción de seguridad» (preguntas 10, 15, 17 y 18).
Grupo 2. Dimensiones de la cultura de seguridad a nivel de la unidad o servicio. Incluye:
- -
Dimensión 3 «Expectativas de acciones por dirección o supervisión que favorecen la SP» (referido a jefatura médica o supervisión de enfermería de la UCI; preguntas 19, 20, 21 y 22).
- -
Dimensión 4 «Aprendizaje organizacional o mejora continua» (preguntas 6, 9 y 13).
- -
Dimensión 5 «Trabajo en equipo dentro del servicio» (preguntas 1, 3, 4 y 11).
- -
Dimensión 6 «Franqueza en la comunicación» (preguntas 35, 37 y 39).
- -
Dimensión 7 «Feed-back y comunicación sobre errores» (preguntas 34, 36 y 38).
- -
Dimensión 8 «Respuesta no punitiva a los errores» (preguntas 8, 12 y 16).
- -
Dimensión 9 «Dotación de personal» (preguntas 2, 5, 7 y 14).
- -
Dimensión 10 «Apoyo de la gerencia del hospital en seguridad del paciente» (preguntas 23, 30 y 31).
Grupo 3. Dimensiones de la cultura de seguridad a nivel de todo el hospital. Incluye:
- -
Dimensión 11 «Trabajo en equipo entre unidades» (preguntas 24, 26, 28 y 32).
- -
Dimensión 12 «Problemas en el cambio de turno y transición entre servicios» (preguntas 25, 27, 29 y 33).
De forma similar a la traducción al castellano del cuestionario HSOPS9, se incluyeron otras cuestiones:
- -
Un par de preguntas iniciales, antes del cuestionario HSOPS, sobre sexo y grupo profesional.
- -
Una pregunta de percepción global de la cultura de SP o de clima de seguridad percibido.
- -
Varias preguntas sobre características sociolaborales de los profesionales: en qué año empezó a trabajar en su actual profesión, en el hospital actual, en nuestra UCI; cuántas horas de trabajo a la semana
- -
Una pregunta sobre frecuencia de notificación de EA en el último año.
- -
Una pregunta sobre si mantiene contacto directo con pacientes.
- -
Otras 8 preguntas (desde la 53 a la 61) relativas a prácticas habituales del trabajo que indican la cultura de calidad: trabajo con órdenes verbales, realizar informes de historia clínica, cambios de medicación, información diagnóstica, petición de consentimiento informado y valorar preferencias de tratamiento en pacientes probablemente terminales.
- -
Una pregunta referente a si ha recibido formación recientemente sobre SP.
Para garantizar la confidencialidad de los datos, se habilitó un cuestionario en línea (enlace https://docs.google.com/forms/d/14hLw0SDAXStjJVKVUFSAKfcLJr4hnOy8TatLlkMZQP4/edit). Se recogieron respuestas durante el periodo del 29 de mayo al 12 de junio de 2021. Durante ese periodo se enviaron varios recordatorios, tanto personales como por comentarios a partir de los grupos de Whatsapp de la unidad, de la conveniencia de contestar al cuestionario.
Se obtuvo el dictamen favorable del Comité de Ensayos e Investigación Clínica para el desarrollo de este trabajo.
Para el análisis de frecuencias, las respuestas del cuestionario se recodificaron en 3 categorías: negativa (muy en desacuerdo/nunca y en desacuerdo/raramente), intermedia (ni de acuerdo ni en desacuerdo, a veces) y positiva (de acuerdo/casi siempre y muy de acuerdo/siempre). Con esta nueva codificación se calcularon las frecuencias relativas de respuestas positivas para cada pregunta y también de forma combinada para cada dimensión, con el cociente entre el número de respuestas positivas en las preguntas de una dimensión y el número total de respuestas (positivas, negativas y neutras) en los ítems de una dimensión. El análisis de fortalezas y debilidades se efectuó para cada ítem y para las dimensiones en su conjunto. Para calificar una pregunta o dimensión como fortaleza se precisó ≥75% de respuestas positivas a preguntas formuladas en sentido positivo o ≥75% de respuestas negativas a preguntas formuladas en sentido negativo. Para calificar una pregunta o dimensión como debilidad debe haber ≥50% de respuestas negativas a preguntas formuladas en positivo, o ≥50% de respuestas positivas a preguntas formuladas en negativo.
Excepto las variables de antigüedad (de la profesión, de trabajo en el hospital y de trabajo en UCI) y del número de horas trabajadas por semana, las restantes variables fueron categóricas. Las variables continuas se describieron con media, desviación estándar (DE), mediana y rango intercuartil (RIC); las categóricas (porcentajes de respuestas positivas en cada pregunta o dimensión) con frecuencia y porcentajes. Se realizó una comparación del porcentaje de respuestas positivas en cada pregunta y en cada dimensión en función de la antigüedad como sanitario (menos, igual o más de 2 años) con el estadístico t de Student. El mismo análisis de subgrupo se repitió para valorar la formación reciente en SP y la puntuación del grado de seguridad de nuestra unidad. Se consideró una diferencia significativa cuando el nivel de significación p fue menor de 0,05.
Se realizó un análisis de comprobación de la consistencia interna de cada dimensión del cuestionario HSOPS calculando el índice α de Cronbach. El α de Cronbach permite medir el nivel de consistencia interna de una escala de medida de una magnitud difícilmente valorable, construida a partir de las n variables observadas.
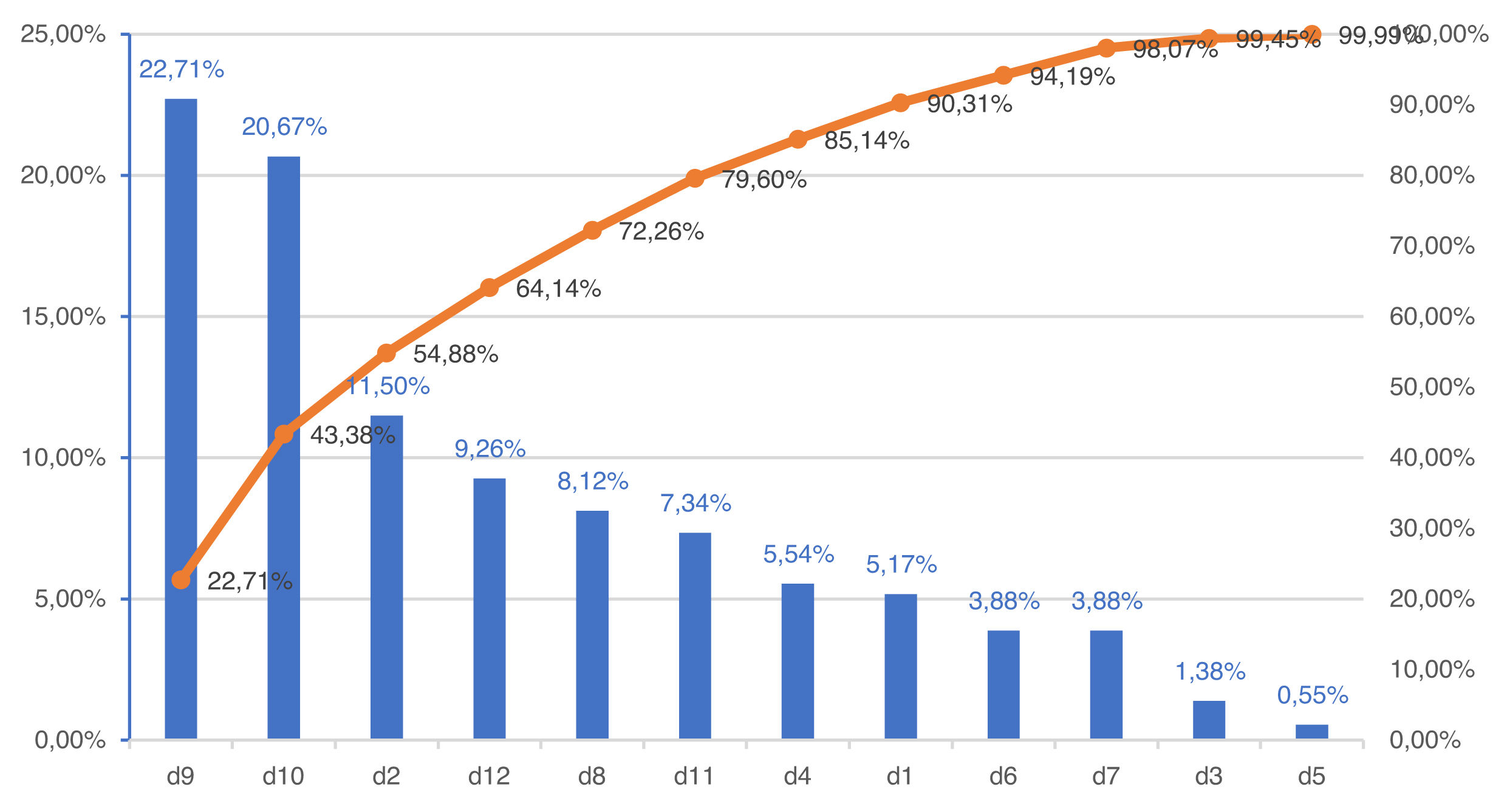
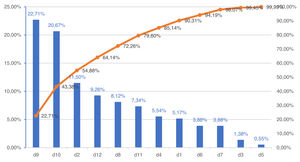
Se construyó un gráfico de Pareto para identificar las dimensiones calificadas con mayor porcentaje de respuestas negativas.
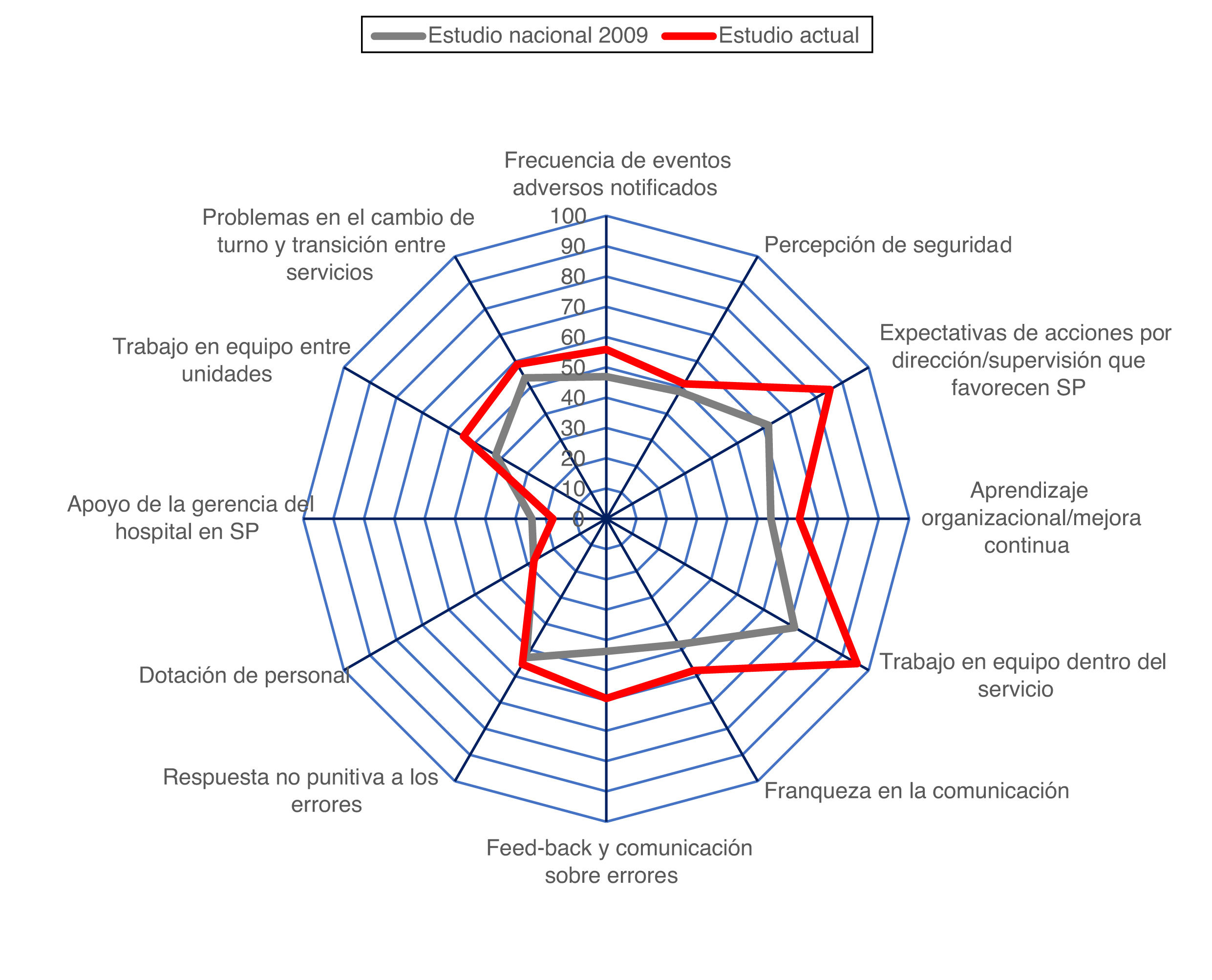
Se compararon de forma visual, con un gráfico radial y con una tabla, los porcentajes de respuestas positivas de las distintas dimensiones en nuestro trabajo y los descritos en el estudio nacional «Análisis de la cultura sobre seguridad del paciente en el ámbito hospitalario del Sistema Nacional de Salud español» publicado en 20097, con la idea de mostrar una tendencia entre lo observado hace años en este estudio nacional y nuestro estudio actual, focalizado en UCI; la ausencia de los datos individuales de los profesionales sanitarios de aquel trabajo imposibilita cualquier análisis matemático.
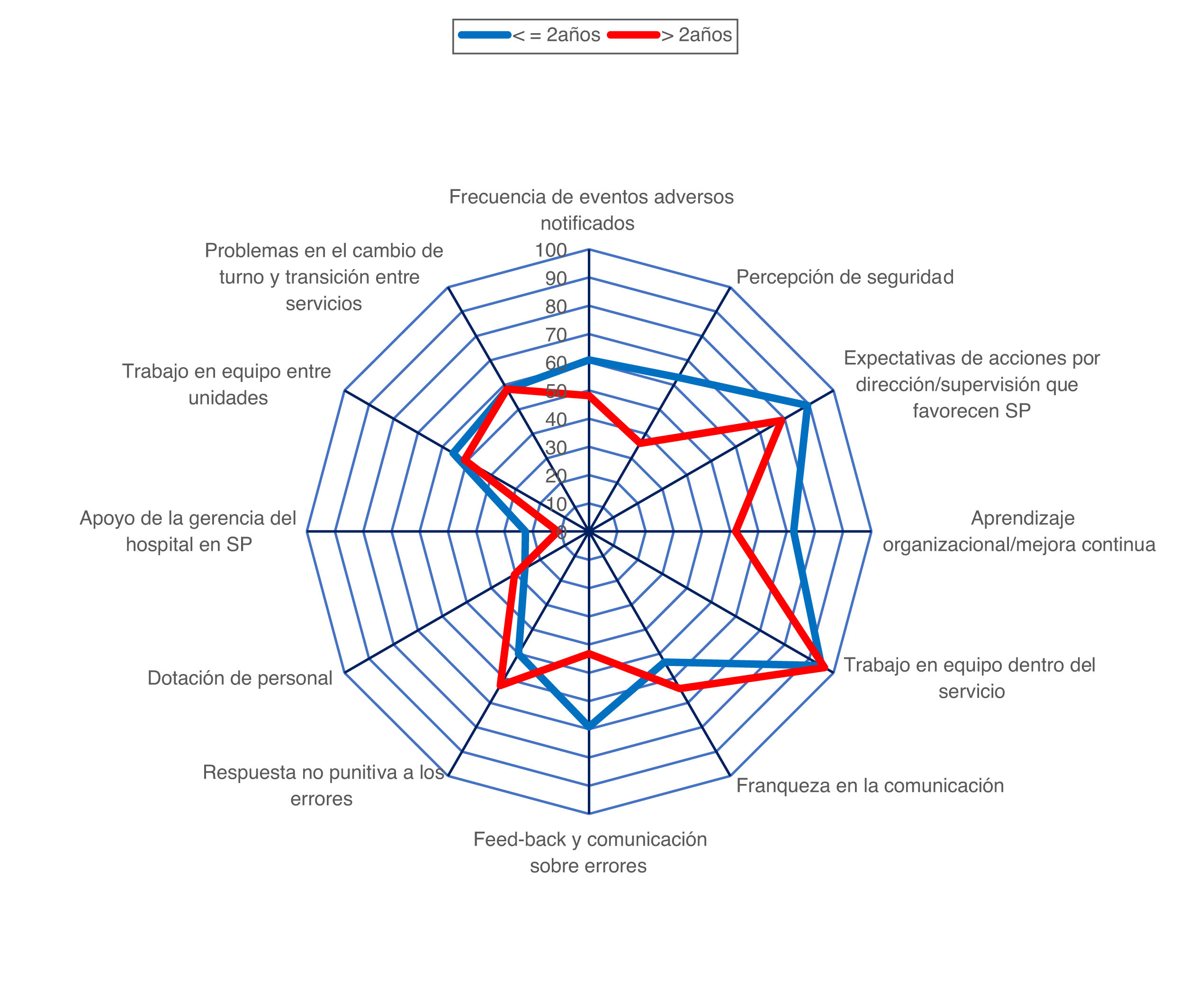
Se elaboraron también otros gráficos radiales de comparación, en los grupos de los trabajadores con ≤ 2 años de antigüedad frente a los que tenían>2 años, de las estimaciones puntuales en las distintas dimensiones y de las puntuaciones de las preguntas 53 a 60.
El análisis de datos se hizo con el programa SPSS v 15.0.
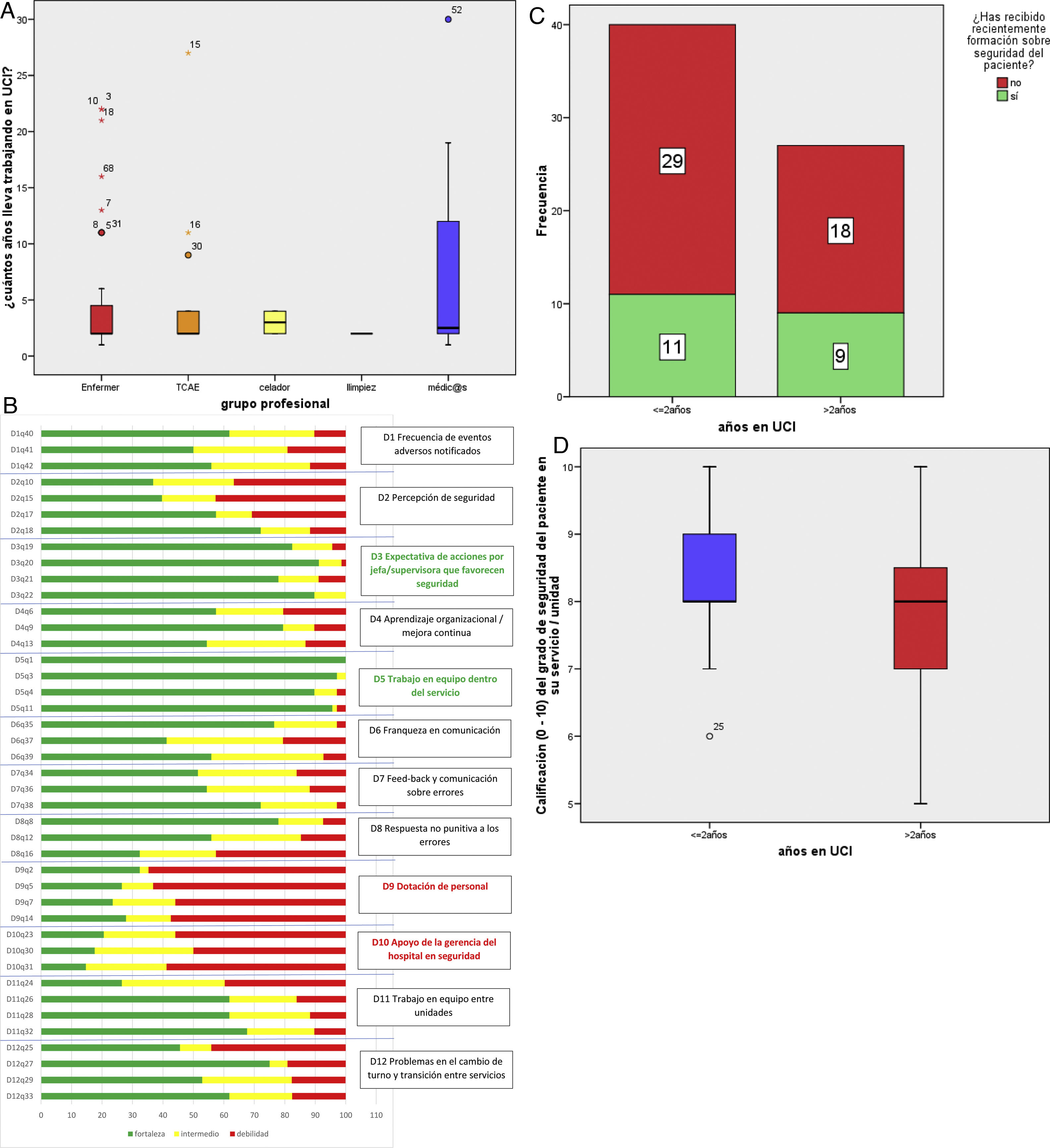
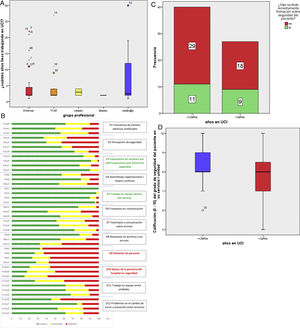
ResultadosSe han recogido 68 cuestionarios, contestados por 50 mujeres (73,5%) y 18 hombres, que corresponde a una tasa de respuesta del 73,9%. Se trata de 40 profesionales enfermeros, 14 TCAE, 2 celadores, una persona de limpieza y 11 profesionales de medicina. Llevan desempeñando su actual profesión 12,79±11,09 años (mediana 7, RIC 4-18). Empezaron a trabajar en nuestro hospital hace 8,05±8,56 años (mediana 4, RIC 2-11). Y empezaron a trabajar en nuestra UCI hace 5,84±6,70 años (mediana 2, RIC 2-4,5). Las distribuciones de antigüedad en UCI de los distintos grupos profesionales son similares (fig. 1A).
A. Gráfico de cajas con las distribuciones de antigüedad en UCI de los distintos grupos profesionales. B. Gráfico de barras apiladas con el porcentaje de respuestas positivas, intermedias y negativas en las primeras 42 preguntas del cuestionario ordenadas por dimensiones. D12q33, dimensión 12 pregunta 33. C. Gráfico de barras apiladas con la valoración de los profesionales con / sin formación reciente en seguridad de paciente y a mayor / menor antigüedad del profesional en UCI. D. Distribución de las puntuaciones del grado de seguridad del profesional en los grupos de <= 2 años y superior a 2 años.
La jornada laboral es de 33,26±8,06 h (mediana 35, RIC 28-38). Hasta 67 tienen contacto directo con el paciente (98,53%). En concreto, 62 (91,18%) refieren no haber notificado ningún EA en el último año (3 notificaron un EA y uno notificó 2). Veintiún encuestados (30,88%) han recibido formación en SP en el último año. La calificación del grado de seguridad de la unidad es de 8,06±1,16 (mediana 8, RIC 7-9).
El índice α de Cronbach global es de 0,814 y el obtenido al eliminar una a una cada dimensión obtiene valores similares, entre buenos (0,700-0,790) y excelentes (≥0,800)9 (tabla 1). Con los datos obtenidos, se puede afirmar que las preguntas de este cuestionario tienen una consistencia interna adecuada.
Índices de Cronbach obtenidos al eliminar sucesivamente cada dimensión de la estimación global de consistencia
| Alfa de Cronbach si se elimina el elemento | |
|---|---|
| Dimensión 1 | 0,794 |
| Dimensión 2 | 0,785 |
| Dimensión 3 | 0,806 |
| Dimensión 4 | 0,790 |
| Dimensión 5 | 0,812 |
| Dimensión 6 | 0,824 |
| Dimensión 7 | 0,794 |
| Dimensión 8 | 0,805 |
| Dimensión 9 | 0,804 |
| Dimensión 10 | 0,814 |
| Dimensión 11 | 0,781 |
| Dimensión 12 | 0,780 |
Los porcentajes de las 42 respuestas positivas, negativas y neutras a las preguntas del cuestionario estandarizado, ordenadas en 12 dimensiones, se exponen en la figura 1B. El porcentaje es muy variable. La pregunta 1 «El servicio se apoya mutuamente» de la dimensión 5 «Trabajo en equipo dentro del servicio» tiene un 100% de respuestas positivas; la pregunta 3 «Cuando tenemos mucho trabajo, colaboramos todos para poder terminarlo» de la misma dimensión 5 tiene un 97,1% de respuestas positivas y un 2,9% de respuestas intermedias. Al contrario, la pregunta 31 «La gerencia o la dirección del hospital solo parece interesarse por la seguridad del paciente cuando ya ha ocurrido algún suceso adverso en un paciente» de la dimensión 10 «Apoyo de la gerencia del hospital en seguridad del paciente» tiene el menor porcentaje de respuestas positivas (14,7%). La pregunta 2 «Hay suficiente personal para afrontar la carga de trabajo» de la dimensión 9 «Dotación de personal» tiene un 64,7% de respuestas negativas. La pregunta 37 «El personal puede cuestionar con total libertad las decisiones o acciones de sus superiores» de la dimensión 6 «Franqueza en la comunicación» arroja el porcentaje más alto de respuesta intermedias (38,2%)
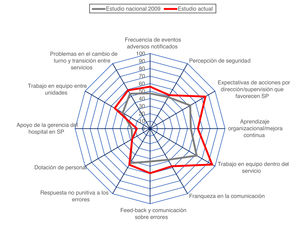
El estudio nacional7 incluyó las respuestas de 6.257 profesionales, el 6,4% fueron profesionales de UCI (aproximadamente 400 trabajadores de UCI de toda España) y recoge un pequeño análisis de subgrupos por servicios implicados. La mayoría de las diferencias entre servicios fueron no significativas, excepto en varias dimensiones: trabajo en equipo (la UCI tenía un porcentaje de respuestas positivas del 81%, elevado, mayor que el global 71,8%, aunque menor que en nuestra valoración actual, de 95,58%); feed-back y comunicación sobre errores (38,7% de respuestas positivas, valor bajo menor que la media estimada de 43,8%, y también menor que nuestra valoración actual del 59,31%); y problemas en el cambio de turno y transición entre servicios, con un 60,6% de respuestas positivas en UCI, valor mayor que la media de todos los servicios del 53,7%, y análogo a nuestro resultado (58,82%).
La comparativa de porcentajes de respuestas positivas de todas las dimensiones de nuestro estudio frente al estudio nacional9 se muestra en la tabla 2 y la figura 2. La mayoría de las dimensiones tienen porcentajes de respuestas positivas entre el 50 y 70%; 2 dimensiones, la tercera «Expectativas de acciones por parte de dirección o supervisión del servicio que favorecen la seguridad del paciente» y la quinta «Trabajo en equipo dentro del servicio» se pueden considerar fortalezas (porcentajes de respuestas positivas superiores al 70%, en concreto, del 85,29 y 95,58%, respectivamente). Por el contrario, la dimensión 9 «Dotación de personal» y la dimensión décima «Apoyo de la gerencia del hospital en la seguridad del paciente» tienen porcentajes de respuestas positivas muy inferiores al 50% (27,57 y 17,64%), por lo que se consideran debilidades. La situación en la encuesta nacional de 2009 era distinta, con mayor número de dimensiones consideradas debilidad (además de las 2 anteriores, la dimensión 1 «Frecuencia de EA notificados», la dimensión 2 «Percepción de seguridad», la dimensión 6 «Franqueza en la comunicación» y la dimensión 7 «Feed-back y comunicación sobre errores»). La figura muestra que, en general, los porcentajes de respuestas positivas son mayores en nuestro estudio con una excepción: la dimensión 10 «Apoyo de la gerencia del hospital en seguridad del paciente» (17,6%, frente al 24,5% del estudio nacional).
Comparación de los porcentajes de respuestas positivas en las 12 dimensiones de calidad
| Estudio actual | Estudio nacional 2009 | |||
|---|---|---|---|---|
| D1. Frecuencia de EA notificados | 55,88 | 46,9 | D | |
| D2. Percepción de seguridad | 51,47 | 48,4 | D | |
| D3. Expectativa de acciones por dirección médica o supervisión del servicio | 85,29 | F | 61,8 | |
| D4 Aprendizaje organizacional o mejora continua | 63,72 | 54,4 | ||
| D5 Trabajo en equipo dentro del servicio | 95,58 | F | 71,8 | |
| D6 Franqueza en la comunicación | 57,84 | 47,9 | D | |
| D7 Feed-back y comunicación sobre errores | 59,31 | 43,8 | D | |
| D8 Respuesta no punitiva a los errores | 55,39 | 52,9 | ||
| D9 Dotación de personal | 27,57 | D | 27,6 | D |
| D10 Apoyo de la gerencia del hospital en seguridad | 17,64 | D | 24,5 | D |
| D11 Trabajo en equipo entre unidades | 54,41 | 42,1 | D | |
| D12 Problemas en el cambio de turno y transición entre servicios | 58,82 | 53,7 | ||
D: debilidad; enfermedad de Alzheimer: eventos adversos; F: fortaleza.
La figura 3 (gráfico de Pareto) muestra que hasta el 54,88% de las respuestas negativas se concentran en las dimensiones 9, 12 y 2. Es decir, los esfuerzos para mejorar nuestra cultura de seguridad deberían hacer más hincapié en esas 3 dimensiones que en las 9 dimensiones restantes.
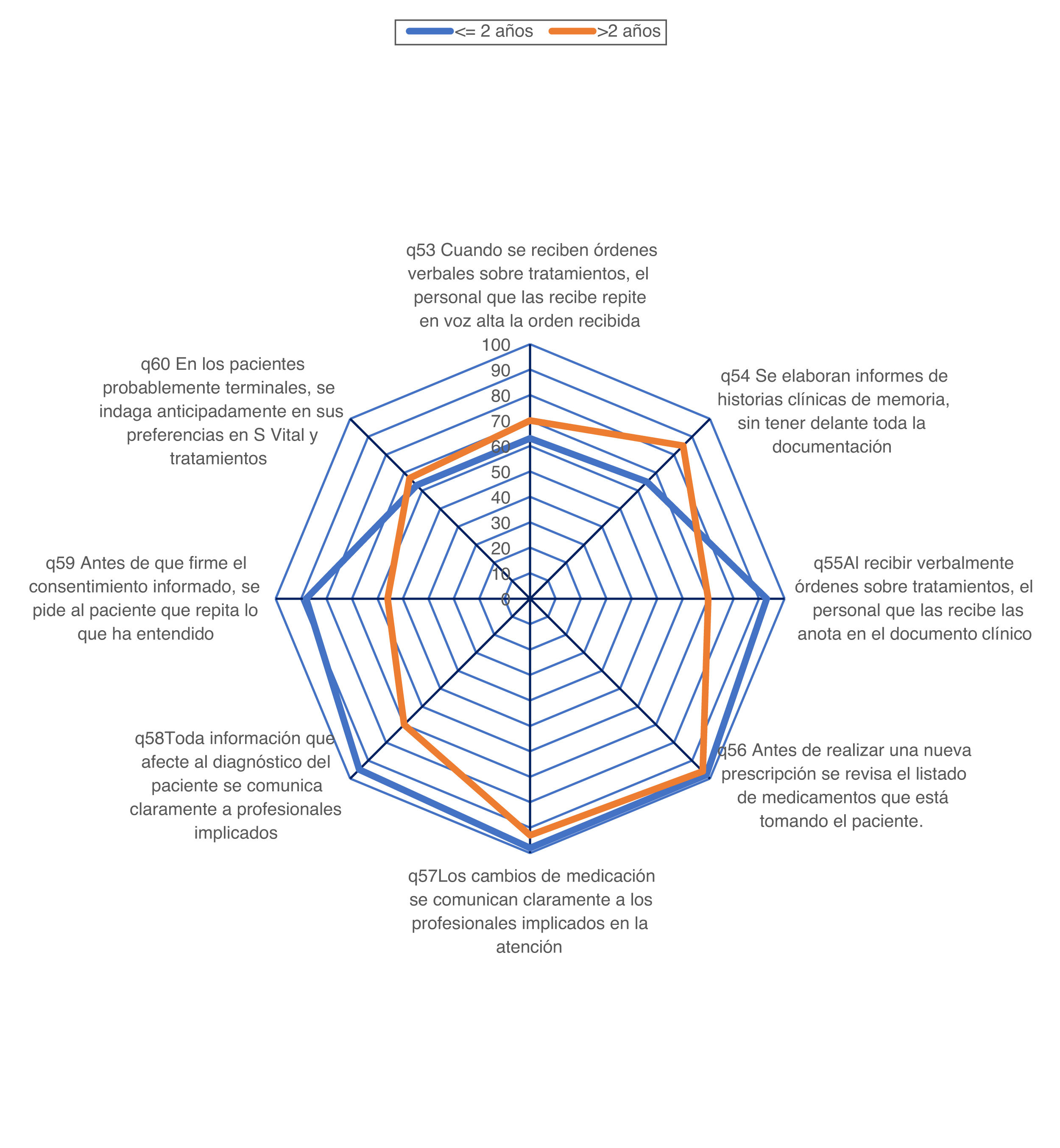
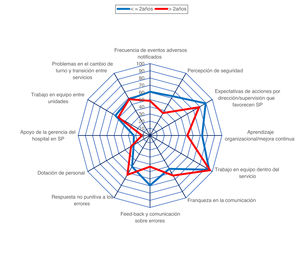
La comparación del porcentaje de respuestas positivas de las 12 dimensiones entre los profesionales de UCI con 2 años o menos trabajados en nuestro servicio frente a los profesionales con más de 2 años de antigüedad se muestra en la figura 4. Los profesionales del grupo más novel tienen porcentajes de respuestas positivas similares o superiores a los de los profesionales más veteranos en la mayoría de dimensiones. Las diferencias a favor del grupo de 2 años o menos son estadísticamente significativas en la dimensión 2 («Percepción de seguridad», 63,12 vs. 36,11%; p < 0,001), en la dimensión 4 («Aprendizaje organizacional/mejora continua», 72,5 vs. 51,85%; p=0,017) y en la dimensión 7 («Feed-back y comunicación sobre errores, 69,17 vs. 43,21%; p=0,006), y la diferencia parece clínicamente importante, pero no alcanza significación estadística en la dimensión 1 («Frecuencia de eventos adversos notificados», 60,83 vs. 48,15%). A la inversa, el porcentaje de respuestas positivas es mayor en profesionales veteranos en la dimensión 6 («Franqueza en la comunicación», 53,33 vs. 64,19%) y 8 («Respuesta no punitiva a los errores», 50,00 vs. 62,96%), en ambos casos con diferencias que no son estadísticamente significativas, pero que pueden ser clínicamente importantes.
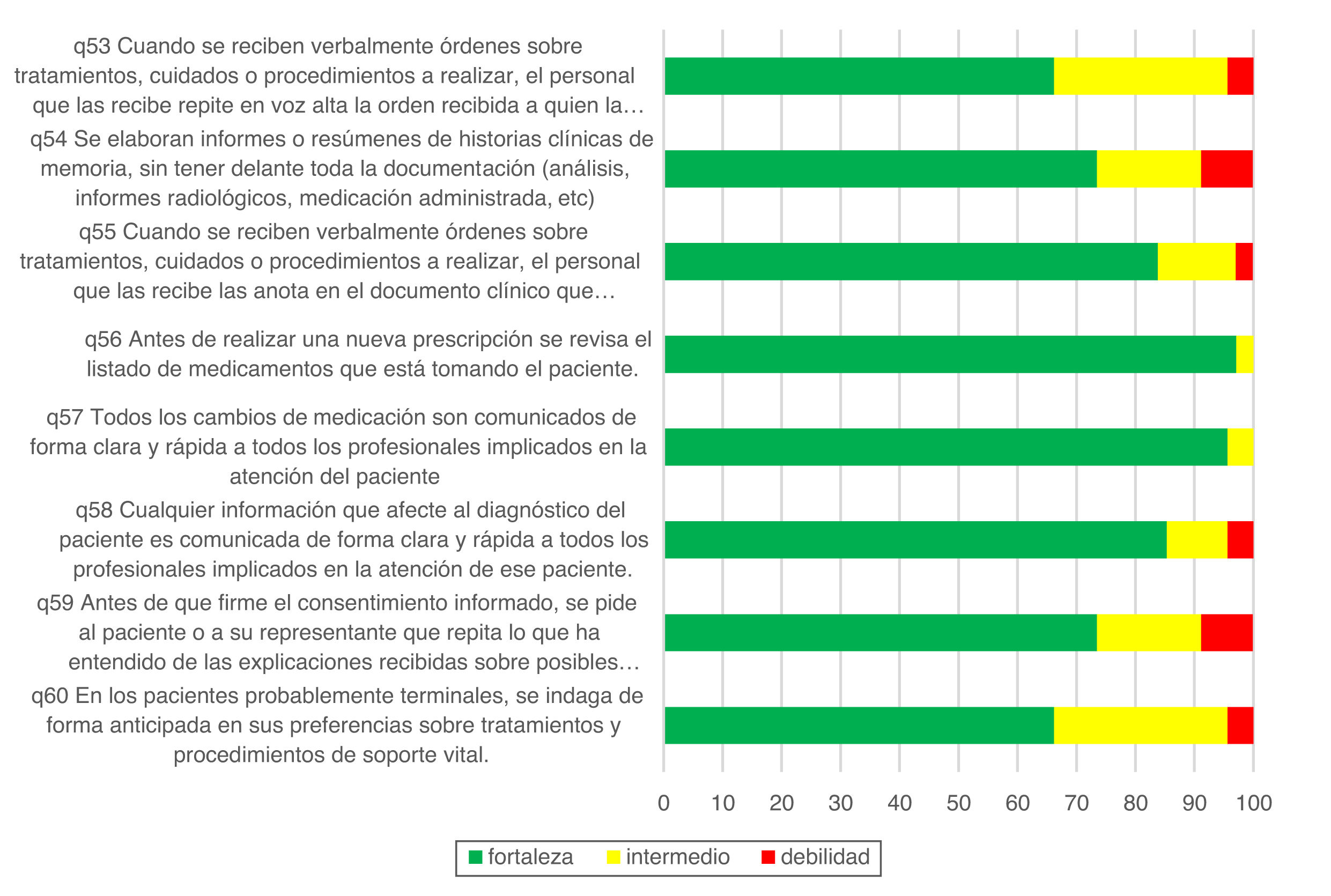
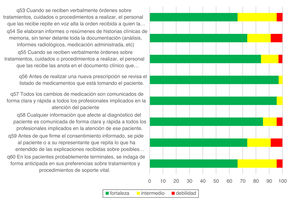
Los porcentajes de respuestas positivas en las preguntas 53 a 60 se describen en la figura 5. Los porcentajes de respuestas positivas son cercanos al 70% (pregunta 53 sobre órdenes verbales de tratamiento y pregunta 60 sobre la indagación acerca de las preferencias de tratamiento de soporte o soporte vital en enfermos posiblemente terminales) y superiores al 70% (es decir, fortalezas) en las restantes preguntas.
El análisis de subgrupos de las respuestas a estas preguntas 53 a 60 en función de su antigüedad en UCI también muestra ciertas diferencias. La figura 6 muestra valores de los trabajadores con menor antigüedad, en general, superiores a los más veteranos. El porcentaje de respuestas positivas es mayor en el grupo de contratados en los últimos 2 años en la pregunta 55 («Cuando se reciben verbalmente órdenes sobre tratamientos, cuidados o procedimientos, el personal que las recibe las anota en el documento clínico que corresponde», 93 vs. 70%; p=0,031), la pregunta 58 («Cualquier información que afecte al diagnóstico del paciente es comunicada de forma clara y rápida a todos los profesionales implicados en la atención de ese paciente», 95 vs. 70%; p=0,015) y la pregunta 59 («Antes de que firme el consentimiento informado, se pide al paciente o a su representante que repita lo que ha entendido de las explicaciones recibidas sobre posibles riesgos y complicaciones de la intervención, exploración o tratamiento implicado», 88 vs. 56%; p=0,006). Por el contrario, el porcentaje es mayor en los más veteranos en la pregunta 54 («Se elaboran informes o resúmenes de historias clínicas de memoria, sin tener delante toda la documentación [análisis, informes radiológicos, medicación administrada, etc.]», 85 vs. 65%; p=0,055) y en la pregunta 53 («Cuando se reciben verbalmente órdenes sobre tratamientos, cuidados o procedimientos, el personal que las recibe repite en voz alta la orden recibida a quien la emite, para asegurarse que ha sido bien comprendida», 70 vs. 63%; p=ns).
El porcentaje de profesionales con formación reciente en SP es menor entre los noveles (27,5%) que entre los veteranos (33,3%), aunque la diferencia no es estadísticamente significativa (fig. 1C). La puntuación del grado de SP en nuestra unidad es mayor entre los veteranos que en los noveles (8,33±0,97 vs. 7,67±1,33), con una diferencia estadísticamente significativa (p=0,22, fig. 1D).
DiscusiónLos resultados de nuestro trabajo son llamativos. La percepción del clima de SP de nuestra unidad en el momento actual parece mejor que la percepción global del clima de SP en servicios hospitalarios de toda España en 2009. Esa percepción, concretada en los porcentajes de respuestas positivas de las distintas dimensiones de percepción de la cultura de SP en nuestro servicio, son, en general, superiores a los obtenidos en la encuesta nacional realizada en 2009, hasta el punto de que las 7 dimensiones que en el anterior trabajo se consideraban debilidades se han reducido a solo 2 («Dotación de personal» y «Apoyo de la gerencia del hospital en seguridad»), aunque con porcentajes muy lejanos al 50%. Un 91,2% de trabajadores no han notificado ningún EA en el último año (cifra muy baja; en el estudio nacional, el porcentaje de profesionales no declaradores es del 77,8%). La puntuación de cultura de SP es algo mayor que la del estudio nacional (mediana 7, RIC 6-8 en este último). Y un último dato de interés, solo el 30,88% de los encuestados ha recibido formación en SP durante el último año.
La interpretación de estos resultados está sujeta a varios elementos. El trabajo se desarrolló en la UCI de un hospital de segundo nivel tras finalizar la tercera ola de la pandemia de COVID-19; el personal sanitario ha tenido que adaptar sus dinámicas de trabajo en respuesta al desorbitado aumento en la carga asistencial y al desconocimiento y a los riesgos que ha supuesto la aparición de esta. Son estas adaptaciones las que han afectado, en mayor o menor medida, al seguimiento de algunos de los protocolos con los que se venía trabajando en materia de seguridad del paciente, tal y como los proyectos Zero (Bacteriemia, Neumonía, Resistencia, ITU)10. Por todo ello, y una vez pasados los periodos más álgidos de la pandemia, es el momento de analizar la perspectiva sobre cultura de seguridad del personal de la UCI para identificar nuestras fortalezas y debilidades y así centrar nuestras acciones formativas futuras en potenciar lo positivo y minimizar lo negativo. Otro dato importante es la llegada de muchos trabajadores que no habían trabajado en UCI ni en nuestra UCI, con un percentil 75 de antigüedad en UCI de 4,5 años (en el estudio nacional, un 36,5% de trabajadores llevaban en su actual servicio 5 o menos años). Esa cifra, similar a la de las UCI de toda España en nuestra coyuntura reciente, puede explicar en parte los resultados obtenidos. Por último, el elemento psicométrico elegido, el cuestionario HSOPS, se ha diseñado para valorar la percepción de la cultura de seguridad en medio hospitalario de forma genérica; otras herramientas, como el Safety Attitude Questionnaire ICUVersion (SAQ-ICU)11 o el Standford PSCI Culture Survey12 han valorado de forma aparentemente más específica la cultura de SP en UCI. Sin embargo, aunque ciertos elementos del trabajo diario en UCI podrían estar valorados de forma inapropiada con el HSOPS, este cuestionario permite la valoración de la percepción de cultura de SP en otros servicios hospitalarios, con medidas específicas de promoción de la SP en los distintos servicios hospitalarios.
Varios estudios desarrollados en hospitales españoles con el mismo cuestionario (Laborde, desarrollado en todo el ambiente de un hospital terciario en Valencia; Muñoz, con datos de Atención Primaria y hospitalarios y Jaraba, entre residentes de medicina familiar)13-15 mostraron resultados bastante similares a los de nuestro trabajo, con bajas puntuaciones en las dimensiones 9 («Dotación de personal»), 10 (apoyo de la gerencia a la SP), 8 («Respuesta no punitiva a los errores») y 1 (notificación de EA). El trabajo nacional con el que comparamos nuestros resultados (2009) tuvo un objetivo análogo al nuestro: valorar la percepción de la cultura de SP en distintos servicios hospitalarios de muchos hospitales de España. Este trabajo fue utilizado como comparador porque es un estudio, desarrollado bajo el auspicio de la Universidad de Murcia y con el visto bueno del Ministerio de Sanidad, y es considerado de referencia a la hora de valorar la cultura de SP en el ámbito hospitalario.
Dentro de lo que podemos entender como debilidades o aspectos de la percepción de SP que han de mejorar, encontramos varios datos relevantes. Se ha observado una escasa notificación de EA a lo largo del último año. Podríamos relacionar dicho resultado con varios aspectos: la falta de protocolos establecidos para la comunicación de un EA o el desconocimiento de estos; la inexistencia de un entorno y cultura de apertura en los que se potencie y agradezca la transmisión de dicha información y no se culpabilice al individuo por hacerlo, etc.16. En relación con estos conceptos, hemos detectado otro dato relevante: los trabajadores noveles de nuestra unidad (menos de 2 años trabajados) muestran porcentajes elevados en las dimensiones relacionadas con creencias respecto a las consecuencias punitivas que podrían tener tras comunicar un EA y la franqueza en la comunicación; se debería, por tanto, hacer hincapié en la creación de un ambiente de confianza que ayudara a desterrar dichos pensamientos erróneos.
Las percepciones que muestran los sujetos encuestados en relación con la dotación de personal y el apoyo de la gerencia o la dirección del hospital también son debilidades. Podríamos pensar que existe cierta relación entre ambos aspectos y que estos, a su vez, han estado influidos por las condiciones soportadas por el personal durante este periodo pandémico, circunstancias tales como la alta presión asistencial, la inexperiencia y el miedo ante un virus desconocido, la presión de comprometer la salud sociofamiliar, la incorporación de personal de refuerzo comprometido pero inexperto, las infraestructuras obsoletas, etc. Por todo ello, y sin olvidar la dificultad que debe haber implicado la gestión de una situación de emergencia sanitaria como la vivida durante este último año, estos resultados son un reflejo del deseo de los sanitarios de una mayor presencia proactiva de los altos mandos, promoviendo una comunicación más cercana, que no solo fomente una mayor implicación de la gerencia o la dirección del hospital en los problemas o debilidades detectados en la unidad, sino la creación de grupos de trabajo, comisiones, etc., que tengan como objetivo principal que la cultura de SP sea el sello de la calidad de nuestro hospital.
Respecto a las fortalezas detectadas, podemos destacar la importancia del trabajo en equipo en el personal de nuestra UCI17. Si consideramos el trabajo en equipo como la coordinación de 2o más trabajadores en lograr un objetivo común, en nuestro caso, el bienestar del paciente, el personal de esta unidad ha manifestado, a través de la alta puntuación en este apartado, que trabajar en equipo puede ser la piedra angular sobre la que construir una cultura de SP eficaz y eficiente, que persiga alcanzar los más altos estándares de calidad. No obstante, es justo destacar que la alta puntuación en la dimensión de «expectativas o confianza transmitidas por la dirección o supervisión de la unidad a sus trabajadores» ha podido ser uno de los elementos claves para mejorar el trabajo en equipo. Podría pensarse que esto es debido a que se trata de un hospital de segundo nivel con menor personal y mayor cercanía. No obstante, también resulta necesario resaltar que en los últimos 2años ha habido un aumento exponencial del personal de nueva incorporación, por lo que mantener como fortaleza el trabajo en equipo puede considerarse como un muy buen resultado sobre el que seguir trabajando para la SP.
Respecto a las limitaciones de nuestro estudio, se ha citado que el cuestionario seleccionado no es específico de un entorno de UCI, sino que consta de bastantes preguntas de ámbito general, que pueden haber dificultado la valoración e integración del personal consultado en su día a día profesional. Este cuestionario no incluye aspectos relacionados con técnicas invasivas de diagnóstico o tratamiento, procedimientos de inserción de catéteres o sondas, el doble check en la preparación de fármacos vasoactivos o de sedación, o con aspectos tan significativos como la seguridad y el bienestar del paciente sedado.
Otra limitación de nuestro trabajo podría ser el periodo temporal en el que se desarrolló el estudio, finalizada la tercera ola de la pandemia de la COVID-19. Por lo tanto, cabe indicar que sería conveniente repetir este estudio transcurrido uno o 2años tras la finalización total de la pandemia del SARS-CoV-2, para comparar la influencia que ha tenido la situación sanitaria vivida en la percepción que el personal de la unidad tiene sobre la cultura de SP.
Otro dato que puede limitar la validez de nuestro trabajo es el sesgo de no respuesta; es decir, que la población que no responde al cuestionario perciba verdaderos problemas de calidad en nuestra unidad y que se sientan cohibidos a manifestar ese juicio y se decidan a no contestar a nuestro cuestionario. El cuestionario no fue obligatorio y se enviaron varios recordatorios sobre la conveniencia de contestarlo. Otro dato relacionado es que todas las preguntas del cuestionario fueron de respuesta obligatoria; todas las preguntas tuvieron su respuesta en cada uno de los cuestionarios, pero la ausencia de posibilidad de dejar la pregunta en blanco pudo condicionar en cierto modo la respuesta final elegida.
En cambio, nuestro trabajo tiene varios elementos positivos. Es un trabajo que se desarrolló para valorar la percepción de cultura de SP en una UCI tras finalizar el periodo de la tercera oleada de la pandemia de COVID-19, con la necesidad de reiniciar los procedimientos habituales en nuestros enfermos, tras pasar el momento de máxima presión asistencial y tensión psíquica que ha supuesto esta pandemia. En este sentido, es un trabajo original, no hemos encontrado ningún otro publicado con un planteamiento análogo al nuestro. La elevada tasa de respuesta, superior al 70%, también indica que los datos obtenidos son bastante representativos de la opinión del conjunto de los trabajadores de UCI en el momento de la encuesta. La posibilidad de repetir este estudio en otros servicios haría posible la comparación del efecto tardío de esta sobrepresión asistencial en distintos ámbitos hospitalarios. También repetirlo en nuestra UCI tras finalizar la pandemia puede arrojar datos interesantes.
ConclusionesLa percepción de SP en la UCI de nuestro hospital de segundo nivel tras finalizar la tercera oleada de la pandemia de COVID-19 es adecuada, con estimaciones en general algo más positivas que las obtenidas en el estudio nacional sobre cultura de seguridad hospitalaria de 2009. Las propuestas de mejora en nuestro servicio a partir de nuestro estudio se pueden orientar en 2 direcciones: racionalizar la dotación y organización del personal y sus ritmos de trabajo, y hacer más visible la acción de promoción de la SP por parte de la gerencia del hospital.
FinanciaciónEste trabajo se ha llevado a cabo sin recibir ninguna subvención, beca o soporte financiero alguno.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores de este trabajo queremos agradecer a los trabajadores de la UCI de Hospital de Sagunto el enorme despliegue de ilusión, ganas y buen hacer durante las distintas oleadas de la COVID-19 y su participación en la realización de este trabajo.