Conocer la opinión y describir la actitud ante la adecuación del esfuerzo terapéutico de diferentes profesionales sanitarios.
MétodoEstudio multicéntrico, observacional y transversal realizado con enfermeras y médicos que desarrollan su labor asistencial en las unidades de cuidados intensivos pediátricos de cuatro hospitales de la Comunidad de Madrid. Se utilizó un cuestionario de elaboración propia pilotado para valorar su viabilidad y se habilitó una urna clausurada en el control de enfermería para depositarlo en ella. El análisis se realizó con el programa SPPS 21.0.
ResultadosEl 98,9% de los encuestados declararon estar a favor de la adecuación del esfuerzo terapéutico. Los médicos consideran que la decisión se toma por consenso del equipo multidisciplinar más los padres del niño (48,8%). El 51,1% de las enfermeras opinan que se realiza por consenso de los médicos más los padres y el 65,5% afirman que nunca les consultan en la toma de decisiones de pacientes a su cargo. Al 75% de los médicos siempre o casi siempre les consultan. El 57% de las enfermeras y el 83% de los médicos se sienten capacitados para la toma de decisiones sobre la adecuación del esfuerzo terapéutico. El 77,2% de los profesionales creen que la adecuación se aplica en menos ocasiones de las necesarias.
ConclusionesExisten diferencias entre médicos y enfermeras tanto en la percepción del modelo de toma de decisiones como en el modo de actuación. Los profesionales no siguen ningún protocolo ni circuito de toma de decisiones consensuado.
To determine the opinion and describe the attitude of different health professionals on suitability of therapeutic effort.
MethodMulti-centre, cross-sectional observational study carried out with nurses and doctors who work in the paediatric intensive care units of four hospitals in the Madrid region. A self-administered questionnaire, previously piloted to assess its viability, was used and a sealed box was set up at the nursing station to hand it in. The analysis was performed using SPSS 21.0 software.
ResultsThe 98.9% of the respondents were in favour of suitability of therapeutic effort. Doctors consider that the decision is made with the agreement of the multidisciplinary staff and the child's parents (48.8%). Of the nurses, 51.1% believe that the decision is made by agreement with the doctors and parents. Of the nurses, 65.5% state that they are never asked about decision-making for their patients. Of the doctors, 75% are always or almost always asked. Fifty-seven percent of the nurses and 83% of the doctors feel capable of making decisions about suitability of therapeutic effort. Of the professionals, 77.2% believe that suitability is used less often than required.
ConclusionsThere are differences between doctors and nurses both in the perception of the decision-making model and in the way to proceed. Professionals seem not to follow any protocols or circuits in the decision-making process.
La adecuación del esfuerzo terapéutico es una decisión difícil que se realiza con cada vez más frecuencia en las unidades de cuidados intensivos pediátricos. Estas decisiones generan conflictos en los equipos multidisciplinares, con la aparición de dudas en los profesionales sobre si la actuación se hizo de forma correcta y en un tiempo adecuado. La manifiesta duda es un tema demasiado frecuente a la hora de entrar a responder las nuevas preguntas éticas que plantea la tecnología aplicada a la salud.
Existen pocos estudios realizados en pediatría sobre la práctica clínica real y son necesarios nuevos estudios que permitan profundizar en estas complejas decisiones y en cuáles son los límites aceptables de la práctica clínica. Este trabajo quiere reflejar la opinión y la actitud de los profesionales que desempeñan su labor asistencial en las unidades de cuidados intensivos pediátricos, ya que un mejor conocimiento de la propia realidad contribuirá a definir la mejor pauta de actuación posible, mejorando el algoritmo de la toma de decisiones respecto a la adecuación del esfuerzo terapéutico con nuestros pequeños pacientes.
Implicaciones del estudioA la luz de los resultados y de la evidencia estudiada sería necesario desarrollar nuevas líneas de investigación que permitan profundizar en estas complejas decisiones y una mayor formación de posgrado que ayude a mejorar las estrategias comunicativas de los médicos y enfermeras. Un mejor conocimiento de la propia realidad contribuirá a definir la mejor pauta de actuación posible, mejorando de este modo la toma de decisiones sobre nuestros pacientes y aumentando la seguridad en nuestro trabajo día a día. De este modo se intenta evitar el posible sufrimiento que se pueda causar a nuestros pequeños pacientes y a sus familias.
La adecuación del esfuerzo terapéutico (AET) se define como la decisión clínica de no iniciar o retirar las medidas de soporte vital cuando se percibe una desproporción entre estas y los fines a conseguir, con el objeto de no caer en la obstinación terapéutica1,2. No parece que la adecuación sea una actitud nueva, ya que de una forma u otra se ha venido adecuando el esfuerzo en determinadas situaciones, siendo la decisión tomada única y exclusivamente por los médicos, informando generalmente a los padres de la no viabilidad del niño o simplemente informando de su fallecimiento. La buena práctica clínica pasa hoy en día ineludiblemente por consenso entre ambas partes, respetando no solo el principio de beneficencia, sino el de autonomía del paciente o de sus familiares. Estamos en un periodo en el que la AET se contempla como lo que es, una decisión más de la medicina crítica que, desde hace al menos una década, comienza a realizarse en nuestro entorno2,3.
En el ámbito de la pediatría, la AET responde básicamente a dos criterios: mal pronóstico vital o de supervivencia y mala calidad de vida, siendo más frecuente, como causa, la primera que la segunda4. Esto significa que la decisión de no iniciar o retirar tratamientos puede tener lugar en dos escenarios diferentes: el que trata de evitar ensañamientos y el que impide una supervivencia de muy mala calidad de vida2,5. Formalmente, se debe trabajar en equipo y no se debe cuestionar al menos el binomio básico médico-enfermera. Las decisiones de AET pueden ser controvertidas y en ocasiones se plantean conflictos en ellas. Esto es debido a que en estos casos la decisión técnica suele ser del médico, pero la ejecución de la misma habitualmente corresponde a la enfermera. Esta situación puede y suele generar conflictos dentro de los equipos multidisciplinares6-8.
El objetivo principal de este estudio fue conocer la opinión de los profesionales que trabajan en las unidades de cuidados intensivos pediátricos (UCIP) de cuatro hospitales de la Comunidad de Madrid sobre la AET y describir la actitud de los profesionales ante la AET, estratificándolos por categoría profesional. De esta forma, se busca descubrir la realidad sobre la AET desde la propia mirada de los profesionales protagonistas, los cuales se plantean la aportación en sentido práctico de la bioética en el trabajo asistencial. La bioética valora los problemas humanos que surgen en nuestro trabajo diario, ayuda al profesional a pensar en ellos y a buscarles una solución adecuada e invita a reflexionar con sentido crítico sobre el modo en que está actuando en el ejercicio de su profesión y le ayuda a rectificar para mejorar la calidad asistencial que presta a sus pacientes.
MétodoSe realizó un estudio multicéntrico, observacional y transversal en las UCIP de cuatro hospitales de tercer nivel pertenecientes a la Comunidad de Madrid. Se seleccionaron estas unidades debido a la mayor probabilidad con respecto a los demás hospitales de la Comunidad de llevar a cabo la AET por el tipo de pacientes que son asistidos en ellas.
La población en estudio fueron médicos y enfermeras de las UCIP, incluyendo residentes de ambas categorías profesionales. Los criterios de inclusión fueron que los profesionales debían llevar trabajando más de un año en cualquiera de las unidades estudiadas. Los criterios de exclusión fueron que los profesionales cumplimentaran menos del 60% del cuestionario o que no aceptaran participar en el estudio. Dado su tamaño, se estudió la población completa, siendo esta de 233 profesionales.
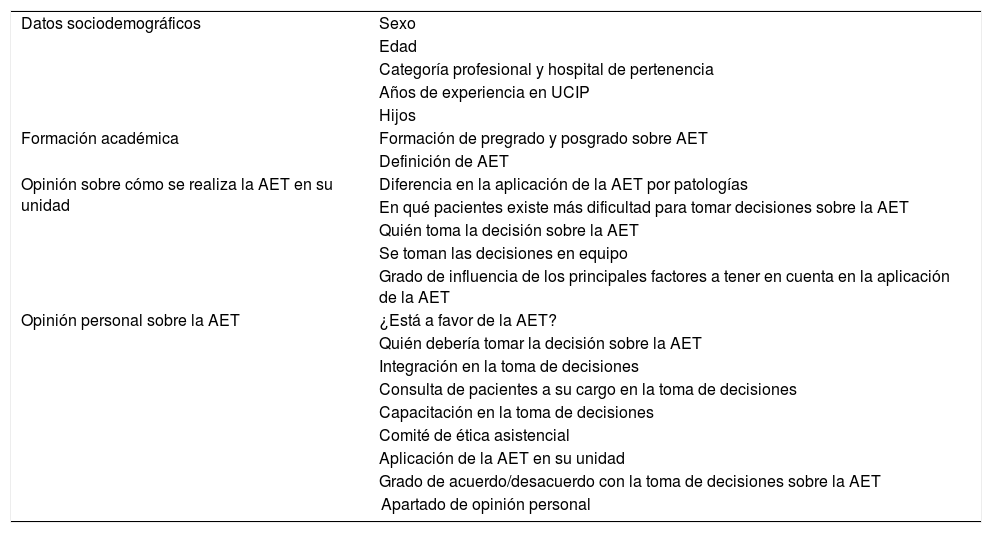
Se realizaron sesiones informativas sobre el estudio, en las que se aportó información sobre los objetivos, la metodología y el tratamiento de los datos de los participantes. Tras las sesiones informativas, se solicitó a los participantes un consentimiento informado. No habiéndose encontrado un cuestionario validado que se ajustase a las necesidades del estudio, se diseñó uno propio utilizando el método Delphi a tres vueltas. Se reunió a un grupo de médicos (5) y enfermeras (8) expertas en UCIP y en comités de bioética, se les informó de los objetivos del estudio y se les solicitó una propuesta de preguntas que explorasen los campos requeridos. El equipo investigador aunó y sintetizó las propuestas, se devolvieron al grupo de expertos para su consenso, se incorporaron las modificaciones y se devolvieron en una tercera vuelta para su consenso definitivo. Se realizó un pilotaje en los diez primeros individuos de la muestra sin encontrar ninguna dificultad para la utilización del mismo. Las variables estudiadas se dividieron en sociodemográficas, formación académica, opinión sobre cómo se realiza la AET en su unidad, opinión personal sobre la AET y apartado libre de opinión personal. Las variables estudiadas en el cuestionario se desarrollan en la tabla 1.
Variables estudiadas en el cuestionario entregado a los profesionales participantes del estudio
| Datos sociodemográficos | Sexo |
| Edad | |
| Categoría profesional y hospital de pertenencia | |
| Años de experiencia en UCIP | |
| Hijos | |
| Formación académica | Formación de pregrado y posgrado sobre AET |
| Definición de AET | |
| Opinión sobre cómo se realiza la AET en su unidad | Diferencia en la aplicación de la AET por patologías |
| En qué pacientes existe más dificultad para tomar decisiones sobre la AET | |
| Quién toma la decisión sobre la AET | |
| Se toman las decisiones en equipo | |
| Grado de influencia de los principales factores a tener en cuenta en la aplicación de la AET | |
| Opinión personal sobre la AET | ¿Está a favor de la AET? |
| Quién debería tomar la decisión sobre la AET | |
| Integración en la toma de decisiones | |
| Consulta de pacientes a su cargo en la toma de decisiones | |
| Capacitación en la toma de decisiones | |
| Comité de ética asistencial | |
| Aplicación de la AET en su unidad | |
| Grado de acuerdo/desacuerdo con la toma de decisiones sobre la AET | |
| Apartado de opinión personal | |
Se habilitó una urna clausurada en el control de enfermería de cada unidad estudiada para que, una vez cumplimentado, el cuestionario fuera depositado de forma anónima. A la urna solo tuvieron acceso el investigador principal (IP) y los investigadores colaboradores. A los 14días se realizó un recordatorio a los profesionales y al mes se dio por concluida la recogida de cuestionarios. La recogida de datos se realizó en octubre de 2014. Se solicitó y se obtuvo la aprobación del proyecto a los Comités Éticos de Investigación Clínica (CEIC) de los diferentes hospitales, así como a los responsables de cada centro y las unidades implicadas. La participación voluntaria implicó que los sujetos participantes expresaran comprensión y consentir de forma escrita su participación después de recibir la información suficiente sobre la naturaleza del estudio. El tratamiento, la comunicación y la cesión de los datos de carácter personal de todos los sujetos participantes se ajustaron a lo dispuesto en la Ley Orgánica 15/1999, de 13 de diciembre, de protección de datos de carácter personal. De acuerdo con lo que establece la legislación mencionada, los participantes pueden ejercer los derechos de acceso, modificación, oposición y cancelación de datos, para lo cual deberán dirigirse al IP del estudio. De acuerdo con la legislación vigente (Ley 14/2007), los datos fueron tratados con absoluta confidencialidad, de manera que resulta imposible asociar los resultados del estudio con los participantes. Únicamente el IP del estudio tuvo acceso a los datos personales. Los participantes dispusieron en todo momento del teléfono y correo electrónico de contacto del IP.
Las respuestas se registraron en una base de datos, y para su análisis se utilizó el programa SPPS 21.0.
Se realizó un análisis descriptivo global de todas las variables estudiadas en la población de profesionales. Las variables se describieron y se compararon entre categoría profesional. Para ello se utilizaron frecuencias y porcentajes para las variables cualitativas y el test chi cuadrado para comparar si había diferencias significativas entre las dos categorías profesionales estudiadas. En el análisis de la unidad se utilizó el T-test ANOVA para comparar variables cuantitativas/cualitativas, el test chi cuadrado si las dos variables son cualitativas en una distribución normal, el test de U Mann Whitney-Kruskal Wallis y el test exacto de Fischer si la distribución de las variables no era asimétrica.
Se usó el nivel de significación de 0,05 para todos los análisis.
ResultadosResultados descriptivos globalesSe entregaron un total de 233 cuestionarios, lo que representa la población de enfermeras y médicos en los cuatro hospitales participantes del proyecto. Se recogieron 180 cuestionarios cumplimentados (77,2%).
La tasa de respuesta global, por categoría profesional, fue de 139 (77,2%) enfermeras y 41 (20,8%) médicos. Participaron 145 (80,6%) mujeres y 35 (19,4%) hombres. Sesenta y cinco (36,1%) de los profesionales sí tienen hijos, frente a 115 (65%) que no los tienen. Los profesionales cuentan con una edad media de 36,29 (DE: 8,8) y una media de 9,1 (DE: 7,3) años de experiencia en la UCIP.
Declararon no tener ningún tipo de formación sobre AET 130 (70,6%) profesionales, frente a los 50 (27,8%) profesionales que sí la tienen; de estos últimos, 3 (1,7%) tenían formación a través de un máster universitario, 15 (8,3%) a través de cursos y 32 (17,7%) por seminarios sobre el tema.
Con respecto a la definición correcta de AET, entendiendo por ella «la decisión clínica de no iniciar o retirar las medidas de soporte vital cuando se percibe una desproporción entre estas y los fines a conseguir», 144 (80%) profesionales seleccionaron la respuesta correcta.
Con el fin de conocer la opinión y la actitud de los profesionales, se les preguntó si influía el diagnóstico clínico del paciente a la hora de tomar la decisión de realizar una AET: 85 (47,2%) profesionales contestaron que sí influía, 77 (42,8%) de ellos no encontraron diferencias entre los pacientes con diferentes patologías y 18 (10%) encuestados manifestaron que no sabrían valorar.
Los profesionales encuestados clasificaron los tipos de pacientes según la dificultad que les supone decidir sobre la decisión de la AET: 64 (38,5%) declararon que encuentran dificultad en todos los pacientes independiente de su diagnóstico, 27 (16,2%) encuentran dificultad en pacientes oncológicos y 16 (9,6%) en pacientes sometidos a oxigenación por terapia extracorpórea (ECMO).
Manifestaron estar a favor de la AET 178 profesionales (98,9%); ningún profesional declaró no estar de acuerdo y 2 (1,1%) de ellos declararon que no sabrían valorar.
Con respecto a quién creen los profesionales que habitualmente toma la decisión sobre la AET, 80 (44,4%) profesionales manifestaron que la decisión es tomada por los médicos y los padres del niño, seguido de 72 (40%) que opinan que la decisión es tomada por consenso médico.
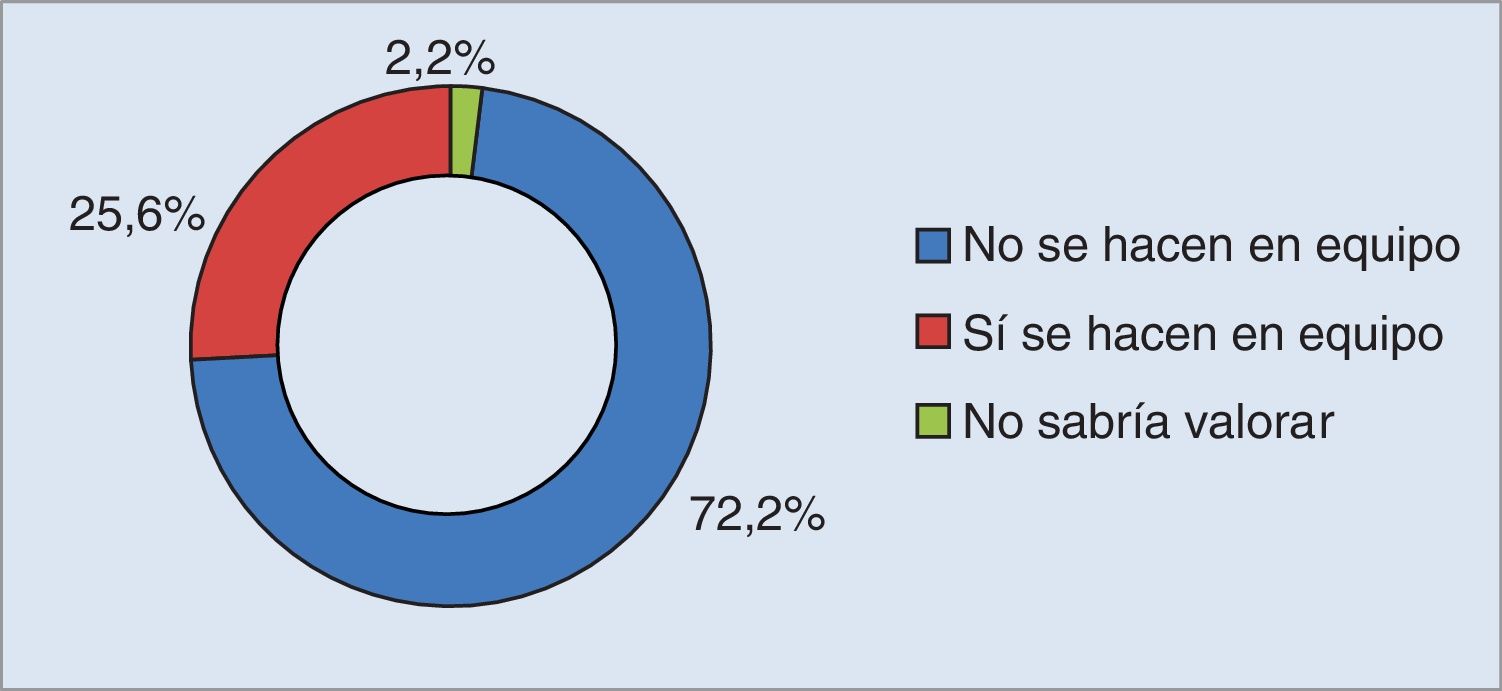
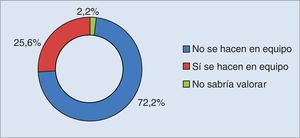
En relación sobre si la toma de decisiones de pacientes a su cargo se hace en equipo, 130 (72,2%) profesionales manifestaron que las decisiones no se toman teniendo en cuenta a todo el equipo multidisciplinar (fig. 1).
Sobre la intervención del comité de ética asistencial a la hora de tomar la decisión sobre la AET, 70 (38,9%) manifestaron que debería participar en la toma de decisiones, 33 (18,3%) que no debería de participar y 76 (42,2%) declararon que no sabrían valorar.
En el apartado de opinión personal sobre la AET, 63 (35%) profesionales manifestaron la poca participación que tienen los padres en la toma de decisiones sobre la AET, coincidiendo este dato en todos los hospitales estudiados. Entre los profesionales, 129 (55,3%) destacan que los padres deben participar en la toma de decisión junto con el equipo multidisciplinar, y que esta debe hacerse de forma correcta en tiempo y forma. Los profesionales reflejaron la dificultad que encuentran en la toma de decisiones sobre AET para las que no existen protocolos ni guías de ayuda en ninguna de las unidades.
Resultados por categoría profesionalAl analizar la dificultad que encuentran los profesionales en tomar la decisión sobre la AET, los médicos encontraron mayor dificultad en tomar la decisión en pacientes oncológicos (9 [22%]), seguidos de los pacientes cardiacos (8 [19,5%]), siendo p>0,05. Las enfermeras (57 [41%]) encontraron dificultad en todos los pacientes independientemente de su diagnóstico, seguido de los pacientes cardiacos (20 [14,4%]) y de los pacientes oncológicos (18 [12,9%]).
Los médicos (20 [48,8%]) opinaron que la decisión se toma por consenso del equipo multidisciplinar teniendo en cuenta a los padres del niño, frente a las 71 (51,1%) enfermeras que opinaron que la decisión se toma por el equipo médico y los padres del niño. Un total de 62 (44,6%) enfermeras manifestaron que la decisión se tomó por consenso médico única y exclusivamente, existiendo diferencias estadísticamente significativas.
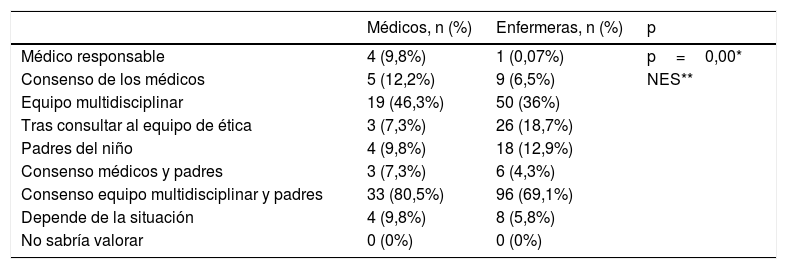
Ambos colectivos, con 33 (80,5%) médicos y 96 (69,1%) enfermeras, coinciden que la decisión debería ser tomada única y exclusivamente por consenso del equipo multidisciplinar más los padres del niño (tabla 2).
Opinión de los médicos y enfermeras sobre quién debería tomar la decisión de la AET en las UCIP
| Médicos, n (%) | Enfermeras, n (%) | p | |
|---|---|---|---|
| Médico responsable | 4 (9,8%) | 1 (0,07%) | p=0,00* |
| Consenso de los médicos | 5 (12,2%) | 9 (6,5%) | NES** |
| Equipo multidisciplinar | 19 (46,3%) | 50 (36%) | |
| Tras consultar al equipo de ética | 3 (7,3%) | 26 (18,7%) | |
| Padres del niño | 4 (9,8%) | 18 (12,9%) | |
| Consenso médicos y padres | 3 (7,3%) | 6 (4,3%) | |
| Consenso equipo multidisciplinar y padres | 33 (80,5%) | 96 (69,1%) | |
| Depende de la situación | 4 (9,8%) | 8 (5,8%) | |
| No sabría valorar | 0 (0%) | 0 (0%) |
Todos los médicos participantes en el estudio (41 [100%]) manifestaron que estaban a favor de la AET. Un total de 137 (98,6%) enfermeras también lo estaban, y 2 (1,4%) de ellas declararon que no sabrían valorar.
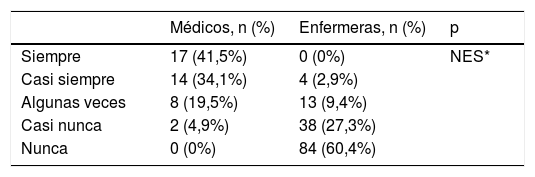
Los médicos declararon que se sienten integrados en la toma de decisiones de pacientes a su cargo siempre (17 [41,5%]) y casi siempre (14 [34,1%]); en cambio, 84 (60,4%) enfermeras manifestaron que nunca se sienten integradas y 38 (27,3%) casi nunca (tabla 3).
Percepción de médicos y enfermeras sobre el grado de integración en la toma de decisiones sobre la AET de pacientes a su cargo
| Médicos, n (%) | Enfermeras, n (%) | p | |
|---|---|---|---|
| Siempre | 17 (41,5%) | 0 (0%) | NES* |
| Casi siempre | 14 (34,1%) | 4 (2,9%) | |
| Algunas veces | 8 (19,5%) | 13 (9,4%) | |
| Casi nunca | 2 (4,9%) | 38 (27,3%) | |
| Nunca | 0 (0%) | 84 (60,4%) |
Con respecto a la realidad en cuanto a la participación en equipo sobre la toma de decisiones, 31 (75,6%) médicos declararon que siempre participaban en la toma de decisiones sobre la AET de pacientes ingresados en su unidad y 121 (87,1%) enfermeras manifestaron que nunca les consultan ni participan sobre estas decisiones en pacientes a su cargo.
Con respecto a la capacitación de médicos y enfermeras sobre la toma de decisiones sobre la AET, 34 (82,9%) médicos sí se sentían capacitados para tomar este tipo de decisiones, mientras que 80 (57,6%) enfermeras sí se sentían capacitadas para tomar decisiones sobre la AET y 42 (30,2%) manifestaron que no sabrían valorar.
Los médicos manifestaron que están bastante de acuerdo (19 [46,3%]) y de acuerdo (14 [34,1%]) en cómo se toman las decisiones sobre la AET en su unidad. En cambio, 89 (64%) enfermeras declararon estar bastante en desacuerdo en cómo se toman las decisiones sobre la AET en la actualidad, 24 (17,3%) manifestaron estar de acuerdo y 15 (10,8%) bastante de acuerdo.
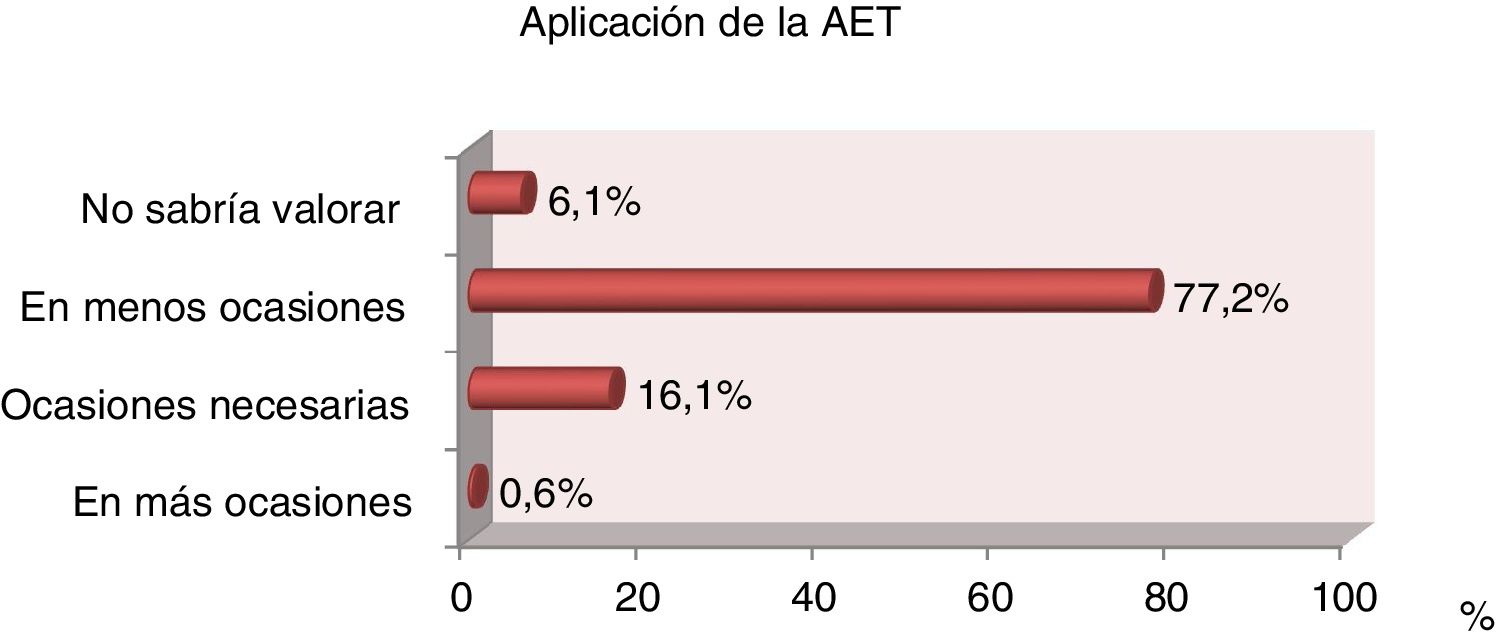
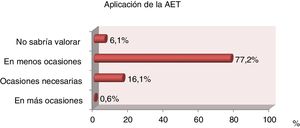
Un total de 25 (61%) médicos y 114 (82%) enfermeras afirmaron que la AET se aplica en menos ocasiones de las necesarias en todas las unidades de cuidados intensivos encuestadas (fig. 2).
Al plantear los factores más importantes a tener en cuenta al aplicar la AET en las UCIP, los médicos y enfermeras de los cuatro hospitales participantes coinciden que son la gravedad del proceso, con una puntuación media sobre 10 de 8,23 (DE: 2,18); la posibilidad de respuesta, con una puntuación media de 8,79 (DE: 1,85) sobre 10, y la calidad de vida futura de los pacientes pediátricos, con una puntuación media sobre 10 de 9,26 (DE: 1,48).
DiscusiónTras valorar los resultados, se ha obtenido información para conocer la opinión de los profesionales sobre la aplicación de la AET y describir su actitud ante la AET, la cual es una actitud positiva en la que ambas categorías profesionales van unidas hacia un buen cuidado de los pacientes. En el análisis del proceso de toma de decisiones se encuentra que el 40% de los profesionales opinan que la decisión se toma única y exclusivamente por consenso médico sin tener en cuenta a los padres del niño ni al resto del equipo asistencial. Este dato también se encuentra en varios estudios, en los que se refleja que la decisión técnica suele ser médica pero que la ejecución de la misma corresponde habitualmente al equipo enfermero, lo que suele generar conflictos en las decisiones que se toman en el equipo6,9.
Se observa que existe una gran diferencia entre médicos y enfermeras con respecto a la percepción sobre la participación y el modo en que se realiza la toma de decisiones, y que se pueden relacionar con múltiples estudios en los que los dos equipos de profesionales tienen una visión diferente de quién suele tomar la decisión2,10. Esto puede ser uno de los motivos de conflictos éticos relativos a qué criterios se utilizan y qué criterios se deben utilizar para tomar este tipo de decisiones3,7-9.
Otro punto importante en el que sí se encuentra consenso entre los profesionales es en la importancia de la participación de los padres en la toma de decisiones, sin que el peso de la misma recaiga en ellos. El 80,5% de los médicos y el 69,1% de las enfermeras opinan que los padres deben formar parte de la decisión de AET y son los profesionales quienes deben hacer un esfuerzo real para hacer llegar a los padres la información necesaria y apropiada, teniendo en cuenta el dolor y el sufrimiento por el momento vivido, al igual que el estado de confusión o las creencias propias de la persona. El mejor interés para el menor siempre estará estrechamente ligado al mejor interés para los padres8,10,11.
En este estudio los profesionales han reflejado que la participación de los padres cada vez es mayor y cada vez se les tiene más en cuenta, aunque siempre de una forma tardía. La participación de los padres en la toma de decisiones no es solo un deber ético y legal del equipo de profesionales, sino que es un derecho ético y legal del paciente. Es imprescindible tener en cuenta que la implicación de los padres en la toma de decisiones siempre debe estar basada en una información veraz, completa y comprensible para ellos2-4,6-8,10,12.
Analizando qué miembros del equipo intervienen en la decisión, el 44,4% de los profesionales declaran que la decisión es tomada entre los médicos y los padres del niño. Esta elección se ve reforzada por varios autores4,13,14, pero otros6,7,15,16 demandan la participación del equipo enfermero, como han expresado el 55,3% de los participantes de este estudio.
La bibliografía refleja que las enfermeras aportan con el cuidado una visión humanística de la atención6,7,17,18. Es el personal que está a pie de cama y en el que se apoyan los familiares de manera continua. Es un personal cualificado y cada vez más formado, por lo que su participación en estos temas resulta enriquecedora e indispensable si se tiene en cuenta el consenso necesario en la toma de decisiones sobre la AET para una buena práctica clínica10,17,18. La realidad es contraria, ya que el 60,4% de las enfermeras nunca se sienten integradas en la toma de decisiones de pacientes a su cargo. La exclusión de la enfermera en la toma de decisiones respecto a su paciente puede originar frustración, tensión y desajuste en el equipo asistencial, así como incomprensión y dificultad en el desarrollo de los cuidados6. Varios autores evidencian que la estimación del pronóstico realizado por la familia o las enfermeras se ajusta mucho más a la realidad que el realizado por el personal médico, por lo que es importante tener en cuenta su opinión4,7,16,17.
Estudiada la capacitación que sienten para tomar decisiones de pacientes a su cargo, el 63,3% de los profesionales sí refieren sentirse capacitados, dato que contrasta con el 76,6% de profesionales que no tiene ningún tipo de formación reglada sobre la AET. Esto refleja que los profesionales asumen que la capacitación viene de la vía de la experiencia y no de la vía formativa6,19-22.
Más del 80% de los profesionales opinan que la toma de decisiones sobre AET se hace en menos ocasiones de las necesarias. La falta de la toma de decisiones podría ser porque la AET es una decisión compleja en la que intervienen muchos valores y siempre se mantiene la duda de si se podría haber hecho algo más por el paciente o cómo sería su vida si se hubiesen realizado diferentes técnicas o cuidados3,5,15,18. Los profesionales no solo opinan que las decisiones se toman en menos ocasiones de las necesarias, sino que cuando se toma la decisión se toma demasiado tarde. Esta decisión tardía aumenta el sufrimiento y el dolor del niño y de sus padres, así como la impotencia del personal que se encarga del cuidado, incapaz de responder a las necesidades que se le demandan11,14.
La mayoría de los profesionales están bastante en desacuerdo con la forma en que se toman las decisiones sobre AET en su unidad, y este porcentaje es mucho mayor en el equipo enfermero. Se puede relacionar este porcentaje con la baja integración del equipo enfermero en la toma de decisiones de pacientes a su cargo y en la opinión de que las decisiones no se toman en equipo. Lo más destacable de este estudio es que las opiniones y creencias transmitidas por los encuestados están en consonancia con las descritas en otros entornos asistenciales y culturales y permiten la puesta en marcha de medidas de mejora que podrían incidir en la humanización y en la calidad de los cuidados a los pacientes pediátricos en el final de la vida4,6,7,16,19.
Como posibles limitaciones del estudio se constata que la tasa de respuesta de los médicos es de 41 (67,2%), inferior a la de las enfermeras, que es de 139 (80,8%), a pesar de que en ambos casos se realizó una recogida a doble vuelta. Otra limitación en la recogida de datos es el uso de un cuestionario no validado. Para minimizar el impacto de su uso se realizó el cuestionario con una metodología grupo Delphi con la aportación de expertos sobre la AET y con un pilotaje previo a su uso.
ConclusionesLos profesionales estudiados de las cuatro UCIP de hospitales de la Comunidad de Madrid muestran un alto nivel de experiencia y conocimiento en relación con la AET, a pesar de no haber recibido prácticamente formación reglada sobre este tema.
Existen diferencias destacables entre médicos y enfermeras, no solo en la percepción del modelo de toma de decisiones, sino por el diferente modo de actuación que declaran tener las dos categorías profesionales frente a la AET. No existen protocolos ni circuitos de toma de decisiones consensuados en ninguna de las UCIP estudiadas, presentándose incluso diferencias claras de criterios entre profesionales.
Se puede destacar que la actitud de los profesionales ante la adecuación en los hospitales estudiados es una actitud positiva en la que ambas categorías profesionales van unidas hacia un buen cuidado de los pacientes. Se deben crear nuevas líneas de trabajo en las que exista una mayor implicación y participación de todo el equipo multidisciplinar, sobre todo del equipo enfermero, el cual demanda una mayor participación en la toma de decisiones sobre la AET. Después de valorar los resultados obtenidos, así como conocer de cerca la realidad en las diferentes UCIP, sería importante el uso de protocolos que clasifiquen a los pacientes según sus posibilidades de recuperación y que actúen como una guía en la toma de decisiones, guía que nunca puede dejar de lado el análisis del caso particular.
A la luz de los resultados y de la bibliografía estudiada sería necesario desarrollar nuevas líneas de investigación que permitan profundizar en estas complejas decisiones y una mayor formación de posgrado que ayude a mejorar las estrategias comunicativas de los médicos y las enfermeras. Un mejor conocimiento de la propia realidad contribuirá a definir la mejor pauta de actuación posible, mejorando de este modo la toma de decisiones sobre los pacientes pediátricos en el final de la vida.
FinanciaciónLos autores declaran no haber recibido subvención, beca o soporte financiero alguno para la realización de este trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todos los profesionales que participaron en este estudio, porque sin ellos no hubiera sido posible que este proyecto viera la luz.