Determinar la incidencia de las lesiones cutáneas asociadas a la humedad (LESCAH) en el área del pañal, identificar los factores predisponentes y conocer las medidas preventivas y registros realizados.
MetodologíaEstudio descriptivo longitudinal (junio de 2014-abril de 2015) en una UCI polivalente. Se incluyeron pacientes con estancia >48 h y sin lesiones cutáneas. Se valoró diariamente la piel hasta la aparición de LESCAH, alta o un máximo de 14 días. Se registraron datos demográficos, estancia, tipo de LESCAH, incontinencia, consistencia y número de deposiciones, obesidad, escala Braden y prevención.
ResultadosSe estudiaron 145 pacientes (66,2% hombres), la mediana de edad fue 69 (P25=56,5-P75=76) años y la estancia de 5(P25=3-P75=11,25) días, el 29,9% presentó obesidad. Se detectó un 26,2% de dermatitis asociada a la incontinencia (DAI) y un 15,9% dermatitis intertriginosa (DI). Se registró el 23,8% de las LESCAH. Las variables relacionadas con la DAI fueron la incontinencia fecal, número de deposiciones, heces líquidas y estancia. Para la DI fueron la obesidad y la puntuación en la escala Braden. El análisis multivariable seleccionó la incontinencia fecal (OR=5,4; IC 95%:1,1-26) y el número de deposiciones (OR=1,1; IC:1,0-1,2) como variables independientes para desarrollar DAI y la obesidad (OR=2,8; IC95%:1,0-8,2) y escala Braden (OR=0,8; IC95%:0,7-1,0) para desarrollar DI. Se realizó prevención al 23,8% de los obesos y al 42,9% de los incontinentes.
ConclusionesExiste una elevada incidencia en LESCAH. Tener incontinencia fecal y mayor número de deposiciones son factores de riesgo para desarrollar DAI. La obesidad y una puntuación menor en la escala Braden predisponen a sufrir DI. El registro de las LESCAH y la prevención en pacientes de riesgo es insuficiente.
To determine the incidence of moisture-associated skin damage (MASD) in the nappy area, identify predisposing factors and know the preventive measures and nursing records.
MethodDescriptive longitudinal study (June 2014-April 2015) in a general ICU. Patients whose stay >48hours and without skin lesions were included. The skin was assessed daily until the appearance of MASD, discharge or a maximum of 14 days. Demographics, stay, MASD type, incontinence, number and consistency of stools, obesity, Braden scale and prevention were recorded.
Results145 patients (66.2% male) were studied, median age was 69 (P25=56.5, P75=76) and median length of stay was five days (P25=3, P75=11.25), 29.9% were obese. Incontinence-associated dermatitis (IAD) was detected in 26.2% and intertriginous dermatitis (ITD) in 15.9%. MASD was recorded in 23.8%. The variables causing IAD to develop were faecal incontinence, number of stools, liquid stools, and stay. Those for ITD were obesity and score on the Braden scale. Multivariate analysis selected faecal incontinence (OR=5.4, CI95%: 1.1-26) and the number of stools (OR=1.1, CI95%:1.0-1.2) as independent variables for developing IAD and obesity (OR=2.8, CI95%:1.0-8.2) and Braden (OR=0.8, CI95%:0.7-1.0) for developing ITD. Prevention to 23.8% of obese and 42.9% of incontinent was performed.
ConclusionsThere is a high incidence in MASD. Faecal incontinence and higher number of stools are the risk factors for developing IAD. Obesity and a lower score on the Braden scale may affect susceptibility to ITD. Recording of MASD and its prevention in patients at risk is insufficient.
Las lesiones cutáneas asociadas a la humedad se consideran lesiones asociadas a la dependencia. El paciente crítico tiene un elevado riesgo de desarrollarlas, aunque han sido poco estudiadas en esta población.
La incidencia de lesiones cutáneas asociadas a la humedad es elevada en los pacientes ingresados en UCI. El paciente crítico es vulnerable a las lesiones por incontinencia, pero existen otras fuentes, como el sudor, a la que también está expuesto. La humedad es un factor subestimado por los responsables en el cuidado del paciente. La escala Braden permite valorar la exposición de la piel a la humedad en términos generales.
¿Implicaciones del estudio?Es necesario sensibilizar a los profesionales sobre las lesiones cutáneas asociadas a la humedad y en especial sobre la dermatitis intertriginosa. Sería necesario escalas para evaluar el riesgo de exposición a las diferentes fuentes de humedad así como explorar el comportamiento de las escalas de riesgo de UPP para determinar su valor predictivo en este tipo de lesiones.
La piel es la primera barrera del organismo y existen múltiples factores que pueden lesionarla. Entre ellos destacan como factores intrínsecos la edad avanzada, los antecedentes patológicos, el estado nutricional o las alteraciones en la eliminación entre otros y como factores extrínsecos la inmovilidad prolongada, la presión, la fricción y la humedad1. Los pacientes ingresados en las unidades de cuidados intensivos (UCI) reúnen la mayor parte de estos factores de riesgo.
El Grupo Nacional para el Estudio y Asesoramiento en Úlceras por Presión y heridas crónicas (GNEAUPP) publicó en 2014 el Documento Técnico N.° II acerca de las lesiones relacionadas con la dependencia2. Este documento describe lesiones de diferentes etiologías como la presión y cizalla, el roce o fricción y las lesiones cutáneas asociadas a la humedad (LESCAH). Estas últimas se han descrito y diferenciado de las úlceras por presión (UPP)3, hace relativamente poco tiempo y se definen como una «lesión localizada en la piel (no suele afectar a tejidos adyacentes) que se presenta como una inflamación (eritema) y/o erosión de la misma, causada por la exposición prolongada (continua a casi continua) a diversas fuentes de humedad con potencial irritativo para la piel (por ejemplo: orina, heces, exudado de las heridas, efluentes de estomas o fístulas, sudor, saliva o moco)»2.
Basándose en el trabajo de expertos dirigidos por Gray4, donde se revisan las estrategias para la evaluación, prevención y tratamiento de las LESCAH, Torra i Bou et al.5 describieron 6 formas de LESCAH: la dermatitis asociada a la incontinencia (DAI), la dermatitis intertriginosa (DI) o también denominada dermatitis por transpiración, la dermatitis perilesional asociada al exudado, la dermatitis periestomal, la dermatitis cutánea asociada al exudado (DCAE) y la dermatitis por saliva o mucosidad.
La DAI se describe como el daño que sufre la piel por la exposición a la orina o las heces6. Suele desarrollarse en la zona perigenital o perianal, pero puede extenderse hasta zonas inguinales, glúteos y piernas7 y su incidencia oscila entre el 3,4 y el 50%8 dándose las tasas más elevadas en unidades de críticos.
Por otro lado la DI se define como «una lesión causada por la humedad en superficies opuestas de la piel que contactan entre sí y suele aparecer en zona inframamaria, axilar e inguinal»7. En estas lesiones, la sobreinfección por bacterias y hongos es frecuente y suele ser más común en personas obesas7.
Las LESCAH se localizan con frecuencia en el área del pañal y pueden ser etiquetadas erróneamente como UPP de categoría I o II, y viceversa9. Esta confusión podría explicarse por la similitud de las lesiones y por el hecho de que el 37,6% de las UPP están localizadas en esta zona (genitales, glúteos y zona sacra), como se ha objetivado en el último estudio nacional de prevalencia de UPP10. Además, en la UCI donde se desarrolló esta investigación, se llevó a cabo un estudio entre las enfermeras, que mostró dicha confusión entre UPP y LESCAH11. Dado el impacto que esto supone en las medidas preventivas y en el uso inadecuado de recursos, se decidió realizar el presente estudio con el objetivo de determinar la incidencia de LESCAH en el área del pañal, identificar los factores que favorecen su aparición y conocer las medidas preventivas que se realizan en la UCI ante estas lesiones y su documentación en los registros enfermeros.
MetodologíaEstudio descriptivo longitudinal de junio del 2014 a abril del 2015 en una UCI polivalente de 12 camas de un hospital universitario de tercer nivel.
Se incluyeron todos los pacientes mayores de 18 años con una estancia superior a 48 h. Se excluyeron a los pacientes que, al ingreso, presentaban lesiones de cualquier tipo en el área del pañal (las cuales, podrían dificultar la valoración de la zona), diagnóstico de muerte cerebral, o aquellos que por indicación clínica no fue posible valorar la zona del pañal diariamente.
En el momento del estudio, no existía un protocolo de prevención frente a las LESCAH, realizándose la higiene del área del pañal con agua y esponjas jabonosas y utilizándose como medida preventiva una pomada con óxido de zinc al 25% como producto barrera.
Desde el ingreso del paciente, se valoró diariamente la piel del área del pañal. Esta valoración se interrumpió si aparecía LESCAH (eritema/erosión de la piel), o en caso de no aparecer lesión, al alta del paciente de la unidad, éxitus o como máximo durante 14 días.
Se recogieron datos demográficos (edad y sexo), diagnóstico de ingreso (médico/quirúrgico/neuroquirúrgico), días de estancia en UCI, índice de masa corporal (IMC), obesidad (IMC > 30), día de aparición de LESCAH, zona (surco anal/glúteo/perianal/perineal/genital/inguinal) y tipo (DAI, DI y DCAE, teniendo en cuenta los tres tipos de LESCAH que podían desarrollarse en la zona del pañal). También se monitorizó diariamente el número de deposiciones y características según la intensidad del irritante definida en la escala Perineal Assessment Tool12 (PAT) (formada/blanda/líquida), la presencia de sonda vesical y en caso de micción espontánea, el número de micciones realizadas, la presencia de incontinencia (urinaria/fecal/mixta), el registro de la aplicación de óxido de zinc (sí/no/no precisa), el modo de colocación del pañal (abierto/cerrado) y la colonización fúngica. Para valorar la capacidad que tenía el paciente para percibir y manifestar su incomodidad ante un episodio de incontinencia, se utilizó la escala de Coma de Glasgow. Se consideró que un valor de 14-15 era un paciente consciente y con capacidad para comunicarse. Con la misma finalidad, a los pacientes que recibían sedación se consideró que un valor de 0 en la Richmond agitation sedation scale (RASS) permitía al paciente comunicar su disconfort. Por lo tanto, aquellos pacientes con un Glasgow ≤13 o con un RASS diferente a 0 se les consideró sin capacidad para comunicarse de manera efectiva.
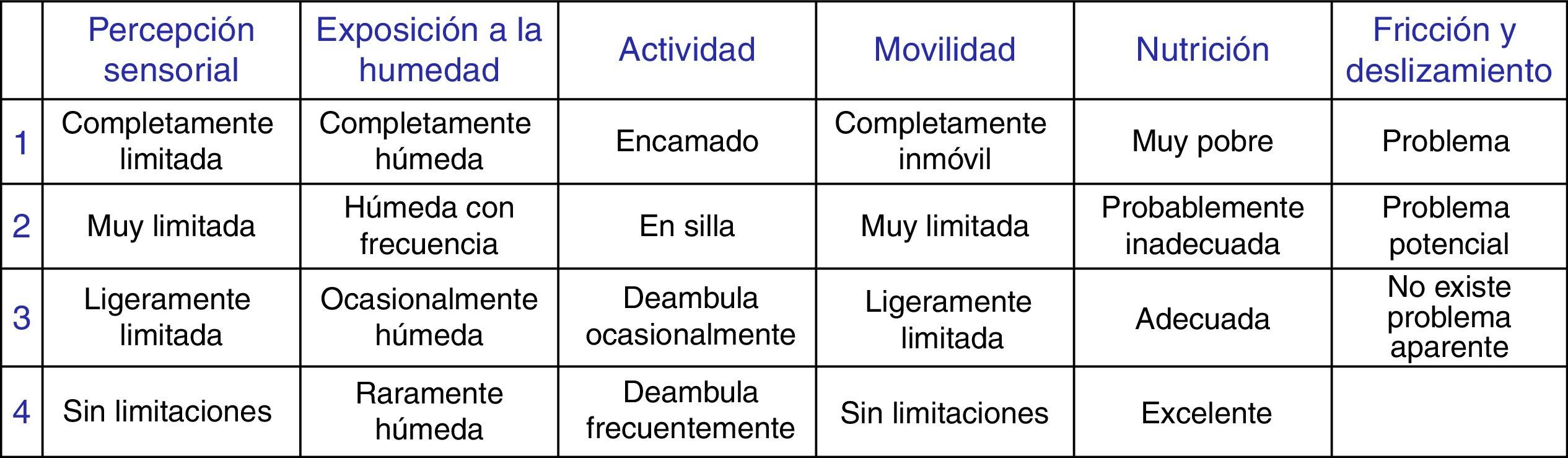
Por último, se recogió la puntuación del riesgo de UPP según la escala Braden13 y de la subescala exposición a la humedad (fig. 1).
Por otra parte, la incidencia de DAI se calculó en función de la población incontinente6. Se define incontinencia urinaria (IU) como la pérdida involuntaria de orina e incontinencia fecal como la incapacidad para controlar la salida de gas y heces por el ano caracterizándose por la evacuación involuntaria de las mismas14. A los pacientes continentes, que presentaron lesiones por exposición a heces, no se les incluyó en la categoría de DAI. La incidencia de la DI y la DCAE fue calculada sobre el total de la muestra.
Cálculo de la muestraTeniendo en cuenta que el número de ingresos con una estancia superior a dos días durante el año 2013 en la UCI donde se llevó a cabo el estudio fue de 400 pacientes y asumiendo una incidencia de DAI del 30%, con una precisión del 5%, una confianza del 95% y estableciendo la corrección para ajustar el nombre de individuos necesarios, el tamaño de la muestra se estableció en 179 pacientes.
Análisis estadísticoPara el análisis de los datos se utilizó estadística descriptiva con medias (desviación estándar) y proporciones. Se aplicó la prueba de normalidad Kolmogorov-Smirnov para conocer la distribución de las variables cuantitativas. Aquellas variables con distribución no normal, se expresaron con medianas y percentiles 25 y 75.
Se realizó análisis bivariable para la DAI y la DI por ser el tipo de LESCAH más relevante en el área del pañal. Se utilizó la prueba de X2 o la prueba exacta de Fisher para las variables cualitativas y la t de Student o la prueba no paramétrica U de Mann-Whitney para las cuantitativas.
Se aplicó el modelo de regresión logística con la variable lesión (sí frente a no) como dependiente y como independientes aquellas que presentaron valor p≤0,10 en el análisis bivariable. Se utilizó el método de regresión paso a paso (Stepwise).
Se consideró el nivel de significación estadística p≤0,05. El análisis se realizó con el programa SPSS® versión 19 para Windows®.
El estudio recibió la aprobación del Comité Ético y de Investigación Clínica de la entidad y no se consideró necesaria la obtención del consentimiento informado al tratarse de un estudio observacional que no implicó ninguna intervención diferencial en los pacientes incluidos.
ResultadosSe incluyeron 145 pacientes y las variables recogidas se hallan detalladas en la tabla 1.
Variables estudiadas de los pacientes incluidos en el estudio
| Número de pacientes | 145 |
|---|---|
| Edad (años) | |
| Mediana [P25-P75] | 69 [56,5-76] |
| Sexo | |
| Hombres n (%) | 96 (66,2) |
| Mujeres n (%) | 49 (33,8) |
| Días de estancia en UCI | |
| Mediana [P25-P75] | 5 [3-11,3] |
| IMC (kg/m2) | |
| Media (DE) | 27,5 (5,7) |
| Obesidad (IMC>30): n (%) | 41 (29,9) |
| Diagnóstico de ingreso: n (%) | |
| Médico | 90 (62,1) |
| Quirúrgico | 43 (29,7) |
| Neuroquirúrgico | 12 (8,3) |
| Portadores de sonda vesical: n(%) | 132 (91) |
| Incontinentes: n (%) | 42 (29) |
| Urinaria | 9 (21,4) |
| Fecal | 33 (78,6) |
| Mixta | 1 (2,3) |
| Portadores de pañal: n(%) | |
| Sin pañal | 48 (33,1) |
| Pañal abierto | 88 (60,7) |
| Pañal cerrado | 9 (6,2) |
| Escala Braden (total) | |
| Media (DE) | 12,8 (2,5) |
| Pacientes sin capacidad de comunicación: n (%) | 102 (70,3) |
DE: desviación estándar; IMC: índice de masa corporal; P25-P75: percentil 25-percentil 75.
La incidencia de LESCAH en la unidad fue del 29% (IC95%:22,2-36,8), que representa un total de 42 casos.
Al explorar la incidencia de los tipos de LESCAH en el área del pañal, el 15,9% (IC95%:10,8-22,7) (23 casos) fueron por DI, el 26,2% (IC95%: 15,3-41,1) (11 casos) por DAI, el 3,4% (IC95%: 1,5-7,8) (5 casos) por DCAE. Además, se hallaron 3 pacientes continentes con lesiones causadas por exposición a heces líquidas que se incluyeron en el total de la muestra pero que no pudieron ser clasificados. El 71,4% de las LESCAH se presentaron en forma de eritema y el 28,6% como erosión de la piel.
Las enfermeras documentaron el 23,8% de las lesiones por humedad que se detectaron durante el estudio.
A continuación, se describen los dos tipos de LESCAH que se manifestaron con más frecuencia en el área del pañal.
Dermatitis intertriginosaDe los 23 casos con DI, en 18 de ellos las lesiones aparecieron en el surco anal, 16 casos en glúteos y 11 en la zona inguinal. En algunos casos las lesiones se extendieron por varias zonas simultáneamente.
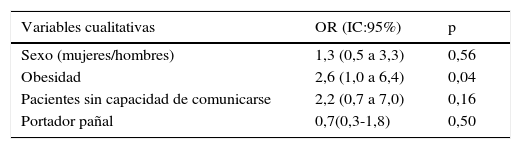
En la tabla 2 se muestra el análisis bivariable relativo a la DI, asociándose su desarrollo a las mismas variables que seleccionó el análisis multivariante como factor de riesgo para desarrollar DI: la obesidad (OR=2,8; IC95%:1,0-8,2) y una puntuación menor en la escala Braden (OR=0,8; IC95%:0,7-1,0).
Factores asociados al desarrollo de dermatitis intertriginosa
| Variables cualitativas | OR (IC:95%) | p |
|---|---|---|
| Sexo (mujeres/hombres) | 1,3 (0,5 a 3,3) | 0,56 |
| Obesidad | 2,6 (1,0 a 6,4) | 0,04 |
| Pacientes sin capacidad de comunicarse | 2,2 (0,7 a 7,0) | 0,16 |
| Portador pañal | 0,7(0,3-1,8) | 0,50 |
| Variables cuantitativas | |
|---|---|
| Edad | 0,38 |
| Días de estancia en UCI | 0,09 |
| Escala Braden | 0,02 |
OR: odss ratio.
Se puntuó la subescala de humedad de la escala Braden, con una media de 3,4 puntos (DE=0,5) en pacientes con obesidad, y con una media de 3,6 puntos (DE=0,4) en los pacientes sin obesidad, p=0,08.
Al 26,8% de los pacientes obesos se les aplicó producto barrera como medida preventiva durante una mediana de un día [P25=1- P75=2].
Estas lesiones que son producidas por sudor o transpiración, aparecieron generalmente al 4.° día [P25=2- P75=5] de ingreso.
Dermatitis asociada a la incontinenciaDe los 42 pacientes incontinentes se detectaron 11 casos de DAI, 9 asociados a la IF, uno a la IU y uno por incontinencia mixta. Las lesiones por DAI se localizaron en la zona perianal (8 casos), surco anal (4 casos) y zona perineal (3 casos), observándose en varias zonas a la vez en algunas ocasiones.
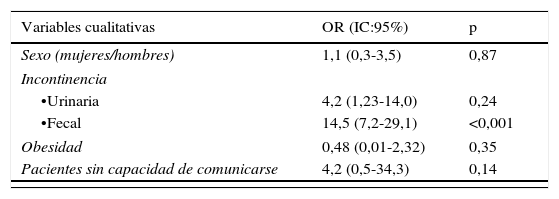
En la tabla 3, se muestra el resultado del análisis bivariable para detectar las variables asociadas al desarrollo de la DAI. La incontinencia fecal, el número de deposiciones realizadas, las heces líquidas y los días de estancia resultaron estar significativamente vinculadas con su desarrollo. Sin embargo, el análisis multivariable seleccionó la incontinencia fecal (OR=5,4; IC95%: 1,1-26) y el número de deposiciones realizadas (OR=1,1; IC:1,0-1,2) como factores independientes para desarrollarla.
Factores asociados al desarrollo de la dermatitis asociada a la incontinencia
| Variables cualitativas | OR (IC:95%) | p |
|---|---|---|
| Sexo (mujeres/hombres) | 1,1 (0,3-3,5) | 0,87 |
| Incontinencia | ||
| •Urinaria | 4,2 (1,23-14,0) | 0,24 |
| •Fecal | 14,5 (7,2-29,1) | <0,001 |
| Obesidad | 0,48 (0,01-2,32) | 0,35 |
| Pacientes sin capacidad de comunicarse | 4,2 (0,5-34,3) | 0,14 |
| Variables cuantitativas | |
|---|---|
| Días de estancia en UCI | 0,01 |
| Edad | 0,28 |
| Número deposiciones | <0,001 |
| Heces líquidas | <0,001 |
| Heces blandas | 0,32 |
| Escala Braden (total) | 0,41 |
OR: odds ratio.
A los pacientes incontinentes se les valoró en la subescala de exposición a la humedad con una media de 3,4 puntos (DE=0,4) y a los pacientes continentes con una media de 3,6 (DE=0,5), p=0,01.
Recibieron un producto barrera, como medida preventiva, el 42,9% de los pacientes incontinentes con una mediana de un día [P25=1- P75=3].
Estas lesiones por DAI aparecieron generalmente al 5.° día [P25=2,75- P75=12,75] del ingreso.
Tres pacientes con procesos diarreicos presentaron lesiones por la exposición a heces, pero no se las consideró DAI por tratarse de pacientes continentes.
DiscusiónSegún los resultados obtenidos, la incidencia de LESCAH en el área del pañal fue elevada alcanzando el 29%. Hasta ahora, solo se había estudiado en pacientes críticos un tipo de lesión por humedad, la DAI, que es la más común y documentada. Sin embargo, se han hallado tres tipos de LESCAH en esta zona tan vulnerable de sufrir los efectos de la humedad.
En este estudio, la DI ha sido la lesión más numerosa localizada en el área del pañal, aunque su incidencia es inferior a la DAI ya que esta última se calculó sobre la población incontinente. No se ha podido comparar dicha incidencia con otros trabajos, ya que la literatura solo reporta datos prevalentes que oscilan entre el 2-12%15 en pacientes ingresados en unidades de hospitalización o sociosanitarios, no encontrándose estudios en el paciente crítico.
La obesidad ha resultado ser un factor predisponente para desarrollar DI. De hecho la DI es una afección común en personas obesas16, sin embargo, también es frecuente en otros grupos de pacientes como mujeres17 o niños18 al tratarse de una dermatitis provocada por el contacto de piel con piel.
En condiciones normales, el sudor tiende a evaporarse rápidamente. Sin embargo, en el caso de las personas con obesidad, la transpiración que se produce en los pliegues cutáneos tiene dificultad para evaporarse y la piel permanece un periodo de tiempo más largo expuesta a esta fuente de humedad4. El estrato córneo excesivamente hidratado no se desliza en la superficie de la piel y fricciona produciéndose la lesión.
Las autoras de este estudio consideran que las circunstancias en las que se encuentra el paciente crítico, podrían favorecer este ambiente húmedo en ciertas áreas. Este tipo de pacientes se encuentran sedados, encamados, y por tanto, inmóviles y sometidos a fricción, condiciones que podrían contribuir a dificultar la circulación de aire en estas áreas y favorecer por tanto la lesión. En este sentido, la escala Braden parece haberlo puesto de manifiesto, ya que los pacientes cuanto menor puntuación total tienen, mayor riesgo presentan de padecer DI.
Por otra parte, la escala Braden dispone de una subescala que valora específicamente la exposición a la humedad en términos generales y ha sido recomendada por Rumbo et al.19 para valorar el riesgo de desarrollar LESCAH. Esta subescala valora la exposición a heces, orina, sudoración… característica que no tienen otras escalas de valoración de riesgo de desarrollar UPP, como la escala Norton o la EMINA, las cuales solo contemplan la humedad desde el punto de vista de la incontinencia, un factor que se ha relacionado tradicionalmente con la aparición de UPP20.
Esta subescala, sin embargo, no ha sido predictiva para el desarrollo de DI en este estudio. Este hecho podría deberse, a que tanto en los pacientes con obesidad como en los que no eran obesos, la exposición a la humedad fue considerada entre ocasionalmente y raramente húmeda, indicando que el sudor, parece haber pasado desapercibido.
La zona del pañal donde más se observó este tipo de lesión fue el surco anal, que se manifiesta como una lesión lineal y que por su proximidad con la zona sacra puede ser confundida con una UPP3. En un estudio previo, realizado en la misma unidad, sobre la diferenciación entre UPP y LESCAH mediante fotografías11, se objetivó que el 40% de las enfermeras diagnosticaron como UPP una lesión en el surco anal.
Aunque, las sobreinfecciones por hongos suelen ser frecuentes cuando hay presencia de humedad, en este estudio no se observó ninguna, ya que los casos fueron cerrados una vez detectada la lesión no dando tiempo a su manifestación.
En cuanto a la DAI, la literatura científica presenta grandes variaciones en las tasas de incidencia que oscilan desde el 3,4 al 25%8. Esta variabilidad se asocia a la falta de instrumentos de valoración que no permiten una correcta comparación entre estudios, al tipo de institución o centro, predominando el sociosanitario, a la población estudiada y la dificultad de diferenciar las lesiones asociadas a la dependencia y más concretamente las UPP y las LESCAH21,22.
Respecto a la población de críticos solo se han encontrado dos estudios, ambos en pacientes adultos con incontinencia fecal. Driver23, estudió la incidencia de DAI comparando dos procedimientos de limpieza, el primero de dos pasos con un limpiador sin aclarado y un producto barrera y el segundo con toallitas que limpiaban y protegían en un solo paso. Los pacientes tratados con el primer procedimiento presentaron una incidencia del 50%, casi el doble que la obtenida en este estudio, a pesar de que la bibliografía demuestra que el uso de productos específicos frente al agua y jabón favorece y respeta el microclima natural de la piel24. Con el segundo procedimiento, los pacientes se beneficiaron de él y la incidencia se redujo hasta el 19%2. Bliss et al.25 hallaron una incidencia del 36% en 45 pacientes con incontinencia fecal procedentes de tres UCI sin un régimen definido de cuidados de la piel para la prevención de DAI. Las lesiones se desarrollaron al 5.° día, el mismo tiempo de aparición que los pacientes de este estudio.
Los factores que predisponen a desarrollar DAI son multifactoriales, la revisión más actualizada identifica hasta 27 causas26, siendo las más comunes la incontinencia urinaria, la incontinencia fecal, la frecuencia de las deposiciones y las heces líquidas25,27.
En este estudio, se han seleccionado como factores de riesgo la incontinencia fecal, que multiplica por 5 el riesgo de desarrollar DAI y el número de deposiciones. La mayoría de los pacientes eran portadores de sonda vesical, por lo que solo apareció un caso de incontinencia urinaria. En el estudio de Bliss25, en cambio, las heces líquidas frecuentes y el bajo nivel de consciencia se consideraron factores predisponentes.
Para identificar individuos susceptibles de sufrir DAI, existe la escala PAT, que tiene en cuenta parámetros importantes como duración de la exposición, tipo de irritante, condición de la piel perianal y otros factores que contribuyen a que el paciente presente deposiciones líquidas como, albúmina baja, infección por patógenos a nivel intestinal o nutrición enteral, entre otros12. Pero al igual que ocurre con la mayoría de las escalas para predecir el riesgo de UPP28, la escala PAT relaciona la exposición de la piel a la humedad con la presencia de orina o heces, por tanto, a un solo tipo de LESCAH.
Algunos de los ítems que valora la escala PAT, se han asociado en este estudio con el desarrollo de DAI, como número de deposiciones y consistencia. No obstante, no se han encontrado estudios sobre la utilización de la PAT en cuidados intensivos, siendo por tanto un campo a desarrollar.
Como ya se ha descrito en metodología, se utilizó la Escala Braden para valorar la exposición a la humedad en el área del pañal. A pesar de que la puntuación otorgada por las enfermeras entre pacientes continentes e incontinentes fue estadísticamente significativa, creemos que tiene poca relevancia práctica ya que se puntuó entre ocasionalmente o raramente húmeda a todos los pacientes independientemente de que hubieran presentado DAI o no. Esta puntuación, puede responder a una incorrecta valoración de la subescala de humedad, ya que el uso de dispositivos, como la sonda vesical, o las elevadas tasas de estreñimiento del paciente crítico29,30, pueden hacer subestimar dicha exposición.
Respecto a las lesiones por heces que presentaron 3 pacientes continentes como consecuencia del contacto con las heces y los lavados repetidos, no ha sido posible incluirlas en ninguna categoría. Se trataba de pacientes que presentaban procesos diarreicos con un gran número de deposiciones. Por definición, el término DAI impide clasificar en esta categoría este tipo de lesiones. Esta situación, tampoco aparece especificada en los diferentes tipos de LESCAH descritos actualmente por el GNEAUPP. Sería necesario por tanto, definir un nuevo tipo de LESCAH o que se considerara esta situación para poder incluir este perfil de pacientes en alguna clasificación de las existentes.
Por último, la DCAE ha sido el tercer tipo de LESCAH encontrado en este estudio. Torra i Bou et al.5 la define como dermatitis provocada por el exudado que no procede de las heridas, sino de zonas de piel intacta afectadas de edema. Con frecuencia los pacientes críticos presentan edemas importantes en la etapa más aguda de su enfermedad y aunque la incidencia de esta lesión ha sido baja en este estudio, resulta interesante su hallazgo ya que no se han descrito con anterioridad en estos pacientes.
La prevención de las LESCAH, y en concreto de la DAI, se basa en un programa estructurado de cuidados de la piel basado en tres principios: limpieza, hidratación y protección cutánea6,31. Al no disponer en la UCI estudiada de un programa preventivo, solo se recogió y analizó el tercer paso, la aplicación de un producto barrera, por ser la única medida documentada en la historia clínica. En el análisis se observa que solo se utilizó en menos de la mitad de los pacientes incontinentes, en una cuarta parte de los obesos y se aplicó un tiempo inferior al necesario. Este hecho, podría reflejar una falta de sensibilización ante las lesiones por humedad, posiblemente por el desconocimiento por parte de las enfermeras sobre ellas, como demuestra el pequeño porcentaje de pacientes con LESCAH (23,8%) que fue registrado en gráfica. Y es que históricamente siempre se ha hablado de la prevención y el tratamiento de las UPP y las evidencias existentes sobre la valoración, diagnóstico, prevención y tratamiento de las LESCAH han aparecido en los últimos 10 años3,4,22.
Limitaciones del estudioLa muestra fue calculada en función de la DAI, ya que no se han encontrado referencias de incidencia de LESCAH en general, ni tampoco de los otros tipos de lesiones de humedad en particular.
Debido al gran número de lesiones aparecidas y a la creciente preocupación del personal de enfermería de la unidad, se calculó la incidencia antes de alcanzar el tamaño requerido de la muestra. Al obtenerse los resultados, se decidió interrumpir la recogida de datos con la intención de realizar medidas correctoras, por lo que el estudio pierde potencia y los resultados deben ser considerados con cierta cautela. Dada la media de días de estancia de la unidad donde se realizó el estudio, se decidió limitar la recogida de datos a 14 días para facilitar el análisis estadístico. Este hecho podría haber provocado pérdida de casos, pero el estudio presentó una mediana de 5 días de ingreso y las lesiones aparecieron entre el 4.° y el 5.° día, por lo que dichos efectos se atenúan.
ConclusionesExiste una elevada incidencia de LESCAH en el área del pañal. Las enfermeras solo registraron una cuarta parte de los casos.
Los factores de riesgo detectados que favorecen la DAI son la incontinencia fecal y el número de deposiciones. Los que predisponen a desarrollar DI son la obesidad y una menor puntuación en la escala Braden.
La incontinencia no es la única fuente de humedad a la que se halla expuesto el paciente. El sudor parece tener un papel importante en el desarrollo de estas lesiones.
La subescala de humedad de la escala Braden, es la única que permite valorar la exposición a diferentes fuentes de humedad, por lo que sería interesante explorar si su correcta puntuación permite disponer de ella por sí sola como predictora de pacientes con riesgo de desarrollar LESCAH.
Menos de la mitad de la población expuesta a la humedad recibió producto barrera y durante un tiempo inferior al necesario, demostrándose que fue claramente insuficiente y por tanto mejorable.
Este estudio hace visible la necesidad de sensibilizar y formar a las enfermeras en el conocimiento de las lesiones por humedad, para aumentar tanto el registro como las medidas de prevención.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Primer premio a la mejor comunicación oral presentada en el XLII Congreso Nacional de la Sociedad Española de Enfermería Intensiva y Unidades Coronarias (SEEIUC), 19-22 de junio 2016, Valencia.