Analizar la influencia del consumo de sustancias psicótropas en el nivel de dolor de los pacientes con traumatismo grave.
DiseñoEstudio analítico longitudinal.
ÁmbitoUnidad de Cuidados Intensivos (UCI) de Traumatismos y Emergencias.
PacientesTraumatismo grave, no comunicativo y ventilación mecánica >48 h. Se crearon 2 grupos de pacientes: consumidores de sustancias psicótropas y no consumidores según historia clínica.
IntervencionesMedición del nivel de dolor en situación basal y durante la movilización, mediante la escala de conductas indicadoras de dolor.
VariablesCaracterísticas demográficas, puntuación de dolor, nivel de sedación y tipo y dosis de analgesia y sedación.
ResultadosMuestra de 84 pacientes, correspondiendo 42 a cada grupo. El nivel de dolor en ambos grupos, durante la movilización, muestra diferencias significativas p=0,011, con una media de 3,11(2,40) para el grupo de consumidores y 1,83(2,14) para el grupo de no consumidores. Se objetiva un riesgo relativo (RR) de 2,5, IC (1,014-6,163) de tener dolor moderado/grave en el grupo de consumidores respecto al de no consumidores. La dosis media de analgesia y sedación continua es significativamente mayor en el grupo de consumidores: p=0,032 y p=0,004, respectivamente. No hay diferencia en la dosis de bolos de analgesia y sedación con p=0,624 y p=0,690, respectivamente.
ConclusionesLos pacientes con antecedentes de consumo de sustancias psicótropas muestran mayor nivel de dolor y tienen más riesgo de que este sea moderado/grave respecto a los no consumidores, a pesar de recibir mayor dosis de analgesia y sedación continua.
To analyse the influence of psychotropic substance use on the level of pain in patients with severe trauma.
DesignLongitudinal analytical study.
ScopeIntensive Care Unit (ICU) of Trauma and Emergencies.
Patientssevere trauma, non-communicative and mechanical ventilation >48hours. Two groups of patients were created: users and non-users of psychotropic substances according to medical records.
InterventionsMeasurement of pain level at baseline and during mobilization, using the Pain Indicator Behaviour Scale.
Variablesdemographic characteristics, pain score, sedation level and type and dose of analgesia and sedation.
ResultsSample of 84 patients, 42 in each group. The pain level in both groups, during mobilisation, showed significant differences p=0.011, with a mean of 3.11(2.40) for the user group and 1.83(2.14) for the non-user group. A relative risk of 2.5 CI (1,014-6,163) was found to have moderate / severe pain in the user group compared to the non-user group. The mean dose of analgesia and continuous sedation was significantly higher in the user group: P=.032 and P=.004 respectively. There was no difference in bolus dose of analgesia and sedation with P=.624 and P=.690 respectively.
ConclusionsPatients with a history of consumption of psychoactive substances show higher levels of pain and experience a higher risk of this being moderate/severe compared to non-users despite receiving higher doses of analgesia and sedation infusion. Key words: pain, multiple trauma, drug users.
El dolor es un síntoma común en los pacientes que están ingresados en la Unidad de cuidados Intensivos (UCI). En su origen influyen distintos factores, como la propia patología de base o la realización de procedimientos, entre otros.
¿Qué se aporta?El antecedente del paciente de consumo de sustancias es un factor importante a tener en cuenta para el ajuste de la dosis de analgosedación y así garantizar su bienestar durante el ingreso en la UCI.
Implicaciones del estudioLos pacientes con trastorno mental de consumo de sustancias psicótropas ingresados en la UCI se benefician en la práctica clínica de una monitorización más estrecha del dolor y ajuste de la analgosedación con protocolos específicos para este tipo de pacientes.
La incidencia de trastorno mental en la Unidad de Cuidados Intensivos (UCI) no está bien establecida y se desconoce su influencia en la enfermedad crítica, así como la necesidad de cuidados específicos1. El consumo y/o abuso de sustancias psicoactivas es un trastorno mental que puede conducir a una situación de adicción, dependencia y tolerancia2. Esta condición desafía la gestión segura y exitosa del dolor, agitación y delirium en los pacientes críticos, convirtiéndose su control en un difícil reto. Por un lado, estos pacientes sufren dependencia física, debido a la abstinencia que experimentan por el cese abrupto o disminución rápida de dosis y, por otro, la combinación con fenómenos de tolerancia o adaptación a las dosis de fármacos administrados de la misma familia de los que consume, especialmente los opioides y las benzodiacepinas. Además, hay que tener en cuenta las posibles interacciones con otras drogas o medicaciones administradas, si el consumo ha sido en un periodo reciente3,4.
La etiología del traumatismo más frecuente son los accidentes de tráfico; estos están relacionados en una parte importante con la conducta humana, siendo un factor de riesgo para sufrir cualquier tipo de traumatismo el consumo de sustancias que alteran el comportamiento5. En una parte importante de la enfermedad traumática grave causada por accidente de tráfico está presente el consumo de una o más sustancias psicoactivas, como el alcohol y las drogas5,6. En el registro nacional de enfermedad traumática grave RETRAUCI7 se pone de manifiesto que hasta en el 27,9% de los casos se sospecha clínicamente o se confirma analíticamente, centrándose fundamentalmente en el consumo agudo. Autores como Suchyta et al.8 han investigado la dependencia de sustancias, desde el punto de vista crónico, destacando también su asociación con la enfermedad traumática.
Por otro lado, el desarrollo de dolor es frecuente en la UCI; este puede originarse tanto en situación basal como ante la aplicación de procedimientos propios del cuidado9, teniendo implicaciones negativas en los resultados del paciente10–12. Las guías de práctica clínica existentes sobre manejo de dolor, agitación y delirium en el paciente crítico13,14 plantean distintas estrategias para su valoración, tratamiento y prevención, pero no consideran la condición de abuso de sustancias como posible factor etiológico o de riesgo de experimentar mayor nivel de dolor15.
Así, el objetivo de esta investigación es analizar la influencia del consumo de sustancias psicótropas en el nivel de dolor de los pacientes con traumatismo grave, comparando el nivel de dolor en pacientes consumidores y no consumidores de sustancias psicótropas, según su diagnóstico en historia clínica.
Pacientes y métodoDiseñoEstudio analítico longitudinal. El seguimiento de los pacientes con traumatismo grave se realizó teniendo en cuenta que la variable independiente que forma los grupos es el consumo de sustancias psicótropas, según la historia clínica, y la variable dependiente es el nivel de dolor en 2 situaciones: de forma basal y durante un procedimiento doloroso, la movilización9,16. Los grupos se definen como grupo i (consumidores de sustancias psicótropas) y grupo ii (no consumidores de sustancias psicótropas). El estudio fue aprobado por el Comité de Ética e Investigación del Hospital Universitario 12 de Octubre y se obtuvo consentimiento informado firmado por los familiares de los pacientes para su inclusión en el estudio.
ÁmbitoEl estudio se realizó en la UCI de Traumatismos y Emergencias del Hospital Universitario 12 de Octubre, de enero del 2014 a noviembre del 2015.
Muestra. SujetosEl cálculo del tamaño de la muestra se determinó a partir de la media y la desviación estándar del nivel de dolor durante la movilización en pacientes con traumatismo grave no comunicativos, tomando como referencia los resultados obtenidos del trabajo de Lopez Lopez et al.17, con una media y desviación estándar de dolor durante la movilización de 3(2,8). Con un nivel de confianza del 95%, una potencia del 80%, una diferencia de medias de 2 y una razón entre muestras de 1 se estimaron un mínimo de 42 pacientes en cada cohorte.
Los pacientes se reclutaban de forma consecutiva según cumplían todos los criterios de inclusión y ninguno de exclusión.
- 1.
Criterios de inclusión:
- –
Edad ≥ 18 años.
- –
Patología traumática grave, definida como un Injury Severity Score (ISS) ≥ 1618.
- –
Ventilación mecánica invasiva en las primeras 48h.
- –
No comunicativo, definido como incapacidad para comunicarse de forma verbal o motora.
- –
- 2.
Criterios de exclusión:
- a.
Coma barbitúrico.
- b.
Infusión de relajantes musculares o tras un periodo comprendido entre 1-2h después de la administración de una dosis aislada.
- c.
Tetraplejía.
- a.
- 1.
Datos demográficos:
- –
Edad y sexo.
- –
Causa del traumatismo: accidente de tráfico, caída, accidente deportivo, accidente laboral.
- –
Región anatómica afectada: craneal, torácico, ortopédico, abdominal, raquídeo, pélvico y facial.
- –
- 2.
Datos clínicos:
- a.
Nivel de dolor mediante escala de conductas indicadoras de dolor (ESCID)19.
- b.
Nivel de sedación mediante Richmond Agitation Sedation Scale (RASS)20.
- c.
Nivel de consciencia mediante Glasgow Coma Scale (GCS)21.
- d.
Medicación analgésica y sedante: perfusión continua (mg/24h) y dosis aisladas (mg o μg) administradas hasta un máximo de 8 h antes de la medición.
- e.
Historia de consumo/abuso de sustancias psicótropas crónico según historia clínica.
- a.
Previamente a la valoración del nivel de dolor, se registraba la dosis de analgesia y/o sedación del paciente, tanto administrada de forma continua como en forma de bolo, y se valoraba el nivel de sedación mediante la escala RASS.
Las mediciones de dolor se realizaban únicamente una vez por cada sujeto en las primeras 48 h de ingreso por un observador independiente en 2 momentos: basal y durante la movilización. El observador no participaba en el procedimiento. Primero se realizaba la observación de las conductas del paciente y posteriormente se realizaba el registro.
La evaluación del dolor se realizó mediante la herramienta validada ESCID; esta consta de 5 ítems: musculatura facial, tranquilidad, tono muscular, adaptación a ventilación mecánica y confortabilidad, puntuando con un rango de 0 a 2 cada uno de ellos, de modo que la puntuación total de la escala oscila de 0 a 10. Se siguió la categorización del nivel de dolor de ESCID: no dolor ESCID=0; dolor leve/moderado ESCID=1-3; dolor moderado/grave ESCID=4-6, y dolor muy intenso ESCID >6.
InstrumentosHistoria clínica del paciente, para la obtención de datos demográficos, antecedentes personales, medicación sedante y analgésica administrada.
Observación directa, para la medición del dolor mediante las escala ESCID y para valoración de la sedación a través de la escala RASS.
Análisis estadísticoAnálisis descriptivo de las variables, utilizando la media y desviación estándar (DE) para variables cuantitativas, y frecuencias absolutas y relativas para variables cualitativas. La comparación de medias de la puntuación total de ESCID, dosis de sedación y analgesia se realizó con el test estadístico t de Student para muestras independientes, y la asociación junto con el RR de presentar dolor moderado/grave según el grupo, con el test de la chi al cuadrado. Para realizar este cálculo, la variable dolor se categorizó como dicotómica, diferenciando entre dolor leve (ESCID ≤ 3) y dolor moderado/grave (ESCID >3).
El análisis de las variables se realizó mediante el programa estadístico IBM® Statistical Package for Social Science (SPSS®) 22.
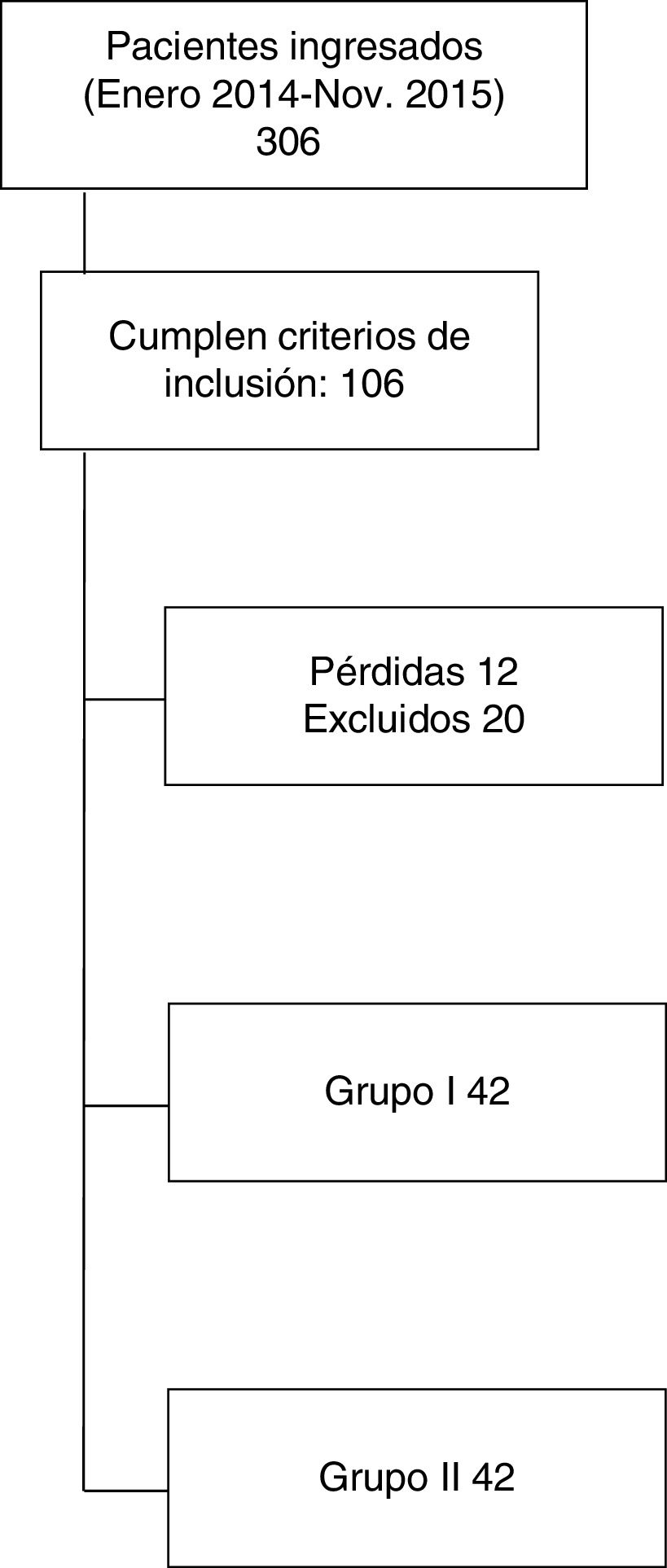
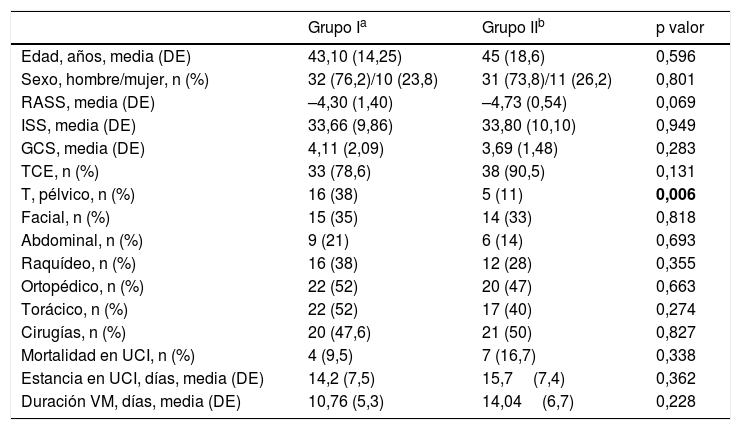
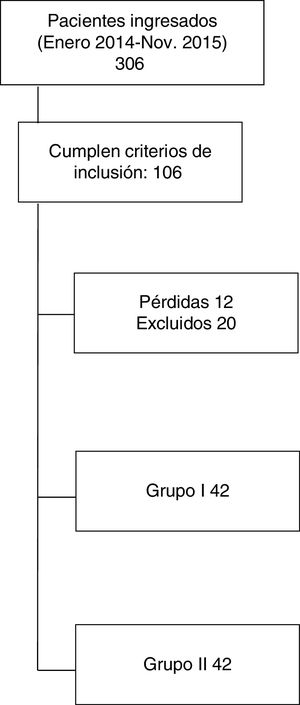
ResultadosLa muestra final fue de 84 pacientes, correspondiendo 42 a cada grupo; en la figura 1 se muestra el flujo de pacientes. Las características generales de la muestra representada en la tabla 1 objetivan que no hay diferencias en ambos grupos de pacientes, a excepción de la distribución del traumatismo pélvico. Destaca la asociación de 2 o más lesiones, siendo las principales el traumatismo craneal, el traumatismo torácico y el traumatismo ortopédico.
Características generales de los grupos
| Grupo Ia | Grupo IIb | p valor | |
|---|---|---|---|
| Edad, años, media (DE) | 43,10 (14,25) | 45 (18,6) | 0,596 |
| Sexo, hombre/mujer, n (%) | 32 (76,2)/10 (23,8) | 31 (73,8)/11 (26,2) | 0,801 |
| RASS, media (DE) | –4,30 (1,40) | –4,73 (0,54) | 0,069 |
| ISS, media (DE) | 33,66 (9,86) | 33,80 (10,10) | 0,949 |
| GCS, media (DE) | 4,11 (2,09) | 3,69 (1,48) | 0,283 |
| TCE, n (%) | 33 (78,6) | 38 (90,5) | 0,131 |
| T, pélvico, n (%) | 16 (38) | 5 (11) | 0,006 |
| Facial, n (%) | 15 (35) | 14 (33) | 0,818 |
| Abdominal, n (%) | 9 (21) | 6 (14) | 0,693 |
| Raquídeo, n (%) | 16 (38) | 12 (28) | 0,355 |
| Ortopédico, n (%) | 22 (52) | 20 (47) | 0,663 |
| Torácico, n (%) | 22 (52) | 17 (40) | 0,274 |
| Cirugías, n (%) | 20 (47,6) | 21 (50) | 0,827 |
| Mortalidad en UCI, n (%) | 4 (9,5) | 7 (16,7) | 0,338 |
| Estancia en UCI, días, media (DE) | 14,2 (7,5) | 15,7(7,4) | 0,362 |
| Duración VM, días, media (DE) | 10,76 (5,3) | 14,04(6,7) | 0,228 |
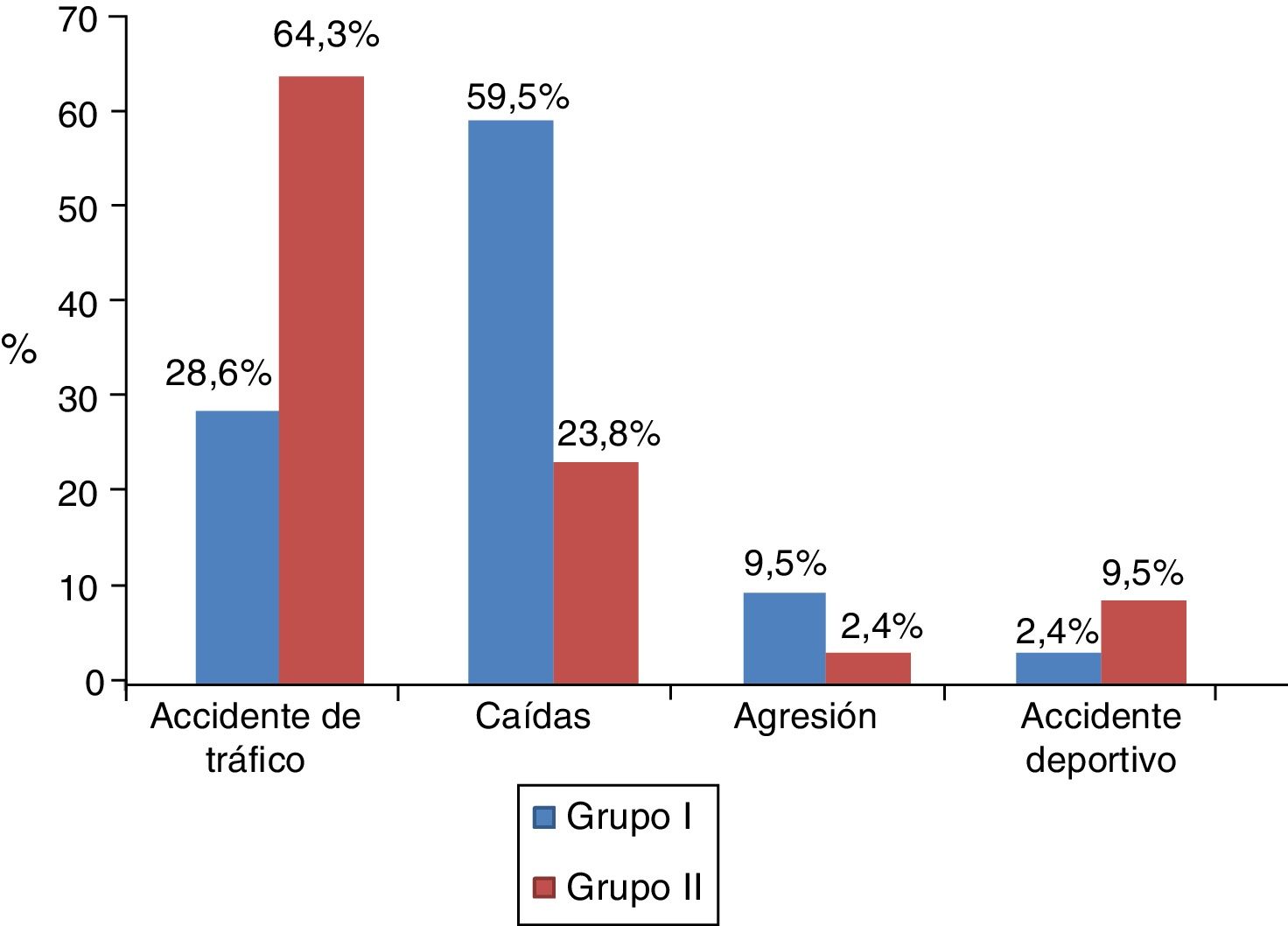
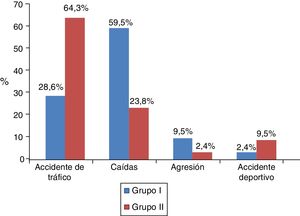
En la figura 2 se objetiva el mecanismo lesional de ambos grupos.
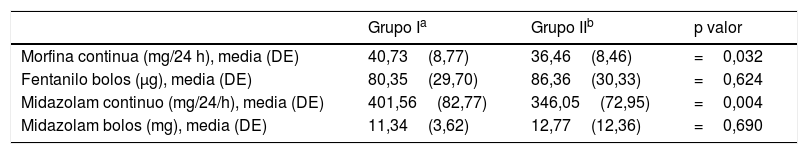
El tipo de sustancias psicótropas consumidas por los pacientes (grupo i) se representa en la tabla 2. El 45,2% de los pacientes consumían más de una sustancia.
El régimen terapéutico de analgesia y sedación administrada a los pacientes se refleja en la tabla 3.
Analgesia y sedación
| Grupo Ia | Grupo IIb | p valor | |
|---|---|---|---|
| Morfina continua (mg/24 h), media (DE) | 40,73(8,77) | 36,46(8,46) | =0,032 |
| Fentanilo bolos (μg), media (DE) | 80,35(29,70) | 86,36(30,33) | =0,624 |
| Midazolam continuo (mg/24/h), media (DE) | 401,56(82,77) | 346,05(72,95) | =0,004 |
| Midazolam bolos (mg), media (DE) | 11,34(3,62) | 12,77(12,36) | =0,690 |
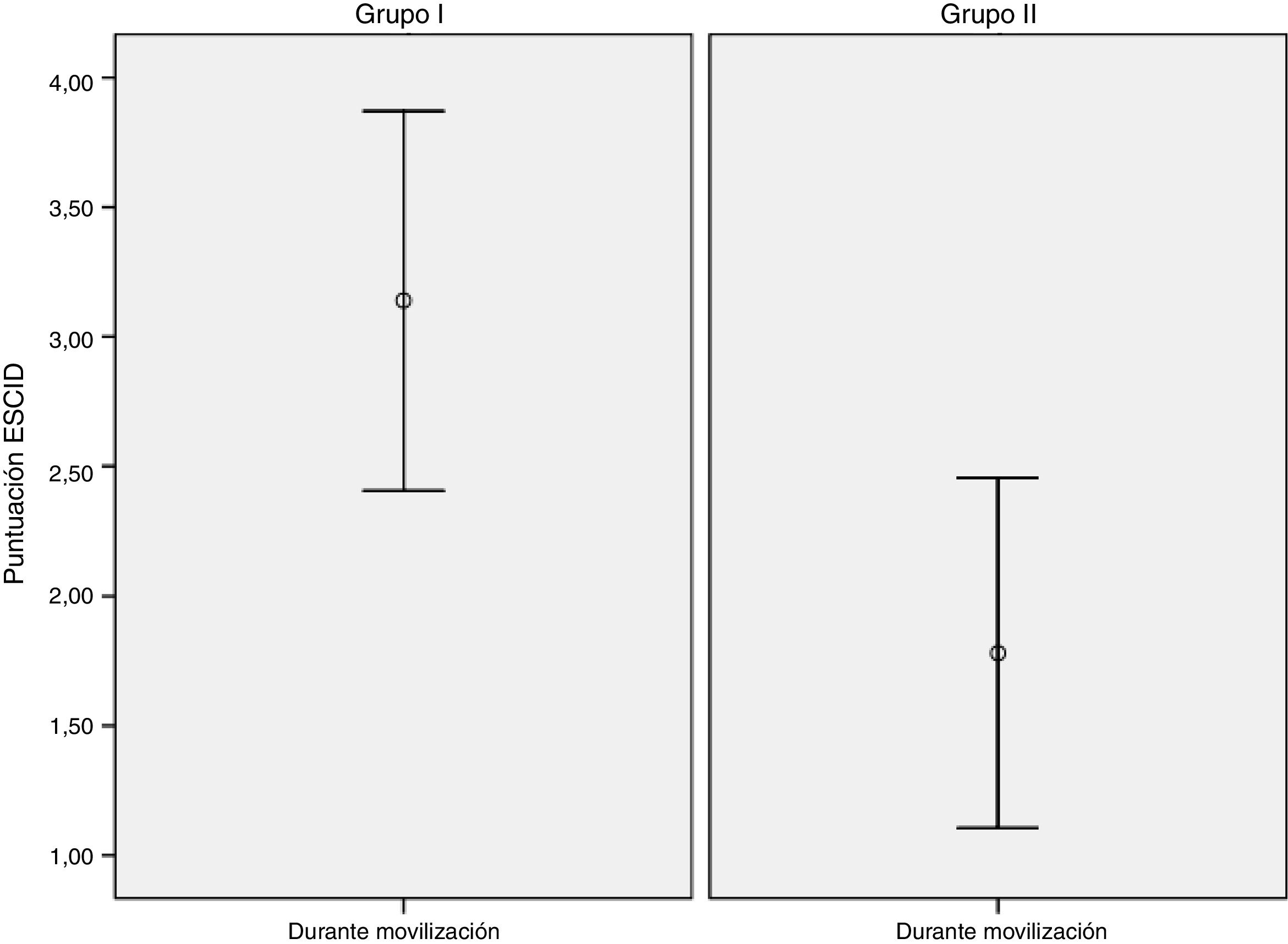
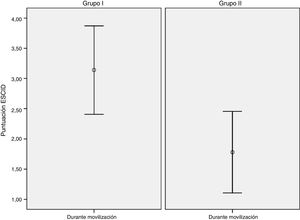
En cuanto a la valoración del nivel de dolor en situación basal: en el grupo i se observó que 39 (92,9%) pacientes no tenían dolor (ESCID=0) y 3 (7,1%) mostraron un dolor leve (ESCID = 1-3). En el grupo ii, 41 (97,6%) no tuvieron dolor (ESCID=0) y 1 (2,4%) presentó dolor moderado-grave (ESCID >3). Durante la realización de la movilización: el grupo i de pacientes no presentó dolor (ESCID=0) en 12 (28,6%), dolor leve (ESCID = 1-3) en 9 (21,5%) y dolor moderado-grave (ESCID >3) en 21 (50%). En el grupo ii, 19 (45,2%) pacientes presentaron una puntuación ESCID=0, 11 (26,2%) una puntuación ESCID = 1-3 y 12 (28,6%) ESCID >3. La puntuación de dolor de forma basal en ambos grupos no mostró diferencias entre los mismos: grupo i 0,14 (0,56), IC (–0,03-0,31) vs. grupo ii 0,09 (0,62), IC (–0.09-0,28), con un valor p=0,713 IC (–0.304-0,209). Durante la realización del procedimiento doloroso se objetivaron diferencias significativas en el nivel de dolor de ambos grupos: Grupo I 3,11 (2,4) IC [2,37-3.86) vs. grupo ii 1,83 (2,14) IC (1,16-2,50); p=0,011, IC (–2,27-0,29). En la figura 3 se representa la puntuación de dolor media en ambos grupos durante la movilización.
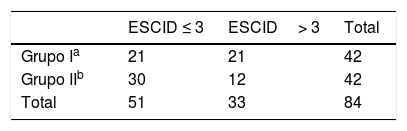
En la tabla 4 se muestra la distribución de los pacientes con dolor leve (ESCID ≤ 3) y dolor moderado-grave (ESCID> 3) en ambos grupos durante la realización del procedimiento doloroso. Los pacientes consumidores de sustancias psicótropas presentan mayor riesgo de presentar dolor moderado-grave respecto al grupo de no consumidores, RR 2,5, IC (1,01-6,16).
DiscusiónLas características epidemiológicas de la muestra coinciden con la distribución típica de la enfermedad traumática en nuestro ámbito, afectando mayoritariamente a hombres jóvenes, siendo los accidentes de tráfico y las caídas los mecanismos causales más frecuentes y el traumatismo craneal la región anatómica lesionada con mayor frecuencia7,22,23.
Los grupos a estudio son comparables. Sin embargo, la distribución del mecanismo lesional muestra peculiaridades: mientras en el en grupo i son más frecuentes las caídas, en el grupo ii son los accidentes de tráfico. En relación con este hallazgo, en la bibliografía se establece una asociación entre el consumo de sustancias, el trastorno mental y las caídas con intencionalidad (ideación autolítica)24. Este hecho también puede justificar la diferente distribución del traumatismo pélvico, que predomina en el grupo i.
El alcohol es la sustancia más consumida según los datos publicados en la encuesta sobre alcohol y drogas en España25 y los datos del proyecto europeo DRUID6, aunque prácticamente el 50% de los pacientes consume más de una sustancia, tal y como se objetiva en nuestra serie y en los resultados de otros autores, como Ruiz-García et al.26 y Ruiz et al.27, realizados en pacientes traumáticos y posquirúrgicos. En el contexto de pacientes con patología médica como la serie de de Wit et al.28 se objetiva una distribución similar. En nuestro trabajo, además, destaca el consumo de benzodiacepinas, que también ha sido documentado por Walsh et al.29 como una sustancia involucrada de forma frecuente en la enfermedad traumática.
En relación con la valoración del dolor, de forma basal en ambos grupos los pacientes no tienen dolor o este es leve en una minoría de casos; sin embargo, durante el procediendo doloroso se produce un incremento en la puntuación de la escala ESCID, existiendo diferencias entre ambos grupos; en el grupo i el incremento es significativamente mayor que en el grupo ii, a pesar de recibir mayor dosis de analgesia y sedación de forma basal; probablemente esto esté relacionado con el desarrollo de fenómenos de hiperalgesia, tolerancia y síndrome de abstinencia, aumentando así la experiencia de dolor y disminuyendo la respuesta al tratamiento administrado30-33. Por otro lado, también puede justificar la diferencia de nivel de dolor en ambos grupos el no disponer de protocolo de analgesia previa a los procedimientos que permita ajustar la dosis a la condición del paciente antes de realizar la movilización. Los trabajos de Ruiz et al.27 y Ruiz-García el al.26 no objetivan diferencias en la administración de analgesia y sedación de forma basal entre los consumidores y los no consumidores.
Otro aspecto que se debe destacar es que, a pesar de administrar mayor dosis de analgesia y sedación en el grupo de consumidores, estos pacientes no presentan mayor tiempo de ventilación mecánica y de estancia en la UCI. En el trabajo de Wit et al.28 se objetivó que los pacientes consumidores requieren mayor número de días de ventilación mecánica.
Teniendo en cuenta las recomendaciones de la American Society for Pain Management Nursing (ASPMN)34 y la International Association for the Study of Pain (IASP)35 para el manejo del dolor en los pacientes con abuso de sustancias, y los resultados obtenidos en esta investigación, se plantean futuras líneas de trabajo, como la monitorización del consumo crónico de sustancias psicótropas antes de iniciar un tratamiento a largo-medio plazo, con el objetivo de identificar sustancias que el paciente consume y deben tenerse en cuenta para el ajuste de la dosis de analgesia y sedación, especialmente cuando se conoce la historia previa de adicción. De este modo, se garantiza además del bienestar del paciente, prevenir efectos de interacción o de sinergia con otros fármacos. El ajuste de la analgesia debe acompañarse de una monitorización más estrecha del dolor36,37 en este grupo de pacientes.
Este estudio presenta algunas limitaciones. Por un lado, la dificultad de identificar a los pacientes como consumidores de sustancias psicótropas, no constando siempre en la historia clínica, lo que puede deberse al miedo del paciente y/o la familia a posibles estigmatizaciones que afecten a su cuidado. El consumo de más de una sustancia es una situación frecuente en este tipo de pacientes y dificulta la estratificación de los resultados por tipo de sustancia consumida. Además, la situación clínica del paciente con traumatismo grave dificulta determinar el grado de adicción. No se ha explorado de manera cualitativa la experiencia del dolor de los enfermos, teniendo en cuenta que el gold standard en la valoración del dolor es el propio informe del paciente. Por último, el método no es aleatorizado sobre los enfermos con consumo de sustancias psicótropas: dosis similares o ajustadas a dosis más altas, siendo necesario otros diseños y mayor número de pacientes.
En cuanto a las limitaciones de la aplicación de la escala ESCID: el nivel de sedación al que se encuentran sometidos los pacientes es profundo, encontrándose parte de la muestra con un nivel de sedación de –5 medido con la escala RASS, lo cual, según Latorre Marco et al.19, reduce de manera significativa la consistencia interna de la escala. Además, predominan los pacientes con traumatismo craneoencefálico y baja puntuación GCS, lo que puede alterar el comportamiento de algunos indicadores conductuales o la expresión de conductas diferentes38. Por último, como limitación general de las escalas de dolor basadas en conductas, el nivel de sedación profundo y el bajo nivel de consciencia pueden abolir de forma parcial indicadores de los ítems de valoración.
ConclusionesEl consumo crónico de sustancias psicótropas de los pacientes con traumatismo grave de la muestra supone un factor de riesgo para presentar dolor moderado-grave durante la movilización, a pesar de recibir mayor dosis de analgesia y sedación continua, respecto a los pacientes no consumidores.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A los pacientes y familias, que tan generosamente en el proceso de su enfermedad, accedieron a participar en este estudio. A todos los profesionales del equipo de la UCI de Traumatismos y Emergencias que han colaborado en el desarrollo de este trabajo.