Analizar el rol de la enfermera en el cuidado al final de la vida del paciente crítico.
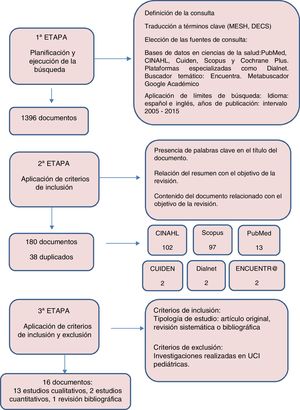
MétodoRevisión bibliográfica a partir de la búsqueda en bases de datos de ciencias de la salud: PubMed, CINAHL, Cuiden, Scopus, Cochrane Plus, y en plataformas especializadas, buscadores generales y temáticos. Los límites establecidos fueron el idioma (español e inglés) y la fecha de publicación (2005-2015).
ResultadosCiento ochenta artículos cumplieron los criterios de inclusión, seleccionándose 16 para su análisis. Los principales resultados se agruparon en tres categorías de análisis: el cuidado directo al paciente, la atención centrada en la familia y el rol dentro del equipo multidisciplinar.
ConclusionesLos roles descritos sitúan a la enfermera como un elemento clave para humanizar la muerte en las UCI, por ello las enfermeras pueden y deben liderar el cambio desempeñando un papel activo en la creación de estrategias que hagan realidad la integración del enfoque de cuidados paliativos en las UCI.
Analyze the role of the nurse at the end of the life of a critically ill patient.
MethodBibliographic review from a search of the health science databases such as PubMed, CINAHL, Cuiden, Scopus, Cochrane, as well as specialized platforms, general and thematic browsers. The limits were language (English or Spanish) and publication date (2005-2015).
Results180 articles met the inclusion criteria, and 16 of them were selected for analysis. The main results were grouped into three categories of analysis: direct patient care, family-focussed care and the nurse's role within the team.
Conclusionsthe described roles place the nurse as a key element in humanising death in the ICU and so nurses can and must lead change, playing an active role in creating strategies that really promote the integration of a palliative care approach in ICU.
La atención al paciente crítico y al proceso de morir en las unidades de cuidados intensivos (UCI) ha experimentado cambios sustanciales en las últimas décadas debido al avance de los tratamientos de soporte vital (TSV), al incremento de personas con edad avanzada y/o enfermedades crónicas y a la mayor demanda de participación de los pacientes en la toma de decisiones sobre su salud1–4. Esta realidad plantea importantes dilemas éticos sobre los límites de la asistencia sanitaria y pone en primer plano la necesidad de humanizar el proceso de muerte en el entorno de los cuidados intensivos. El debate en las últimas dos décadas ha originado un importante consenso en las sociedades científicas sobre los aspectos a contemplar en una atención de calidad al final de la vida del paciente crítico. Dicho acuerdo resalta la necesidad de incorporar la perspectiva multidisciplinar en la toma de decisiones sobre la limitación de tratamientos de soporte vital (LTSV) y la integración de los cuidados paliativos desde el ingreso en la UCI3,5–8.
Sin embargo, existe una enorme variabilidad en la aplicación de la LTSV en las UCI, tanto en el ámbito nacional como internacional9, principalmente en relación con la frecuencia con la que se plantea la LTSV, el inicio, el tipo de intervenciones terapéuticas más frecuentemente retiradas, el uso de las voluntades anticipadas, la designación de representantes, la participación de las familias en la toma de decisiones, la medida en que las enfermeras y otros profesionales están involucrados y el papel de consultores y comités de ética. Las razones de esta situación son diversas e incluyen diferencias dependiendo del entorno cultural2,10,11.
Pese a la aceptación de la práctica de la LTSV, el tratamiento al final de la vida de los pacientes críticos y la atención a las necesidades de sus familiares sigue planteando retos para los profesionales por diversos motivos: dificultad para predecir la muerte con exactitud y frecuencia con que el tratamiento del paciente está fragmentado entre diferentes especialistas, escasa formación en cuidados paliativos, insuficientes habilidades de comunicación y consideración errónea de la muerte como fracaso terapéutico3.
La atención de calidad en el final de la vida de los pacientes en estas unidades sigue constituyendo un desafío, ya que el resultado del enfoque curativo en algunos casos sigue siendo la prolongación de la agonía, con el elevado coste emocional para el paciente, su familia y los profesionales. A menudo las decisiones en la etapa final de la vida no son tomadas por un equipo multidisciplinar y la contribución enfermera de un enfoque biopsicosocial y espiritual que garantice un cuidado integral del paciente y su familia sigue teniendo escasa relevancia12,13.
Frente a esta realidad, parece oportuno plantear que la búsqueda de la calidad en la atención en la etapa final de la vida del paciente crítico pasa por reconocer el rol de la enfermera y su participación activa en este proceso. Las enfermeras cuentan con un cuerpo de conocimientos propio de su disciplina, una estrategia metodológica que sustenta la planificación de sus intervenciones, un código deontológico y un marco legal que garantizan sus actuaciones. Además, en el entorno de las UCI, las enfermeras tienen una posición privilegiada que les permite establecer estrechas relaciones con los pacientes y sus familiares, conocer sus deseos con respecto al tratamiento y configurar una visión que facilite integrar tanto aspectos biológicos como psicosociales en el proceso de la toma de decisiones al final de la vida12,14. Por tanto, el objetivo de este trabajo es analizar el rol de la enfermera en el cuidado al final de la vida del paciente crítico.
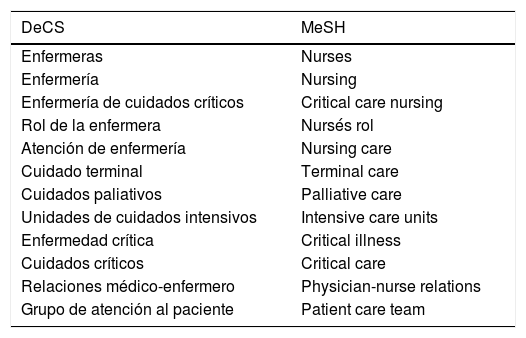
MétodoRevisión bibliográfica mediante la búsqueda en bases de datos de ciencias de la salud: PubMed, CINAHL, Cuiden, Scopus y Cochrane Plus, también se han obtenido documentos de plataformas especializadas y buscadores temáticos. Para la búsqueda en las bases de datos se han utilizado los tesauros Descriptores en Ciencias de la Salud (DeCS) y Medical Subject Headlines (MeSH) (tabla 1), asimismo, se han empleado los operadores booleanos AND y OR y se han establecido como límites: idioma (español e inglés) y fecha de publicación (2005-2015). En las plataformas especializadas y en los buscadores se ha utilizado lenguaje libre.
Descriptores empleados en las búsquedas con lenguaje controlado
| DeCS | MeSH |
|---|---|
| Enfermeras | Nurses |
| Enfermería | Nursing |
| Enfermería de cuidados críticos | Critical care nursing |
| Rol de la enfermera | Nursés rol |
| Atención de enfermería | Nursing care |
| Cuidado terminal | Terminal care |
| Cuidados paliativos | Palliative care |
| Unidades de cuidados intensivos | Intensive care units |
| Enfermedad crítica | Critical illness |
| Cuidados críticos | Critical care |
| Relaciones médico-enfermero | Physician-nurse relations |
| Grupo de atención al paciente | Patient care team |
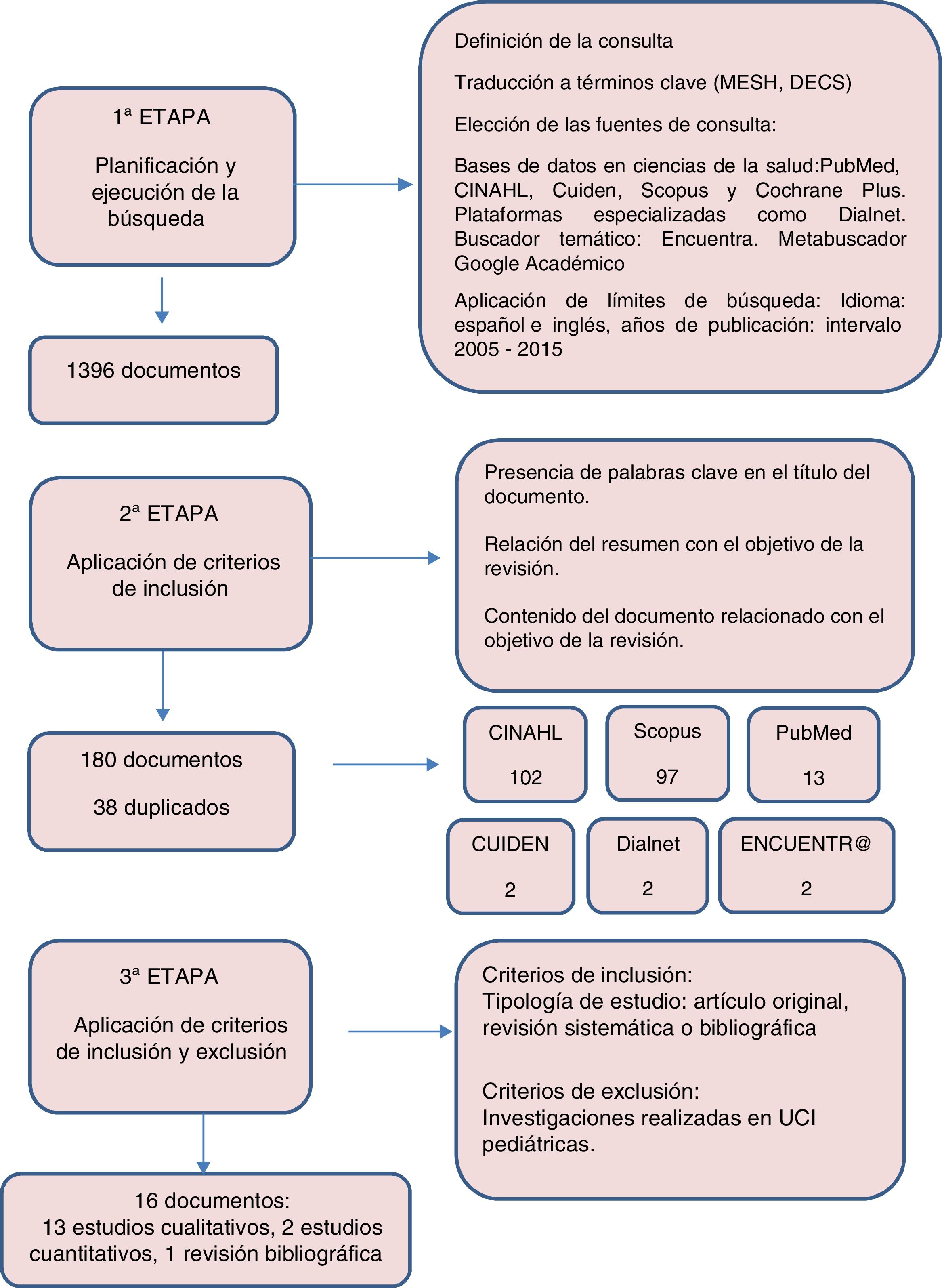
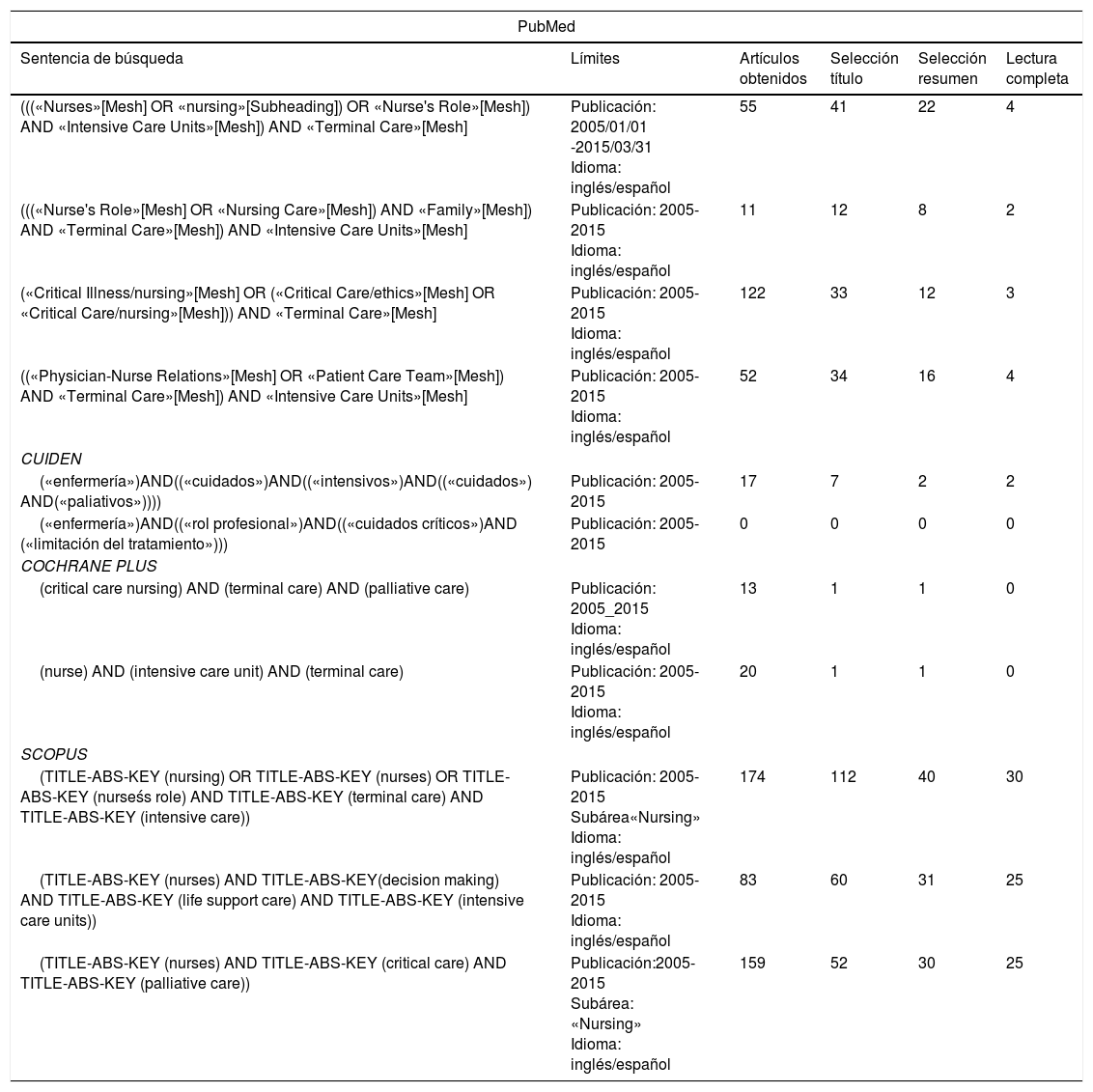
Los criterios para la selección de los artículos han sido que en el título figurara alguna de las palabras clave, que en el resumen se evidenciara una relación entre la temática y el objetivo de esta revisión y que respecto a la tipología del estudio se tratara de un artículo original o una revisión sistemática o bibliográfica. En la figura 1 se describe el proceso de selección de la información. En la tabla 2 se presentan las sentencias de búsqueda, los límites empleados y el número de documentos obtenidos.
Estrategias de búsqueda y resultados de la búsqueda bibliográfica
| PubMed | |||||
|---|---|---|---|---|---|
| Sentencia de búsqueda | Límites | Artículos obtenidos | Selección título | Selección resumen | Lectura completa |
| (((«Nurses»[Mesh] OR «nursing»[Subheading]) OR «Nurse's Role»[Mesh]) AND «Intensive Care Units»[Mesh]) AND «Terminal Care»[Mesh] | Publicación: 2005/01/01 -2015/03/31 Idioma: inglés/español | 55 | 41 | 22 | 4 |
| (((«Nurse's Role»[Mesh] OR «Nursing Care»[Mesh]) AND «Family»[Mesh]) AND «Terminal Care»[Mesh]) AND «Intensive Care Units»[Mesh] | Publicación: 2005- 2015 Idioma: inglés/español | 11 | 12 | 8 | 2 |
| («Critical Illness/nursing»[Mesh] OR («Critical Care/ethics»[Mesh] OR «Critical Care/nursing»[Mesh])) AND «Terminal Care»[Mesh] | Publicación: 2005-2015 Idioma: inglés/español | 122 | 33 | 12 | 3 |
| ((«Physician-Nurse Relations»[Mesh] OR «Patient Care Team»[Mesh]) AND «Terminal Care»[Mesh]) AND «Intensive Care Units»[Mesh] | Publicación: 2005-2015 Idioma: inglés/español | 52 | 34 | 16 | 4 |
| CUIDEN | |||||
| («enfermería»)AND((«cuidados»)AND((«intensivos»)AND((«cuidados») AND(«paliativos»)))) | Publicación: 2005-2015 | 17 | 7 | 2 | 2 |
| («enfermería»)AND((«rol profesional»)AND((«cuidados críticos»)AND («limitación del tratamiento»))) | Publicación: 2005-2015 | 0 | 0 | 0 | 0 |
| COCHRANE PLUS | |||||
| (critical care nursing) AND (terminal care) AND (palliative care) | Publicación: 2005_2015 Idioma: inglés/español | 13 | 1 | 1 | 0 |
| (nurse) AND (intensive care unit) AND (terminal care) | Publicación: 2005-2015 Idioma: inglés/español | 20 | 1 | 1 | 0 |
| SCOPUS | |||||
| (TITLE-ABS-KEY (nursing) OR TITLE-ABS-KEY (nurses) OR TITLE-ABS-KEY (nurseśs role) AND TITLE-ABS-KEY (terminal care) AND TITLE-ABS-KEY (intensive care)) | Publicación: 2005-2015 Subárea«Nursing» Idioma: inglés/español | 174 | 112 | 40 | 30 |
| (TITLE-ABS-KEY (nurses) AND TITLE-ABS-KEY(decision making) AND TITLE-ABS-KEY (life support care) AND TITLE-ABS-KEY (intensive care units)) | Publicación: 2005-2015 Idioma: inglés/español | 83 | 60 | 31 | 25 |
| (TITLE-ABS-KEY (nurses) AND TITLE-ABS-KEY (critical care) AND TITLE-ABS-KEY (palliative care)) | Publicación:2005-2015 Subárea: «Nursing» Idioma: inglés/español | 159 | 52 | 30 | 25 |
| SCOPUS | |||||
|---|---|---|---|---|---|
| Sentencia de búsqueda | Límites | Artículos obtenidos | Selección título | Selección resumen | Lectura completa |
| (TITLE-ABS-KEY (communication) AND TITLE-ABS-KEY (terminal care) AND TITLE-ABS-KEY (intensive care units)) | Publicación: 2005-2015 Subárea: «Nursing» Idioma: inglés/español | 72 | 37 | 27 | 14 |
| (TITLE-ABS-KEY (physician nurse relations) AND TITLE-ABS-KEY (patient care team) AND TITLE-ABS-KEY (terminal care) AND TITLE-ABS-KEY (intensive care units)) | Publicación: 2005-2015 | 9 | 9 | 7 | 3 |
| CINHAL | |||||
| Sentencia de búsqueda | Límites | Artículos obtenidos | Selección título | Selección resumen | Lectura completa |
| (MH «Critical Care Nursing») AND (MH «Terminal Care») | Publicación: 2005- 2015 Idioma: inglés/español Tipo de fuente: publicación académica | 199 | 80 | 54 | 33 |
| (MH «Nursing Role») AND (MH «Terminal Care») AND (MH «Intensive Care Units») | Publicación: 2005-2015 Idioma: inglés/español Tipo de fuente: publicación académica | 18 | 16 | 11 | 10 |
| (MH «Nurses») AND (MH «Palliative Care») AND (MH «Intensive Care Units») | Publicación: 2005 -2015 Idioma: inglés/español Tipo de fuente: publicación académica | 7 | 4 | 3 | 2 |
| (MH «Nurse-Physician Relations») AND (MH «Terminal Care») AND (MH «Intensive Care Units») | Publicación: 2005- 2015 Idioma: inglés/español Tipo de fuente: publicación académica | 10 | 9 | 9 | 7 |
| (TITLE-ABS-KEY (nurses) AND TITLE-ABS-KEY(decision making) AND TITLE-ABS-KEY (life support care) AND TITLE-ABS-KEY (intensive care units)) | Publicación: 2005-2015 Idioma: inglés/español | 83 | 60 | 31 | 25 |
| (TITLE-ABS-KEY (nurses) AND TITLE-ABS-KEY (critical care) AND TITLE-ABS-KEY (palliative care)) | Publicación:2005-2015 Subárea: «Nursing» Idioma: inglés/español | 159 | 52 | 30 | 25 |
| DIALNET | |||||
|---|---|---|---|---|---|
| Sentencia de búsqueda | Límites | Artículos obtenidos | Selección título | Selección resumen | Lectura completa |
| Cuidados paliativos en la unidad de cuidados intensivos | Publicación: 2005-2015 | 14 | 7 | 2 | 1 |
| Relación médico enfermera en unidad de críticos | Publicación: 2005-2015 | 7 | 5 | 3 | 1 |
| ENCUENTR@ | |||||
| cuidados + intensivos + toma de decisiones + paciente terminal | Publicación: 2005-2015 | 33 | 6 | 4 | 1 |
| unidad +de+cuidado+intensivo+enfermería+muerte+toma+de+decisiones | Publicación: 2005-2015 | 16 | 9 | 0 | 0 |
| unidad+de+cuidados intensivos+papel enfermería+muerte | Publicación: 2010-2015 | 63 | 8 | 3 | 1 |
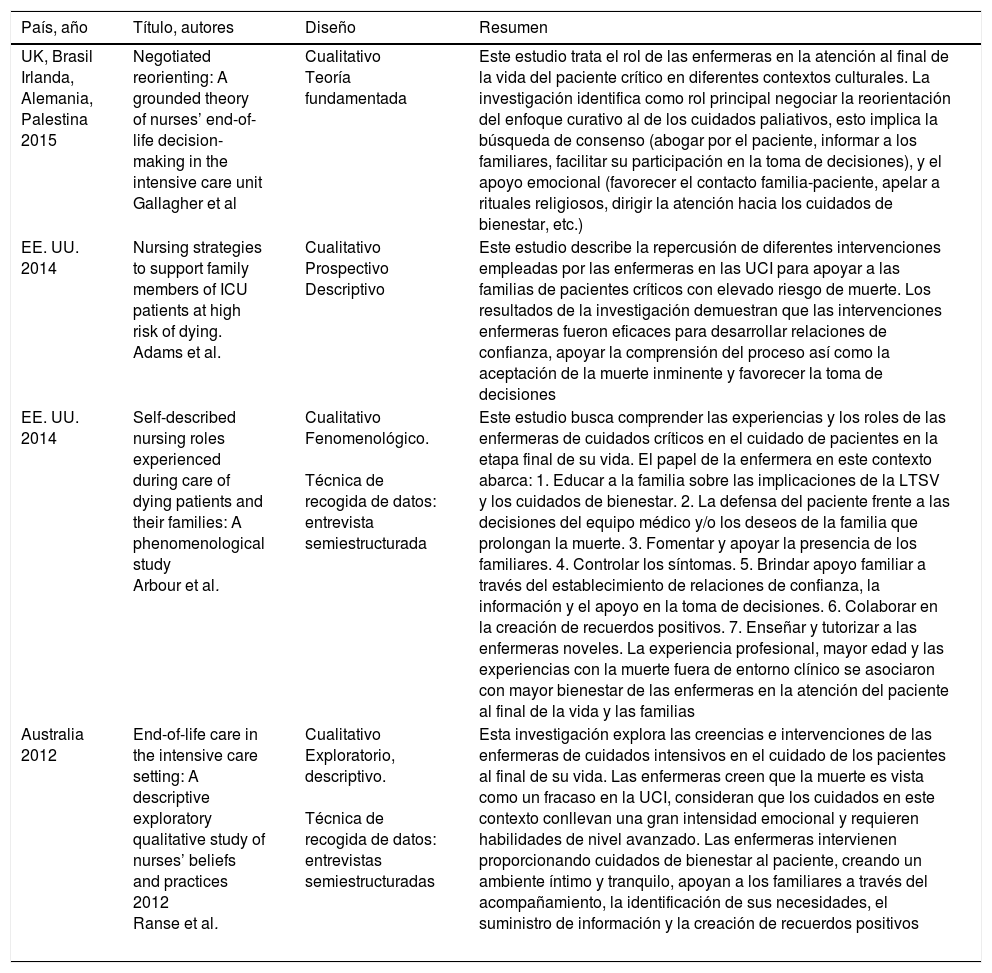
Tras la lectura completa de 180 artículos se seleccionaron finalmente 16 para su análisis en profundidad (tabla 3). Los principales resultados se agruparon en tres categorías de análisis: el cuidado directo al paciente, la atención centrada en la familia y el rol dentro del equipo multidisciplinar.
Artículos analizados e incluidos en esta revisión
| País, año | Título, autores | Diseño | Resumen |
|---|---|---|---|
| UK, Brasil Irlanda, Alemania, Palestina 2015 | Negotiated reorienting: A grounded theory of nurses’ end-of-life decision-making in the intensive care unit Gallagher et al | Cualitativo Teoría fundamentada | Este estudio trata el rol de las enfermeras en la atención al final de la vida del paciente crítico en diferentes contextos culturales. La investigación identifica como rol principal negociar la reorientación del enfoque curativo al de los cuidados paliativos, esto implica la búsqueda de consenso (abogar por el paciente, informar a los familiares, facilitar su participación en la toma de decisiones), y el apoyo emocional (favorecer el contacto familia-paciente, apelar a rituales religiosos, dirigir la atención hacia los cuidados de bienestar, etc.) |
| EE. UU. 2014 | Nursing strategies to support family members of ICU patients at high risk of dying. Adams et al. | Cualitativo Prospectivo Descriptivo | Este estudio describe la repercusión de diferentes intervenciones empleadas por las enfermeras en las UCI para apoyar a las familias de pacientes críticos con elevado riesgo de muerte. Los resultados de la investigación demuestran que las intervenciones enfermeras fueron eficaces para desarrollar relaciones de confianza, apoyar la comprensión del proceso así como la aceptación de la muerte inminente y favorecer la toma de decisiones |
| EE. UU. 2014 | Self-described nursing roles experienced during care of dying patients and their families: A phenomenological study Arbour et al. | Cualitativo Fenomenológico. Técnica de recogida de datos: entrevista semiestructurada | Este estudio busca comprender las experiencias y los roles de las enfermeras de cuidados críticos en el cuidado de pacientes en la etapa final de su vida. El papel de la enfermera en este contexto abarca: 1. Educar a la familia sobre las implicaciones de la LTSV y los cuidados de bienestar. 2. La defensa del paciente frente a las decisiones del equipo médico y/o los deseos de la familia que prolongan la muerte. 3. Fomentar y apoyar la presencia de los familiares. 4. Controlar los síntomas. 5. Brindar apoyo familiar a través del establecimiento de relaciones de confianza, la información y el apoyo en la toma de decisiones. 6. Colaborar en la creación de recuerdos positivos. 7. Enseñar y tutorizar a las enfermeras noveles. La experiencia profesional, mayor edad y las experiencias con la muerte fuera de entorno clínico se asociaron con mayor bienestar de las enfermeras en la atención del paciente al final de la vida y las familias |
| Australia 2012 | End-of-life care in the intensive care setting: A descriptive exploratory qualitative study of nurses’ beliefs and practices 2012 Ranse et al. | Cualitativo Exploratorio, descriptivo. Técnica de recogida de datos: entrevistas semiestructuradas | Esta investigación explora las creencias e intervenciones de las enfermeras de cuidados intensivos en el cuidado de los pacientes al final de su vida. Las enfermeras creen que la muerte es vista como un fracaso en la UCI, consideran que los cuidados en este contexto conllevan una gran intensidad emocional y requieren habilidades de nivel avanzado. Las enfermeras intervienen proporcionando cuidados de bienestar al paciente, creando un ambiente íntimo y tranquilo, apoyan a los familiares a través del acompañamiento, la identificación de sus necesidades, el suministro de información y la creación de recuerdos positivos |
| País, año | Título, autores | Diseño | Resumen |
|---|---|---|---|
| Australia 2013 | Nurses’ perceptions of caring for dying patients in an open critical care unit: a descriptive exploratory study. McCallum et al. | Cualitativo Exploratorio, descriptivo. Técnica de recogida de datos: entrevista semiestructuradas | El objetivo de este estudio es describir las percepciones de las enfermeras acerca del cuidado al paciente moribundo en una UCI. El papel central de la enfermera en este contexto es ejercer como protectora de los pacientes y sus familias. Las enfermeras garantizan el bienestar y una muerte digna a través del acompañamiento y el apoyo emocional de los pacientes cuyos familiares no están presentes, el control de síntomas los cuidados físicos, la privacidad, el cumplimiento de los deseos y necesidades espirituales y el apoyo a las familias. Las enfermeras experimentan conflictos morales y éticos asociados con las decisiones médicas que exacerban y prolongan el sufrimiento del paciente, además refieren sentir frustración e impotencia cuando sus opiniones no son tenidas en cuenta. El ambiente de la UCI y el conflicto entre los profesionales son barreras importantes para lograr una muerte en paz. El trabajo en equipo y el apoyo entre pares sirven como atenuantes del estrés relacionado con el cuidado del paciente moribundo |
| UK 2011 | Negotiated dying: A grounded theory of how nurses shape withdrawal of treatment in hospital critical care units Long-Sutehall et al. | Cualitativo Teoría fundamentada Técnica de recogida de datos: entrevistas semiestructurada | Este estudio explora las experiencias de las enfermeras y la forma en la que intervienen en el proceso de LTSV. De acuerdo con los resultados las enfermeras perciben demoras en la toma de decisiones debido a la falta de acuerdo entre especialistas y la negación de la muerte por parte de los médicos. En el proceso de LTSV las enfermeras actúan evaluando las necesidades/deseos de pacientes y familiares, facilitando y coordinando la comunicación entre pacientes, familia y equipo médico, llevando a cabo la retirada de los tratamientos y brindando cuidados de bienestar al paciente. La investigación sugiere que los equipos multidisciplinares necesitan una comprensión compartida de los roles, las responsabilidades, objetivos y motivaciones de cada disciplina para la planificación y retirada de los TSV |
| UK 2011 | The critical care nurse's role in End-of-Life care: issues and challenges Efstathiou et al. | Revisión bibliográfica Descriptivo | Esta revisión trata 7 aspectos incluidos en la atención de calidad al final de la vida: 1. Comunicación, las enfermeras carecen de habilidades de comunicación. Se aconseja el modelo de decisión compartida para mejorar la comunicación entre las partes implicadas. 2. Toma de decisiones centrada en el paciente/ familia, las enfermeras deben promover este modelo, se deben considerar barreras lingüísticas y culturales. 3. Continuidad, la rápida rotación de personal crea discontinuidad en la atención, se aconseja consensuar la planificación y estandarizar los procesos. 4. Apoyo emocional, incluye la presencia constante y el favorecimiento del contacto entre familia-paciente. 5. Cuidados de bienestar, se detallan intervenciones para el control del dolor. 6. Apoyo espiritual, la espiritualidad es un elemento esencial de la muerte en paz, las necesidades a este nivel deben ser evaluadas. 7. Apoyo para los profesionales, las enfermeras pueden experimentar sufrimiento moral y agotamiento emocional en el cuidado de pacientes moribundos, se describen estrategias de apoyo |
| País, año | Título, autores | Diseño | Resumen |
|---|---|---|---|
| Canadá 2011 | Caring for patients and families at end of life: The experiences of nurses during withdrawal of life-sustaining treatment Vanderspank-Wright et al. | Cualitativo Fenomenológico Entrevistas en profundidad | El objetivo de este estudio es comprender la experiencia de las enfermeras de cuidados críticos durante el proceso de LTSV. De acuerdo con los resultados el núcleo de la experiencia para las enfermeras se resume en «tratar de hacer lo correcto», esto implica proporcionar cuidados de bienestar al paciente y establecer relaciones terapéuticas con las familias; mediar entre familiares y médicos, lidiar con la angustia profesional generada por los desacuerdos en la dirección de la atención y la falta de claridad y continuidad en los objetivos; ayudar a los familiares en la elaboración de recuerdos positivos cuidando los detalles, cumpliendo sus deseos y cuidando la apariencia física del paciente. Los investigadores concluyen que el cuidado de las familias es crucial en el proceso de LTSV |
| España 2011 | El final de la vida en la unidad de cuidados intensivos desde la perspectiva enfermera: un estudio fenomenológico Gálvez et al. | Cualitativo: descriptivo (fenomenológico) Técnica de recogida de datos: entrevista semiestructurada | Este estudio describe las vivencias y actitudes de las enfermeras ante el fenómeno de la muerte en la UCI. Los resultados se agrupan en cinco categorías: 1. La muerte y las creencias, la muerte es parte de la rutina cotidiana de los profesionales y la aceptan como algo natural. 2. Trabajo emocional, se describen dificultades emocionales y estrategias de afrontamiento relacionadas con el proceso de la muerte 3. Factores ambientales, las características arquitectónicas y de organización constituyen barreras para el cuidado 4. Toma de decisiones sobre la LTSV, se describe la contribución la enfermera como defensora del paciente. 5. Relación con la familia, el apoyo se basa en el establecimiento de relaciones de confianza, estas pueden verse amenazadas por la falta de tiempo y de comunicación interprofesional. Se propone la implantación del modelo de toma de decisiones e información compartidas |
| EE. UU. 2010 | Current practices for withdrawal of life support in intensive care unit Kirchhoff et al. | Cuantitiativo: descriptivo Técnica recogida de datos: cuestionario | Este estudio describe las prácticas en las UCI de Estados Unidos. Los resultados hacen referencia a cuatro aspectos: 1. Formación, la mayoría de las enfermeras reporta escasa preparación en LTSV. 2. Estandarización del proceso, las enfermeras son las que más a menudo están junto al paciente durante la LTSV, sus acciones durante el proceso son guiadas por órdenes médicas (63,8%) seguido de los planes de cuidados (20,0%) y órdenes estandarizadas (11,8%). No se reporta el uso de guías de práctica clínica. 3. Apoyo emocional, las enfermeras consideran que el apoyo emocional que reciben es insuficiente. 4. Participación en reuniones familiares, la mayoría de las enfermeras (87,5%) participa en discusiones con las familias acerca de la retirada de los TSV |
| País, año | Título, autores | Diseño | Resumen |
|---|---|---|---|
| Norte de Europa, Italia 2009 | EfCCNa survey: European intensive care nurses’ attitudes and beliefs towards end-of-life care Latour et al. | Cuantitativo: descriptivo Técnica recogida de datos: cuestionario | El estudio describe las experiencias y actitudes de las enfermeras de UCI del norte de Europa e Italia respecto a la atención al final de la vida. El estudio refleja que, aunque un 63,6% declara que inicia conversaciones con los médicos sobre LTSV, más de la mitad no participa activamente en la toma de decisiones y la mayoría cree que las decisiones son tomadas demasiado tarde. La mayoría está de acuerdo con la inclusión de las familias en las decisiones, sin embargo, solo un 59,3% indica que se haga de forma rutinaria. En cuanto a las prácticas y procedimientos de LTSV, existe consenso en intervenciones como mantener ventilado al paciente disminuyendo el flujo de O2 inspirado, proporcionar alivio del dolor y dar flexibilidad al horario y número de visitas. Existe división de opiniones en relación con la sedación profunda y la continuación del apoyo nutricional. Los investigadores recomiendan el uso de guías y la formación para aumentar la participación de las enfermeras en la toma de decisiones |
| Suecia 2009 | Doing one's utmost: Nurses’ descriptions of caring for dying patients in an intensive care environment Fridh et al. | Cualitativo: descriptivo Técnica de recogida de datos: Entrevistas semiestructuradas | Este estudio explora las experiencias y percepciones de las enfermeras acerca del cuidado de pacientes en la etapa final de la vida en una UCI. Para las enfermeras de este estudio el objetivo principal del cuidado de un paciente en la etapa final de su vida es proporcionar una muerte digna. Los cuidados al paciente incluyen: valoración y control de síntomas, sustituir a la familia de los pacientes cuando carecen de ella y ofrecer una presencia constante. Los cuidados a las familias incluyen: asegurar que el paciente no sufra, ofrecer información sobre los cuidados, apoyar y guiar el contacto con el paciente, promover su presencia en el lecho de muerte, modificar el ambiente y ofrecer reuniones de seguimiento tras la muerte. Estos cuidados se aprenden por la experiencia, no se reporta el uso guías, ni conocimiento científico |
| Canadá 2009 | Nursing Roles in End-of-Life Decision Making in Critical Care Settings Bach et al. | Cualitativo Teoría fundamentada. Técnica de recogida de datos: entrevistas semiestructuradas | El objetivo de este estudio es explicar el rol de la enfermera en la toma de decisiones al final de la vida del paciente crítico. De acuerdo con los resultados el principal rol enfermero es brindar apoyo en la trayectoria hacia la muerte, el apoyo se traduce en cuatro aspectos: 1. Brindar una presencia constante para proporcionar cuidados de bienestar al paciente, facilitar la expresión de sentimientos y la comprensión del proceso por parte de la familia. 2. «Dar voz al paciente» ejerciendo como defensoras de sus deseos y velando por su inclusión en la toma de decisiones. 3. Permitir el acuerdo en la toma de decisiones proporcionando información detallada sobre las consecuencias de los cursos de acción y apoyo emocional. 4. Ayudar a dejar ir, abogando por el paciente ante las familias cuando su empeño es mantener con vida al paciente a toda costa. Por último, este estudio pone de relieve la falta de formación de las enfermeras en cuidados paliativos |
| País, año | Título, autores | Diseño | Resumen |
|---|---|---|---|
| EE. UU. 2009 | The «Big Picture» Communicating With Families About End-of-Life Care in Intensive Care Unit. Liaschenko et al. | Cualitativo Técnica de recogida de datos: grupos focales | El objetivo de esta investigación es comprender y documentar los factores que influyen en el cuidado de las familias de pacientes críticos en la etapa final de su vida en las UCI. Los resultados muestran que el objetivo principal del cuidado de las familias en este contexto es facilitar la comprensión de la imagen completa de la situación o big picture, para ello las enfermeras establecen relaciones de confianza con las familias, recopilan información, construyen una visión integral del estado del paciente y facilitan la comunicación entre familiares y médicos |
| Australia 2007 | Advocacy at end-of-life Research design: An ethnographic study of an ICU Sorensen et al. | Cualitativo Etnográfico | Este estudio explora el rol de la enfermera como defensora de los pacientes que mueren en las UCI. Los resultados muestran la existencia de barreras para el cumplimiento de este rol, entre ellas el predominio del enfoque biomédico, los conflictos entre médicos y enfermeras sobre la atención del paciente, las relaciones de poder en el entorno laboral con la falta de autonomía y autoridad dentro de las organizaciones por parte de las enfermeras. Los investigadores plantean que para que sea reconocido su rol de defensoras las enfermeras necesitan adquirir conocimientos y habilidades de nivel avanzado en cuidados paliativos y comprometerse, tanto en el nivel asistencial como en el de gestión, con la introducción del enfoque del cuidado integral en la toma de decisiones |
| Australia 2006 | Fruitful or futile: intensive care nurses’ experiences and perceptions of medical futility. Heland | Cualitativo: descriptivo, exploratorio Técnica de recogida de datos: entrevista semiestructurada | Este estudio describe las percepciones y experiencias de las enfermeras en las UCI en relación con los tratamientos fútiles. Los resultados muestran que las enfermeras sienten frustración y experimentan conflicto moral en la administración de tratamientos fútiles. Expresan preocupación por la falta de consideración de los deseos del paciente en la LTSV y la exclusión de las enfermeras en la toma de decisiones. Se describen funciones de las enfermeras como la defensa del paciente, la mediación entre el personal médico y las familias, la educación de los familiares, el apoyo en la comprensión del proceso y la atención en las etapas tempranas del duelo. Se sugiere que las enfermeras con experiencia pueden influir significativamente en la gestión de los casos de futilidad. Se plantea la necesidad de incorporar un modelo de toma de decisiones compartidas |
Las normas de las UCI, que limitan el contacto entre el paciente y su familia, contribuyen a que las enfermeras proporcionen una presencia continua y sean las cuidadoras primarias de los pacientes en la etapa final de su vida15–17. Los roles adoptados en estas circunstancias están relacionados con la defensa del paciente, garantizar cuidados de bienestar y una muerte digna, el apoyo emocional y espiritual.
En relación con el rol de defensora del paciente (nurse advocacy) ante posibles situaciones de obstinación terapéutica, las enfermeras actúan emprendiendo acciones que buscan la aceptación y el consenso entre las partes implicadas sobre la necesidad de limitar los TSV y reorientar la atención hacia los cuidados paliativos cuando perciben el deterioro y la escasa respuesta del paciente a los tratamientos. En estos casos suelen intervenir transmitiendo los deseos del paciente y su familia, buscando claridad en el plan de tratamiento e incluso apelando a la intervención de autoridades como el comité de ética asistencial para proteger al paciente de un sufrimiento innecesario o movilizando los medios para la formulación de voluntades anticipadas17–25. A su vez, defienden al paciente frente a los deseos de la familia de mantenerle con vida a toda costa orientando a los familiares hacia la comprensión global de la situación, acompañándolos en el proceso de «dejar ir» a su ser querido18,22,26. Las enfermeras resaltan que para ejercer como defensoras es preciso reflexionar y hacer un análisis personal para evitar al máximo influir en las decisiones. Consideran indispensable conocer al paciente, el curso de la enfermedad, tener información suficiente de todas las partes implicadas y formación en cuidados paliativos, además del uso de guías de práctica clínica16,18,20,24,25,27. Así mismo Gallagher et al.24, identifican la necesidad de que las organizaciones enfermeras ejerzan como defensoras de los intereses de los pacientes y sus familias en los países donde el enfoque de los cuidados paliativos aún no está suficientemente desarrollado.
Otro aspecto tratado ampliamente en la literatura es el referente a los cuidados de bienestar, ya que cuando se decide la LTSV, las enfermeras brindan al paciente cuidados cuyo objetivo es proporcionar bienestar y una muerte digna, libre de sufrimiento, por lo que en algunos casos recuerdan a los médicos la necesidad de prestar atención al control de síntomas como el dolor, la agitación, la disnea e incluso de mantener al paciente conectado al respirador para reducir el trabajo respiratorio19,20,22,24,28–30.
En relación con el apoyo emocional y espiritual, Gallagher et al.24, y Adams et al.29, hacen referencia a la importancia de hablar al paciente incluso cuando se encuentra con un bajo nivel de conciencia y señalan que la comunicación es establecida principalmente a través del tacto y/o la información sobre temas cotidianos, los cuidados diarios y las personas de su entorno. También se contempla la necesidad de garantizar que el paciente muera acompañado, para ello las enfermeras emprenden acciones destinadas a favorecer el contacto con la familia y en su ausencia actúan como sus sustitutos brindando una presencia constante, ofreciendo consuelo emocional y garantizando el respeto por sus creencias religiosas, personales y culturales18,22,23,28–30.
Atención centrada en la familiaLas enfermeras juegan un papel crucial en el afrontamiento de la pérdida del ser querido y en la reducción de la sensación de desprotección y el estrés que experimentan los familiares en un entorno desconocido y altamente tecnológico. Abordan aspectos psicoemocionales facilitando el acceso a la información y la comprensión del estado del paciente, apoyando la toma de decisiones y realizando un acompañamiento a las familias tanto emocional como espiritual durante el proceso22,23,25,28–30.
La enfermera destaca como facilitadora de la comunicación entre el equipo médico y la familia y como mediadora en el proceso de toma de decisiones compartidas. Este rol es calificado como un aspecto clave en la calidad de la atención y como uno de los trabajos más exigentes y difíciles desempeñados por las enfermeras en estas unidades18,19,24,25,29. Las enfermeras integran un gran volumen de información y facilitan su intercambio entre los profesionales y la familia logrando conformar una idea global de la situación que permite a las familias una comprensión de lo que sucede y la preparación ante la posible muerte del paciente25. Para esto ejercen como educadoras, explican la información médica con un lenguaje comprensible, aclaran las consecuencias potenciales de las diversas intervenciones y propician reuniones entre los familiares y el equipo médico para dar respuesta a las demandas de información18,21,25,26. Si bien es cierto que establecen límites evitando tratar cuestiones del ámbito médico, insisten en la necesidad de que la familia sea informada acerca del empeoramiento de la situación18,24–26.
Una vez contemplada la opción de LTSV, la enfermera adopta el rol de orientadora y educadora como una parte normal de la interacción con las familias. En esta fase la valoración se centra en el conocimiento que los familiares tienen acerca de las implicaciones de la retirada de los TSV y los cuidados de bienestar22.
Respecto al acompañamiento y apoyo emocional para facilitar el afrontamiento, diversos estudios15,17,18,21,22,30 demuestran que las enfermeras suelen adoptar distintas estrategias que permiten el acercamiento, la comunicación y la ayuda sensible a las necesidades de los familiares. Según Latour et al.20, las familias refieren sentirse más satisfechas con la decisión de LTSV cuando tienen discusiones regulares con los profesionales sanitarios sobre la planificación de la atención al final de la vida. En este sentido, las enfermeras actúan creando espacios que favorecen la manifestación de dudas y la expresión de sentimientos, en ocasiones con el doble propósito de conocer al paciente y permitir que los familiares expresen sus sentimientos y hagan una reflexión sobre el proceso18,20,24–26,30.
Ante el empeoramiento del pronóstico del paciente y su muerte inminente, las enfermeras intervienen dirigiendo la atención de la familia hacia el alivio de los síntomas y los cuidados de bienestar, favoreciendo un mayor contacto con el ser querido y apoyando la manifestación de rituales religiosos y de despedida16,23,24,27.
Facilitar el contacto entre las familias y el paciente es prioritario cuando las enfermeras perciben que las familias no aprecian la gravedad de la situación17,20,22,24–26,29,30. Fridh et al.27, plantean la necesidad de acercar a pacientes y familias como un paso para superar la deshumanización que supone la muerte en soledad. En la literatura se aprecia la necesidad de modificar las estrictas normas de las UCI que limitan el contacto de las familias y los pacientes en situación de enfermedad terminal17,20,24. Algunas enfermeras tienden a pasar por alto normas relacionadas con los horarios y el tiempo de visita como estrategia para realizar el apoyo emocional y permitir un mayor contacto familia-paciente24,26. A su vez, ante la posible muerte derivada de la LTSV, las enfermeras promueven la presencia de los familiares negociando con los médicos retrasar el momento de la retirada de los TSV hasta que se dé aviso a los familiares y se garantice su presencia21,22,24,29. Una preocupación recurrente para las enfermeras es la de proporcionar un entorno íntimo que favorezca la privacidad y permita dar el soporte espiritual que el paciente precise16,19–21,24,26,29,30.
Rol de la enfermera dentro del equipo interdisciplinarLas investigaciones reflejan que, aunque las enfermeras reconocen el rol de los médicos como responsables de la toma de decisiones sobre la instauración y limitación de los TSV, pueden influir en esta decisión y reorientar la atención hacia los cuidados paliativos17,19,24. Según Kirchhoff et al.16, la mayoría de las enfermeras de cuidados críticos en Estados Unidos participan en las reuniones con las familias en las cuales se discute la LTSV y un pequeño porcentaje inicia estas reuniones. En Europa, el estudio de Latour et al.20, también indica que las enfermeras declaran iniciar conversaciones con los médicos sobre este tema.
La participación de las enfermeras en la toma de decisiones está influida por su percepción del sufrimiento del paciente, su consideración de las implicaciones éticas y morales de las situaciones de obstinación terapéutica, sus creencias religiosas y los años de experiencia. Algunas investigaciones apuntan que cuanto mayor sea su expertía, conocimiento y formación, mayor probabilidad de que sean consideradas como consultoras y sus opiniones sean tenidas en cuenta por el equipo médico16,20,21,24. Long-Sutehall et al.19, describen que en el contexto de LTSV, algunos médicos buscan la opinión de las enfermeras debido a que pasan más tiempo con los pacientes y sus familias y consideran que son más conscientes de sus deseos. Sin embargo, los resultados de varias investigaciones ponen de manifiesto que la tendencia actual de la atención al final de la vida en las UCI no sigue un enfoque colaborativo17,20,21,27.
Adams et al.29, señalan que las actitudes de las enfermeras pueden ir desde la evitación hasta la discusión abierta sobre estos temas y Gallagher et al.24, sugieren que las enfermeras tienen mayor predisposición para involucrarse en el apoyo de las familias informando cuando su opinión es tenida en cuenta por los demás miembros del equipo. Sin embargo, algunas son reacias a la confrontación con los médicos lo que les lleva a adoptar un papel pasivo o neutro. Los estudios incluidos en esta revisión dan un peso importante a la experiencia como requisito para la asunción de los roles en el cuidado al final de la vida. Las enfermeras con menos experiencia tienden a estar abrumadas con el cuidado del paciente y tienen dificultades para obtener una visión amplia de la situación, factor indispensable para apoyar adecuadamente el proceso16,18,20. Los años de experiencia, la formación en cuidados paliativos y en desafíos bioéticos, permiten obtener una perspectiva amplia y aumentan la confianza en la capacidad para cuidar al paciente, opinar en los debates con el equipo médico y plantear preguntas e iniciar conversaciones con los familiares sobre la atención al final de la vida16,20,24. La experiencia adicional con la muerte fuera del entorno clínico se relaciona con un nivel más alto de comodidad en la atención al paciente y sus familias. Algunas investigaciones reflejan que el óptimo aprendizaje y la asimilación de los roles descritos se aprenden con la tutoría y observación de las enfermeras más experimentadas18,22. Arbour et al.22, mencionan que los profesionales manifiestan llevar a cabo el rol de mentor y consideran que este es un elemento que propicia un entorno laboral más saludable. Las intervenciones relacionadas con este papel incluyen evaluar el nivel de comodidad de las enfermeras noveles con el cuidado de los pacientes, indagar sobre las experiencias con la muerte dentro y fuera del entorno clínico, explorar las situaciones personales que podrían interferir en el cuidado y orientar sobre los aspectos en los que deben centrar su atención y los cursos de acción posibles18,22.
DiscusiónEn el ámbito asistencial las decisiones sobre la LTSV y la atención al final de la vida siguen siendo una importante fuente de conflictos entre familia, pacientes y profesionales, constituyendo un desafío para los equipos de cuidados intensivos. Los profesionales de enfermería ven necesario ser partícipes en la toma decisiones, siendo uno de los principales retos la definición de su rol dentro de los equipos multidisciplinares y la asunción de su papel en el cuidado integral del paciente y su familia en el proceso de la muerte8. El estudio multicéntrico EPIPUSE realizado en España refleja que existe un bajo porcentaje de casos en los que las enfermeras proponen limitar el tratamiento, debido probablemente a que no participan en las sesiones clínicas9. En el contexto Europeo, aunque no participan activamente con el equipo médico en las discusiones sobre el final de la vida, la mayoría de las enfermeras declaran iniciar conversaciones con los médicos sobre este tema20.
Respecto al cuidado directo al paciente la literatura enfatiza el rol de la enfermera como advocacy o defensora del paciente ante posibles situaciones de obstinación terapéutica, lo que está en consonancia con las exigencias deontológicas de la profesión de velar por el cumplimiento de los derechos y la seguridad de las personas que están a su cuidado17,18,20–25.
Otro aspecto destacable es la necesidad de garantizar los cuidados de bienestar, donde se incluyen el control de síntomas, los cuidados físicos y la adecuación del ambiente, haciendo especial referencia al control del dolor pero no tanto a otros síntomas, lo que puede relacionarse con el hallazgo en distintas investigaciones de una insuficiente formación en cuidados paliativos y el poco uso del conocimiento científico para guiar la práctica clínica19,20,22,24,28–30.
Es escasa la referencia al apoyo emocional a los pacientes, aunque se hace hincapié en la importancia de brindar una presencia constante y evitar que la muerte se produzca en soledad, al igual que la consideración de las necesidades espirituales como un importante elemento para garantizar la muerte en paz18,22,23,28–30.
Por otra parte, la atención centrada en la familia es el tema más abordado en la literatura, ya que la frecuente afectación del nivel de consciencia y de la capacidad de comunicación de los pacientes ingresados en las UCI convierte a las familias en una fuente importante de información. El soporte a las familias es un aspecto fundamental del cuidado para favorecer el afrontamiento y el empoderamiento en la toma de decisiones. Es destacable el rol de la enfermera como facilitadora de la comunicación entre las partes implicadas, coordinando el intercambio de información relevante y dirigiendo la atención de los familiares hacia la comprensión del estado del paciente15,17–19,22–24,27.
Dentro del equipo multidisciplinar, la enfermera tiene el papel de «negociadora de la reorientación», participando en las reuniones con los familiares e iniciando conversaciones para la toma de decisiones16,17,19,20,22,24,29. Es reseñable que el rol como tutoras de enfermeras noveles es llevado a cabo de manera informal por las enfermeras con mayor experiencia, siendo también las que desempeñan más satisfactoriamente el cuidado del paciente en la fase final22,27. De esta forma, Gálvez et al.17, y Bach et al.18, plantean la necesidad de incluir a la enfermera experimentada como elemento clave en la gestión de la atención al final de la vida a través de su rol como mentoras.
La mayor parte de los artículos hallados e incluidos en esta revisión corresponden a investigaciones de países anglosajones, por lo que se detecta la necesidad de llevar a cabo investigaciones, tanto de corte cualitativo como cuantitativo, que permitan describir y analizar el rol de la enfermera al final de la vida del paciente crítico en contextos más amplios. También se sugiere que revisiones posteriores aborden el tema de este trabajo en el contexto de las Unidades de Cuidados Intensivos Neonatales (UCIN) y Pediátricas (UCIP).
Finalmente es necesario mencionar las limitaciones de este trabajo ya que, aunque se ha intentado analizar el mayor número de artículos posibles, se reconoce la subjetividad implícita en la definición de los criterios de búsqueda y la posibilidad de otras interpretaciones que podrían haber dado una mayor exhaustividad a la misma.
ConclusionesLos roles descritos en esta revisión sitúan a la enfermera como un elemento clave para humanizar el proceso de morir en las UCI, por lo tanto, su acción o inacción puede marcar de manera importante la experiencia del paciente y su familia en este proceso. El análisis realizado en esta revisión permite destacar que el rol de la enfermera en el cuidado al final de la vida del paciente crítico es la relación con el cuidado directo al paciente, la atención centrada en la familia y su rol dentro del equipo multidisciplinar. La expresión efectiva de los roles de las enfermeras en estas circunstancias busca dar respuesta a las necesidades de pacientes y familiares, ejerciendo como defensora del paciente, brindando cuidados de bienestar, aliviando la angustia, facilitando el afrontamiento y la participación en la toma de decisiones, garantizando así una muerte digna.
La literatura destaca el rol de la enfermera dentro del equipo en dos sentidos, uno como mentor/tutor de enfermeras noveles, llevado a cabo de manera informal por las enfermeras con mayor experiencia y otro como reorientadora de la atención, participando en las reuniones con los familiares e iniciando conversaciones en la toma de decisiones. Un elemento fundamental en la incorporación del enfoque de los cuidados paliativos a las UCI es la participación activa de las enfermeras en las discusiones relacionadas con la transición de los cuidados críticos a los cuidados paliativos dentro de los equipos multidisciplinares, aportando una visión biopsicosocial de la situación, para ello es imprescindible formación específica en cuidados paliativos y en bioética para conseguir resolver conflictos éticos a los cuales se enfrentan. Se tiene especial interés en que esta revisión sea una fuente de información que aporte luz en la clarificación del rol de la enfermera dentro del equipo multidisciplinar en la atención al final de la vida en la UCI. Se considera que las enfermeras pueden y deben liderar el cambio y desempeñar un papel activo en la creación de estrategias que hagan realidad la integración del enfoque de cuidados paliativos en las UCI.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.