¿ INTRODUCCIÓN
El cáncer del cérvix ocupa el segundo lugar entre los cánceres de la mujer con cifras anuales de 500,000 casos y 273,000 defunciones.1 Su incidencia y mortalidad ha declinado en países industrializados, en los que en décadas recientes se ha registrado un descenso en la frecuencia de los carcinomas epidermoides de esta localización y un incremento en la de los adenocarcinomas, cuyas cifras ascendieron de 10% a entre 20% y 25%.1-6
Por ejemplo, en los Estados Unidos, en la década de los setentas los carcinomas epidermoides representaban 87.6% y los adenocarcinomas 12.4%, en tanto que para 2004 los estudios del Surveillance Epidemiology and End Results revelaron que 69.3% de los casos confirmados fueron epidermoides y 24.9% adenocarcinomas.1,4
En ese país, al igual que en Inglaterra, la mayor incidencia de casos nuevos de adenocarcinomas se ha observado en mujeres menores de 50 años,1,2 el descenso se ha atribuido a los programas de detección, situación no observada con el adenocarcinoma debido a que las lesiones se ubican en la profundidad del canal endocervical, donde es difícil acceder a las tomas de citología.1,4 En México, el Registro Histopatológico de Neoplasias, publicó que la incidencia del cáncer cervicouterino invasor ha sido rebasada por la del cáncer de mama a partir de 2001,7 y la Secretaría de Salud ha informado que la mortalidad por cáncer cervicouterino declinó desde 1998.8 El Instituto Nacional de Estadística y Geografía (INEGI), informó que a partir del 2006, el cáncer de mama ha rebasado al cáncer cervicouterino como principal causa de muerte por cáncer en la mujer.9
Aun cuando las publicaciones mencionadas sugieren un descenso en la frecuencia y la mortalidad del cáncer cervicouterino invasor, a la fecha no se dispone en nuestro medio de información documentada respecto al incremento o no en la frecuencia del adenocarcinoma del cérvix. La Organización Mundial de la Salud clasifica al adenocarcinoma del cuello uterino en cinco subtipos: adenocarcinoma endocervical, adenocarcinoma endometroide, carcinoma de células claras, carcinoma adenoideo quístico y carcinoma adenoescamoso.10 Otros autores agregan las siguientes variedades: villoglandular, mucinoso, seroso, de tipo intestinal, en anillo de sello, y el adenocarcinoma metastásico.11
Los factores pronósticos registrados en la bibliografía en relación al adenocarcinoma, son similares a los de los carcinomas epidermoides e incluyen: la etapa clínica al momento del diagnóstico, el tamaño tumoral, en pacientes con lesiones invasoras tempranas tratadas con cirugía radical, se agrega la afectación de los ganglios linfáticos, la invasión a la profundidad del estroma cervical y la invasión linfovascular.12-14
Las lesiones invasoras clasificadas en estadio Ib1, pueden ser tratadas con cirugía o radioterapia. Las lesiones avanzadas son manejadas con la combinación de radioterapia más quimioterapia simultáneas.15-17
Si bien en algunos estudios no se ha demostrado una diferencia significativa en cuanto al comportamiento de los carcinomas epidermoides y los adenocarcinomas del cuello uterino,15,17,18 en otros se muestra que las pacientes con adenocarcinomas tienen una peor sobrevida con diferencias estadísticamente significativas en el pronóstico, a favor de los carcinomas epidermoides.5,19 Se argumenta que los adenocarcinomas muestran una mayor tendencia a invadir profundamente el estroma cervical, a los espacios linfovasculares y a ocasionar metástasis a los ganglios linfáticos.1,16
¿ OBJETIVO
Dar a conocer la experiencia del Servicio de Oncología del Hospital General de México, en el tratamiento del adenocarcinoma cervical mediante la revisión de la casuística durante un periodo de ocho años.
¿ MÉTODOS
Se realizó un estudio retrospectivo, longitudinal, descriptivo y observacional de expedientes de casos con el diagnóstico de cáncer cervicouterino documentado histopatológicamente, atendidas en el Servicio de Oncología del Hospital General de México, O.D., durante el periodo comprendido del uno de enero del 2000 al 31 de diciembre de 2007, seleccionándose para su análisis los expedientes con diagnóstico de adenocarcinoma. Las variables analizadas en los criterios de inclusión fueron: edad, variedades histopatológicas, clasificación clínica, terapéutica establecida y los resultados del tratamiento. No se incluyeron en el estudio pacientes sin comprobación histopatológica de la enfermedad, enfermas con lesión primaria en endometrio con infiltración al cérvix y pacientes que no recibieron o no completaron su tratamiento de acuerdo a lo programado.
El diagnóstico clínico fue realizado por el personal de base de la Unidad de Tumores Ginecológicos del servicio empleándose para su estadificación, la clasificación vigente de la Federación Internacional de Ginecología y Obstetricia para el cáncer del cérvix.6,10 Se consideraron pacientes no clasificables aquellas que fueron manejadas fuera de la Institución y que acudieron a esta con actividad tumoral. La comprobación histopatológica fue realizada, por el personal del Servicio de Patología de la Institución.
La terapéutica empleada varió de acuerdo a la etapa clínica de la enfermedad y consistió en cirugía para las lesiones tempranas y ciclo pélvico de radioterapia, (teleterapia más braquiterapia) para los estadios a partir del Ib2, previos estudios de extensión que incluyeron la radiografía del tórax y la tomografía computarizada de abdomen y pelvis en búsqueda de diseminación a distancia.
A partir del segundo semestre de 2004, para los estadios Ib2 y más avanzados, se implementó en el servicio la utilización de quimioterapia semanal durante la teleterapia mediante la utilización de cisplatino o carboplatino a razón de 40 a 50 mg por m2 de superficie corporal, administrando cuatro ciclos de tratamiento en promedio por paciente.
Los carcinomas in situ fueron tratados electivamente con histerectomía total simple extrafascial, con margen en la vagina o mediante conización con electrocirugía, en pacientes con deseo de conservar la fertilidad. Los carcinomas microinvasores Ia2, sin infiltración linfovascular, fueron manejados mediante una histerectomía clase II de Piver y Rutledge,20 este mismo procedimiento, más linfadenectomía pélvica, fue realizado en pacientes con presencia de infiltración linfovascular. Las pacientes con estadio Ib1 de 2 cm o menos, fueron manejadas electivamente mediante histerectomía clase II con linfadenectomía pélvica. En los estadios mayores de 2 cm con histerectomía radical clase III.21,22
Las pacientes con hallazgos quirúrgicos de mal pronóstico, como infiltración linfovascular, metástasis ganglionares, tumor en márgenes quirúrgicos o infiltración parametrial, recibieron adyuvancia de radioterapia con ciclo pélvico una vez cicatrizada la herida quirúrgica.
La radioterapia se empleó electivamente en pacientes a partir de la etapa Ib2 y Ib1 que no fueron candidatas a cirugía o que rechazaron el tratamiento quirúrgico. Se utilizaron equipos de cobalto 60 o acelerador lineal de 10 Mev a dosis de 50 Gy, (teleterapia); más aplicación de material radioactivo intracavitario, (braquiterapia) con baja o alta tasa de dosis hasta completar 30 Gy.
Las pacientes con persistencia tumoral o recurrencia tumoral post radioterapia, fueron evaluadas para cirugías de rescate mediante exenteraciones o evisceraciones pélvicas. Los resultados obtenidos fueron analizados estadísticamente mediante t de Student y Ji cuadrada, con intervalo de confianza de 95%. (Programa Estadístico Epi-Info versión 6.04).
¿ RESULTADOS
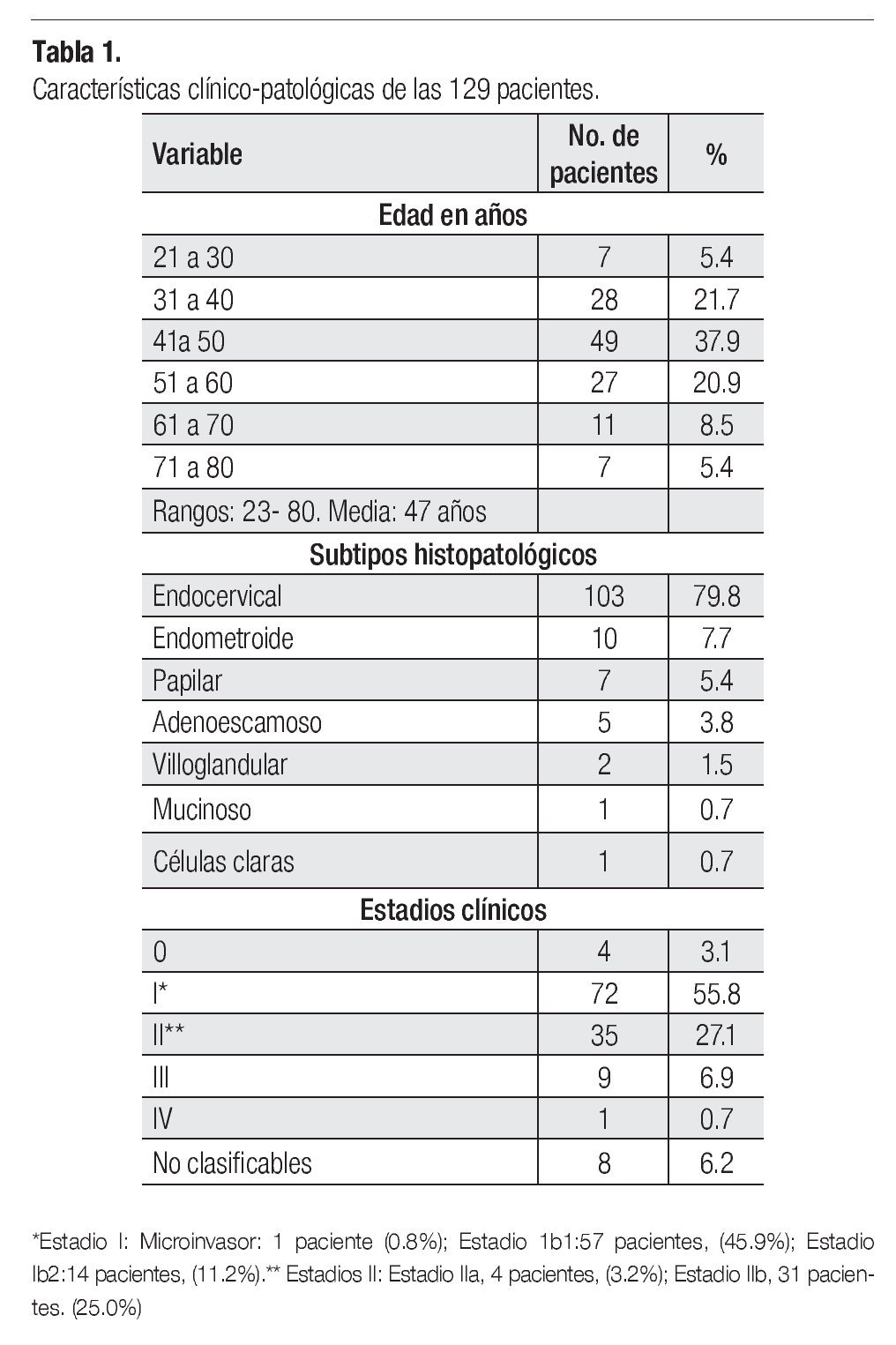
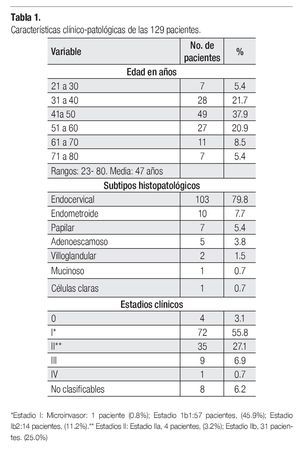
Durante el periodo estudiado, se atendieron en la Institución 2706 pacientes con cáncer cervicouterino; 219 (8%), correspondieron a adenocarcinoma, de las cuales 129 terminaron su tratamiento y constituyeron la base del presente análisis. Las características clinicopatológicas de las pacientes se presentan en la Tabla 1. El rango de edad fue de 23 a 80 años, con una media de 47. Para los carcinomas in situ, fue de 45 años.
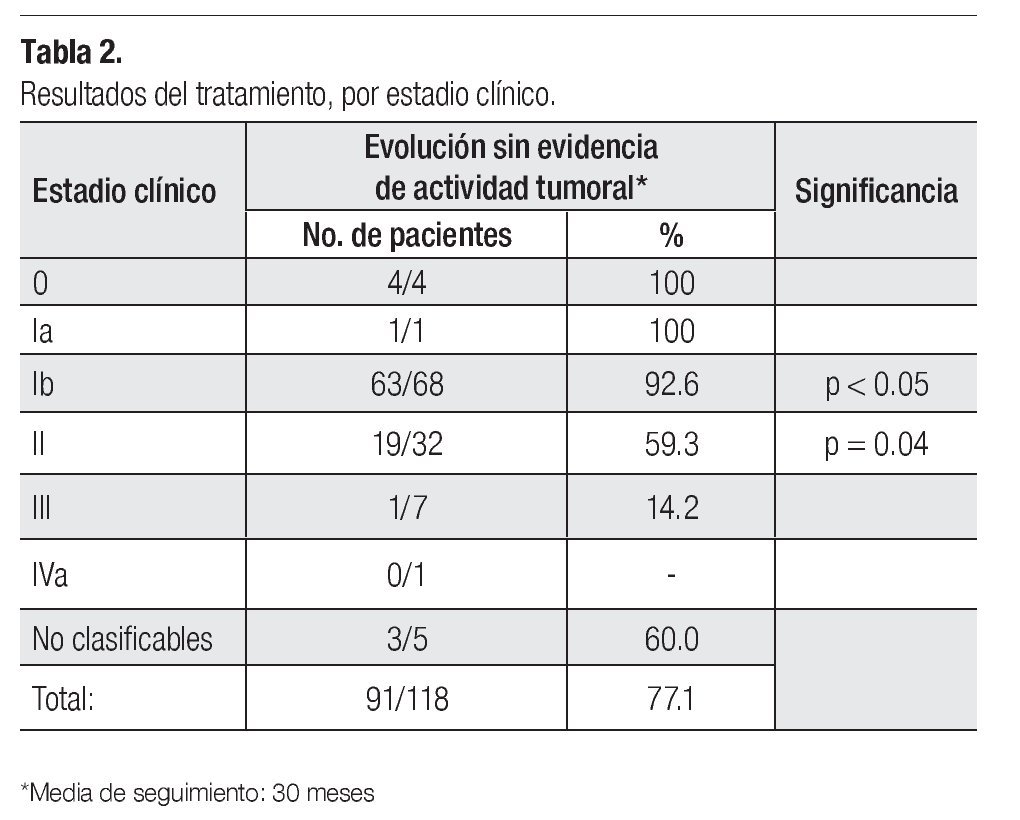
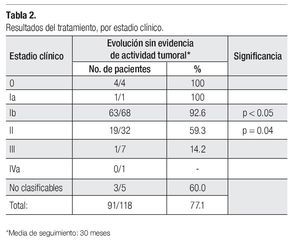
En cuanto a los resultados de la terapéutica establecida, once pacientes de las 129 del estudio (8.5%), abandonaron su seguimiento, sin evidencia de actividad tumoral durante los primeros meses consecutivos al tratamiento y no fueron consideradas para los resultados finales, por lo que la muestra se redujo a 118 casos, de los cuales 91 (77.1%), tuvieron una evolución sin evidencia de actividad tumoral por un periodo de 12 a 84 meses, con una media de 30. En 28 pacientes (23.7%) se presentó fracaso del tratamiento. Sólo en tres de las pacientes (10.7%) se logró el control de la enfermedad con otras opciones de manejo.
Evolucionaron sin evidencia de actividad tumoral 4/4 pacientes en estadio 0; 64/69 (92.7%) de los estadios I; 19/32 (59.3%) de los estadios II (p < 0.05). Asimismo, 1/7 (14.2%) de los estadios III y 0/1 de los IV (Tabla 2).
La evolución sin evidencia de enfermedad para la etapa I incluyó: una paciente en estadio Ia2; 63/68 en estadio Ib1 (92.6%) y 11/12 en estadio Ib2 (91.6%). Cuarenta de las 68 enfermas clasificadas en estadio Ib, fueron tratadas con cirugía y 37 (92.5%), evolucionaron sin evidencia de cáncer. En seis (15%), los especímenes quirúrgicos demostraron la presencia de metástasis ganglionares. Estas pacientes, al igual que las otras cinco con factores pronósticos adversos, recibieron adyuvancia de radioterapia, lográndose el control de la enfermedad en nueve. Las dos pacientes restantes, una con ganglios metastásicos y la que presentó invasión profunda del estroma cervical, fallecieron con actividad tumoral. En esta etapa clínica se trataron 16 pacientes con radioterapia y 15 de ellas cursaron sin evidencia de actividad tumoral (93.7%).
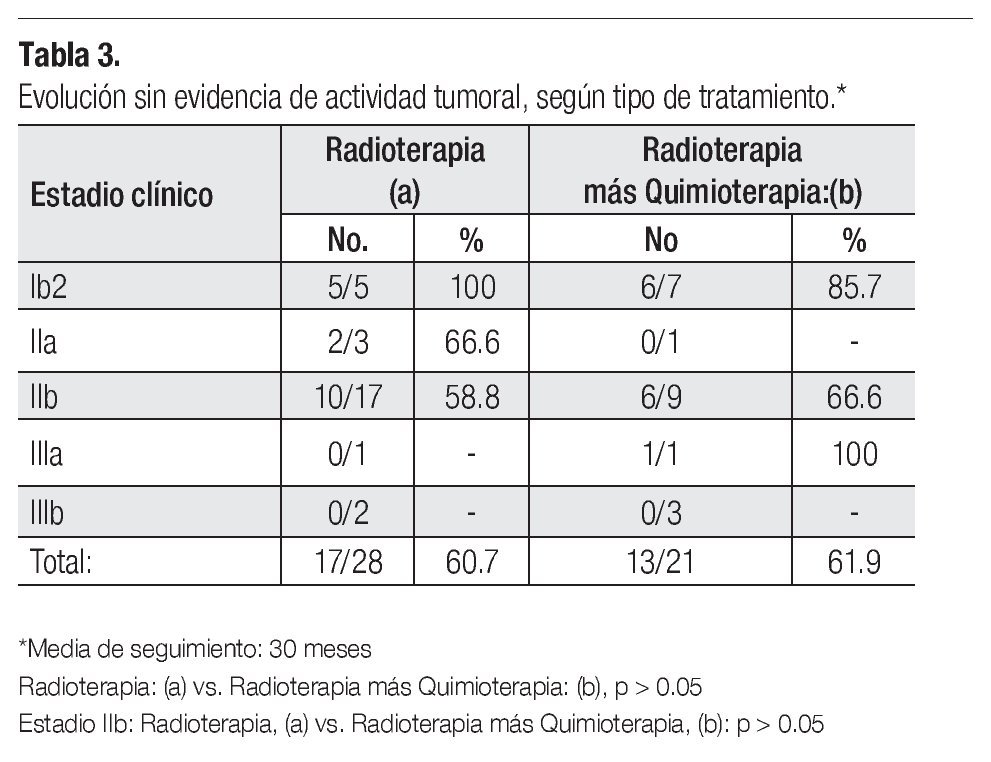
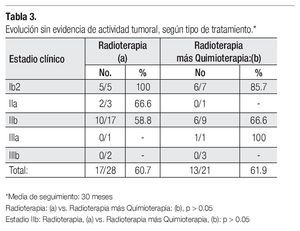
Los resultados de las pacientes que recibieron radioterapia o radioterapia más quimioterapia a partir del estadio Ib2, se muestran en la Tabla 3, en la que se aprecia que no hubo diferencias estadísticamente significativas al comparar la evolución etapa por etapa con las diferentes modalidades de manejo.
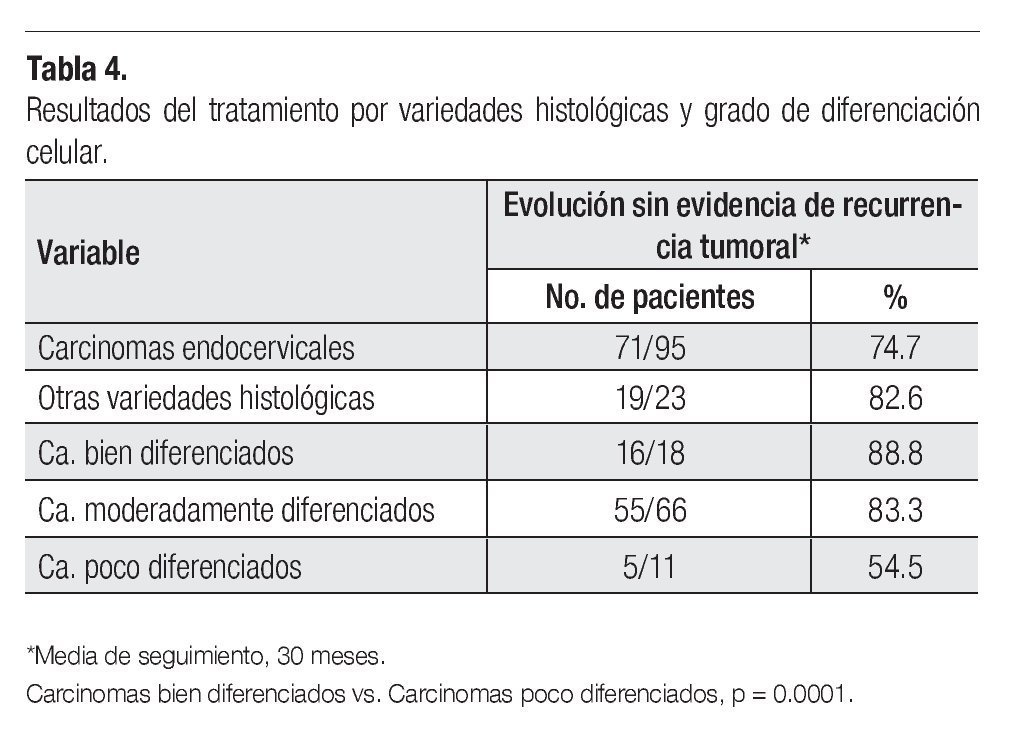
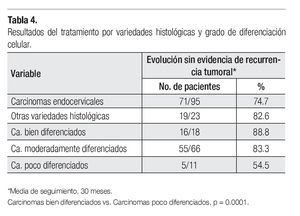
Los resultados por tipo histológico y grado de diferenciación celular se presentan en la Tabla 4, en la que se puede observar la evolución sin evidencia de enfermedad para 74.7% de los carcinomas endocervicales vs. 82.6% para el resto de las variedades histopatológicas diagnosticadas (p = 0.426). Se encontraron diferencias estadísticamente significativas al comparar la evolución de las pacientes con carcinomas moderadamente diferenciados vs. los poco diferenciados: p = 0.012; y los bien diferenciados vs. los poco diferenciados: p = 0.0001.
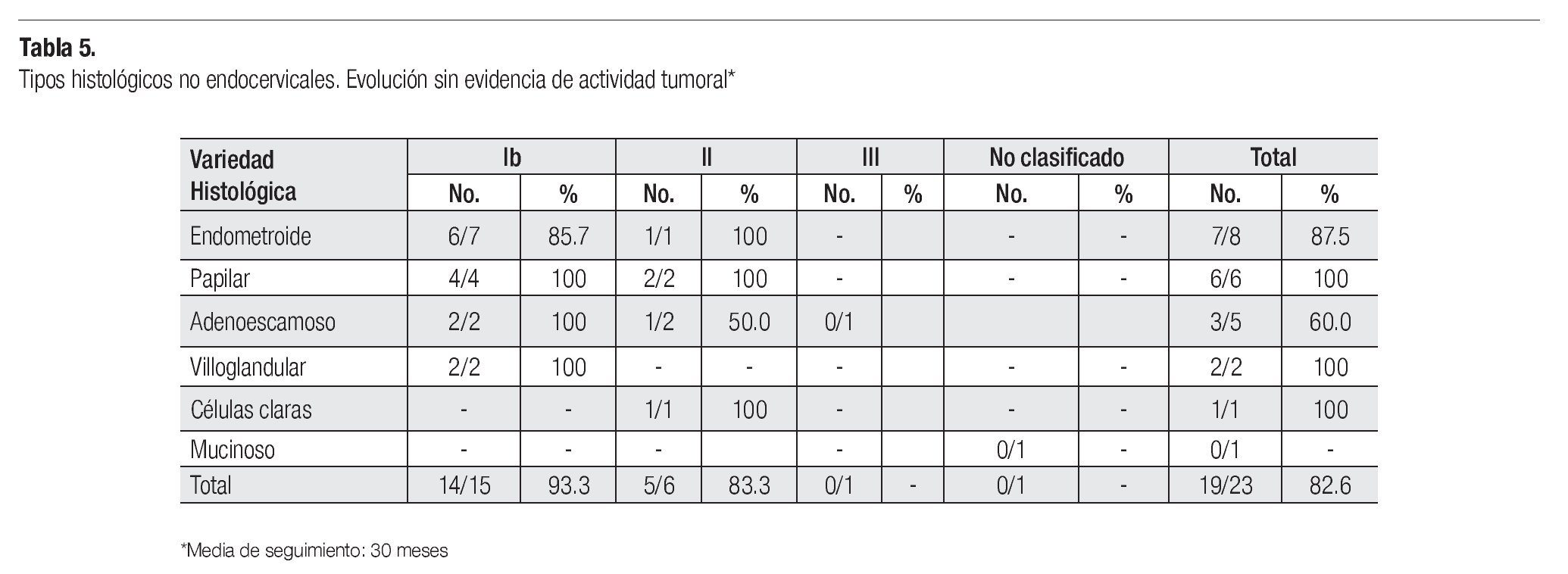
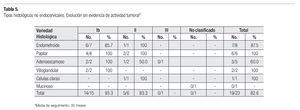
Los resultados de las variedades histológicas diferentes a la de los carcinomas endocervicales se muestran en la Tabla 5, en la que se aprecia que 15 de las 19 pacientes con estos diagnósticos (65.2%), se clasificaron en etapa I con resultados terapéuticos similares. En esta Tabla se aprecia que los carcinomas adenoescamosos tuvieron una evolución menos favorable, pues tres de cinco (60.0%), evolucionaron sin evidencia de enfermedad vs. 16/18 (88.8%) de las restantes.
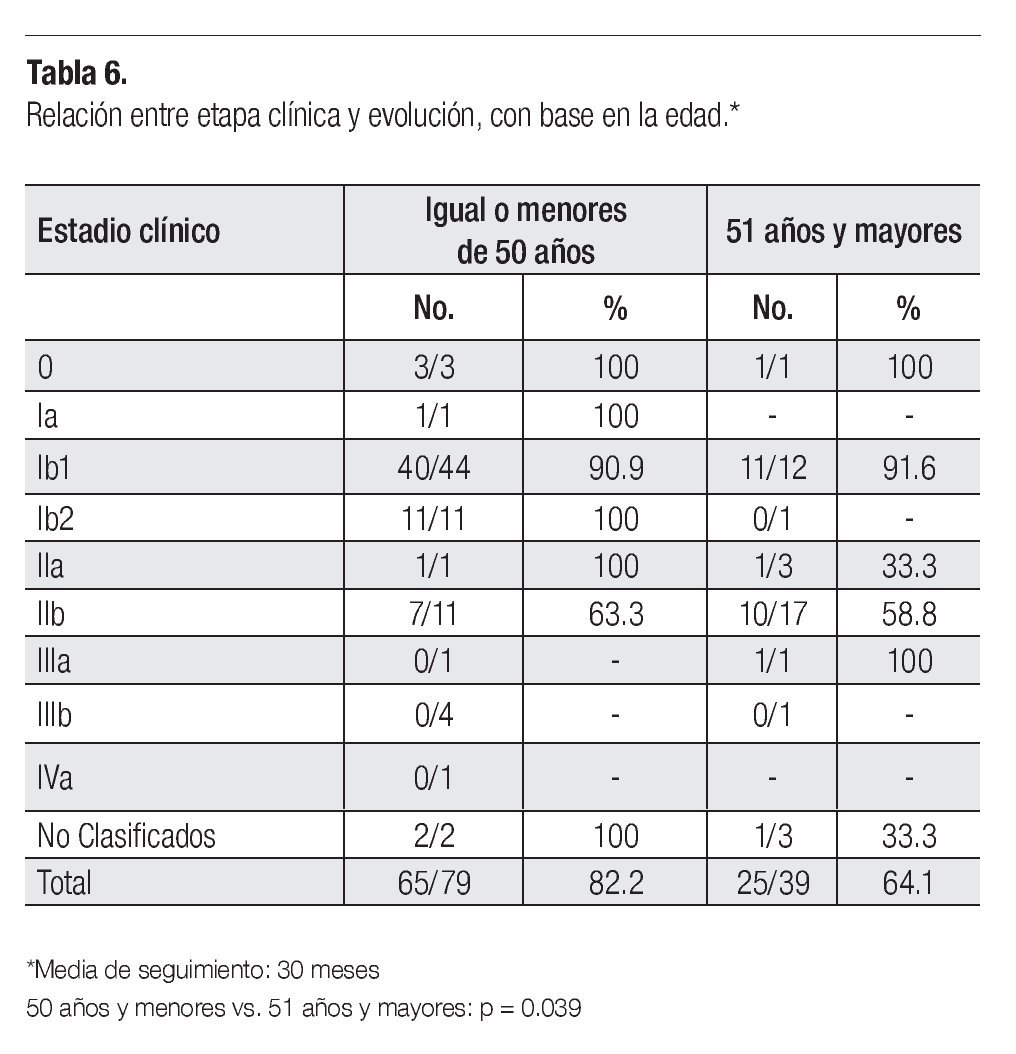
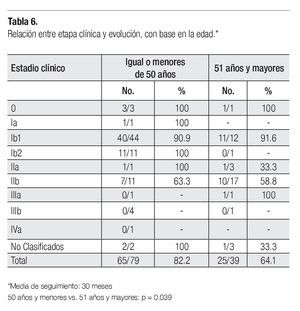
En esta serie se analizó la evolución de las pacientes de acuerdo a su edad. Se observó que 65 de 79 pacientes (82.2%), con 50 años o menos, cursaron sin evidencia de actividad tumoral vs. 25/39 (64.1%) del grupo de 51 años o más: p = 0.039 (Tabla 6).
Fracaso al tratamiento: En 28 de las 118 pacientes que tuvieron seguimiento (23.7%), se documentó el fracaso al tratamiento por persistencia o recurrencia tumoral. La distribución fue la siguiente: 5/68 (7.3%) de las pacientes diagnosticadas en etapa Ib; 13/32, (40.6%) de los estadios II; 6/7, (85.7%) de las etapas III; 1/1 de las IV y 2/5, (40%) de los no clasificables; de una paciente, no se recuperó el dato.
En seis pacientes (21.4%) hubo persistencia tumoral (dos en etapa II; y cuatro, en etapa III); en 16 (57.1%) se documentó el desarrollo de recurrencias tumorales locoregionales; y en seis (21.4%), evidencia de diseminación a distancia. Los sitios de diseminación fueron: hígado, en dos; pulmón dos; sistema nervioso central una y a huesos una. El tiempo menor para el desarrollo de las recurrencias tumorales fue de tres meses y el mayor de 36 meses, con una media de 10.6.
Diez de las 28 enfermas habían recibido radioterapia y se les practicó laparotomía con el propósito de realizar en ellas cirugías de rescate. Una paciente en estadio Ib1 con recurrencia post cirugía recibió ciclo pélvico de radioterapia. Sólo en tres casos (10.7%), se obtuvo control de la enfermedad. Se incluyen 2/8 exenteraciones o evisceraciones pélvicas y la paciente en estadio Ib1 radiada post cirugía.
¿DISCUSIÓN
Al analizar los resultados identificamos que la incidencia de adenocarcinoma del cuello uterino en nuestra institución es de 8%, lo que sugiere que la incidencia de esta variedad histológica no se ha incrementado en nuestro medio, como lo señala la bibliografía para países desarrollados,1-6 aunque es necesario contar con una muestra mayor a partir de los informes de otras Instituciones de nuestro país. Publicaciones del extranjero como la del Hospital Universitario de Taiwan12 y el Instituto Oncológico de Salah Aziaiz en Túnez,13 refieren una incidencia de 6.5% y 5.3% respectivamente para esta entidad, cifras que se relacionan con la encontrada en nuestra Institución.
Las pacientes del grupo estudiado tuvieron un promedio de edad de 47 años, de las cuales el 65.1% de ellas tuvo 50 años de edad o menos. Cuatro pacientes fueron diagnosticadas en etapa 0 y el promedio de edad para ellas fue de 45 años. Un informe reciente de la casuística de la misma Institución,23 refirió una media de edad para el cáncer cervicouterino invasor de 50 años, para el cáncer microinvasor de 45 años y para el carcinoma in situ de 40.5 años, lo que sugiere que las pacientes con adenocarcinoma invasor que acuden al Servicio tienen una edad menor a la referida para los carcinomas epidermoides.
La bibliografía menciona una media de edad para las pacientes con adenocarcinoma invasor de 50 años,12-14 y de 34 a 37 años para los carcinomas in situ,24,25 destacando que el incremento en la incidencia de esta variedad histológica en los últimos años, se presenta en pacientes jóvenes.1,2,12
En cuanto a la frecuencia de los subtipos histológicos, la variedad endocervical es la más común seguida por la de los carcinomas adenoescamosos, cuya frecuencia oscila entre 8% a 25%, y la de los de células claras en 5%.6,12-14 En nuestra revisión, la frecuencia de la variedad endocervical fue seguida por la de los carcino más endometroides con un 7.7%, la de los adenocarcinomas papilares con 5.3% y los adenoescamosos con 3.8%.
En esta serie, 55.8% de las pacientes tratadas se clasificó en estadio I, cifra mayor a la informada para los carcinomas epidermoides de la misma etapa clínica tratados en el propio departamento de los autores, cuyo porcentaje correspondió al 40.2%.23 Otros autores,12-14 también han referido un predominio de lesiones invasoras tempranas para los adenocarcinomas cervicales.
Los criterios utilizados para el tratamiento de las pacientes de este análisis fueron similares a los referidos en la bibliografía consultada.12,14,15,17 Básicamente se establece que las pacientes con carcinomas invasores tempranos tratados con cirugía, con factores pronósticos adversos, deben recibir adyuvancia con radioterapia, con o sin quimioterapia; y las pacientes con neoplasia a partir del estadio Ib2, serán tratadas con radioterapia y quimioterapia concomitantes
La indicación para realizar histerectomías clase II de Piver y Rutledge con linfadenectomía pélvica para el tratamiento quirúrgico de los estadios Ib1 con lesiones de 2 cm. o menores,20 se vio influenciada por informes de la literatura que señalan una baja frecuencia de metástasis ganglionares en pacientes con estas características,21,22 y apoyados en la experiencia de nuestra Institución, que mostró para estas enfermas tratadas con histerectomía radical clásica, una frecuencia de ganglios metastásicos menor de 10%.26 Esta conducta quedó incluida en las recomendaciones del Segundo Consenso de Patología del Tracto Genital Inferior y Colposcopia auspiciado por la Sociedad Mexicana de Oncología y publicado en 2006,27 así como el del empleo de radioterapia más quimioterapia concomitantes como terapéutica de elección para etapas avanzadas, en la Norma Oficial Mexicana para la prevención del tratamiento y control del cáncer cervicouterino publicada en 2007.28
Los factores que influyen en el pronóstico de las pacientes con adenocarcinomas del cérvix, concuerdan básicamente con lo publicado acerca de los carcinomas epidermoides de esta localización. Influyen el estadio clínico, el volumen tumoral tratado y para las pacientes sometidas a cirugía, la presencia de metástasis ganglionares, la invasión profunda del estroma y la invasión linfovascular.12-14 Autores como Herzog JT y colaboradores, destacan que los tipos virales oncogénicos 18, asociados a adenocarcinomas, se acompañan de un peor pronóstico por favorecer este tipo de comportamiento.1
El pronóstico de las diferentes variedades histológicas no es muy claro, ya que algunos informes destacan que los adenocarcinomas endocervicales tienen un pronóstico más favorable que los carcinomas adenoescamosos y los carcinomas de células claras,13-15 en tanto que otras series, señalan que no existen diferencias estadísticamente significativas al comparar la evolución de sus diferentes tipos histológicos.6,12
En la presente revisión, los carcinomas endocervicales tuvieron un pronóstico menos favorable que el resto de los tipos histológicos, pero las diferencias no fueron estadísticamente significativas. Para estos últimos, se apreció una evolución menos favorable en los carcinomas adenoescamosos de los que únicamente hubo cinco pacientes y tres de ellas tuvieron un seguimiento sin evidencia de actividad tumoral.
El grado de diferenciación celular tiene importancia pronóstica adversa para los tumores poco diferenciados (grado III).12,14,15 En la presente revisión evolucionaron sin evidencia de actividad tumoral el 88.8% de los bien diferenciados vs. 54% de los poco diferenciados (p =
0.0001).
Algunos autores destacan que la edad en la que se realiza el diagnóstico, puede influir en la evolución de las pacientes. Se menciona un mejor pronóstico para las pacientes de 35 años y menores al comparar los resultados obtenidos con los observados para pacientes de 65 o más años;14 aunque estos pudiesen estar influenciados por el tratamiento seleccionado para las pacientes mayores. Es conocido que la edad avanzada constituye un factor limitante para la utilización de cirugías radicales, por lo que estas pacientes reciben electivamente radioterapia limitándose asimismo, el empleo de quimioterapia en lesiones avanzadas con fármacos como el platino, citotóxico de elección en la terapéutica concomitante de radioterapia más quimioterapia.
Otras publicaciones mencionan que las pacientes de 45 años o menos, tienen un mejor pronóstico;15 otras destacan mejores resultados para pacientes con edad igual o menor a 50 años.12 En nuestra revisión, 82.2% de las pacientes de 50 años o menos, evolucionó sin evidencia de enfermedad vs. 64.1% de las pacientes con edad superior a los 50 años (p = 0.039). El Programa Surveillance, Epidemiology and End Results de los Estados Unidos, publicó en 2005 una sobrevida a cinco años de 88% para la mujer blanca de ese país con edad igual o menor a los 50 años, vs. 59.5% para las pacientes de mayor edad.19
Por otra parte, se ha hecho referencia a que un incremento en los valores del marcador tumoral Ca-125 tiene una influencia pronóstica adversa. En la serie de Bender PD,29 los niveles altos de este antígeno se acompañaron de lesiones más avanzadas, de un mayor porcentaje de metástasis ganglionares y de una mayor proporción de tumores poco diferenciados. La sobrevida global para estas pacientes fue menor que las del grupo control.6,29 Al respecto, no se cuenta con experiencia en la Institución de los autores.
Las cifras de seguimiento sin evidencia de actividad tumoral informadas para las diversas etapas clínicas del presente estudio, concuerdan con las de la bibliografía consultada,6,12-15 aún cuando lamentablemente nuestros seguimientos no son a cinco años, ya que la Institución maneja población sin seguridad social, procedente del interior del país, que regresa a sus lugares de origen una vez que termina su tratamiento.
En esta serie, 77.1% de las pacientes tuvo una media de seguimiento de 30 meses sin evidencia de actividad tumoral, cifra que incluye 92.7% de los estadios I, el 59.3% de los II, el 14.2% de los III y el 0% de los IV. En la serie de Baalbergen A. y colaboradores, con 305 enfermas, la sobrevida global a cinco años fue de 60% e incluyó el 79% para las etapas I, el 37% para las II y menos del 9% para las III y IV.14 Para Ruey-Jien Ch. y colaboradores, con 301 enfermas, la sobrevida global a cinco años fue de 66.5% incluyendo 75.9% para el estadio I, 62.9% para el II y 25.1% para los III y IV.13
En nuestro estudio, sesenta y tres de 68 pacientes diagnosticadas en estadio Ib1 (92.6%), tuvieron un seguimiento a 30 meses sin evidencia de actividad tumoral sin que influyera significativamente en el pronóstico, el tipo de tratamiento administrado y los subtipos histológicos. Debe destacarse que 11 pacientes con factores pronósticos adversos recibieron adyuvancia de radioterapia como consolidación y únicamente dos de ellas (18.1%) desarrollaron recurrencias tumorales. El 15% de las pacientes intervenidas quirúrgicamente mostró la presencia de metástasis ganglionares.
En la serie de Baalbergen,14 17% de las enfermas a quienes se les realizó cirugía radical, cursaron con metástasis ganglionares y únicamente 34% de ellas evolucionó cinco años sin evidencia de enfermedad vs. 91% del grupo sin metástasis ganglionares. La cifra de metástasis ganglionares en el informe de Chargi,12 en pacientes con estadios I y II, fue de 22% y únicamente 8% de estas pacientes evolucionó sin evidencia de cáncer vs. 77% de las que no tuvieron ganglios metastásicos. En nuestra revisión, las seis pacientes con ganglios metastásicos, recibieron adyuvancia y sólo una de ellas (16.6%) falleció por recurrencia tumoral.
Once de 12 pacientes diagnosticadas en estadio Ib2 (91.6%), tuvieron seguimiento sin evidencia de enfermedad. Se incluyeron 5/5 tratadas con radioterapia y 6/7 con radioterapia más quimioterapia.
En la serie de Schorge,15 conformada por 175 pacientes en estadios Ib y IIa, 114 se clasificaron en el estadio Ib1, las cuales fueron tratadas quirúrgicamente con histerectomía clase II o III más radioterapia complementaria, en presencia de factores pronósticos adversos y 43 en estadio Ib2 o IIa con cirugías radicales o radioterapia; el seguimiento a 5 años sin evidencia de enfermedad fue de 87% para el estadio Ib1 y de 61% para los Ib2 y IIa, sin encontrar en las etapas Ib2 y IIa diferencias pronósticas significativas en función de la terapéutica utilizada. Para las pacientes intervenidas quirúrgicamente, influyeron negativamente en el pronóstico la variedad de cáncer adenoescamoso, las metástasis ganglionares, la invasión profunda del estroma y la invasión linfovascular.
En el presente análisis, 49 pacientes con enfermedad en estadios Ib2-III, recibieron tratamiento con ciclo pélvico de radioterapia, o tratamiento combinado de radioterapia más quimioterapia, obteniéndose una evolución sin evidencia de enfermedad en 60.7% de las pacientes del primer grupo y en 61.9% de las del segundo grupo, sin encontrar diferencias estadísticamente significativas en la evolución. Sólo una de ocho pacientes clasificadas en estadios III-IVa (12.5%) evolucionó sin evidencia clínica de cáncer, cifra que recuerda el 9% publicado para estas etapas clínicas en la serie de Baalbergen.14
De las 118 pacientes incluidas en el análisis (23.7%), cursaron con persistencia o recurrencia tumoral y únicamente tres (10.7%), lograron el control del padecimiento. Las causas fueron una paciente con recurrencia tumoral local posterior a la cirugía manejada con radioterapia, Dos de ellas con lesiones inicialmente avanzadas, tratadas mediante exenteraciones o evisceraciones pélvicas. De acuerdo a la bibliografía consultada, una vez diagnosticado el desarrollo de recurrencias tumorales, las posibilidades de control de la enfermedad no alcanzan 30%.12,14
¿ CONCLUSIONES
En el Hospital General de México, no se observó incremento en la incidencia del adenocarcinoma cervical. Los resultados obtenidos con cirugía y con radioterapia en el manejo de las etapas Ib1 son similares.
En las etapas avanzadas, a partir del estadio Ib2, se obtuvieron resultados similares empleando ciclo pélvico de radioterapia o la combinación de radioterapia más quimioterapia en forma simultánea.
En nuestra serie, 12.5% de las pacientes en estadios III y IVa, logró controlarse sin evidencia de actividad tumoral en un periodo de 30 meses, mediante terapéutica convencional. Asimismo, en este estudio influyeron factores pronósticos adversos con significancia estadística: las etapas locoregionalmente avanzadas, las lesiones poco diferenciadas y la edad mayor a los 50 años de las pacientes.
Correspondencia: Dr. Alfonso Torres Lobatón.
Palenque N° 49 Colonia Narvarte. CP 03020, México, D.F. Teléfonos: 5519 1792, 5538 1200. Celular: 044-55 2922 7086.
Correo electrónico:drtorreslobaton@prodigy.net.mx