Los pacientes con cáncer avanzado presentan múltiples síntomas como consecuencia de su enfermedad y los tratamientos. La utilidad de la quimioterapia paliativa en distintas neoplasias es clara, sin embargo, es importante establecer las metas del tratamiento. El oncólogo y el paliativista deben idealmente conformar un equipo para brindar una atención holística, que contribuya al control de síntomas, así como al propósito del tratamiento antineoplásico. Desafortunadamente, en ocasiones es difícil decidir cuándo suspender el tratamiento. En este artículo a través del caso de la Sra. C, una mujer de 34 años, con cáncer de mama, quien vivió 30 meses con 7 líneas de quimioterapia, radioterapia y cirugía, antes de que ella solicitara ser vista por el Servicio de Cuidados Paliativo, discutimos la importancia del envío temprano para el manejo conjunto.
Cancer patients with advanced disease often have severe physical and psychological symptoms, as a consequence of their disease and treatment. Chemotherapy near the end of life might prolong survival or reduce symptoms but severe adverse effects. Palliative care and oncologyst should be part of the team caring for patients with serious cancers for which symptom control, medically appropriate goal setting, and communication are paramount. Unfortunately, it is sometimes difficult to decide when enough chemotherapy, is enough. In this paper we use a case presentation, Mrs. C, a 34 -year-old woman, with breast cancer, who lived 30 months with seven lines of chemotherapy, radiation therapy and surgery, before she requested Palliative Care Consultation, we discuss the importance of an early referral.
Introducción
Durante los últimos 6 años, el país consiguió brindar una cobertura básica de salud al 95% de la población a través de programas de seguridad social y Seguro Popular, para una cartera básica de enfermedades y algunos tipos de cánceres. El sistema de Protección Social en Salud, ha incluido el cáncer de mama en el listado de enfermedades con gastos catastróficos; en consecuencia, todas las pacientes con este tipo de cáncer, reciben de manera gratuita tratamiento quirúrgico, de radio y quimioterapia1.
Aunque esta estrategia ha hecho posible la detección y tratamiento de neoplasias en etapas tempranas, más de la mitad de los mexicanos viven en situación de pobreza y alta marginación (52.7% de las localidades del país)2-4. Consecuentemente, existen importantes diferencias en el acceso y la calidad de los servicios médicos, particularmente para la población más vulnerable5-8.
Aproximadamente el 25% de los pacientes con cáncer reciben quimioterapia con fines curativos, siendo la quimioterapia paliativa una opción de tratamiento importante para mejorar la calidad de vida y aumentar la sobrevida. Existen reportes que indican que del 15% al 20% de los pacientes reciben quimioterapia, 2 semanas o menos antes de su muerte9. El diagnóstico tardío y el deseo de recibir tratamiento anti-neoplásico independientemente de las posibilidades de algún beneficio, en ocasiones hacen excluyente (de manera equivocada), el implementar un manejo de cuidados paliativos oportunamente10-12.
Presentación del caso
Paciente femenina de 34 años de edad, originaria del estado de Morelos, residente del Distrito Federal, casada, sin hijos. Nivel socioeconómico bajo con ingresos mensuales de 2,500.00 pesos mexicanos, derechohabiente al Sistema de Protección Social en Salud (Seguro Popular).
Inicia su padecimiento en agosto de 2009, con aumento de tumoración en mama izquierda de 5 cm, abscedada, vista por médico particular, quien le realiza lavado quirúrgico y toma de biopsia con reporte de resultado de carcinoma medular y lesión en lecho quirúrgico, con marcadores tumorales triple negativo: RE (-), RP (-) y Her2 (-), por lo que se envía a la Institución para tratamiento.
Acude al Instituto en abril de 2010, encontrándose mama izquierda con zona de induración en cuadrante superior externo (CSE) de aproximadamente 5 x 4 cm, no fijo a planos profundos, cicatriz de aproximadamente 3 cm en CSE, con área de dehiscencia de aproximadamente 2 cm con tejido de granulación y salida de líquido cetrino, no fétido. Axila con adenopatía de aproximadamente 1.5 cm, movible. La biopsia por trucut muestra carcinoma canalicular infiltrante poco diferenciado, SBR 8 (3-3-2), RE (-), RP (-), Her2-Neu +++, Ki-67 (+) 40% de las células neoplásicas.
La paciente es valorada por Oncología Médica en mayo 2010, se decide inicio de quimioterapia, FAC 800/80/800 mg x 4. Por clínica frl dolor e inicia tratamiento con morfina 15 mg cada 8 horas. Por progresión locorregional se inicia segunda línea de quimioterapia con herceptin/taxol semanal. Continúa con dolor, se ajusta dosis de morfina. En octubre de 2010, inicia radioterapia por progresión locorregional, por lo cual se inician 3 dosis de radioterapia paliativa de 8Gy, concluyendo en noviembre de 2010. En diciembre de 2010, el tumor sustituye la mama por lo que inicia tercera línea de quimioterapia con docetaxel/trastuzumab x 4; en abril de 2011, inicia cuarta línea con xeloda herceptin, presentando progresión en junio de 2011, por lo cual inician quinta línea con CBP/gemzar/herceptin, presentando neutropenia grado 4, se interna para manejo de neutropenia febril.
En julio de 2011, se realiza tomografía axial computada (TAC) que muestra mama izquierda con defecto en sacabocados, involucra piel, tejidos blandos y se extiende hacia axila, involucro de músculos intercostales aparentes, no aparentemente evidencia de lesiones líticas, derrame pleural izquierdo, por lo que se programa para mastectomía de limpieza, más rodete de pectoral con resección de quinto y sexto arcos costales.
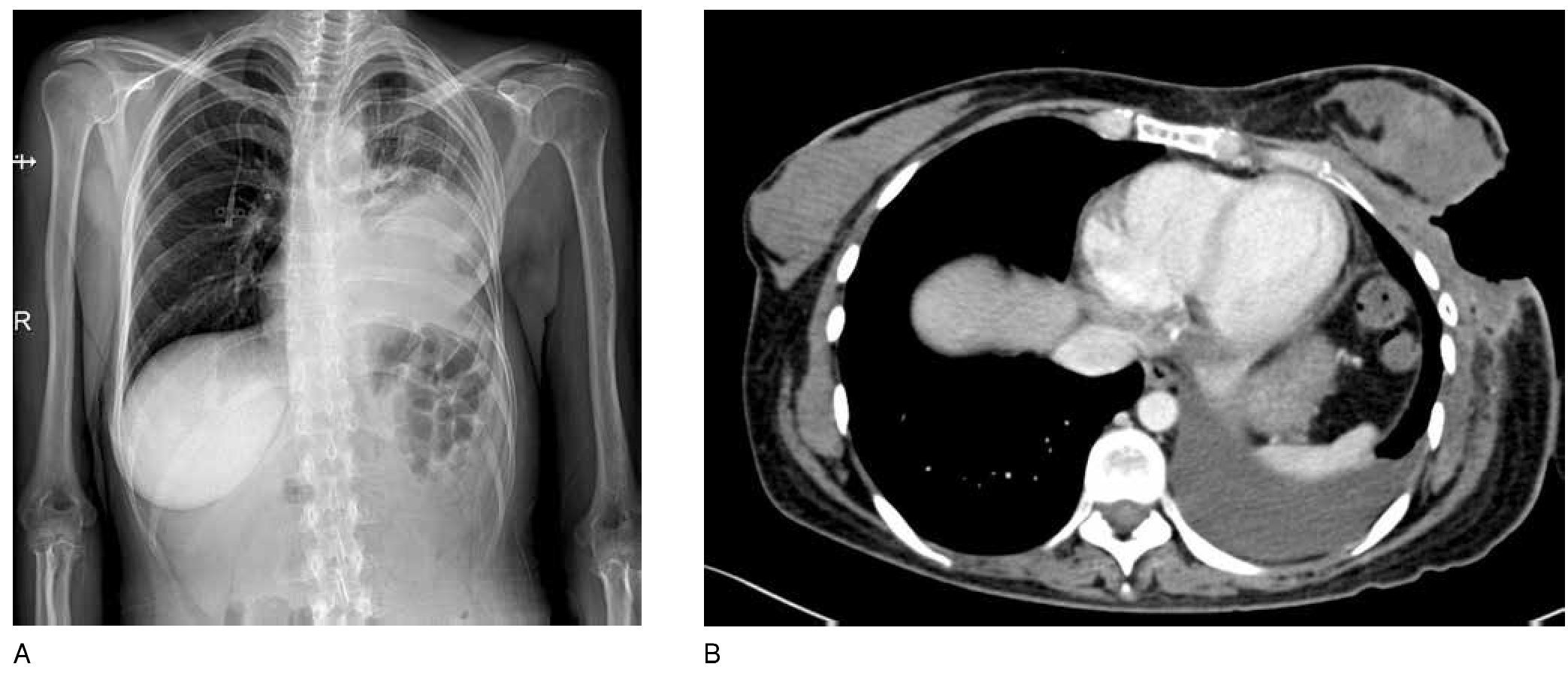
La evolución posquirúrgica fue tórpida por infección en el sitio quirúrgico, dehiscencia de la dehiscencia e infección de la herida. En agosto de 2011, se realiza rizolisis T4-T9 30. En octubre de 2011, inicia sexta línea con vinorelbine herceptin. En septiembre, la TAC muestra progresión tumoral y cambios posquirúrgicos (fig. 1). En noviembre de 2011, a la exploración física se encuentra herida en pared torácica abierta, con exposición de arco costal y cavidad torácica, continúa con navelbine día uno y 8 herceptin, previa hemotransfusión. En diciembre de 2011 continúa con progresión, por lo cual se inicia séptima línea de quimioterapia con carboplatino 200 mg semanal/xeloda 1 g cada 12 horas, previo a cada ciclo requiere hemotransfusión.
Figura 1. A) Bases pulmonares con derrame pleural izquierdo, con cambios posquirúrgicos en la mama izquierda. Estructuras óseas sin lesiones de tipo lítico, ni blástico. B) A nivel pulmonar se observan cambios fibróticos en la región apical del pulmón izquierdo. Existen importantes cambios posquirúrgicos en el hemitórax del lado izquierdo, con la presencia de comunicación a cavidad torácica a nivel basal. Existe escaso líquido libre dentro de la cavidad pleural.
En enero de 2012, la paciente continúa con dolor a pesar de 2 parches 8.4 mg de fentanilo transdérmico y 30 mg de morfina cada 6 horas, por lo que se propone rizolisis nuevamente. La paciente no acepta procedimiento y el familiar solicita manejo por cuidados paliativos.
Es vista por primera vez el 31 de enero de 2012 con: dolor 8/10 en área de costillas derechas, por erosión y necrosis de tejido en cara anterior de tórax y otra lesión exofítica en hombro izquierdo y zona escapular. Náusea 2, vómito 2, estreñimiento 5, fetidez 8, insomnio 7, somnolencia 7 (por la mañana), astenia, anorexia, adinamia 7. Con franco descontrol de signos y síntomas.
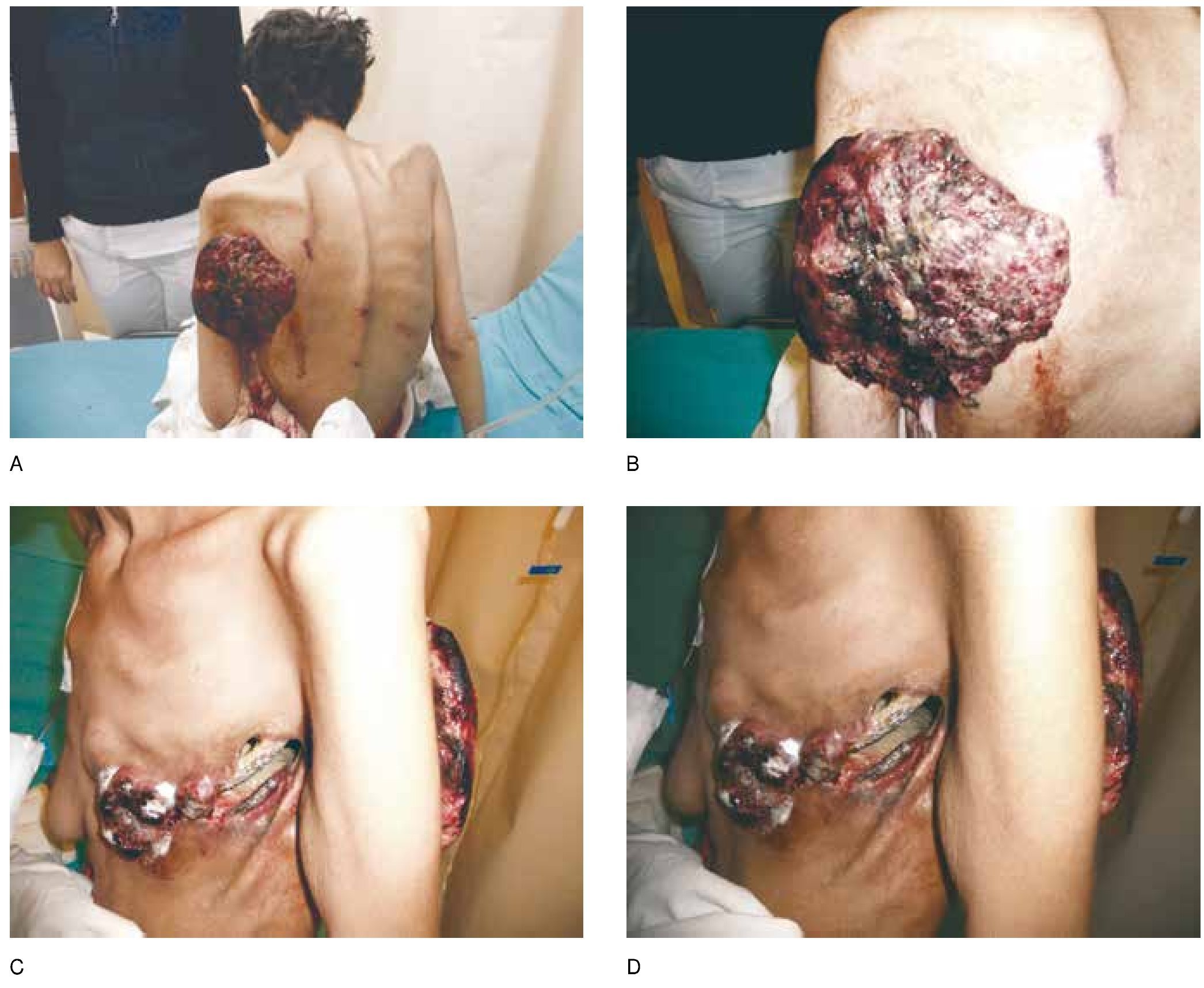
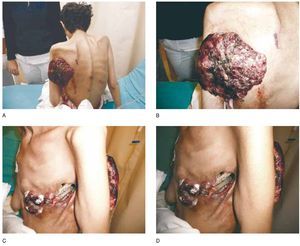
Llega al Servicio en muy mal estado general: caquéctica, deshidratada, pálida, en silla de ruedas, soporosa, con un peso de 30 Kg, talla de 1.530 m, Karnofsky de 30 y ECOG de 4%, con gran fetidez a través de la lesión presente en cara anterior de tórax, infiltrante, con exposición de costillas y otro implante en región escapular izquierda y axilar, friables, sangrantes (fig. 2).
Figura 2. Envío tardío a cuidados paliativos. A) Paciente con cáncer de mama despues de 7 líneas de quimioterapia, enviada a cuidados paliativos em mal estado general: caquéctica, deshidratada, pálida, en silla de ruedas, soporosa, con un peso de 30 Kg. B) Tumor fungante fétido en cara posterior de tórax, fácilmente sangrante. C) Reemplazo de mama izquierda por tumor que se extiende hacia axila y región posterior de tórax. D) Exposición de costillas.
Se inició manejo en el Servicio de Cuidados paliativos por vía subcutánea en base a morfina, ketorolaco, omeprazol, ondansetrón y midazolam, además de preparación magistral para aplicación tópica en los sitios de lesiones. El resto del equipo multidisciplinario realizó su intervención en apoyo del bienestar de la paciente al igual que enfermería, psicología, nutrición y trabajo social.
La paciente se envía a domicilio con control adecuado de síntomas y manejo multidisciplinario con seguimiento virtual, a través de la Clínica Paliativa Virtual en su área de Call Center.
A pesar del poco tiempo que estuvo a cargo del Servicio de Cuidados Paliativos, se logró controlar la sintomatología presentada por la paciente desde su ingreso al Instituto Nacional de Cancerología (INCan), se logra dar a la paciente un control sintomatológico al final de la vida.
La paciente fallece en su domicilio sin dolor y en compañía de la familia, el día 21 de febrero de 2012.
Discusión
La atención paliativa es un enfoque de tratamiento que mejora la calidad de vida de los pacientes y sus familiares, quienes se están enfrentando a los problemas asociados a una enfermedad potencialmente mortal. Estos objetivos se alcanzan a través de la prevención y el alivio del sufrimiento, al identificar de manera temprana las necesidades del paciente y su familia, realizando una evaluación adecuada del estado del paciente, sus síntomas y aplicando tratamientos para el alivio del dolor y otros problemas físicos, psicosociales y espirituales13.
Los médicos de cuidados paliativos y los oncólogos, idealmente debieran conformar un equipo para brindar un manejo holístico a los pacientes con cáncer.
De acuerdo a un estudio realizado por Casarett et al.14 y otros investigadores15-20, los pacientes que son vistos por los equipos de cuidados paliativos tienen mejor control de síntomas, incluyendo el dolor. Existen diferentes razones por las cuales es posible que los equipos paliativos logren un mejor control de síntomas. La evaluación con el sistema de medición de síntomas como la de Edmonton Symptom Assessment System21,22, permite un seguimiento estrecho de los síntomas del paciente. Adicionalmente, los equipos de cuidados paliativos proporcionan atención al distrés emocional, y los pacientes tienen acceso a recibir la atención por un equipo interdisciplinario.
Un aspecto importante en los sistemas de salud son los costos de los tratamientos contra el cáncer, numerosos estudios han demostrado que los pacientes que reciben atención paliativa tienen mejor paliación a un menor costo23-27.
Recientemente, Temel28 demostró evidencia preliminar que indica que los pacientes que reciben atención paliativa temprana tienen beneficios en la supervivencia. Un mejor control de síntomas físicos y psicológicos impacta en una mejor adherencia terapéutica, además de que el distrés físico y psicológico se asocia a una menor sobrevida29-32. Finalmente, una transición efectiva a cuidados al final de la vida, evita posibles tratamientos fútiles33.
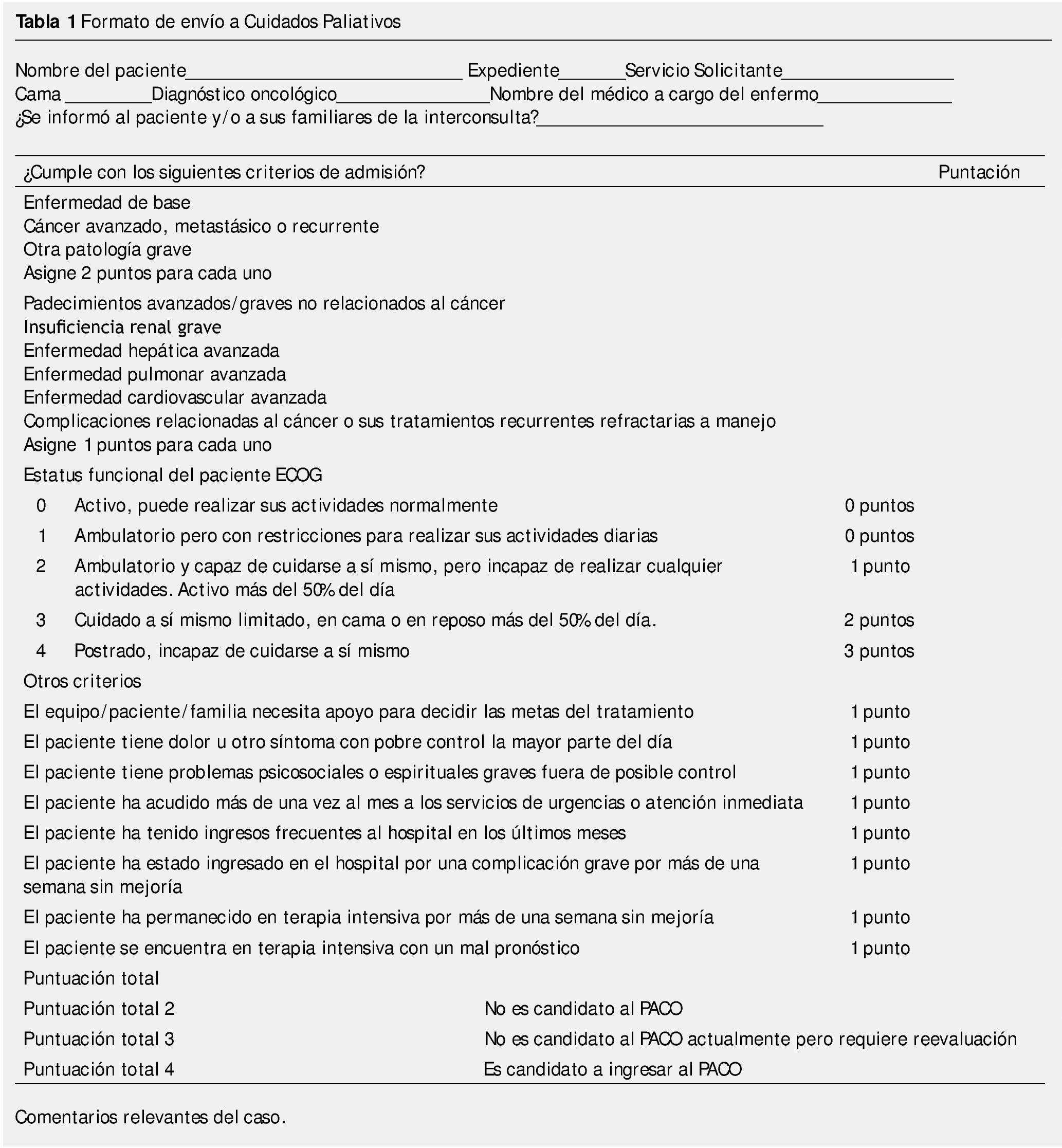
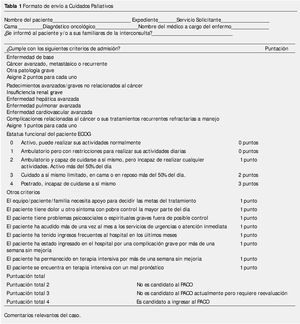
En el Servicio de Cuidados Paliativos del INCan, hemos diseñado una hoja de referencia de los pacientes al Servicio (tabla 1). Este documento ha sido exitoso, especialmente con los médicos residentes de Oncología, para determinar el envío de pacientes para atención paliativa.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Financiamiento
No se recibió ningún patrocinio para llevar a cabo este artículo.
* Autor para correspondencia:
Servicio de Cuidados Paliativos, Instituto Nacional de Cancerología.
Av. San Fernando N° 22, Colonia Sector XVI, Delegación Tlalpan, C.P. 14080, México D.F., México.
Teléfono: 5628 0400, ext. 822.
Correo electrónico: srallendep@incan.edu.mx (Silvia Allende-Pérez).