La atención domiciliaria es una necesidad básica para los pacientes oncológicos del Servicio de Cuidados Paliativos del Instituto Nacional de Cancerología (INCan), quienes solicitaron pasar sus últimos días de vida en un ambiente confortable y con autonomía. Se implementó la atención domiciliaria paliativa a pacientes del tercer nivel, en conjunto con el primer nivel de atención para dar seguimiento, cuidados intradomiciliarios y elaboración de certificado de defunción en casa. La atención domiciliaria se programó para pacientes con cáncer en etapa terminal, con un Índice Pronóstico Paliativo (PPI) mayor a un mes, vistos al menos en una ocasión en el Servicio de Cuidados Paliativos del INCan y, que presentaran problemas para acudir a la Institución por bajo estado funcional o síntomas de difícil control. Uno o 2 equipos de cuidados paliativos realizaron una o 2 visitas en base al estado de cada paciente, se programó seguimiento semanal o quincenal, y seguimiento telefónico hasta el momento de su fallecimiento. Se realizaron visitas domiciliarias a 233 pacientes, el nivel socioeconómico en la mayoría de los casos era bajo, con ingresos mensuales promedio por familia de 2,000.00 pesos mexicanos. Las características de las viviendas fueron modestas. El Karnofsky promedio fue de 40%, con una sobrevida de 61 días. El grupo con menor sobrevida fue los de tumores gastrointestinales (19.3 días). En la visita inicial se monitorearon en promedio 8 síntomas (dolor 94%, anorexia 97%, astenia 99% y fatiga en el 81%), y en la última semana de vida, el número de síntomas era mayor. El número de visitas fueron 3, con una duración de 50 minutos (rango 20 a 120 minutos). La mayoría de las visitas fueron en la delegación Iztapalapa y Tlalpan. El 95% de los pacientes fallecieron en casa, el seguimiento y el acta de defunción fue elaborada por el médico del primer nivel de atención. El 71% de los familiares acudieron a taller de duelo, y calificaron el servicio como excelente.
Home care is a basic need for cancer patients in the palliative care service of the Instituto Nacional de Cancerología (INCan) who requested to spend his last days of life in a comfortable and with autonomy. Was implemented palliative home care patient in the third level in conjunction with the primary care level to track, domiciliary care and home Death certificate? Home care was scheduled for cancer patients with end-stage Palliative Prognostic Index (PPI) higher to one month, seen at least once at the INCan in the palliative care service and submits problems to attend the institution for poor functional status and symptoms are difficult to control. One or two palliative care teams performed one or two visits based on the status of each patient, was scheduled weekly or biweekly and follow up to death was by telephone. We include 233 Home visits; the socioeconomic level in most cases was low, with an average monthly income of $ 2,000.00 per family. The characteristics of the homes were modest. The average Karnofsky was 40%, with a survival of 61 days. The group was the lower survival of gastrointestinal tumors (19.3 days). At the initial visit were monitored an average of 8 symptoms (pain 94%, anorexia 97%, asthenia 99% and fatigue 81%), and in the last week of life the number of symptoms was greater. The number of visits was 3, with duration of 50 minutes (range 20-120 minutes). Most visits were in Tlalpan and Iztapalapa. 95% of the patients died at home, monitoring and the death certificate was produced by the first-level medical care. The 71% of family attended the bereavement workshop rated the service as excellent.
Introducción
En el Reino Unido, el 56%1 de las personas muere en hospitales, se estima que el 90% de éstos tienen varios ingresos hospitalarios en el último año de vida2. La institucionalización de la muerte es un tema que ocupa debates a nivel mundial, desde la perspectiva del movimiento hospice y por los altos costos de atención en pacientes al final de la vida3, por lo que en muchos países han impulsado los modelos de atención domiciliaria1,4-8. Las preferencias de los pacientes sugiere la predilección de morir en casa; sin embargo, existen cuestionamientos sobre metodología utilizada en gran parte de éstos9.
La atención domiciliaria consiste en el conjunto de actividades de seguridad social y de ámbito comunitario, que se realizan en el domicilio de la persona con la finalidad de detectar, valorar, dar soporte y seguimiento a los problemas de salud del individuo o la familia, potenciando la autonomía y mejorando la calidad de vida en los pacientes terminales por un equipo multidisciplinario, dado la complejidad que representa1,10.
En México, el Instituto Nacional de Cancerología (INCan) fue el líder en la implementación de la atención domiciliaria en 1990, inicialmente para dar seguimiento a pacientes del protocolo de morfina oral. Posteriormente, se incluyeron pacientes en cuidados paliativos, particularmente mujeres con cáncer cérvico-uterino en fase avanzada, quienes presentaban en promedio 10 síntomas que deterioraban su calidad de vida y deseaban pasar los últimos días de vida en casa11.
La Ley Federal de Cuidados Paliativos12 en el apartado de los Derechos de los Enfermos en Situación Terminal, el Artículo 166 Bis 3, menciona la posibilidad de recibir los cuidados paliativos en un domicilio particular. Asimismo, en el apartado de las Facultades y Obligaciones de las Instituciones de Salud en el Artículo 166 Bis 13, puntualiza que las Instituciones del Sistema Nacional de Salud, proporcionarán los servicios de orientación, asesoría y seguimiento al enfermo en situación terminal y/o sus familiares o persona de confianza, en el caso de que los cuidados paliativos se realicen en el domicilio particular. En este sentido, la atención domiciliaria en cuidados paliativos es un derecho de los mexicanos y una responsabilidad de las instituciones de salud12.
De manera realista, el modelo de salud actual dificulta el poder brindar este servicio, ya que en el primer nivel de atención es difícil manejar a pacientes terminales por la complejidad para el manejo de síntomas y la falta de vinculación entre los distintos niveles de atención.
Es importante enfatizar que para poder brindar atención en domicilio en los últimos días de vida, se requiere una infraestructura que incluso países desarrollados no tienen13.
El propósito de este trabajo es presentar el proceso de implementación de visita domiciliaria en el Servicio de Cuidados Paliativos del INCan, vinculando la atención de alta especialidad con el primer nivel de atención.
Métodos
Se incluyeron pacientes enviados al Servicio de Cuidados Paliativos para control de síntomas, residentes en el Distrito Federal de las delegaciones aledañas al sitio en donde se encuentra el INCan, de noviembre de 2011 a noviembre de 2012.
Las visitas domiciliarias se programaron para pacientes con cáncer en etapa terminal con un Índice Pronóstico Paliativo (PPI) mayor a un mes, vistos al menos en una ocasión en el Servicio, que hubieran firmado consentimiento informado y que solicitaran la visita domiciliaria por problemas para acudir a la Institución por estado funcional o síntomas de difícil control.
Las visitas se programaron con una semana de anticipación, cerciorándose de que el domicilio se encontrara dentro de la zona geográfica establecida, con un teléfono para confirmar la cita y las solicitudes fueron categorizadas semanalmente a través de "triage".
De lunes a viernes, uno o 2 equipos de cuidados paliativos, realizaban una o 2 visitas (en caso de cercanía).
De acuerdo al estado de cada paciente, se programó seguimiento semanal o quincenal y seguimiento telefónico hasta el momento de su fallecimiento.
Adicionalmente, se establece contacto con el primer nivel de atención para el seguimiento cercano a domicilio y trámites administrativos en caso de fallecimiento.
No se incluyeron pacientes residentes en zonas no cubiertas en la visita domiciliaria, sin teléfono, con falta de soporte familiar y psicosocial.
Equipo de cuidados paliativos
Los equipos de visita domiciliaria están conformados por un médico residente del Programa de Cuidados Paliativos, un psicólogo, un trabajador social y una enfermera.
El equipo está liderado por un médico con experiencia para el manejo de problemas complejos y dolor. El equipo proporciona indicaciones médicas, control de fármacos y cuidados generales, manejo de situaciones emergentes en el proceso de agonía. Además del manejo de síntomas, el equipo podía brindar apoyo psicológico, contención, abordar y prevenir la claudicación familiar; conserjería familiar, aspectos organizacionales y administrativos del paciente, familia; capacitación de cuidador primario para la identificación, evaluación y consignación de los síntomas en el diario.
Se evaluaron las diferencias demográficas, diagnóstico, características médicas de los pacientes en estadio paliativo, referencia al programa, sitio de atención, tiempo de permanencia, elección del sitio de fallecimiento por familia y paciente, manejo farmacológico y procedimientos invasivos para el control de síntomas, sobrevida, número de visitas domiciliarias realizadas y encuesta de evaluación de la calidad del servicio recibido para familiares, que se aplicó al momento de regresar al Servicio de Cuidados Paliativos del INCan para su terapia de duelo.
Resultados
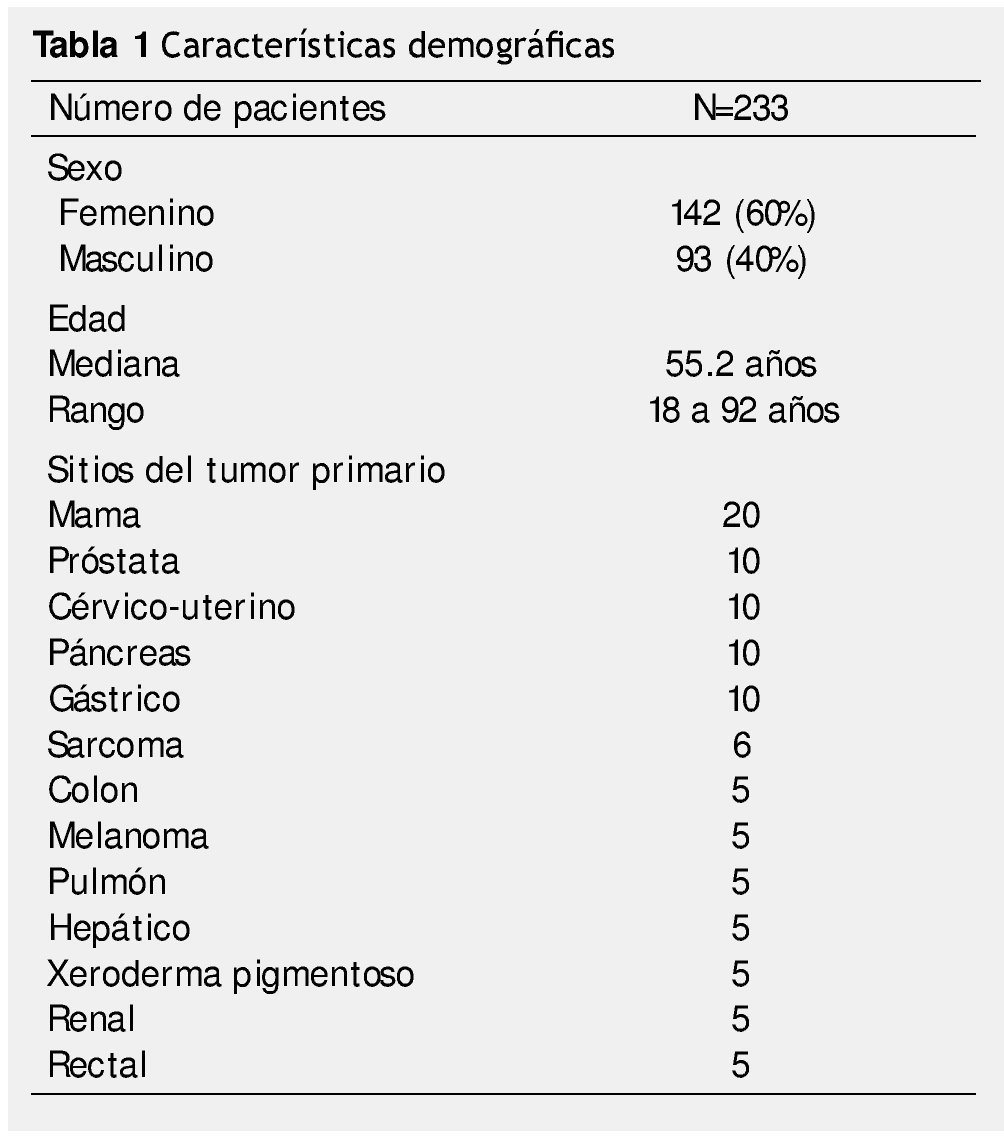
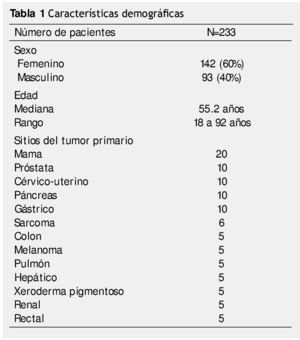
En este periodo se realizaron visitas domiciliarias a 233 pacientes, con las características enlistadas en la tabla 1.
El nivel socioeconómico de los pacientes en la mayoría de los casos era bajo, con ingresos mensuales promedio por familia de 2000.00 pesos mexicanos. Las características de las viviendas de los pacientes atendidos fueron modestas; el 28.1% de los pacientes visitados tenían alguna de las siguientes limitaciones: falta de iluminación, construcción en obra negra, con una o 2 habitaciones que incluía la cocina
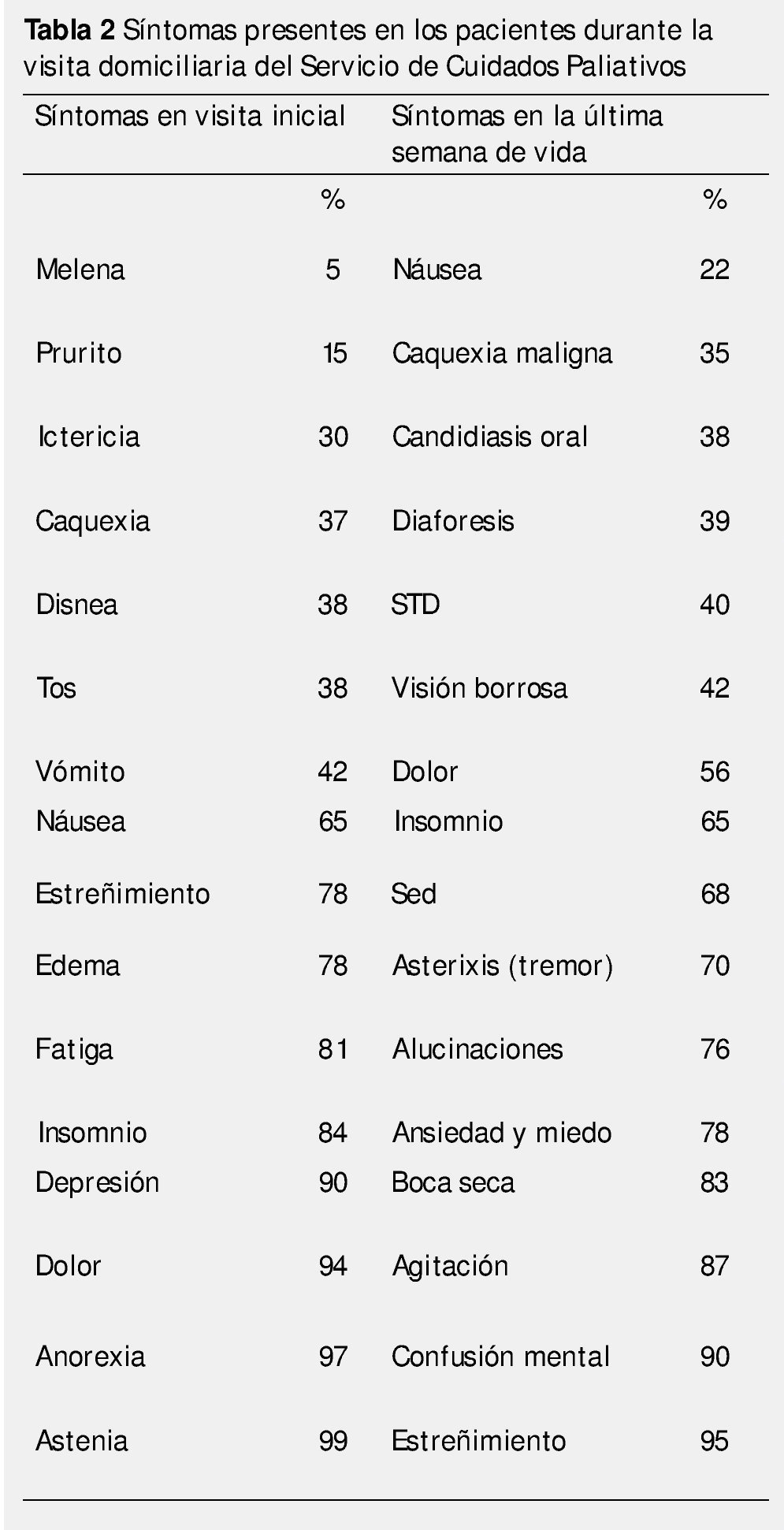
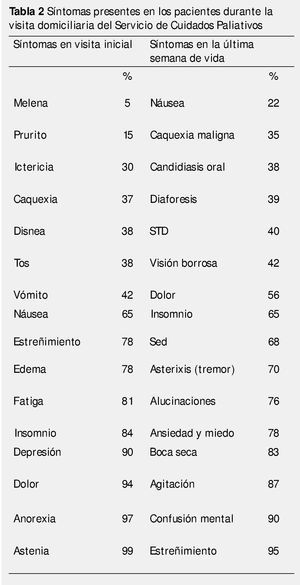
El nivel de actividad (Karnofsky) promedio de los pacientes en visita domiciliaria, fue de 40%, con una sobrevida media de 61 días. El grupo de pacientes con una menor sobrevida fueron los pacientes con tumores gastrointestinales (19.3 días). Los pacientes presentaban un promedio de 8 síntomas en la visita inicial (principalmente, dolor 94%, anorexia 97%, astenia 99% y fatiga 81%), y en la última semana de vida el número de síntomas era mayor (10) (tabla 2).
El número promedio de visitas por pacientes fue 3, con una duración promedio de 50 minutos (rango 20 a 120 minutos). La mayoría de los pacientes visitados provenían de la delegación Iztapalapa, seguidos de la delegación Tlalpan.
Todos los pacientes en visita domiciliaria recibieron tratamiento analgésico con opioides, refiriendo buen control del dolor. Otros medicamentos fueron utilizados de acuerdo a la sintomatología del paciente, tratando de evitar la polifarmacia.
El 95% de los pacientes fallecieron en casa (por decisión propia) y el acta de defunción fue elaborada por el médico del primer nivel de atención.
Los cuidadores informales primarios tenían edades con rangos de 12 a 85 años de edad, el 85% de los pacientes contaban sólo con un cuidador. En cuanto a la escolaridad se identificaron diferentes grados, pero el 60% de los cuidadores eran analfabetos. Todos los familiares recibieron por lo menos una sesión de reforzamiento de diagnóstico, pronóstico, signos de alarma, consejería y educación del proceso de cuidados paliativos domiciliarios, así como orientación sobre trámites administrativos.
Ningún paciente/familiar abandonó el programa de atención paliativa en su hogar, y presentaron gran apego al tratamiento.
Más de la mitad de los familiares de los pacientes (71%), acudieron a taller de duelo, y calificaron el servicio brindado como excelente. Todos los usuarios tuvieron acceso a teleconsulta en la que nos reportaron la fecha del fallecimiento, el sitio donde ocurrió, síntomas al final de la vida y persona que elaboró el certificado de defunción.
Finalmente, un alto porcentaje de los médicos del primer nivel tuvieron contacto telefónico con el Servicio.
Discusión
En México, la atención domiciliaria es un derecho de los pacientes en fase terminal y una obligación de las instituciones de salud, sin embargo, no existe la infraestructura necesaria para realizar esta actividad. El INCan es uno de los pocos hospitales de alta especialidad en adultos que brinda visita domiciliaria, con las restricciones ya mencionadas.
Este trabajo muestra que la mayor parte de los pacientes que tuvieron este tipo de atención prefirieron morir en casa, y los familiares refirieron que la atención brindada fue de excelencia. Un factor importante para poder brindar este servicio es, por un lado contar con el apoyo de médicos en el primer nivel de atención y, poder establecer un vínculo telefónico entre el servicio brindado en el tercer nivel de atención con el paciente y el médico de primer nivel. El construir puentes de comunicación con los médicos generales de primer contacto para que den seguimiento al plan terapéutico como lo demostramos en el presente estudio, es una forma de integrar y capacitar a estos médicos a atender pacientes sin opciones de tratamiento etiológico, en los últimos días de vida. Consideramos que esta estrategia es una forma de garantizar una atención de calidad a pacientes terminales13.
La atención domiciliaria evita desplazamientos incómodos y costosos al hospital, reduce los ingresos hospitalarios y visitas a los Servicios de Urgencias, mejorando la calidad de los últimos días de vida, así como respetando la dignidad y el deseo del paciente de morir en casa y finalmente, apoyando en la elaboración del duelo14.
Sin embargo, es necesario reconocer cuáles son los criterios de envió a un paciente terminal al domicilio: paciente con enfermedad oncológica o no oncológica en terreno paliativo con múltiples síntomas físicos, psicológicos, sociales y espirituales; sobrevida limitada (6 meses) y un estado funcional bajo (Karnofsky ≤ 50%); debilidad, fatiga, alteraciones neurológicas (delirium, paraplejia) y potencialidad de fractura o fractura patológica; domicilio en condiciones de habitabilidad y contar con un cuidador informal primario o cuidador formal (enfermería).
El apoyo del equipo de cuidados paliativos está en primer lugar con el cuidador, y este trabajo destaca la complejidad de poder brindar una adecuada atención en el domicilio, dado que el 60% de los cuidadores son analfabetos, la comunicación entre el equipo de salud y la familia es esencial.
Parte del éxito de esta estrategia fue la preparación del cuidador/familia con información y educación del proceso de la enfermedad, plan de cuidados en domicilio, implementar diarios de síntomas, recetas con el manejo farmacológico, resumen clínico y hoja de envió al médico primario para el seguimiento/control del caso y elaboración del certificado de defunción. Además, realizar visitas domiciliarias programadas para fortalecer la confianza del paciente, evitando el sentimiento de abandono de su caso por el hospital y el contacto telefónico para los cuidadores y familiares, e incluso para el médico general.
El 90% de los familiares y cuidadores primarios destacó la importancia en la disminución del estrés, ante la preparación previa al egreso hospitalario por el equipo multidisciplinario de cuidados paliativos. El conocimiento previo de los acontecimientos relacionados con el proceso de la enfermedad, agonía y los trámites administrativos respecto al fallecimiento en casa (consejería), dio un panorama realista y sin engaños, lo cual fue reportado por los familiares entrevistados.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Financiamiento
No se recibió ningún patrocinio para llevar a cabo este artículo.
* Autor para correspondencia:
Servicio de Cuidados Paliativos, Instituto Nacional de Cancerología.
Av. San Fernando N° 22, Colonia Sector XVI, Delegación Tlalpan, C.P. 14080, México D.F., México.
Teléfono: 5628 0400, ext. 822.
Correo electrónico:srallendep@incan.edu.mx (Silvia Allende-Pérez).