Se presenta una propuesta para un modelo de análisis acerca del concepto de “maltrato” que se registra en forma de queja contra el personal sanitario. Dicho modelo pretende examinar el maltrato que tiene lugar en el contexto de la relación médico-paciente a la luz de Declaraciones, Códigos y Artículos no vinculantes al Código civil que no están siendo respetados por un problema creciente de maltrato que se ha desarrollado entre el personal sanitario. La propuesta tiene como finalidad apoyar a las unidades médicas, y en específico a los comités de bioética hospitalaria de las mismas, para hacer de su conocimiento lo que se está omitiendo: respetar ante dichas quejas derivadas de la actuación del personal médico.
A model of analysis of the concept of “abuse”, filed as a complaint against health care personnel, is proposed. This model attempts to examine the abuse that takes place in the Physician-Patient relationship setting under the light of non-Civil Code binding Declarations, Codes and Articles that are not being respected due to a growing problem of abuse developing among health care personnel. The proposal aims to support medical units, and especially their Hospital Bioethics Committees, in order to make them aware of rights that are not being respected with regard to these complaints resulting from medical actions.
En la actualidad se ha observado un incremento en la literatura que analiza tanto la actuación del personal médico como la relación médico-paciente. Se han incorporado conceptos y temas como el “maltrato”, el cual se puede manifestar en la manera de actuar de las personas, pero en especial en las interacciones médico-médico, médico-paciente y paciente-médico. En vista de la importancia de las relaciones entre este último binomio se han desarrollado tanto la “Carta de los Derechos Generales de las Pacientes y los Pacientes” como la “Carta de los Derechos Generales de las Médicas y los Médicos”, de las cuales la primera fue presentada en diciembre de 2011 en el marco de la Cruzada Nacional por la Calidad de los Servicios de Salud, una propuesta para mejorar la calidad de los servicios de salud “abatiendo las desigualdades entre entidades, instituciones y niveles de atención, lo que implica entre otros aspectos, garantizar un trato digno a los usuarios, proporcionarles información completa y una a-tención oportuna. Por ello, el Programa Nacional de Salud destaca la importancia del respeto a los derechos de las pacientes y los pacientes, fomentando una cultura de servicio orientada a satisfacer sus demandas, lo que entraña respetar su dignidad y autonomía, garantizar la confidencialidad de la información generada en la relación médico-paciente y brindar una atención que minimice los múltiples puntos de espera”1. Por su parte, la Carta de los Derechos Generales de las Médicas y los Médicos también es presentada ese mismo año al reconocer que existe una relación bilateral que se desarrolla de manera simultánea entre quien recibe el servicio médico y quien lo presta, y que tales derechos “tienen como propósito hacer explícitos los principios básicos en los cuales se sustenta la práctica médica, reflejo, en cierta forma, del ejercicio -irrestricto de la libertad profesional de quienes brindan servicios de atención médica, los cuales constituyen prerrogativas ya contempladas en ordenamientos jurídicos de aplicación general. Consecuentemente, estos derechos no pretenden confrontarse con los de los pacientes, pues ambos se vinculan con un conjunto de valores universales propios de una actividad profesional profundamente humanista como la medicina”2. En estas disposiciones y cartas manifiestas se notifica que tanto el paciente como el médico son respaldados por derechos, los cuales tienen como objetivo regular la interacción para mejorar la relación entre las partes. Como es natural, dicha interacción no se encuentra exenta de fricciones, puesto que cuando se presenta un evento de roce entre ambas partes, suele ocurrir a raíz de una acción vinculada a una falta u omisión por alguna de las partes con respecto a un bien que se desea alcanzar, llegando a presentarse la posibilidad de incurrir no solo en una falta administrativa, sino también en una falta sobre la manera de actuar de una persona ante otra, faltando al compromiso moral del respeto mutuo. Aunque en la falta solo se haya omitido el cumplimiento de una pequeña parte del contrato establecido, esta forma de actuar alcanza a infligir un daño y fractura la confianza de las partes.
2DesarrolloToda acción trae consigo una consecuencia; por mínima que sea la acción, la reacción puede ser exponencial. Una interacción entre 2 personas vinculadas por una relación profesional en la cual una de las partes presta un servicio y la otra lo recibe puede ser catalogada como un contrato en el que ambas partes están sujetas a derechos y obligaciones en lo individual. Verificándose el hecho de que las 2 partes cumplan con sus obligaciones, se dará por sentado el cumplimiento del contrato, quedando concretada la prestación del servicio y legalmente establecida la relación. Sin embargo, la dinámica de la interacción en cuyo contexto se desarrolló el contrato o la relación entre sus partes, las cuales pudieron presentar fricciones o problemas ocasionales, no se encuentra vinculada a ningún artículo, código o declaración contenidos en el contrato ni está vinculada a Códigos civiles, específicamente en lo que se refiere a la interacción entre las partes y el desenvolvimiento de la misma. Por ejemplo, se puede generar una relación médico-paciente en la cual el primero atiende al segundo prestando todo el servicio de salud que le corresponde, cumpliendo con las directrices de la práctica clínica-médica y aplicando lo que Pellegrino y Thomas llaman el Telos de la medicina3, lo cual no es sino el bien del paciente, y acerca del cual señalan: “Ese bien [del paciente] es una idea compleja que incluye diversos bienes en una jerarquía ascendente: 1) el bien médico, que consiste en el restablecimiento de las funciones fisiológicas y del equilibrio emocional; 2) el bien definido por el paciente, a partir de lo que este percibe como su propio bien; 3) lo que es bueno para los seres humanos como humanos y como miembros de la comunidad de los seres humanos, y 4) lo que es bueno para los seres humanos como seres espirituales”3. Con esto se busca el bienestar holístico del paciente, para lo cual el profesional de la salud debe cuidar que se respete su integridad y su dignidad en el proceso terapéutico, buscando el mejor bien sustentado para cada paciente en particular. Aunque dicho bien consista en la aplicación de medidas paliativas sobre un padecimiento avanzado con limitaciones en el abordaje médico-terapéutico, no por eso debe limitarse el abordaje humano-terapéutico, el cual proporciona un bienestar que continuará latente aunque el tratamiento médico se vea limitado, debido a que este siempre otorga un beneficio a pesar de cualquier circunstancia. Pero ante tales circunstancias y el peso que recae en el trato de las partes, en el contexto del abordaje humano sobre una persona-paciente que se encuentra en estado de vulnerabilidad médica, física y emocional, es posible que el médico se vea impedido de otorgar al paciente el tratamiento que este solicita cuando esto implique incurrir en distanasia o eutanasia, según sea el caso, en razón de los requerimientos expresados por el paciente; en cambio, sí se podrán proporcionar tratamientos con fines de ortotanasia. Pero tanto la negativa del médico para realizar la acción propuesta por el paciente como la forma de comunicárselo puede ser interpretada-integrada por el paciente como un mecanismo de evitación con respecto a su persona y su trato, lo cual a su vez puede ser traducido por este como “falta de respeto a su voluntad”, a pesar de que su voluntad involucre medidas autolesivas activas o pasivas enfocadas y dirigidas a atentar en contra de su persona. Ante la negativa a proceder con el abordaje médico-terapéutico que el paciente propone, este último puede presentar una queja bajo el concepto de maltrato, entendiendo dicho término como “tratar mal a alguien de palabra u obra”; y “menoscabar, echar a perder”4. Aunque la conducta médica haya estado centrada en el Telos de la medicina3 y en la búsqueda de proporcionar el máximo beneficio al paciente, al negar la aplicación del abordaje exigido, el paciente se encuentra en su derecho de interponer y levanta runa queja amparado por el artículo 10 de la Carta de los Derechos Generales de las Pacientes y los Pacientes, el cual señala que “la paciente o el paciente tiene derecho a ser escuchado y recibir respuesta por la instancia correspondiente cuando se inconforme por la atención médica recibida de servidores públicos o privados. Así mismo, tiene derecho a disponer de vías alternas a las judiciales para tratar de resolver un conflicto con el personal de salud”1. Es entonces cuando este tipo de queja debe ser analizada en toda unidad médica del ámbito público o privado, y el análisis debe ser llevado a cabo por un grupo de profesionales de la salud (física-mental), de preferencia con formación en bioética, para que así se analice la situación bajo los mejores criterios del proceder biomédico con el paciente y se otorgue una respuesta a la parte quejosa dando cumplimiento al artículo 3.° de la Carta de los Derechos Generales de las Pacientes y los Pacientes, el cual estipula que “la paciente o el paciente tienen derecho a que se les brinde información completa sobre el diagnóstico, pronóstico y tratamiento; se exprese siempre en forma clara y comprensible; se brinde con oportunidad con el fin de favorecer el conocimiento pleno del estado de salud del paciente y sea siempre veraz, ajustada a la realidad”1, esto con el propósito de apoyar la mejor decisión en beneficio de ambas partes. Cuando la actuación del médico haya sido correcta, se procederá a notificar la resolución tanto al médico como al paciente afectado.
Pero cuando en la conducta médica se está incurriendo en un acto en que se comete una acción no justificada y como consecuencia puede ser entendida e integrada como ofensa hacia el paciente aunque en la acción se esté cumpliendo con el cometido de atender argumentando que el servicio fue prestado, si se llega a producir un daño, este puede ser interpretado como maltrato, como se manifiesta en el Código de la Asociación Médica Americana: “La vida de un enfermo puede ser acortada no solo por los actos, sino también por las palabras o maneras de un sistema”5. Es decir, en la negativa a administrar un tratamiento exigido por el paciente cuyos fines son eutanásicos o distanásicos, el profesional de la salud, al presentar sus argumentos, puede manifestar cierta contratrasferencia hacia el paciente y tratar de emplear métodos y discursos enfocados a modificar el tipo de pensamiento o la acción solicitada, pero la forma de efectuar la notificación puede estar cargada con ideas subjetivas que afectarán el proceso de comunicación emisor-receptor. Es aquí donde el paciente puede presentar sus argumentos sobre maltrato denunciando al personal sanitario.
Ante este proceder médico con el paciente, cuando se presta un servicio pero además se presenta el fenómeno de maltrato, se procede a analizar este tipo de conducta a la luz de las Declaraciones, Códigos y Artículos No Vinculantes a Códigos civiles (pero no por ello menos importantes, puesto que delimitan la conducta y el buen proceder en la relación médico-paciente). En el binomio médico-paciente, al ser esta una relación en la cual una de las partes se encuentra en condiciones de vulnerabilidad, el maltrato puede ser interpretado como una acción motivada por el dolo. Aquí es necesario aclarar que el presente análisis se centra exclusivamente en el maltrato sin evidencia física, es decir, sin presencia de agresión o lesión de carácter corpóreo, sino más bien en el maltrato de naturaleza moral.
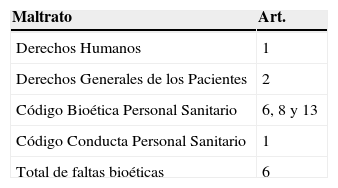
Analizado a la luz de la Declaración Universal de los Derechos Humanos, el maltrato afecta derechos consagrados en el primer artículo de dicha declaración, el cual a la letra dice que “todos los seres humanos nacen libres e iguales en dignidad y derechos y, dotados como están de razón y conciencia, deben comportarse fraternalmente los unos con los otros”6. Al maltratar a una persona no se está haciendo valer el derecho que tiene como persona, de modo que con este hecho se está incurriendo en una falta contra la humanidad misma. Pero el análisis de este concepto se ve mucho más afectado debido a que al examinar la queja en cuestión a la luz de la Carta de los Derechos Generales de los Pacientes se encuentra que, en primera instancia, se ha afectado el Artículo número 2 de la Carta, el cual habla del derecho a recibir un trato digno y respetuoso y especifica: “La paciente o el paciente tiene derecho a que el médico, la enfermera y el personal que le brinden atención médica se identifiquen y le otorguen un trato digno, con respeto a sus convicciones personales y morales, principalmente las relacionadas con sus condiciones socioculturales, de género, de pudor y a su intimidad, cualquiera que sea el padecimiento que presente, y se haga extensivo a los familiares o acompañantes”7. Dicho artículo es amparado por la Ley General de Salud en los Artículos 51 y 83, así como por el reglamento de la Ley General de Salud en Materia de Prestación de Servicios de Atención Médica en sus Artículos 25 y 48. Aun si en la queja interpuesta no se especifica a qué tipo de maltrato fue acreedor el paciente, es decir, si dicho maltrato fue de carácter verbal, físico o psicológico, al no haber obedecido el Artículo 2 de la Carta a los Derechos Generales del Paciente, el personal de salud dejó de respetar los estándares de trato social especificados en el Código de Conducta del Personal de Salud dictaminado en el año 2002, el cual establece que el comportamiento de los profesionales de la salud en su relación con los pacientes y familiares “debe de ser profesional, amable, personalizado y respetuoso hacia los pacientes, con un trato digno y considerado respecto a la condición sociocultural de los pacientes, de sus convicciones personales y morales”8. Tampoco se respetó el Artículo 6 del Capítulo II del Código de Bioética del Personal de Salud, el cual hace referencia a la Conducta Bioética en la Prestación de Servicios de Salud y especifica que “la población sana o enferma merece recibir del personal que presta atención a la salud lo mejor de sus conocimientos y destrezas en su beneficio, con interés genuino de mantener su salud y bienestar, y un trato amable, respetuoso, prudente y tolerante”8. También se incumplió el Artículo 8 del mismo capítulo, el cual especifica que “la actitud del equipo de salud debe mantener e incrementar la confianza de los individuos a su cargo, especialmente de los pacientes y personal que los asiste, puesto que el humanitarismo con el que se preste la atención al enfermo contribuye directamente a su estabilización, recuperación o rehabilitación”9. Finalmente, tampoco se obedeció el Artículo 13 del Capítulo III del mismo código, el cual lleva como título “El Enfermo como Centro de Interés de la Bioética” y puntualiza que “los enfermos son personas que padecen trastornos que alteran su estado físico, emocional y social, lo que los hace particularmente vulnerables, por lo que deben recibir un trato de consideración, amabilidad y respeto”9.
3ResultadosAl realizar el análisis sobre el concepto de maltrato y cotejarlo con Declaraciones, Códigos y Artículos de índole No Vinculante que se ven afectados por dicho concepto en el contexto de la relación médico-paciente, se encontró que se ven afectados en total 6 artículos contenidos en la Declaración Universal de los Derechos Humanos, en la Carta a los Derechos Generales de las Pacientes y los Pacientes, en el Código de Bioética del Personal Sanitario y en el Código de Conducta del Personal Sanitario (tabla 1).
4ConclusiónEn conclusión, el maltrato infligido por un médico a un paciente deriva en la inobservancia de un total de 6 artículos provenientes de Códigos y Declaraciones No Vinculantes. Ante este tipo de conocimiento, si la acción está encaminada a hacer un bien (la atención médica), pero la forma en la cual se está prestando dicha atención no es la óptima y es interpretada por el paciente como una forma de maltrato, el proceder médico está dejando automáticamente de respetar 6 artículos no vinculantes que protegen al paciente y se está infligiendo un daño en forma directa. Aunque se esté persiguiendo el beneficio del paciente al negar la aplicación de un tratamiento con fines distintos a la ortotanasia, si dicho proceder es interpretado por el paciente como una acción contraria a sus necesidades y su bien, pero la forma en la que se realiza la notificación de la negativa es mediante un procedimiento no coercitivo-punitivo, se estará respetando en todo momento al paciente aunque no se lleve a cabo la acción solicitada. El paciente podrá ser notificado después de los motivos por los cuales su requerimiento no es viable y que el proceder médico fue adecuado y apegado a los principios del Telos de la medicina3 buscando su máximo beneficio.