¿INTRODUCCIÓN
El Melanoma Maligno (MM), primariamente originado en el pene es una entidad extremadamente rara de la cual sólo se han descrito cerca de 200 casos. El origen del melanoma en este sitio proviene de membranas mucosas, enfermedad extremadamente rara, representa menos de 4% de todos los melanomas; la mayor parte de los mismos se localizan en cabeza y cuello (55%), órganos genitales femeninos (18%), región anorrectal (24%) y tracto urinario (3%).1
Los melanomas localizados en el tracto genital masculino representan menos de 1% de la totalidad de los mismos. La principal localización es en el glande (55%), seguido del prepucio (28%) y la uretra distal, con predominio en la fosa navicular y el meato uretral (8%).2,3 La mayoría de los casos publicados de melanoma maligno de pene, corresponden a pacientes de la sexta y séptima década de la vida.4 La mayoría de los melanomas, al momento del diagnóstico, están en fase de crecimiento vertical, con un grosor promedio de 1.5 mm.5
Las células tumorales que originan los melanomas cutáneos, se derivan de los melanocitos de la cresta neural dentro de la capa basal de la epidermis, es por ello que es extremadamente rara su presencia en mucosas. Estas lesiones malignas de origen neuroectodérmico pueden desarrollarse a partir de un nevo de transición o compuesto de ciertos nevos melanociticos congénitos o bien de novo en los melanocitos epidérmicos de la capa basal del epitelio escamoso.6
El melanoma de pene origina metástasis precozmente a ganglios linfáticos (40%) en el momento del diagnóstico, según la mayoría de las series, así como a distancia (hígado, pulmón, hueso y cerebro).7
¿ OBJETIVO
Describir el caso de un paciente con melanoma de pene tratado quirúrgicamente con cirugía radical. Se revisan los factores pronóstico y manejo quirúrgico de a cuerdo a los reportes de la bibliografía médica, a nivel mundial.
¿MÉTODOS
Se revisa el caso de un paciente con melanoma de pene que fue atendido en la unidad de oncología del servicio de Cirugía del Hospital General de Querétaro, SESEQ. Los datos clínicos se obtuvieron del expediente clínico. Además, se analizó la bibliografía médica mundial publicada sobre los factores pronósticos y manejo quirúrgico, usando las bases de datos Medline y PubMed.
¿ PRESENTACIÓN DEL CASO
Se trata de paciente masculino de 56 años de edad, campesino, proveniente de medio socio cultural bajo, antecedentes oncológicos positivos para melanoma maligno plantar en el padre, antecedente de alcoholismo y tabaquismo crónico, sin ningún otro antecedente de importancia para la patología actual.
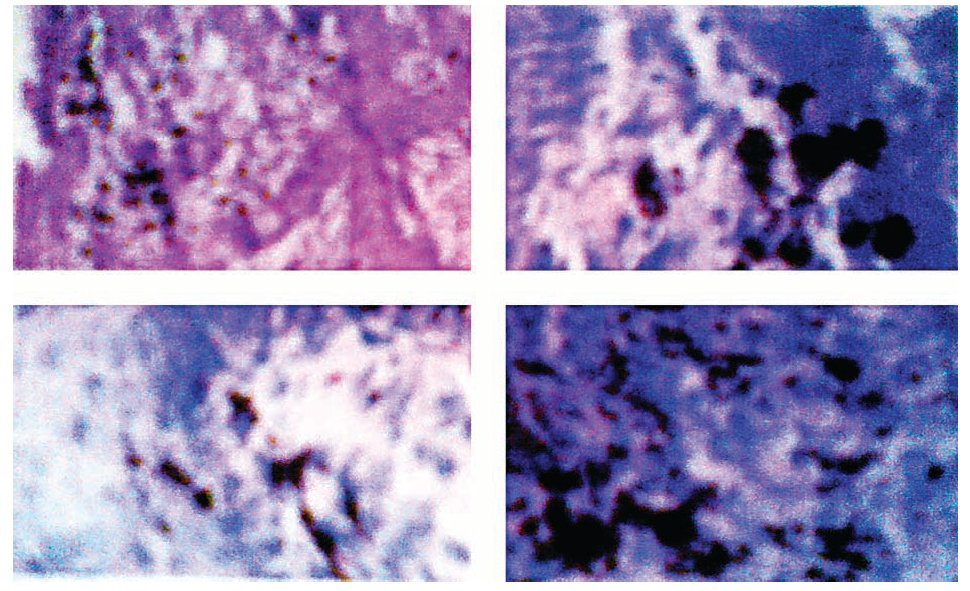
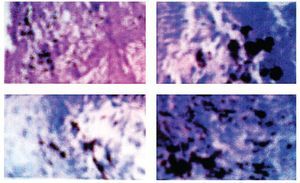
El padecimiento actual lo inició tres meses previos a su ingreso, con aumento de coloración de la piel a nivel del surco balano prepucial, y presencia de prurito, así como polaquiuria y disuria. Acudió con facultativo quien proporcionó manejo médico sin mejoría aparente, por lo que decidió acudir al Centro de Salud, donde le realizaron biopsia incisional. El informe histopatológico fue de: Melanoma maligno ulcerado, con zonas adyacentes de nevo melanocítico, con presencia de reactividad citoplasmática intensa para S100, Melanina A y HMB45 (Figura 1).
Figura 1. Microfotografía donde se observa melanoma maligno ulcerado con zonas adyacentes de nevo melanocítico. Reacción de Inmunohistoquímica con presencia de reactividad citoplasmática intensa para S100, Melanina A y HMB45.
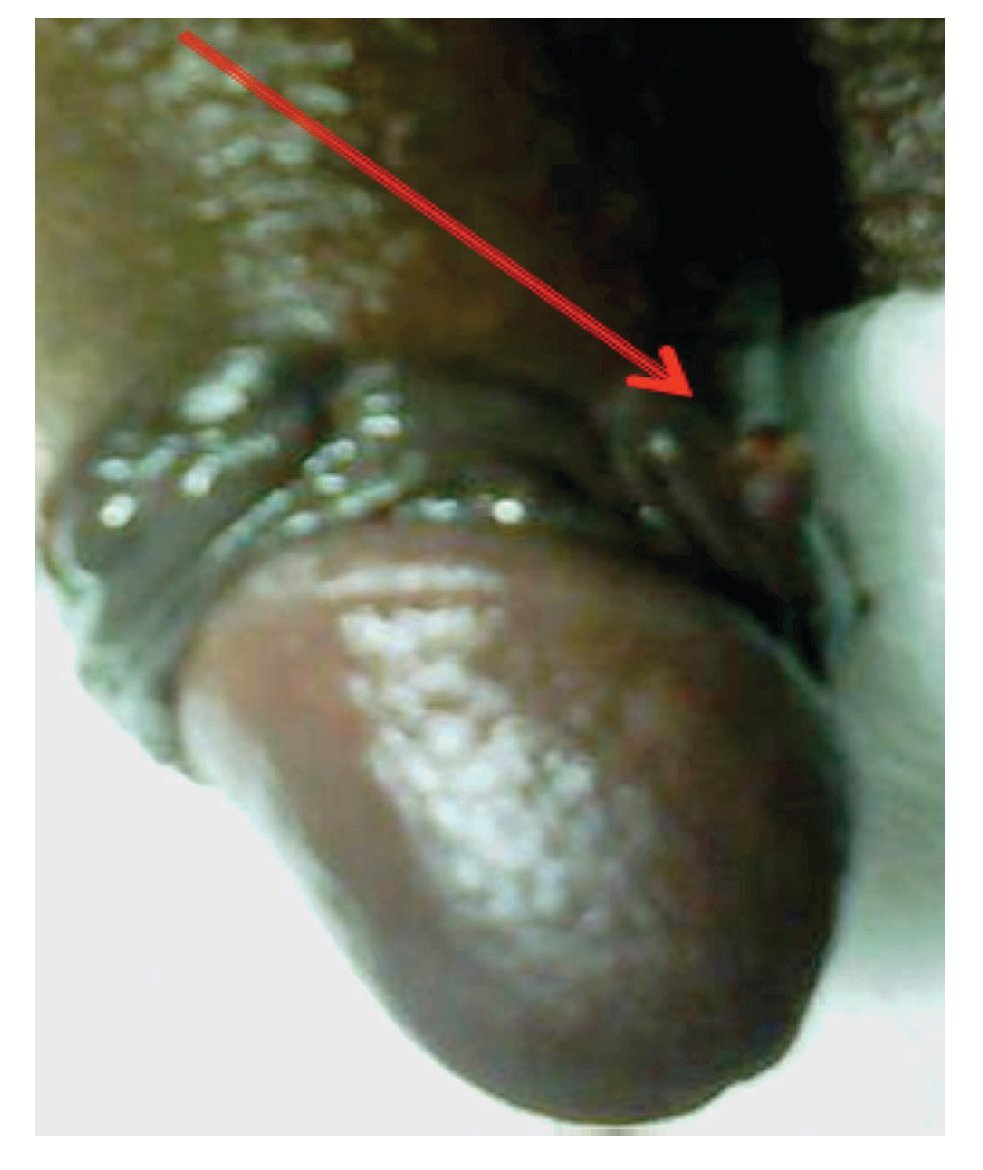
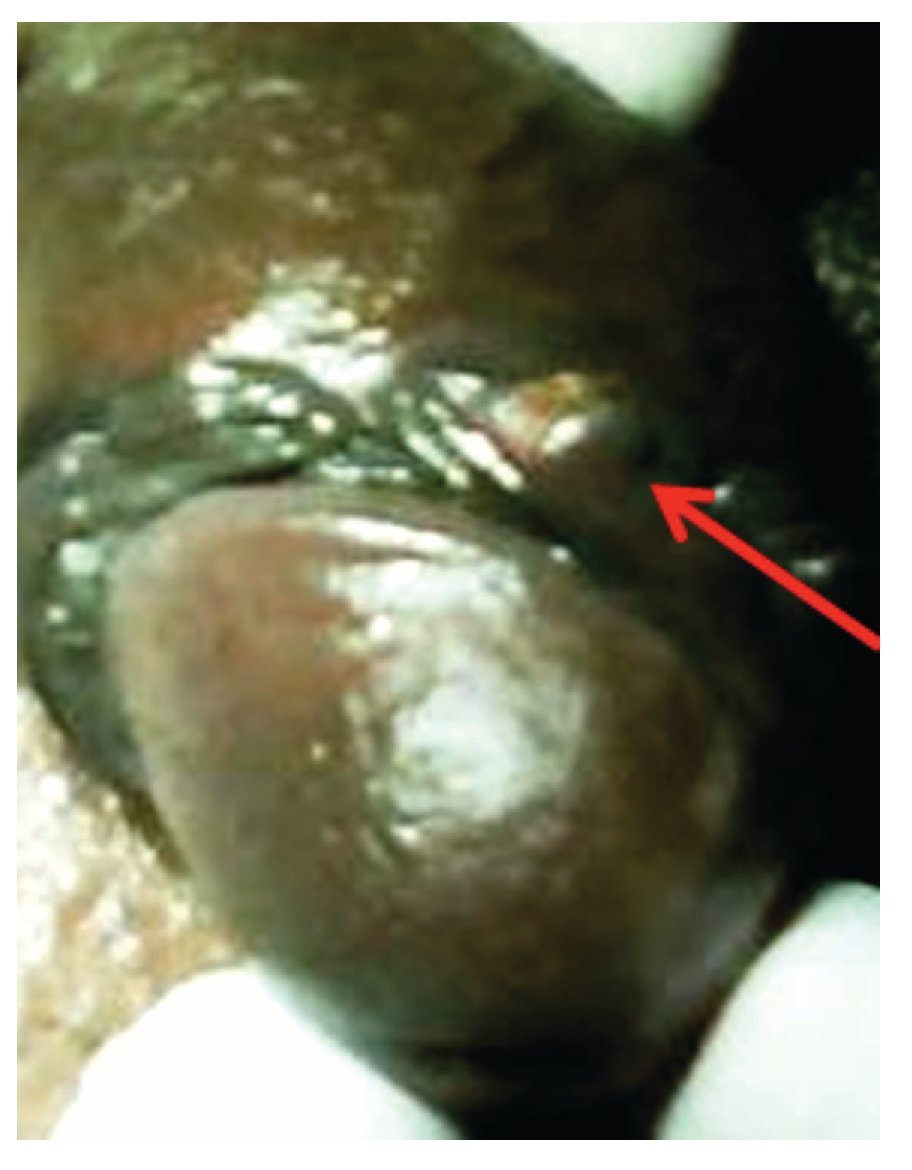
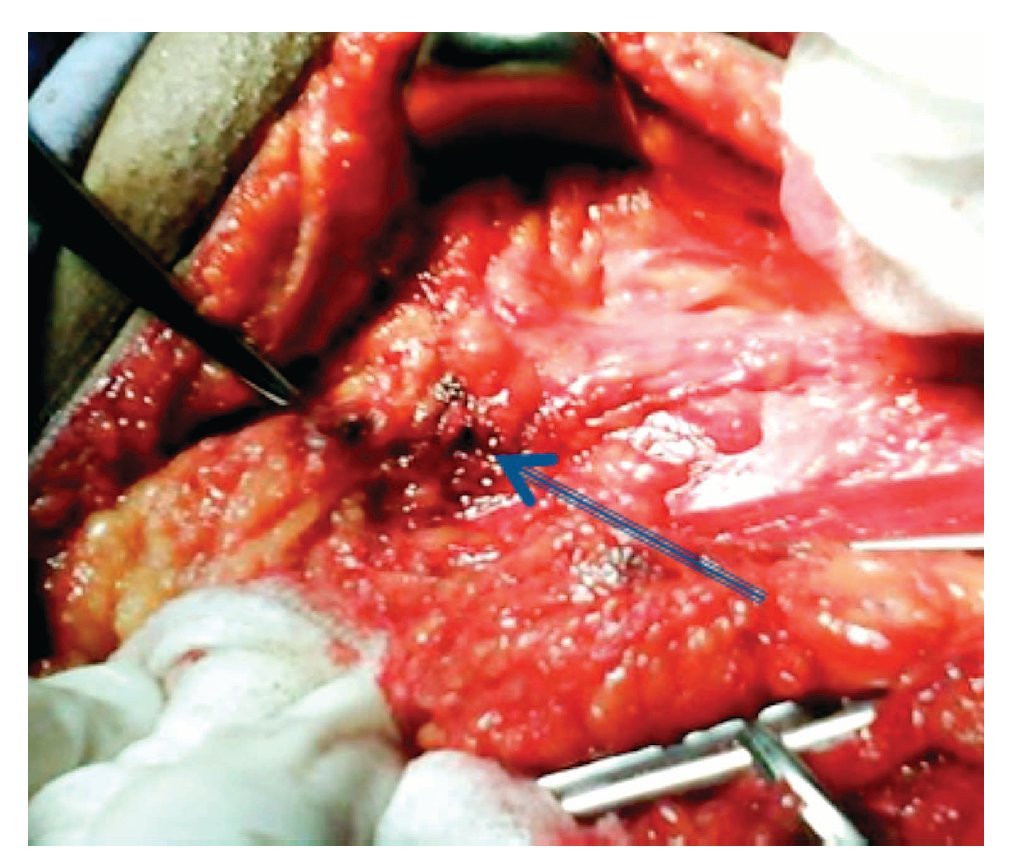
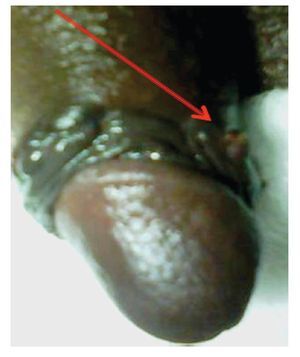
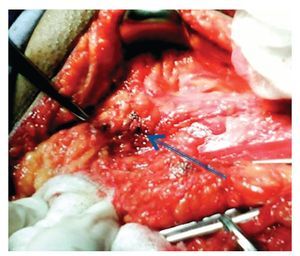
Se refirió a la unidad para ser evaluado. En la Exploración Física presentó ECOG 1, cabeza y cuello sin alteraciones, cardiopulmonar normal, abdomen plano, peristalsis sin alteraciones. En la región genital presentaba una lesión hiperpigmentada, de 1 cm por 1 cm, localizada en el surco balano-prepucial, ulcerada. Las regiones inguinales negativas a la palpación; el resto de la exploración física, no mostró más alteraciones (Figuras 2 y 3). Se le solicitaron estudios de laboratorio, así como tele de tórax, los cuales fueron normales. La tomografía computarizada abdomino-pélvica no mostró evidencia de enfermedad metastásica ganglionar o hepática. El paciente se programó para tratamiento quirúrgico el 3 de marzo de 2009. Se le realizó penectomía parcial, con disección inguinal superficial bilareral. Los hallazgos fueron: Lesión dérmica compatible con melanoma de pene, localizada en el borde lateral izquierdo del surco balano prepucial de 1 cm por 1 cm; ganglio inguinal izquierdo hiperpigmentado de características metastásicas en región inguinal izquierda (Figura 4). Se colocó drenaje a succión cerrada en ambas regiones inguinales; la evolución posoperatoria fue adecuada y egresó al segundo día.
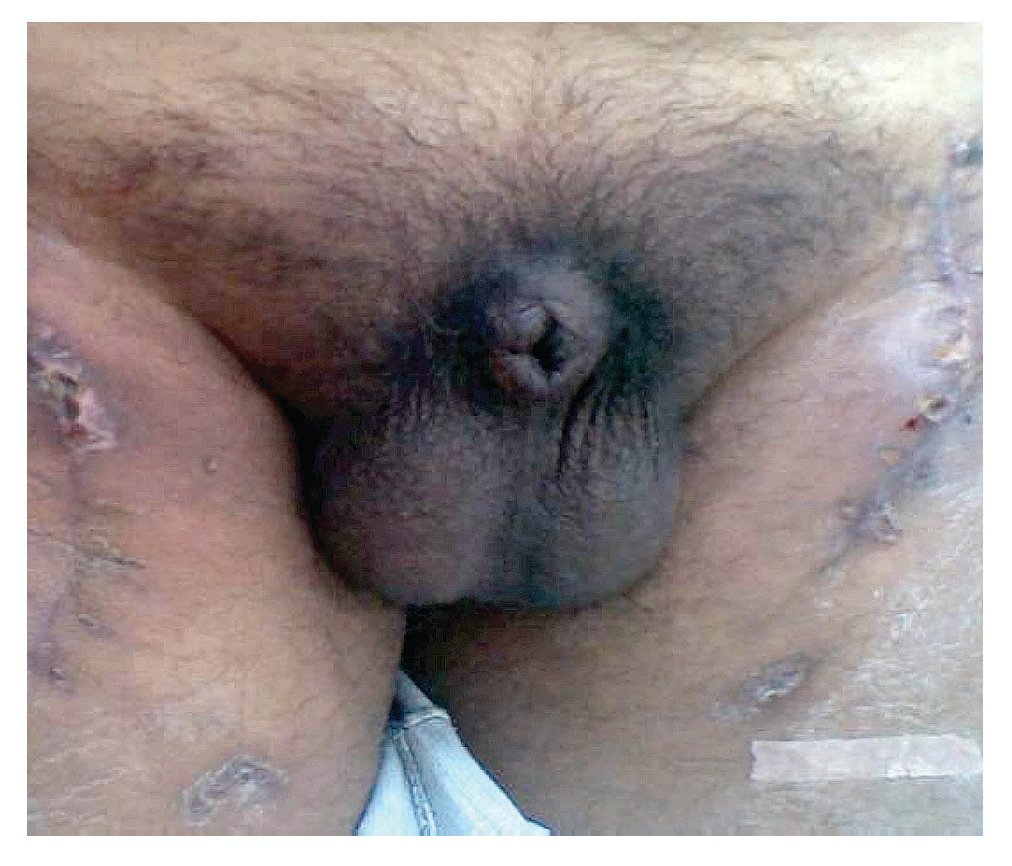
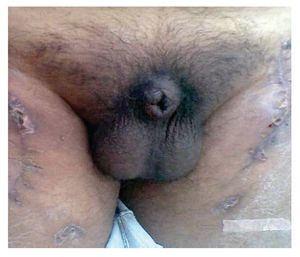
Figura 2. Imagen de lesión a nivel de surco balano-prepucial.
Figura 3. Imagen de acercamiento donde se aprecia lesión úlcero destructiva en el surco balano-prepucial.
Figura 4. Imagen de la linfadenectomía inguinal donde se aprecia ganglio inguinal con el característico cambio de coloración negro-azulado en caso de metástasis ganglionares por melanoma.
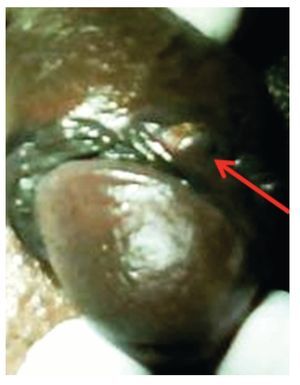
En el postoperatorio temprano, presentó linfocele en la región inguinal izquierda, que se resolvió con drenaje en forma ambulatoria, sin complicaciones tardías (Figura 5).
Figura 5. Estado del paciente en el posoperatorio por penectomia parcial y linfadenectomía inguinal bilateral.
El reporte histopatológico fue: Melanoma maligno de prepucio, nivel IV de Clark y Breslow, de 0.76, en fase de crecimiento vertical, con bordes quirúrgicos libres de tumoración. Metástasis en un ganglio linfático de siete resecados del lado izquierdo e hiperplasia folicular en seis ganglios resecados del lado derecho.
El paciente se estadificó como Melanoma de pene EC IIIC (T1b, N1b, M0), por lo que recibió tratamiento adyuvante con base en radioterapia por ganglio metastásico; además de interferón alfa por vía sistémica. La evolución fue adecuada y actualmente se encuentra en control, sin evidencia de actividad tumoral.
¿ DISCUSIÓN
El primer caso publicado de melanoma de pene fue realizado por Muchison en 1859, y el primer caso de melanoma uretral fue descrito por Tirell en 1871.8 En los últimos 40 años, se han publicado algunas revisiones de melanoma de pene; sin embargo, una de las series más extensas es la publicada por Kokotas conformada por 13 casos a lo largo de 30 años. Fue publicada en 1981 y la localización que predominó fue en la uretra distal: 45% de los casos.9
La incidencia del melanoma se ha incrementado significativamente en las últimas dos décadas; así mismo la supervivencia libre de enfermedad a los 10 años, se ha incrementado en un 85% aproximadamente.2 Sin embargo, el melanoma originado en mucosas continua siendo el subtipo de melanomas con peor pronóstico. Los casos de melanoma en región del pene, publicados en la literatura constituyen un grupo pequeño por su escasez. La descripción de los casos no incluye el manejo general de paciente con melanoma de pene; sólo consideran la necesidad de realizar algún manejo terapéutico mucho más agresivo de los melanomas en esta localización.1
La mayor parte de los casos de melanoma de pene se presentan en pacientes de la sexta y séptima década de la vida, como el caso presentado. En el momento del diagnóstico, la mayor parte de los melanomas se presentan en su fase de crecimiento vertical con una invasión promedio de 1.5 mm.4
La clasificación clínica-terapéutica propuesta por American Joint Committee on Cancer (AJCC) para los tumores de pene no es aplicable para los melanomas en este órgano, por su biología tumoral agresiva. Ante esta situación Bracken-Diokno propuseron la clasificación más utilizada en la actualidad para melanomas de pene. Esta los clasifica en: Estadio I (lesión confinada a pene) manejada con penectomia parcial y la realización de linfadenectomia bilateral o linfadenectomia del ganglio centinela, sin ningún otro tipo de tratamiento complementario. Los estadios II con ganglios linfáticos positivos y III con metástasis a distancia, precisarán de otro tipo de tratamiento complementario, como radio, quimio o inmunoterapia, de acuerdo a los protocolos establecidos.10,11
Una de las series más grandes de melanoma de pene es la publicada por Stillwell, incluyó 11 pacientes en un periodo de 66 años;11 describe en seis casos (45%) la presencia de un periodo libre de enfermedad durante cinco años posterior a la realización de penectomía total. Tres pacientes con escisión local y dos pacientes con penectomía distal parcial; todos los pacientes con lesiones menores de 2.5 cm, se encontraron libres de enfermedad a los cinco años.
Sánchez-Ortiz, en un periodo de 38 años, publicó un total de diez casos, de los cuales cinco se localizaron en el glande, tres en el cuerpo del pene y dos en la uretra distal.3 El intervalo libre de enfermedad a los cinco años fue de 60%, con recurrencia en cuatro pacientes, de los cuales un caso presentó recurrencia sistémica importante con enfermedad metastásica en columna, así como en sistema nervioso central. En éste estudio se identificó una fuerte correlación entre el estadio patológico del tumor y el periodo libre de enfermedad. Los siete pacientes con estadio T2 o menor, presentaron supervivencia libre de enfermedad de 86%, los tres pacientes con estadio T3 o mayor, presentaron una supervivencia libre de enfermedad de 0%.
La linfadenectomia regional en melanomas cutáneos ha sido recomendada cuando hay metástasis ganglionares clínicamente demostrables y para identificar a los pacientes que podrían beneficiarse de la terapia sistémica adyuvante, este tipo de resección se llama disección terapéutica. Recientemente se ha demostrado la utilidad de la linfadenectomía regional selectiva. Este procedimiento se basa en una técnica de mapeo linfático intraoperatorio y en la identificación del llamado ganglio centinela. Las recomendaciones actuales para el uso del ganglio centinela son en los casos con melanoma de 1 mm a 4 mm de grosor y ganglios clínicamente negativos.12
El pronóstico se ensombrece en los casos en que la localización anatómica impide una cirugía con márgenes generosos, con el consiguiente aumento de la recurrencia debido a la rica vascularización y el drenaje linfático que determinan una temprana diseminación.13
Los factores pronósticos para la sobrevida, el riesgo de metástasis y el riesgo de recurrencia que han sido identificados incluyen:6,12,14
1. Aspectos anatómicos:
Localización de la lesión (glande , cuerpo)
Metastásis inguinales
2. Características del tumor:
Angioinvasión
Ploidia del DNA
Invasión del espacio linfovascular
Índice mitótico elevado
Tipo histológico
Amelanosis macroscópica
Grosor del Tumor
Ulceración
El manejo adyuvante en pacientes con melanoma de pene se recomienda en pacientes con estadio clínico III de acuerdo con la AJCC y en caso de estadios II de Bracken-Diokno, o bien en pacientes con factores de riesgo para la recurrencia, siendo el interferon, a dosis altas, el tratamiento estándar. En el caso de pacientes en etapas II con lesiones de profundidad mayor a 4 mm del tumor primario con o sin ulceración, son candidatos a tratamiento adyuvante.15
¿ CONCLUSIÓN
A pesar la publicación de múltiples factores pronósticos para melanoma, existen en la bibliografía mundial muy pocos estudios prospectivos que confirmen estadísticamente el impacto en la sobrevida de los pacientes con melanoma de pene, derivado de su baja incidencia de presentación. Con base en lo anterior, concluimos que los factores pronósticos de mayor impacto, son los determinados por la AJCC: grosor del tumor, ulceración, metástasis regionales y metástasis a distancia, además de tener en consideración a la clasificación clínica de Bracken-Diokno, que contribuye al manejo estandarizado de este tipo de pacientes.
Correspondencia: Dr. Fabio José Luis Rico Morlán.
Hospital Regional de Alta Especialidad "Bicentenario" HRAEV. Teléfono: 442 182 23 61.
Correo electrónico:fabiorico@hotmail.com