INTRODUCCIÓN
El dolor torácico es un síntoma muy frecuente de consulta médica, de modo que, en los servicios de urgencias, aproximadamente el 5% de los pacientes que requieren atención lo hacen por este motivo.
Dada su posible implicación con enfermedades graves e incluso mortales, condiciona, con frecuencia, intranquilidad, una limitación en la actividad del paciente y un reto diagnóstico para el médico. La cardiopatía isquémica aguda es una de las causas más frecuentes y potencialmente mortales de dolor torácico. Por este motivo, el dolor torácico habitualmente se considera un síntoma de alarma e inicialmente debe descartarse este origen de modo prioritario.
Sin embargo, el dolor torácico puede tener su origen en los diversos tejidos de la pared torácica y en otras estructuras intratorácicas. En concreto, aproximadamente el 30% de los pacientes con dolor de origen presuntamente cardíaco tienen las arterias coronarias normales al ser evaluados mediante angiografía coronaria, por lo que este dolor se clasifica como dolor torácico no cardíaco o no explicado. Estos casos tienen un buen pronóstico, con una mortalidad baja; sin embargo, la mayoría seguirá presentado dolor, lo que provoca una notable morbilidad y costes sanitarios1.
Al investigar a estos pacientes veremos que la causa más frecuente de dolor torácico recurrente de etiología no cardíaca la representan las enfermedades esofágicas, con una prevalencia de entre el 20 y el 50%2.
APROXIMACIÓN DIAGNOSTICA INICIAL
La evaluación inicial del paciente con dolor torácico recurrente debe dirigirse a excluir otras causas diferentes del origen esofágico antes de iniciar un estudio minucioso de las posibles causas digestivas del dolor.
Las causas más frecuentes de dolor torácico de origen no digestivo se exponen en la tabla I.
En el diagnóstico diferencial inicial, la anamnesis debe dirigirse a recoger información acerca de las características del dolor, fundamentalmente su localización, tipo y duración. También es útil interrogar acerca de la presencia de otros síntomas asociados.
El dolor causado por isquemia aguda miocárdica suele tener una localización retrosternal, con irradiación frecuente hacia el cuello o el brazo izquierdo y suele describirse como una opresión precordial. Generalmente, aparece con la realización de esfuerzo físico y puede acompañarse de sintomatología general con malestar, sudación profusa, sensación nauseosa e incluso vómitos, y disnea. Dado que ésta es la causa más grave y de las más frecuentes de dolor torácico, es importante interrogar acerca de la presencia de factores de riesgo de cardiopatía isquémica (hiperlipemia, tabaquismo, hipertensión arterial, etc.).
El dolor secundario a una enfermedad pleural o pulmonar se sitúa con más frecuencia en un hemitórax, aumenta con los movimientos respiratorios o con la tos y, dependiendo de su causa, puede ir asociado a otra sintomatología, como fiebre, tos, expectoración o disnea.
El dolor que se modifica con los movimientos o que aumenta con la movilización del tronco, y desaparece o mejora con el reposo, suele asociarse a las causas osteoarticulares. Con frecuencia, hay un antecedente traumático o esfuerzo físico desencadenante del cuadro.
El dolor neurítico, por ejemplo por herpes zoster, afecta generalmente a un costado, y abarca desde la espalda hasta la zona anterior del tórax, siguiendo el trayecto de uno o varios nervios intercostales, y suele tener un carácter lancinante. Durante el brote agudo, aparecen lesiones en la piel (vesículas) y con frecuencia el dolor precede a la aparición de las lesiones cutáneas.
El dolor torácico también puede tener un origen psicógeno; en estos casos, no sigue un patrón claro, si bien suele ser un dolor punzante de localización variable y acompañado de síntomas de ansiedad.
Además de la anamnesis, la exploración física es especialmente útil en el paciente que consulta por dolor torácico agudo. En este caso, es primordial descartar alteraciones hemodinámicas, como hipotensión arterial y signos de disminución de la perfusión periférica. La auscultación cardiopulmonar es imprescindible, así como la realización de determinadas pruebas diagnósticas, como el electrocardiograma o la radiografía de tórax. Una de las causas más frecuentes de dolor torácico no cardíaco es el de origen osteoarticular, que a veces es difícil de diagnosticar por no disponer de una prueba objetiva; sin embargo, el dolor a la palpación es un hallazgo frecuente en pacientes, aunque en pocos casos es posible reproducir el dolor que habitualmente presenta el paciente mediante la palpación.
En el dolor torácico recurrente de origen esofágico, la anamnesis puede ser poco útil para diferenciarlo del de etiología cardíaca, ya que en ambas causas los síntomas se expresan como opresión o quemazón retrosternal, con frecuente irradiación al cuello, el brazo o la espalda; puede mejorar con nitritos o bloqueadores de los canales del calcio y ser desencadenado por el ejercicio, aunque este hecho es más específico del dolor de origen cardíaco. La duración es muy variable, y éste no es un parámetro útil para el diagnóstico diferencial. Existen algunos datos que sugieren un origen esofágico, como el dolor retrosternal sin irradiación, el que aparece tras la ingesta y al adoptar el decúbito supino, el que se alivia con antiácidos, el que despierta por la noche o el que rara vez se presenta con el esfuerzo. Deberemos pensar que es más probable que el dolor sea de causa esofágica si se acompaña de alguno de los síntomas de la enfermedad por reflujo gastroesofágico (ERGE), como pirosis, regurgitación, disfagia y/u odinofagia3.
En cualquier caso, es importante tener en cuenta que casi la mitad de los pacientes con dolor torácico de origen coronario tiene algún síntoma asociado de causa esofágica. Dada la trascendencia clínica de ambos procesos, así como su diferente pronóstico, es imprescindible descartar o confirmar la existencia de enfermedad coronaria, ya que la demostración de reflujo gastroesofágico no excluye la existencia de cardiopatía isquémica. En este sentido, sabemos que en pacientes con cardiopatía isquémica demostrada es frecuente la presencia de enfermedad esofágica, como lo demuestran algunos estudios que han comunicado una tasa elevada de pH-metría positiva, cifrada en torno a un 20% de los pacientes con coronariografía patológica4.
Por tanto, ante un paciente con dolor torácico recurrente es esencial descartar el origen coronario y, para ello, la prueba de oro es la angiografía de las arterias coronarias, o coronariografía. Es importante realizar esta prueba, ya que, cuando es normal, indica un pronóstico muy favorable incluso aunque no descarte al 100% el origen cardíaco del dolor (pueden existir otras causas, como el síndrome X)5. En concreto, la mortalidad de origen cardíaco en pacientes con dolor torácico recurrente con coronarias normales o con estenosis no significativa es inferior al 1% tras 7 años de seguimiento6, si bien, un estudio muy reciente ha comunicado que estos pacientes podrían tener una mortalidad 2,5 veces superior a la de la población general en el primer año de seguimiento tras el diagnóstico de dolor torácico de origen no cardíaco7.
PROCEDIMIENTOS DIAGNÓSTICOS EN LA EVALUACIÓN DEL DOLOR DE ORIGEN ESOFÁGICO
El estudio de un posible origen esofágico del dolor torácico recurrente sólo es pertinente plantearlo una vez descartado con seguridad un origen cardíaco, ya que es posible la coexistencia de ambas afecciones. Entre las posibles causas del dolor torácico no cardíaco, el esófago es considerado como una de las más frecuentes, de modo que es posible identificar una alteración de la función esofágica potencialmente causante del dolor en torno al 50% de los casos8.
La causa más frecuente de dolor torácico de origen esofágico es la ERGE y, con menor probabilidad, los trastornos motores esofágicos o la hipersensibilidad visceral esofágica (tabla II).
La mayoría de las causas de dolor torácico dependen de alteraciones de la función esofágica. En general, se considera que el dolor torácico tiene un probable origen esofágico si se puede demostrar una relación causa-efecto con una alteración o estimulación esofágica. Si no se evidencia una relación directa, pero sí se demuestra una alteración esofágica, el dolor se calificará como de posible origen esofágico.
Los estudios diagnósticos disponibles que pueden proporcionarnos información acerca del grado de relación entre el dolor torácico y el esófago son la manometría estacionaria, la pH-metría ambulatoria y las pruebas de provocación esofágica. Aunque su utilidad es limitada, algunos autores recomiendan inicialmente la realización de una prueba morfológica del tubo digestivo alto, para el diagnóstico de una posible causa esofágica del dolor torácico, preferentemente una endoscopia, ya que en el 15% de los casos puede demostrar una esofagitis, que podría justificar el dolor9.
Enfermedad por reflujo gastroesofágico
Los mecanismos específicos responsables del dolor torácico no se conocen con certeza. El reflujo gastroesofágico provoca dolor, sobre todo, mediante la estimulación de quimiorreceptores esofágicos sensibles al ácido.
El reflujo gastroesofágico se considera, individualmente, la causa más frecuente de dolor torácico no cardíaco, y la pH-metría ambulatoria de 24 h se postula como la exploración complementaria más útil para determinar si el reflujo ácido es la causa del dolor torácico, superior a las pruebas de provocación esofágica, como el test de edrofonio o la prueba de perfusión ácida10-12.
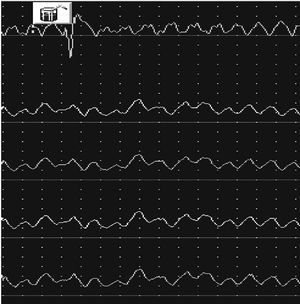
La pH-metría, además de informar de la presencia o la ausencia de reflujo gastroesofágico patológico, es especialmente útil para confirmar el diagnóstico etiológico en pacientes con episodios frecuentes, ya que el estudio ambulatorio de 24 h permite demostrar una asociación entre los episodios de reflujo y los de dolor torácico (fig. 1). Según los diversos estudios realizados en este sentido, en torno a un 40% de los pacientes con dolor torácico no cardíaco tienen reflujo gastroesofágico patológico demostrable por pH-metría (pH-metría positiva valorada cuantitativamente). La asociación entre los episodios de reflujo y los de dolor torácico (índice sintomático positivo) se demuestra en el 15-50% de los pacientes, incluso en ausencia de reflujo patológico (siendo éste el concepto de esófago sensible o irritable). Esta demostración es suficiente como para considerar que un dolor tiene un probable origen esofágico.
Fig. 1. Registro de pH-metría esofágica donde se aprecian episodios de dolor torácico (área sombreada) asociados a episodios de reflujo ácido.
La limitación más importante de la pH-metría es que pocos pacientes presentarán dolor durante el estudio, por lo que la sensibilidad de la prueba es muy baja13,14.
En los pacientes con un índice sintomático alto, la probabilidad de que los episodios de reflujo sean la causa del dolor y de que exista una buena respuesta al tratamiento antirreflujo es muy elevada; si bien hay pacientes con reflujo gastroesofágico patológico en los que el dolor no coincide con episodios de reflujo15.
Los trastornos motores asociados al reflujo ácido se han implicado como causantes del dolor en los pacientes con ERGE; sin embargo, se ha demostrado que el dolor torácico inducido por el reflujo ácido se asocia con alteraciones de la motilidad en menos del 15% de los pacientes con este síntoma16, por lo que en la actualidad se les atribuye poca importancia como etiología del dolor en pacientes con ERGE.
La prueba de perfusión ácida, o test de Bernstein, consiste en intentar reproducir el dolor que habitualmente presenta el paciente mediante la perfusión intraesofágica de ácido. Esta prueba tiene una sensibilidad y una especificidad bajas, y su utilidad es muy limitada. En concreto, podría indicarse en algunos casos en los que se desee demostrar que la hipersensibilidad esofágica al ácido es la causa del dolor, en pacientes en los que se ha evidenciado ausencia de reflujo gastroesofágico patológico.
El uso de inhibidores de la bomba de protones (IBP) como prueba diagnóstica tiene una sensibilidad y una especificidad buenas para detectar a los pacientes en los que la ERGE es la causa del dolor torácico, especialmente si se administra en dosis elevadas y durante un tiempo que, lógicamente, debe ser superior al intervalo habitual con el que se presentan los episodios de dolor. Por ello, y por la reducción de costes que implica esta estrategia17-19, actualmente debe considerarse la primera opción en el diagnóstico y el tratamiento del dolor torácico20, y reservar la práctica de la pH-metría de 24 h en pacientes que no han respondido a la prueba terapéutica. Cuando los episodios de dolor torácico son frecuentes, no hay respuesta a la prueba diagnóstica con IBP y la pH-metría no muestra reflujo patológico, prácticamente excluye a la ERGE como causa etiológica del dolor torácico.
Un importante estudio demostró que la administración de omeprazol, 40 mg, por la mañana, y 20 mg, por la noche, durante 7 días (denominado test de omeprazol) tuvo una sensibilidad del 78% y una especificidad del 86% para el diagnóstico de la enfermedad17.
Un metaanálisis reciente demostró unos resultados similares a los descritos. El objetivo del estudio fue evaluar la eficacia de los IBP durante un corto período así como su rentabilidad en el diagnóstico de la ERGE en pacientes con dolor torácico no cardíaco. El riesgo relativo de seguir teniendo episodios de dolor después de un tratamiento con IBP fue de 0,54. La sensibilidad y la especificidad del test fueron del 80 y el 74%, respectivamente, al compararlo con la pH-metría ambulatoria de 24 h y la endoscopia. Por tanto, el tratamiento con IBP reduce los síntomas en pacientes con dolor torácico de origen no cardíaco y podría ser útil en el diagnóstico del de la ERGE21. Otro estudio muy reciente, aleatorizado, doble ciego y controlado con placebo, diseñado con el objetivo de valorar la eficacia y la rentabilidad diagnóstica del rabeprazol a dosis altas (20 mg, 2 veces al día) demostró igualmente una sensibilidad y una especificidad elevadas en el diagnóstico de la ERGE en pacientes con dolor torácico de origen no cardíaco22.
Por todo ello, un tratamiento empírico con IBP a dosis altas debería considerarse una prueba diagnostico-terapéutica antes de iniciar un estudio exhaustivo de la función esofágica con exploraciones complementarias.
Trastornos motores esofágicos
La técnica de elección para el estudio de la motilidad esofágica es la manometría esofágica. Sin embargo, esta prueba no debe indicarse habitualmente como prueba diagnóstica inicial para el dolor torácico no cardíaco u otros síntomas esofágicos, por la inespecificidad de los hallazgos y la baja probabilidad de detectar trastornos motores clínicamente significativos8.
En este sentido, muchos pacientes con dolor de origen presuntamente esofágico tienen trastornos de la motilidad detectables por manometría, como contracciones de gran amplitud o duración, o la presencia frecuente de ondas terciarias (contracciones no peristálticas), que originan este síntoma por sus efectos mecánicos sobre la capa muscular esofágica. En concreto, al evaluar con manometría estacionaria a pacientes con dolor torácico no cardíaco, hasta un 30% de éstos presentará algún trastorno motor esofágico; si bien la mayoría de veces el diagnóstico es de trastorno motor inespecífico, al cual se le atribuye una escasa relevancia clínica.
Una vez descartadas otras causas, la manometría es la técnica diagnóstica que se debe emplear en el dolor torácico de origen no cardíaco, fundamentalmente cuando los síntomas acompañantes sugieran un trastorno de la motilidad esofágica1.
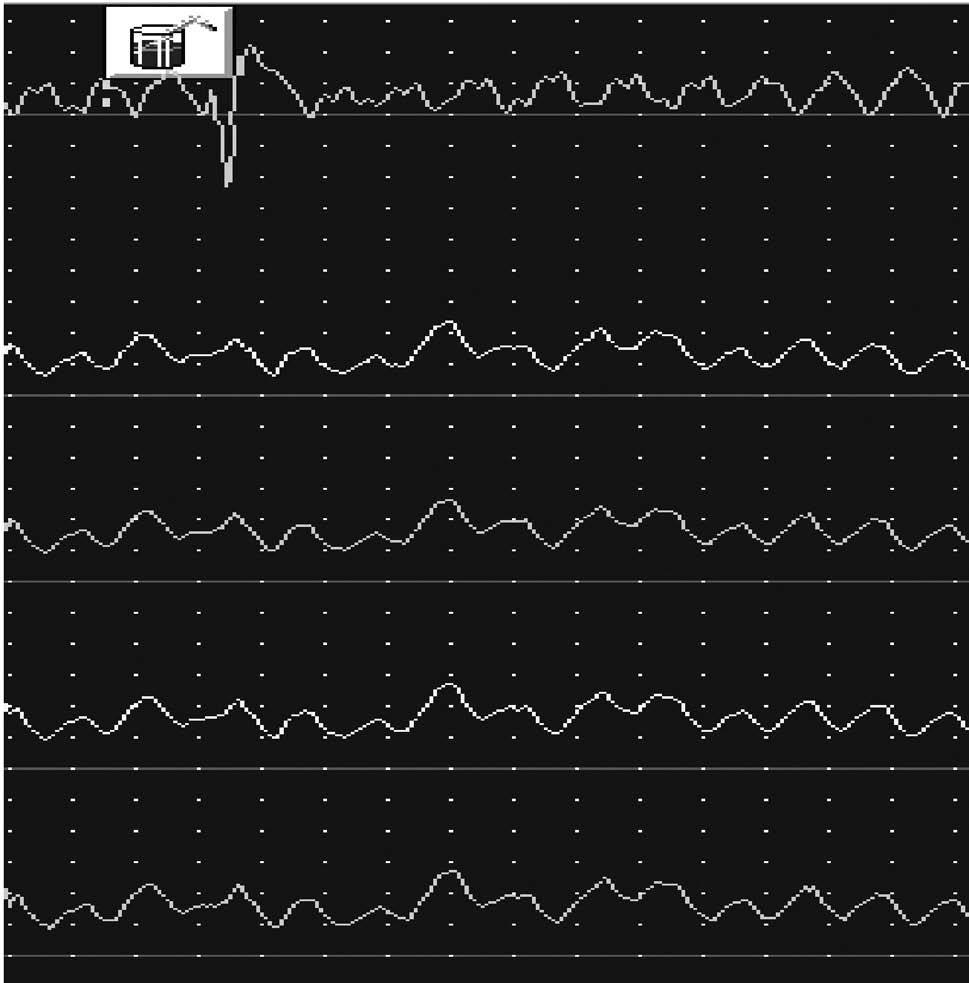
Los trastornos motores esofágicos considerados causas potenciales de dolor torácico recurrente son, esencialmente, la acalasia (fig. 2) y el espasmo esofágico difuso; si bien, estos diagnósticos son poco frecuentes y, además, en muchos casos no se asocian a dolor torácico1. También se ha demostrado la presencia de esófago hipercontráctil o "peristalsis sintomática" (definido por ondas de contracción del cuerpo esofágico de amplitud media superior a 180 mmHg), con más frecuencia en pacientes con dolor torácico de origen no cardíaco que en controles, lo que ha llevado a reafirmar la teoría de que el dolor torácico no coronario podría deberse a estímulos sobre los mecanorreceptores esofágicos de las contracciones anormalmente potentes.
Fig. 2. Registro de manometría en el que se evidencian alteraciones motoras compatibles con acalasia (aperistalsis del cuerpo esofágico).
Sin embargo, a pesar de que la teoría de que las alteraciones motoras pueden ser la causa etiológica del dolor torácico es atractiva, la mayoría de los pacientes con este síntoma no presentan anormalidades motoras significativas al ser evaluados mediante manometría esofágica. Además, a la inversa, la presencia de un trastorno motor no indica necesariamente una relación causa-efecto con el dolor, ya que se ha observado que la mayoría de estos pacientes se encuentran asintomáticos en el momento en que se identifican las alteraciones motoras, con lo que la relación entre el dolor torácico y los trastornos motores es, muchas veces, controvertida13,23.
Algunos estudios han tratado de investigar la utilidad de la manometría ambulatoria de 24 h, sin evidenciar que posea una mayor rentabilidad diagnóstica que la manometría convencional. Por este motivo, actualmente esta técnica no tiene indicaciones en la práctica clínica1,23,24.
Para intentar relacionar los trastornos motores del esófago con el dolor, se han utilizado pruebas de provocación, como el test de edrofonio. La prueba de estimulación esofágica con cloruro de edrofonio se basa en inducir alteraciones motoras esofágicas superponibles a la peristalsis sintomática (esófago hipercontráctil), sin inducir vasoconstricción coronaria. La prueba se considera positiva si provoca dolor torácico, y negativa cuando no aparece dolor, aunque se objetiven ondas peristálticas potentes en todo similares a la peristalsis sintomática, ya que las alteraciones motoras esofágicas tras el edrofonio también aparecen en un número considerable de controles. Sin embargo, la prueba de estimulación esofágica con edrofonio tiene una sensibilidad baja y sólo reproduce el dolor torácico en alrededor del 20% de los pacientes, aunque cuando es positiva la especificidad es alta, del 80%. La prueba de estimulación esofágica con cloruro de edrofonio está actualmente en desuso por sus efectos adversos (fundamentalmente broncospasmo o arritmias cardíacas) y su escasa rentabilidad diagnóstica.
Hipersensibilidad o hiperalgesia visceral esofágica
En muchos pacientes con dolor torácico de origen no cardíaco se demuestra una ERGE con buena respuesta a los IBP. Algunos tienen alteraciones motoras esofágicas que se pueden considerar causantes del cuadro clínico. Sin embargo, existe un porcentaje de pacientes, tasado en torno a un 40%, con dolor torácico no cardíaco en los que no se objetiva ninguna alteración esofágica como posible etiología del dolor.
La hipersensibilidad o hiperalgesia visceral es un mecanismo por el que el paciente tiene una sensación visceral aumentada. Algunos estudios demuestran que la estimulación nerviosa eléctrica transcutánea reduce la sensación dolorosa provocada por la distensión de un balón en pacientes con dolor torácico, lo que apoya el papel de la hipersensibilidad como mecanismo patogénico del dolor torácico.
Además, la perfusión intraesofágica de ácido en el esófago (prueba de Bernstein) incrementa la percepción en la distensión con balón tanto en pacientes con dolor torácico como en controles; es decir, la acidificación sensibiliza a la distensión mecánica del esófago. También se ha demostrado una hiperalgesia con la distensión con balón intraesofágico o con la prueba de Bernstein en el 70% de pacientes con síndrome X. En ellos, el tratamiento con IBP consigue la remisión sintomática en más del 50% de los casos. Los resultados fueron mejores en pacientes con esófago sensible o irritable; es decir, con pH-metría negativa pero con un índice sintomático positivo (asociación entre los síntomas y los episodios de reflujo fisiológico).
La ultrasonografía endoscópica demuestra, en algunos casos, una hipertrofia de la musculatura esofágica que podría relacionarse con el dolor torácico y los trastornos de la motilidad esofágica. Un estudio encontró una correlación entre el dolor torácico y las contracciones mantenidas de la musculatura lisa esofágica25. Estas contracciones no parecen afectar al diámetro de la luz esofágica ni se asocian a cambios en la presión intraluminal.
Otra posible causa del dolor torácico podría ser una menor distensibilidad esofágica. En este sentido, un estudio demostró que la distensión esofágica con balón era capaz de producir dolor torácico en un mayor porcentaje de pacientes con dolor torácico que en voluntarios sanos26. Otros estudios han comunicado que los pacientes con dolor torácico sin ERGE tienen un esófago menos distensible que los voluntarios sanos27,28.
Además, hay pacientes cuyo dolor torácico puede tener varias etiologías. Se ha comprobado que pacientes con síndrome X tienen respuesta anormal a la distensión de un balón intraesofágico o a la perfusión de ácido29. La distensión con balón carece de interés en la práctica clínica y debe reservarse para estudios controlados.
Estos hallazgos proporcionan nuevas evidencias y demuestran que, en el dolor torácico no cardíaco, hay una hiperalgesia visceral generalizada con una sensibilidad aumentada a estímulos esofágicos y cardíacos. Asimismo, los pacientes con dolor torácico tienen una mayor prevalencia de ansiedad, depresión y somatizaciones, de forma similar a los pacientes con síndrome de intestino irritable y otras alteraciones funcionales del tubo digestivo caracterizadas por hiperalgesia visceral.
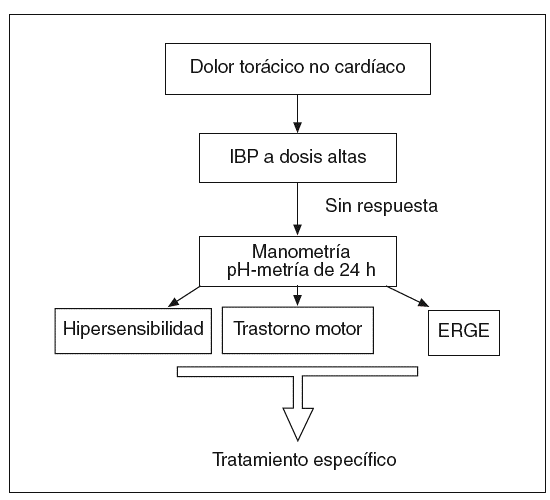
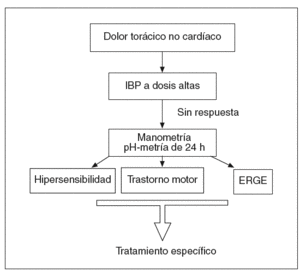
En un importante trabajo, se estudió de forma completa (manometría esofágica, pH-metría de 2 canales, prueba de provocación con edrofonio y perfusión ácida del esófago y Holter de electrocardiografía) a 63 pacientes con coronariografía normal y dolor torácico, y se llegó a la conclusión de que realizar todas estas exploraciones de forma sistemática no aporta ventajas en el proceso diagnóstico basado en la clínica y las circunstancias de cada paciente30. Teniendo en cuenta estas circunstancias, en la figura 3 se expone un algoritmo para el diagnóstico y el tratamiento de estos pacientes.
Fig. 3. Algoritmo para el diagnóstico y tratamiento del dolor torácico recurrente de origen no cardíaco. ERGE: enfermedad por reflujo gastroesofágico; IBP: inhibidores de la bomba de protones.
TRATAMIENTO
Dolor torácico relacionado con la enfermedad por reflujo gastroesofágico
Obviamente, el tratamiento del dolor torácico relacionado con el ácido debe basarse en la administración de antisecretores. Entre ellos, la opción terapéutica más útil es la administración de IBP a altas dosis, ya que ha quedado bien demostrado que el tratamiento con IBP reduce los síntomas en pacientes con dolor torácico de origen no cardíaco y podría ser útil en el diagnóstico del de la ERGE31.
Igualmente, en los pacientes en los que se ha demostrado una pH-metría positiva, cuantitativa o cualitativamente (asociación reflujo ácido y dolor), los IBP consiguen disminuir tanto la intensidad como la frecuencia de los episodios de dolor. Aunque no existen suficientes estudios, en los pacientes en los que se ha demostrado una relación con el ácido inicialmente debemos administrar una dosis elevada durante un tiempo suficiente (2-3 meses) e incluso aumentar la dosis hasta alcanzar una respuesta.
Si bien el tratamiento médico es el que se emplea con más frecuencia en el diagnóstico y, sobre todo, en el tratamiento de estos pacientes, algunos estudios avalan la utilidad del tratamiento quirúrgico. Un trabajo relativamente reciente incluyó a 487 pacientes intervenidos por reflujo gastroesofágico, de los que 165 (34%) tenían dolor torácico no coronario. En los pacientes con un índice sintomático alto (coincidencia de dolor y demostración de reflujo en la gráfica de pH, superior al 40%), los resultados fueron excelentes (un 96% de curaciones). Ahora bien, en aquellos en los que esta relación no se demostró o fue pobre, los resultados fueron peores, con una remisión del dolor torácico en el 70% de los casos15.
El principal mecanismo en estos pacientes podría ser la inhibición del ácido, si bien se ha demostrado que los antisecretores podrían disminuir la sensibilidad esofágica32.
Tratamiento del dolor asociado a las alteraciones motoras
El tratamiento farmacológico del dolor torácico en pacientes con acalasia se fundamenta en aprovechar la capacidad miorrelajante en el músculo liso y de disminuir la presión del esfínter esofágico inferior que presentan diversos fármacos. Entre ellos, cabe destacar los nitratos de acción prolongada, como el dinitrato de isosorbida, que se administra en dosis de 5 mg, por vía oral o sublingual, antes de las comidas o cuando aparece dolor torácico, o en dosis de 20 mg por vía oral cada 12 h en su forma retardada. Otro grupo de interés está formado por los antagonistas del calcio, como el nifedipino, que se utiliza en dosis de 10 mg, por vía oral o sublingual, antes de las comidas o cuando aparece dolor torácico. Varios estudios han sugerido que estos fármacos alivian la sintomatología en pacientes con acalasia. En cualquier caso, su utilidad real en la práctica clínica es escasa. En primer lugar, su eficacia es limitada e impredecible,s, especialmente cefalea, rubor facial y edemas. Otros fármacos, como los nitratos de acción corta, los anticolinérgicos y los betaagonistas, han sido menos evaluados, y no existe información suficiente que permita recomendar su uso.
El tratamiento endoscópico mediante dilatación forzada del cardias consigue una buena respuesta en un elevado porcentaje de pacientes con acalasia en relación con la mejoría de la disfagia, pero su efecto sobre el dolor torácico es mucho menor. La respuesta clínica al tratamiento dilatador en otras entidades, como el espasmo esofágico difuso, se ha investigado muy escasamente, si bien parece que, al igual que en la acalasia, la mejoría del dolor tras el tratamiento es mínima33,34.
En relación con el espasmo difuso esofágico, dado que el reflujo gastroesofágico puede ser causa de este tipo de trastorno motor, incluso en pacientes con una pH-metría negativa, es adecuado ensayar un tratamiento con IBP a dosis altas (p. ej., 20 mg/12 h de omeprazol o dosis equivalente de otros IBP). El tratamiento farmacológico mediante miorrelajantes (nitratos y bloqueadores de los canales del calcio, a las dosis que se han comentado para la acalasia) ofrece resultados variables e impredecibles. En general, deben ensayarse, porque son eficaces en algunos pacientes. La dilatación forzada del cardias, en general, no es eficaz; no obstante, puede intentarse en pacientes con hipertonía y/o función anormal del esfínter esofágico inferior.
En algunos pacientes se ha demostrado la presencia de contracciones musculares esofágicas mantenidas antes del dolor torácico mediante ultrasonografía endoscópica. Esta interesante aportación, que necesita confirmación, podría sugerir que el músculo liso es la causa del dolor y una posible vía de tratamiento; es decir, considera que la contracción muscular de las fibras longitudinales es la causante directa o indirecta del dolor torácico35.
Tratamiento de la hipersensibilidad o hiperalgesia visceral esofágica
El tratamiento de la hipersensibilidad visceral en pacientes con dolor torácico no cardíaco puede realizarse de modo similar al de otros trastornos funcionales del aparato digestivo, como el síndrome del intestino irritable o la dispepsia funcional. En ellos, parece que los fármacos más útiles son los antidepresivos tricíclicos, empleados a dosis más bajas que en el síndrome depresivo. A estas dosis, son útiles por sus propiedades analgésicas viscerales y se ha demostrado su eficacia en más de la mitad de los pacientes con dolor torácico no cardíaco que no habían respondido a los IBP36-39. Los antidepresivos tricíclicos más usados son, fundamentalmente, la amitriptilina, a dosis de 10-25 mg por la noche, y también la nortriptilina, 25 mg al día, o la imipramina, a dosis entre 25 y 50 mg al día. Estos fármacos han demostrado ser superiores al placebo en el alivio sintomático del dolor torácico, cualquiera que fuera la causa etiológica, lo que sugiere que las alteraciones psicológicas pueden incrementar la hipersensibilidad visceral. También se ha utilizado la trazodona a dosis de 25-100 mg administrada preferentemente por la noche, ya que tiene efectos sedantes y podría estar indicada preferentemente en pacientes con dolor torácico y trastornos del sueño.
Más recientemente se ha demostrado que los inhibidores de la recaptación de serotonina, en concreto la sertralina, son superiores al placebo en pacientes con dolor torácico recurrente de origen no cardíaco40.