Casos Clínicos en Gastroenterología y Hepatología
Más datosPresentamos el caso de una mujer de 51 años, fumadora, con antecedente de dislipemia y diabetes mellitus tipo 2 diagnosticada hace 3 meses, con valores de glucemia entre 109-172mg/dl y hemoglobina glucosilada del 8,1%, en tratamiento con fenofibrato 145mg/diario y semaglutida 1mg/semanal desde entonces. Ingresa por dolor en epigastrio irradiado en cinturón, asociado a distensión abdominal progresiva, aerofagia y halitosis de 3 semanas de evolución. Además, pérdida de peso no cuantificada que relaciona con la toma del antidiabético.
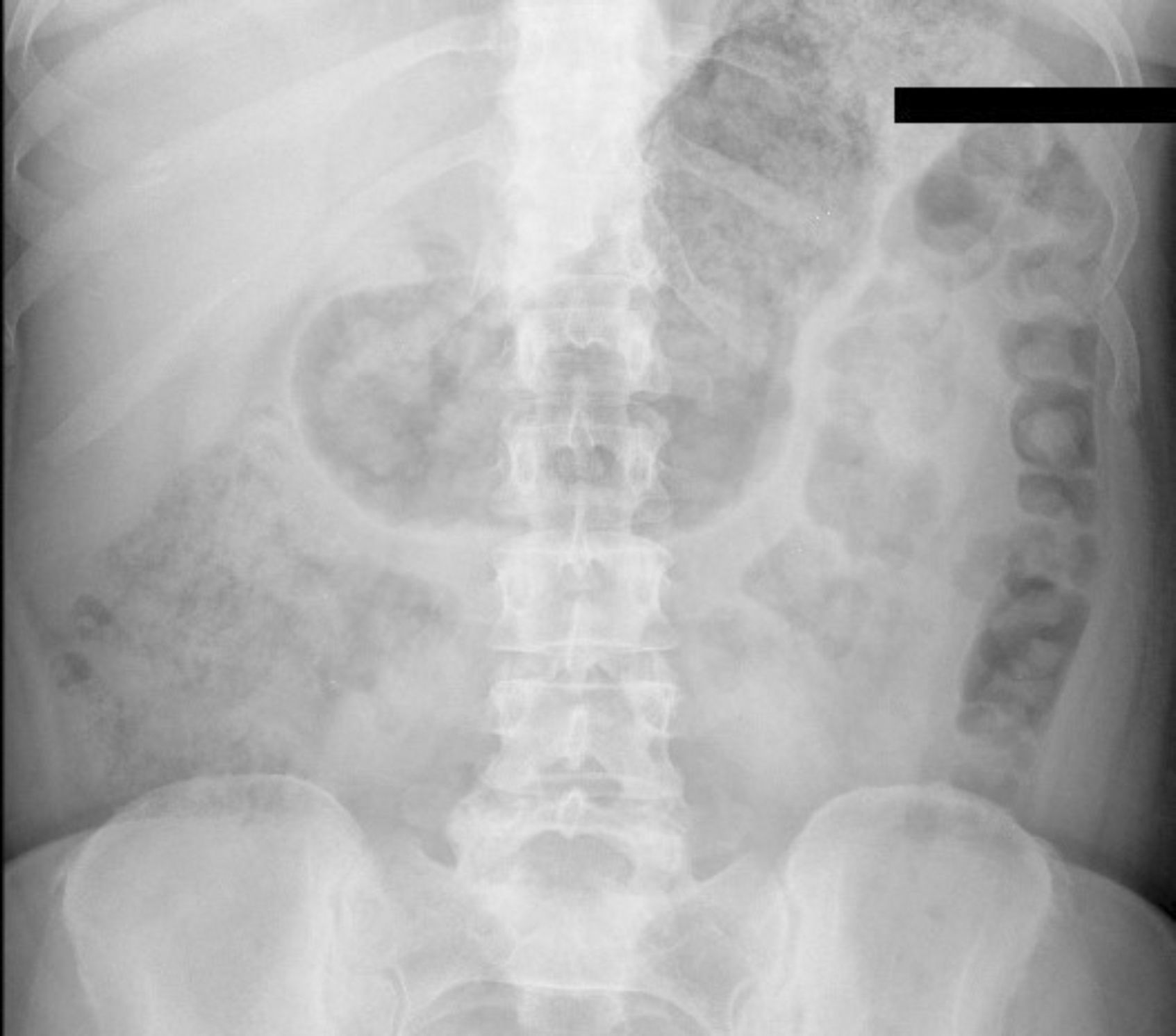
En el servicio de urgencias se realiza analítica sanguínea sin alteraciones. En la Rx de abdomen urgente se objetiva dilatación gástrica sin signos de neumoperitoneo ni oclusión intestinal (fig. 1). Se coloca sonda nasogástrica (SNG) con evacuación de 1.300ml de contenido, con franca mejoría clínica.
Se le retiró su medicación habitual, y se inició tratamiento con domperidona, persistiendo un elevado débito por la sonda durante los primeros días. La paciente mejoró progresivamente, por lo que le fue retirada la SNG con adecuada tolerancia oral.
Se realizó una TC abdominal que no mostró hallazgos patológicos. En la gastroscopia, el píloro era permeable, y se identificó únicamente una pequeña úlcera en antro gástrico, probablemente secundaria a decúbito de SNG, con resultado anatomopatológico negativo para malignidad.
Ante la posible relación del inicio de semaglutida con la clínica descrita y dilatación gástrica, se consultó con el servicio de endocrinología, decidiéndose suspender de forma definitiva dicho fármaco, y sustituyéndolo por metformina 850mg/cada 12h, encontrándose la paciente asintomática en revisiones posteriores.
La semaglutida es un análogo humano del péptido similar al glucagón tipo 1 (GLP-1), indicado en el tratamiento de adultos con diabetes mellitus tipo 2 no controlado adecuadamente con otros antidiabéticos orales, como complemento de la dieta y el ejercicio1.
Los análogos de GLP-1 estimulan la secreción de insulina y reducen la secreción de glucagón cuando la glucemia es elevada. Tal y como señala la Agencia Española del Medicamento y Productos Sanitarios (AEMPS), este mecanismo implica cierto retraso en el vaciamiento gástrico en la fase posprandial temprana, y a su vez, una sensación de saciedad, con la consiguiente reducción de la ingesta calórica2.
Como consecuencia, los efectos adversos gastrointestinales, principalmente náuseas y vómitos, son los más frecuentes, aumentando tras el incremento de dosis y, sobre todo, durante los primeros meses del tratamiento, lo que ocasiona que un elevado número de pacientes interrumpan su uso de forma precoz3,4. En casos más avanzados, como el que describimos, dicho retraso en el vaciamiento gástrico pudo desencadenar una retención paulatina de los alimentos ingeridos con una dilatación gástrica secundaria y progresiva. En nuestro conocimiento, hasta la fecha, no se han publicado casos similares.
No obstante, antes de establecer esta posible relación causal, es importante descartar otras causas potenciales de gastroparesia y consecuente dilatación gástrica: consumo de fármacos con efecto sobre la motilidad gastrointestinal (opioides, anticolinérgicos…), diabetes mellitus (más frecuentemente en tipo I), iatrogénica (médica o posquirúrgica), enfermedades neurológicas, infecciosas o causas obstructivas (neoplasias…), entre otras5. En el caso descrito, la ausencia de otra clínica, junto con una clara secuencia temporal, así como la desaparición del cuadro tras la retirada del antidiabético oral, hacen pensar en una relación causa-efecto.
En conclusión, identificar el papel potencial de los análogos de GLP-1 en la sintomatología dispéptica relacionada con la gastroparesia, y conocer que podría ser incluso responsable de una eventual dilatación gástrica, es clave para considerar el empleo de antidiabéticos con diferentes mecanismos de acción, cuando se presenta este escenario clínico