Sr. Director: Hemos leído con interés el artículo de Rivero Fernández M et al1, publicado en su Revista sobre «Dolor originado en la pared abdominal: una alternativa diagnóstica olvidada». La excelente revisión de los autores incluye una pequeña referencia al hematoma de pared abdominal, en el que se afirma que «...suelen ser... asintomáticos...». Recientemente, hemos tenido la ocasión de atender en nuestro servicio a un paciente con hematoma espontáneo de pared abdominal que cursó con dolor abdominal agudo y shock, ambas manifestaciones presentes en la mayoría de las publicaciones revisadas2-4. Creemos conveniente recordar las características de este raro proceso para que sea tenido en cuenta en el diagnóstico diferencial de los pacientes con dolor abdominal, evitándoles exploraciones y riesgos innecesarios.
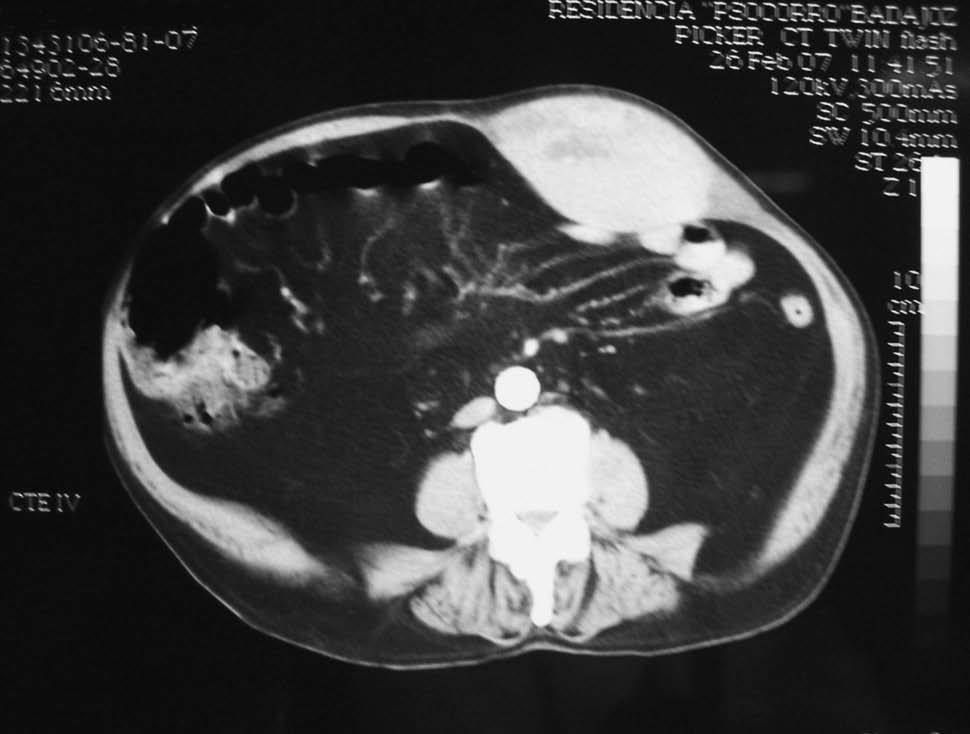
Fig. 1. Tomografía computarizada abdomen que muestra un hematoma en el músculo recto anterior izquiedo de 10 35 cm.
Varón de 80 años de edad, diagnosticado de hipertensión arterial y ex fumador desde hacia 30 años. Fue intervenido de isquemia intestinal. Tenía antecedentes de accidente cerebrovascular agudo isquémico y poliposis colónica. Seguía tratamiento habitual con valsartán, hidroclorotiazida, sertralina, ácido acetilsalicílico, omeprazol y dutasteride.
Ingresó por haberse incrementado su disnea habitual junto con la aparición de dolor y un aumento de volumen de la pantorrilla izquierda. La exploración física reveló la presencia de taquipnea, taquicardia y signos de trombosis venosa profunda en el miembro inferior izquierdo. En las exploraciones complementarias se apreció un trombo en la vena poplítea izquierda en la eco-Doppler de los miembros inferiores, y un trombo de 6 cm en la pulmonar derecha en la tomografía computarizada (TC) helicoidal de tórax. El resto de las pruebas complementarias fueron irrelevantes. Con el diagnóstico de enfermedad tromboembólica venosa el paciente fue anticoagulado. A los 8 días del ingreso, en tratamiento con 60 mg s.c. de enoxaparina sódica cada 12 h, el paciente presentó un dolor agudo y de gran intensidad en la parte izquierda del abdomen, junto con taquicardia, sudación y disminución de sus cifras tensionales habituales. En las exploraciones complementarias presentó una disminución del hematocrito del 7,5% y una elevación de sus valores séricos previos de urea y creatinina (de 64 a 116 mg/dl y de 1,8 a 3,2 mg/dl, respectivamente). La TC abdominal reveló la presencia de un hematoma en el recto anterior izquierdo de 10 3 5 cm desde el mesogastrio hasta la pelvis (fig. 1). Se iniciaron medidas para el control del shock y el paciente fue valorado para cirugía, optándose por la adopción de medidas conservadoras con administración de analgésicos, reposo, hielo local y compresión abdominal. Pese al tratamiento, en el que se incluyó politransfusión y fármacos vasoactivos, la situación de paciente continuó deteriorándose, por lo que fue intervenido: se drenó el hematoma y se obtuvieron unos 2.500 ml de sangre. En las horas posteriores, el paciente continuó con hipotensión refractaria y fracaso renal oligúrico, y falleció a las 48 h de haber iniciado el cuadro.
El hematoma espontáneo de pared abdominal (HEPA) se define por la existencia anormal de sangre en las estructuras que conforma la pared del abdomen, sin que haya antecedente de laceración traumática sobre ésta, incluidas las incisiones quirúrgicas2-4. Es una entidad clínica poco frecuente, aunque no excepcional, y se ha calculado una tasa de incidencia de uno por cada 10.000 urgencias hospitalarias2. El HEPA también aparece recogido en la literatura médica como hematoma de la vaina de los músculos rectos anteriores del abdomen, ya que es su localización más frecuente. El proceso está originado por la rotura de una o varias arterias epigástricas (más frecuentemente la inferior) que irrigan estos músculos. La fisiopatología del proceso se explica teniendo en cuenta que una de las principales características de estas arterias es su capacidad para adaptarse a los notables cambios de longitud que sufren los músculos rectos anteriores del abdomen durante el ejercicio, la gestación y todas las circunstancias que se acompañan de maniobra de Valsalva, como la tos, la defecación, la micción, etc.2-4. La pérdida de elasticidad de las arterias epigástricas debido a la arteriosclerosis explica por qué la HEPA es más frecuente en los ancianos. En este mismo sentido, el hecho de que las mujeres presenten 3 veces más riesgo de HEPA que los varones se atribuye a la existencia de lesiones arteriales residuales secundarias por haber estado sometidas a estiramientos durante el embarazo2. Cuando en las personas con esta predisposición concurren otros factores, como alteraciones en la coagulación, discrasias sanguíneas, terapia anticoagulante o antiagregante, etc., se puede provocar un HEPA espontáneamente por unas circunstancias tan inofensivas en principio como un acceso de tos, vómitos, dificultad para micción, etc. Además, se han comunicado casos de HEPA por perforación accidental de la arteria epigástrica con la aguja de la jeringuilla con que se administraba por vía subcutánea heparina de bajo peso mole cular2,5.
Desde el punto de vista clínico, la manifestación más frecuente de HEPA es el dolor abdominal de inicio brusco y de una intensidad tal que se puede confundir con un abdomen agudo y llevar al paciente a quirófano para realizar una laparotomía urgente. Otras manifestaciones frecuentes son la aparición de una masa abdominal dolorosa, palpable tras la contracción del músculo (signo de Fothergill), equimosis, descenso del hematocrito, signos de shock hipovolémico, etc.2-4.
El diagnóstico se confirma con la realización de una ecografía o una TC abdominal, esta última con una sensibilidad especialmente elevada2-4. La evolución de proceso suele ser favorable, salvo ciertas complicaciones como la infección del hematoma, el resangrado o la insuficiencia renal, entre otras2. La poca frecuencia del HEPA hace que no dispongamos de recomendaciones terapéuticas basadas en estudios aleatorizados. En general, se recomiendan medidas de soporte (hielo local, compresión abdominal, reposo, analgésicos y fluidoterapia, con transfusión sanguínea si es necesario) y la cirugía se reserva para las complicaciones, como el shock hipovolémico o la infección del hematoma. Recientemente, se han publicado algunos casos que evolucionaron de manera favorable tras la embolización arterial del vaso sangrante mediante radiología intervencionista, por lo que esta técnica se plantea como una alternativa potencial a la cirugía en pacientes que no respondan al tratamiento conservador2,5.
La presencia cada día mayor de pacientes con factores predisponentes para presentar un HEPA, como la edad avanzada, la terapia anticoagulante, los procesos respiratorios que cursan con tos, etc., nos lleva a incluir este proceso en el diagnóstico diferencial del paciente con dolor abdominal.