INTRODUCCIÓN
La banda gástrica es una de las técnicas terapéuticas para el tratamiento de la obesidad mórbida. Es una técnica relativamente segura, aunque se han descrito diversas complicaciones. Una de ellas es la migración de la banda, que es la que describimos en el siguiente caso clínico.
OBSERVACIÓN CLÍNICA
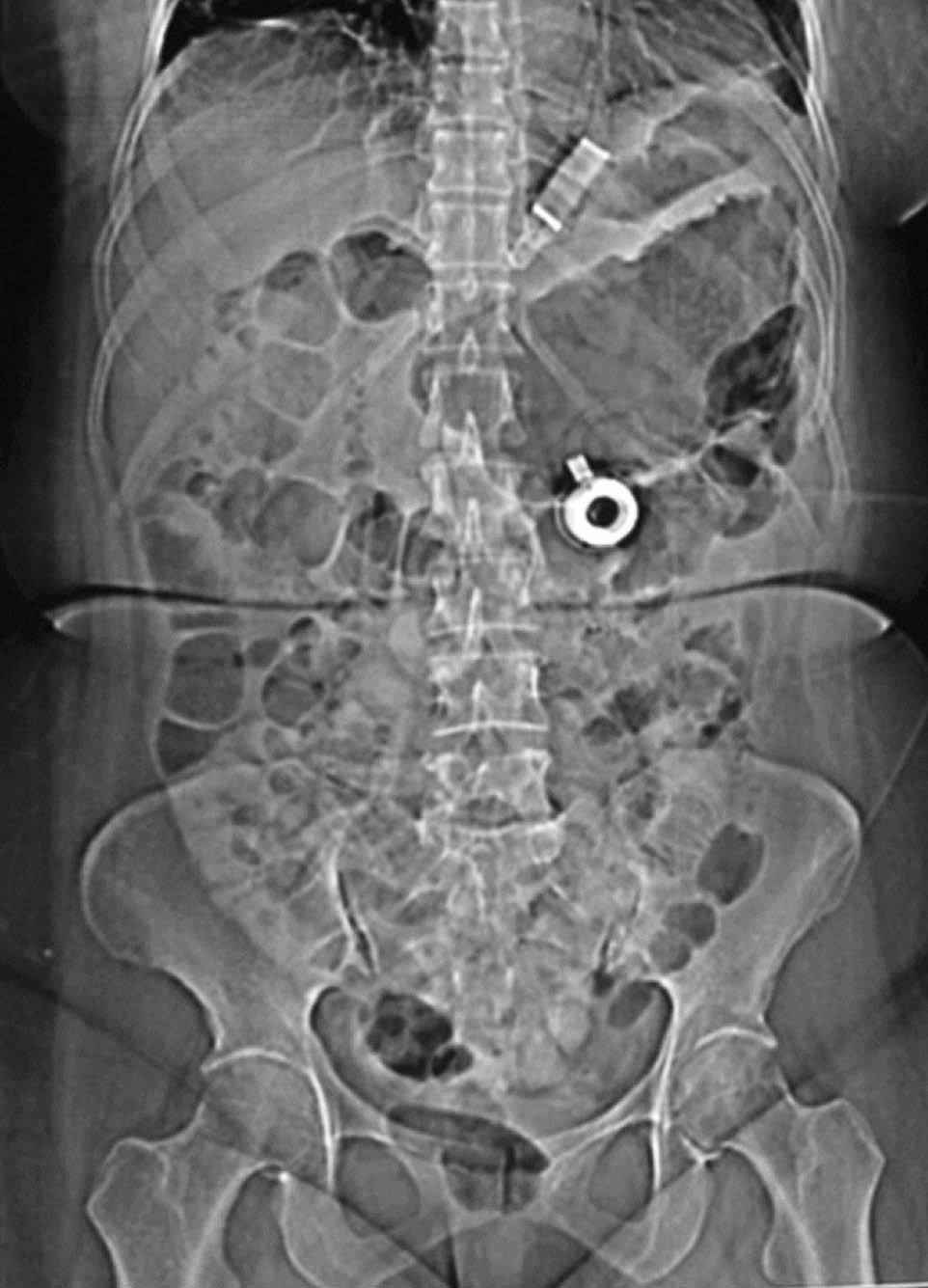
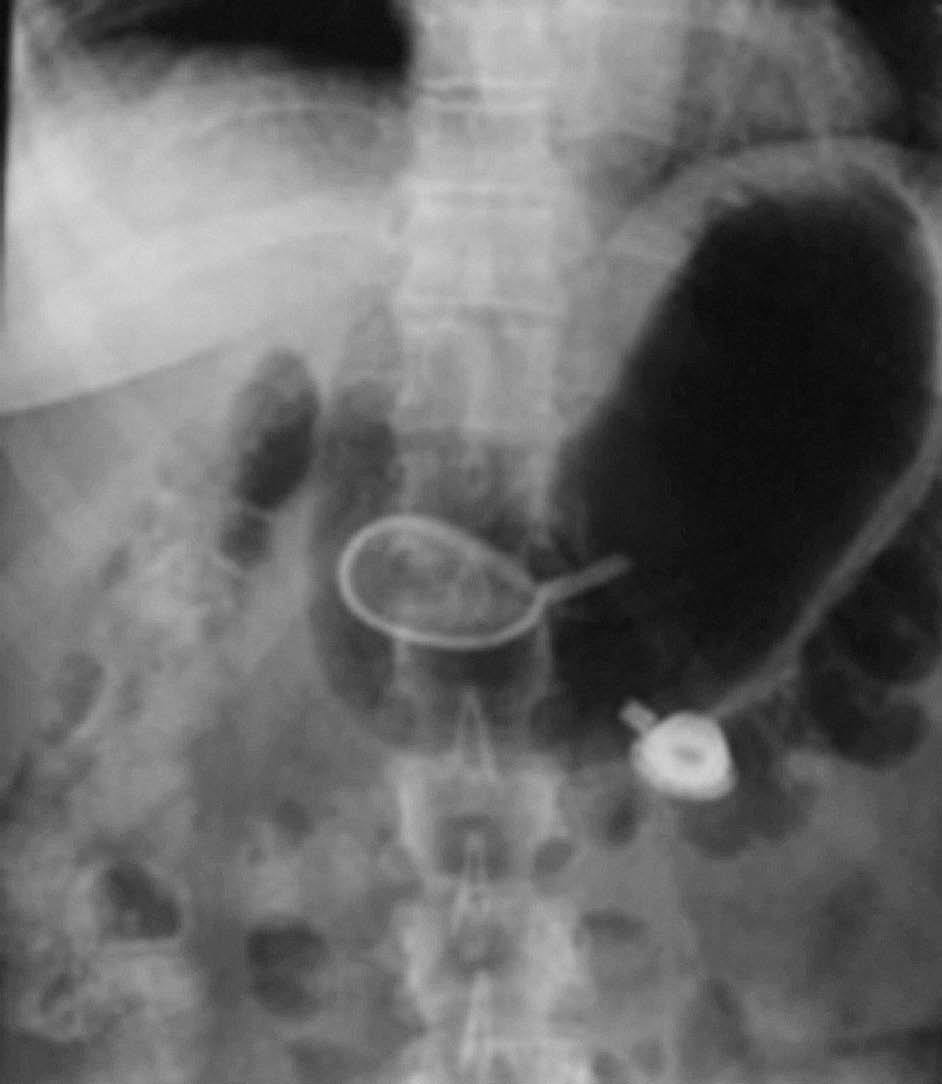
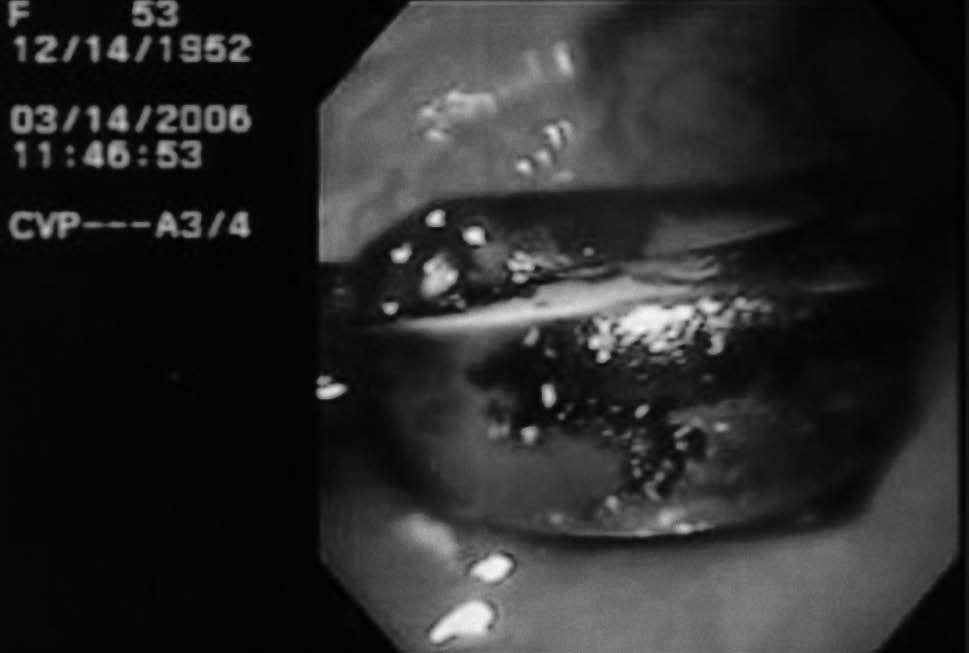
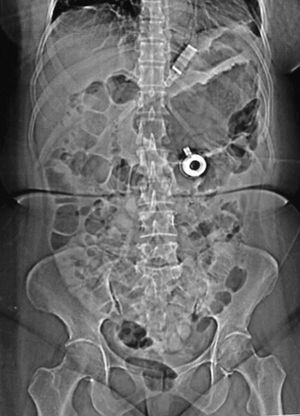
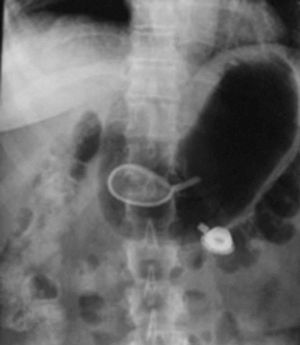
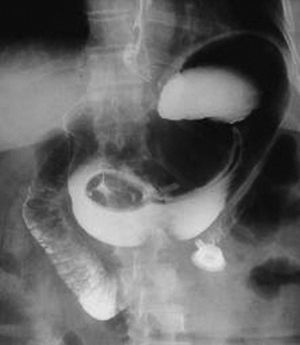
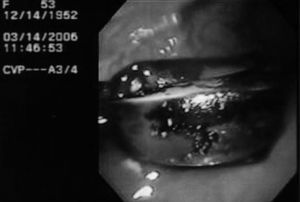
Mujer de 52 años de edad, a quien en diciembre de 2003 se le colocó una banda gástrica por vía laparoscópica. En el postoperatorio inmediato evolucionó con sepsis, tratada con antibióticos, pero no se retiró la banda (fig. 1). El cuadro infeccioso remitió pero persistió un dolor epigástrico intermitente. En marzo de 2006, el dolor abdominal recidivante desapareció y, coincidiendo con ello, la paciente empezó a recuperar el peso que había perdido tras la colocación de la banda. Los exámenes radiológicos baritados mostraron la presencia de una banda gástrica con migración intraluminal y móvil en la cavidad gástrica (fig. 2A y B), hallazgos corroborados por gastroscopia, que además reveló una erosión gástrica en la zona de implantación (figs. 3 y 4).
Fig. 1. Radiografía de abdomen simple que muestra una banda gástrica correctamente posicionada.
Figs. 2A y B. Examen baritado que muestra la banda gástrica que ha migrado al lumen gástrico (junto al tubo conector) y se moviliza libremente con los cambios de posición.m
Fig. 3. Vista gastroscópica que muestra una banda gástrica.
Fig. 4. Tubo conector.
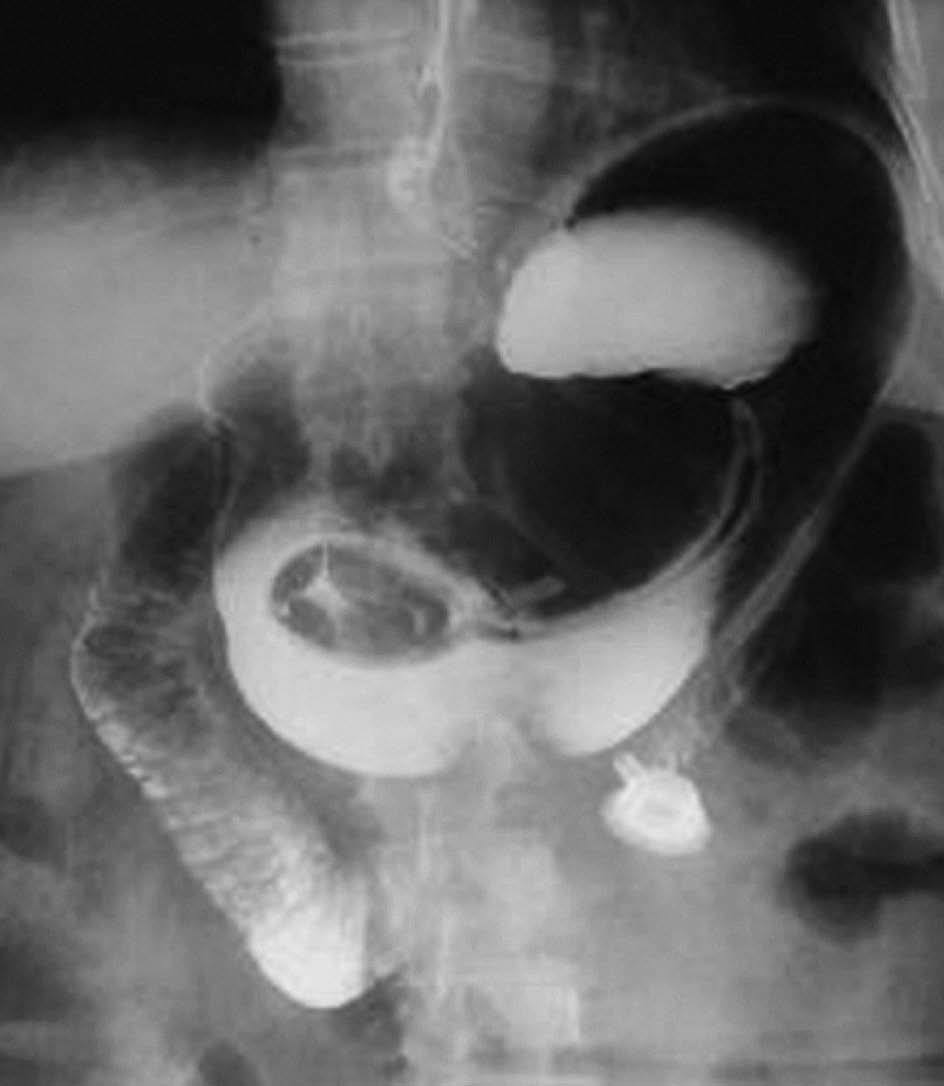
Figs. 5A-B. Banda gástrica extraída, que debió ser fragmentada para ser retirada.
La banda gástrica y el tubo conector fueron retirados por vía endoscópica tras la fragmentación, mediante una técnica endoscópica original, utilizando el litotriptor mecánico de Soehendra, lo que permitió reducir la banda a trozos y extraerla. (fig. 5A y B).
Actualmente, la paciente se encuentra asintomática, con buena evolución poscirugía.
DISCUSIÓN
La cirugía bariátrica se ha convertido hoy en día en el bastión del tratamiento del paciente obeso mórbido, evaluado en series de seguimiento como una técnica que reduciría la incidencia de diabetes mellitus e hipertensión. Los procedimientos ofrecidos son múltiples, como shunts intestinales, bypass gástrico, gastroplastia vertical, derivación biliopancreatica y banding gástrico.
El banding gástrico es una técnica mínimamente invasiva introducida en 1986, y realizada por vía laparoscópica desde 1992. Esta técnica se ha usado ampliamente en Europa y Australia, y desde 2001 en Estados Unidos tras su aprobación por la Food and Drug Administration (FDA)1,2.
Corresponde al implante de una banda gástrica de silicona que se ubica alrededor del fondo gástrico, a aproximadamente 2 cm de la unión esofagogástrica, formando un «neoestómago» o pouch. Este dispositivo se comunica a través de un conector tubular a un puerto de acceso que se ubica de forma extraperitoneal, bajo la vaina del recto abdominal o bajo la fascia torácica externa, la cual permite introducir una solución salina para ajustar el calibre del paso del contenido gástrico.
Hay múltiples tipos de complicaciones conocidas, que se dividen en tempranas y tardías. Las primeras se refieren a las producidas en el primer mes posquirúrgico, como edema del sitio del neopíloro, la perforación gástrica, la mala colocación de la banda, el deslizamiento tras la dilatación aguda del pouch y la ulceración gástrica precoz1,3. Las tardías son la dilatación del pouch, la herniación de la banda, la migración de la banda y la erosión de la pared gástrica.
Las erosiones gástricas son raras, con porcentajes que oscilan entre el 0,5 y el 1,6%4,5, si bien algunas publicaciones iniciales hablaban del 11% (2/18)6. Las que presentan además una migración por el tubo digestivo son aún más raras, con pocos casos publicados3,4,6-8. Los mecanismos de acción propuestos para esta complicación se reducen a tres: a) reacción a cuerpo extraño, la silicona; pese a ser un material inerte, se han descrito reacciones a cuerpo extraño ante este material, lo que genera una respuesta inflamatoria secundaria; b) daño directo a la pared gástrica por una mala técnica quirúrgica y/o isquemia secundaria a la banda sobredistendida, y c) presencia o asociación a una banda infectada o contaminada4,8.
Los síntomas y los signos descritos se refieren, en primer lugar, a una detención en la pérdida de peso; hay un paso sin resistencia de solución salina al intento de ajustar el calibre8, que puede llegar provocar sepsis y fallo multiorgánico. El signo patognomónico descrito9 es el dolor en el puerto subcutáneo, producido por el pH ácido del contenido gástrico que sigue la vía por el tubo conector. Puede aparecer desde los 6 meses hasta los 3 años. Desde el punto de vista radiológico, este diagnóstico debe ser evidente, al realizar un esofagograma e identificar el contorno de una sección de la banda por el medio de contraste1,2,6,9,10. La gastroscopia confirmará el diagnóstico.
El tratamiento indudablemente es la retirada de la banda, ya sea por vía endoscópica, laparoscópica o abierta. En pacientes oligosintomáticos, con una erosión mayor del 50%, es posible su retirada endoscópica; últimamente se han descrito algunos casos de retirada de la banda intragástrica migrada por vía endoscópica11-13. No está clara la utilidad o la seguridad de colocar una nueva banda tras este episodio13,14.