La colonoscopia es el patrón oro para el diagnóstico de lesiones epiteliales colorrectales y su eficiencia está íntimamente relacionada con la calidad de la exploración. Lograr una adecuada limpieza colónica es un factor fundamental para alcanzar los estándares de calidad recomendados. Actualmente, hasta el 30% de los pacientes a los que se realiza una colonoscopia ambulatoria presentan una calidad deficiente. Por ello, en los últimos años numerosos estudios han diseñado estrategias para optimizar la limpieza colónica mejorando la adherencia y la tolerancia de la solución de limpieza colónica o la eficacia de esta. La identificación de factores predictores de una limpieza colónica inadecuada ha propiciado el desarrollo de estrategias de preparación individualizadas con resultados prometedores. En este artículo se revisan los estudios que evaluaron los factores asociados a una limpieza colónica deficiente, así como las estrategias diseñadas para optimizar la limpieza colónica en pacientes con elevada probabilidad de una limpieza colónica inadecuada.
Colonoscopy is the gold standard procedure for detecting neoplastic lesions of the colon and its efficiency is closely linked to the quality of the procedure. Adequate bowel preparation is a crucial factor in achieving the recommended quality indicators, but poor preparation has been reported in up to 30% of outpatients referred for colonoscopy. Consequently, over recent years, a number of studies have developed strategies to optimise bowel cleansing by improving adherence and tolerance to and the efficacy of the bowel preparation. Moreover, the identification of risk factors for inadequate bowel cleansing has led to tailored bowel preparation strategies being designed, with promising results. We aimed to review studies that assessed risk factors for inadequate bowel preparation and strategies to optimise bowel cleansing in patients at high risk of having poor preparation.
La colonoscopia es el patrón oro para el diagnóstico de lesiones epiteliales colorrectales, y en programas de cribado de cáncer colorrectal ha demostrado reducir la incidencia y la mortalidad1. La eficiencia de la colonoscopia depende de múltiples indicadores, como la tasa de intubación cecal y la tasa de detección de adenomas (TDA), los cuales dependen directamente del grado de limpieza colónica. Una limpieza colónica deficiente incide negativamente en estos indicadores y se asocia con dificultades técnicas, con un mayor riesgo de complicaciones, con un incremento de costes y con el acortamiento de los intervalos de vigilancia endoscópica2,3.
Pese a su importancia, el porcentaje de colonoscopias con limpieza colónica deficiente en unidades de endoscopia publicado alcanza hasta el 30%4. Este hecho ha motivado la investigación de los factores de riesgo de limpieza colónica inadecuada y el diseño de estrategias para mejorar la limpieza colónica, como: 1)fomentar un mejor cumplimiento por parte del paciente de las instrucciones para la preparación; 2)modificar las recomendaciones dietéticas en los días previos a la colonoscopia; 3)modificar el tipo o la forma de prescripción de la solución evacuante, y 4)desarrollar dispositivos de rescate5–7.
En esta revisión se analizan las recomendaciones actuales sobre la preparación colónica, los factores asociados con una limpieza colónica deficiente y las intervenciones para mejorar la calidad de la limpieza en grupos de riesgo de presentar una limpieza inadecuada.
Evaluación de la limpieza colónicaLa limpieza colónica debe ser evaluada tras realizar el máximo esfuerzo por lavar y aspirar todos los restos fecales existentes. Se considerará una limpieza colónica adecuada si permite la visualización de lesiones colorrectales mayores a 5mm, consideradas como clínicamente significativas, por lo que si la indicación de la colonoscopia ha sido cribado de cáncer colorrectal o vigilancia pospolipectomía y la calidad de la limpieza colónica no permite la visualización de estas lesiones, se deberá repetir el procedimiento en un periodo inferior o igual a un año2.
Tres escalas para evaluar la limpieza han sido ampliamente estudiadas y han demostrado una suficiente validez y confiabilidad: las escalas de limpieza de Boston (BBPS), de Ottawa y de Aronchick8. En una revisión sistemática se concluye que la BBPS es la que aporta mayor concordancia intra e interobservador y la que presenta mejor correlación con la TDA9, por lo que se recomienda su uso en la práctica clínica8. Esta escala dispone de un programa de entrenamiento online (www.cori.org/bbps)9. Basándonos en la aplicación de estas escalas, los pacientes que presenten colonoscopias con calidad de limpieza intermedia o alta deben seguir los intervalos de vigilancia endoscópica establecidos en las guías de práctica clínica, mientras que una calidad de limpieza colónica baja conlleva la repetición del procedimiento de forma precoz10. Según la BBPS, una puntuación global ≥6, con una puntuación por segmentos colónicos ≥2, garantiza una adecuada calidad de limpieza colónica y permite seguir los intervalos de vigilancia endoscópica recomendados11. Las sociedades recomiendan que el porcentaje de colonoscopias con limpieza colónica inadecuada realizadas en una unidad de endoscopia no debe exceder el 10-15% al año8, recomendando una auditoría en caso de superar estas cifras12. Sin embargo, se ha reportado entre el 9 y el 30% de colonoscopias con limpieza inadecuada4.
Preparación previa a la colonoscopiaLa preparación para la colonoscopia se debe realizar por vía anterógrada mediante la ingesta de una solución de limpieza colónica, a la que se le puede añadir algún adyuvante, y la realización de una dieta específica12–14.
Aspectos dietéticosLa European Society of Gastrointestinal Endoscopy (ESGE) y la American Society of Gastrointestinal Endoscopy (ASGE) recomiendan una dieta pobre en residuos el día previo a la colonoscopia, mientras que la U.S. Multi-Society Task Force on Colorectal Cancer otorga el mismo nivel de evidencia a esta dieta y a una dieta líquida12–14. La dieta líquida hace referencia a productos líquidos que no producen una alta carga osmolar en la luz intestinal, con hidratos de carbono, poca proteína y sal. Por su parte, la dieta baja en residuos contempla alimentos pobres en fibra y cualquier alimento que produzca aumento del volumen del bolo fecal. Un metaanálisis reciente demostró que los pacientes que recibieron una dieta pobre en fibra presentaron mejor tolerancia y predisposición a repetir esta dieta, sin diferencias en la calidad de la limpieza colónica o en los efectos adversos5. Así, se sugiere que la dieta pobre en residuos debe ser la de elección.
Aunque se recomienda una dieta pobre en residuos entre 1 y 3días antes de la colonoscopia según las características de cada paciente, lo más frecuente en población no seleccionada es que las modificaciones dietéticas se realicen el día previo a la exploración. De hecho, un estudio prospectivo reciente ha demostrado que únicamente la ingesta dietética realizada el día antes de la colonoscopia, y no en los 2 o 3días previos, se correlacionó con la calidad de la limpieza colónica15.
Tipo de soluciones de limpieza colónicaLas soluciones de limpieza colónica se pueden clasificar según el mecanismo de acción en agentes osmóticos o en agentes estimulantes. Los agentes osmóticos actúan arrastrando agua en el colon como el politilenglicol (PEG) o produciendo un incremento de agua intraluminal por arrastre de la misma desde el espacio intravascular, como las sales hiperosmolares: fosfato sódico, citrato/óxido de magnesio. Por su parte, los agentes estimulantes, como el picosulfato sódico y el bisacodilo, producen contracción de la pared colónica y favorecen la evacuación de su contenido16.
Las soluciones más utilizadas tradicionalmente se fundamentaban en PEG de alto volumen (3-4l), pero del 5 al 15% de los pacientes no completan esta preparación debido al alto volumen y/o al sabor desagradable. Por ello, se han desarrollado preparaciones de bajo volumen basadas en la combinación de PEG (2 o 1l) con un adyuvante como el ácido ascórbico (PEG+Asc)14,17 o preparaciones basadas en la combinación de picosulfato sódico y citrato/óxido de magnesio. Varios metaanálisis realizados en población no seleccionada han constatado que no existen diferencias en la calidad de la limpieza colónica entre las preparaciones basadas en PEG de alto volumen y las preparaciones de bajo volumen7,18. Sin embargo, el uso de preparaciones de bajo volumen se ha asociado a una mejor aceptación, mejor cumplimiento, mejor tolerancia y menor tasa de efectos adversos18,19. Resultados similares han sido publicados recientemente en dos ensayos clínicos aleatorizados para preparaciones basadas en 1l PEG+Asc, donde la calidad de la limpieza colónica con esta solución ha mostrado ser no inferior o incluso superior a otras preparaciones de bajo volumen (PEG+Asc o picosulfato sódico con citrato de magnesio). Además el perfil de seguridad de 1l de PEG+Asc es favorable, pese a que la tasa de náuseas/vómitos observada es algo superior20,21.
Forma de administración de soluciones de limpieza colónicaFraccionamiento de la dosisLa administración fraccionada de la solución de limpieza colónica, administrando parte de la preparación el mismo día de la colonoscopia, es el método más aceptado para las colonoscopias realizadas en el turno de mañana. Esta forma de administración no debe ser un impedimento para la administración de sedación, puesto que no se han objetivado diferencias significativas en el volumen gástrico residual en pacientes que toman la preparación de forma fraccionada frente a los que la reciben el día previo al procedimiento, además de que se consiguen mantener las 2h de ayuno recomendadas por la Asociación Americana de Anestesiología22,23. Se ha demostrado una mayor eficacia utilizando esta estrategia, comparada con la administración de todo el preparado el día previo a la exploración24. El beneficio de esta posología se atribuye al menor lapso de tiempo entre la finalización de la toma de la preparación y el inicio de la colonoscopia, habiéndose demostrado que el máximo beneficio se obtiene entre las 3 y las 5h tras la última toma de la solución24. Este régimen, además de mejorar la adherencia del paciente, se asocia con una mayor detección de lesiones neoplásicas colorrectales25. En colonoscopias en turno de tarde tradicionalmente se ha recomendado administrar la preparación el mismo día del procedimiento13. Sin embargo, dos metaanálisis recientes, que incluyeron pacientes en los que se realizó la colonoscopia en turno de mañana o tarde, objetivaron que no existen diferencias en la calidad de la limpieza colónica ni en la tasa de detección de lesiones entre los pacientes que realizaron la preparación el mismo día del procedimiento o en dosis fraccionada26,27. Por tanto, la elección del tipo de dosificación en estos casos debería realizarse en base a las preferencias del paciente.
En los pacientes que son incapaces de ingerir la preparación se puede hacer uso de una sonda nasogástrica14.
Factores de riesgo de una limpieza colónica deficienteVarios estudios han evaluado los factores predictivos de una preparación colónica deficiente. Sin embargo, en la mayoría de ellos no ha sido este el objetivo principal y sus resultados se han visto mermados por el escaso tamaño muestral, la inclusión de un número limitado de variables y la falta de una escala de limpieza validada28–32.
Los factores asociados a una limpieza colónica deficiente se pueden clasificar como dependientes del paciente o relacionados con la preparación. Dentro de los dependientes del paciente destacan factores epidemiológicos y socioeconómicos: edad avanzada (>60años)31, sexo masculino31, bajo nivel educativo32, la soltería y la motivación (pacientes con polipectomía endoscópica previa o antecedentes familiares de cáncer colorrectal)31. Además, hasta el 20% de pacientes con deficiente limpieza colónica no cumplen las instrucciones31. Igualmente, son de relevancia los factores asociados con la inhibición de la motilidad colónica, como el estreñimiento crónico33–35, la cirugía abdominal o pélvica34 —especialmente pacientes con colectomía izquierda36—, el uso de antagonistas del calcio34, de antidepresivos tricíclicos33,34 y/o de opiáceos33, la comorbilidad31,33,34, un elevado índice de masa corporal28 y la hospitalización31,33.
Entre los factores asociados con la preparación destacan: la indicación inadecuada, un intervalo de tiempo entre la finalización de la preparación y el inicio de la colonoscopia superior a 5h32,37 y el antecedente de preparación colónica deficiente, que es considerado como el factor predictor de mayor relevancia14.
Un metaanálisis reciente demostró que las características sociodemográficas (sexo y edad) son predictores de limpieza colónica con un efecto marginal, mientras que comorbilidades como la diabetes, el ictus o la demencia y tratamientos como opiáceos y antidepresivos tricíclicos son predictores más potentes38. Tres estudios recientes han constatado que la acumulación de varios factores incrementa la probabilidad de limpieza deficiente28,33,34. Hassan et al.28, en un estudio prospectivo y multicéntrico, evaluaron 2.811 colonoscopias consecutivas, donde el 33% de los pacientes presentaron una limpieza colónica deficiente. Los factores predictores independientes de limpieza colónica fueron: el sexo masculino, un elevado índice de masa corporal, la edad avanzada, la cirugía colorrectal previa, la cirrosis hepática, la enfermedad de Parkinson, la diabetes mellitus y un resultado negativo en el test de sangre oculta en heces. Sin embargo, el modelo predictivo diseñado con estas variables presentó una capacidad de discriminación baja (área bajo la curva [AUC]: 0,63; IC95%: 0,62-0,66). Este estudio tiene importantes limitaciones metodológicas, como la falta de estandarización en el tipo de solución de limpieza colónica empleada, la ausencia de fraccionamiento de la dosis en la mayoría de pacientes y la evaluación de la limpieza colónica mediante una escala no validada. Asimismo, Dik et al.33 diseñaron un estudio prospectivo, multicéntrico, con 1.996 pacientes que recibieron PEG de alto o bajo volumen en dosis fraccionadas. El 12,9% de los pacientes presentaron limpieza colónica inadecuada según la escala BBPS; los factores predictores asociados a esta condición incluidos en un modelo predictivo fueron: la puntuación ≥3 en el American Society of Anesthesiologists Physical Status Classification System (ASA), el consumo de antidepresivos tricíclicos y opiáceos, la diabetes, el estreñimiento crónico, el antecedente de cirugía abdominal o pélvica, la limpieza colónica inadecuada previa y la hospitalización. Sin embargo, los protocolos de preparación diferían entre los centros e incluyeron a los pacientes con antecedente de preparación colónica inadecuada, lo que resulta relevante puesto que a estos pacientes, una vez excluida la falta de adherencia, se les debe recomendar preparaciones más intensivas34. Para salvar estas limitaciones, Gimeno-García et al.34 analizaron factores predictores de limpieza colónica deficiente en 1.057 pacientes ambulatorios, preparados el mismo día de la exploración con soluciones de limpieza colónica de bajo y alto volumen. La limpieza se evaluó mediante la escala BBPS. La comorbilidad, la toma de antidepresivos, el estreñimiento crónico y la cirugía pélvica o abdominal fueron factores predictivos independientes de una preparación colónica deficiente.
Intervenciones dirigidas a optimizar la calidad de la limpieza colónicaEstrategias educativasDada la importancia de lograr una calidad de limpieza aceptable, es crucial que el paciente comprenda las instrucciones recibidas. Aunque las sociedades de endoscopia recomiendan que los pacientes reciban instrucciones de forma oral y por escrito en lenguaje llano, no se especifica la forma ni el momento en el que se debe facilitar dicha información13,14. Además, estas instrucciones no parecen ser lo suficientemente eficaces para obtener unas óptimas tasas de adecuada limpieza colónica6. Varios estudios han evaluado la eficacia de diferentes estrategias educativas para mejorar la comprensión, el grado de cumplimiento y la adherencia a las recomendaciones sobre la preparación de la limpieza colónica. Dos metaanálisis6,39 que compararon la calidad de la limpieza colónica con la utilización de diferentes estrategias educativas o con la utilización de instrucciones habituales de forma oral y por escrito demostraron una mayor tasa de limpieza colónica adecuada en los pacientes que recibieron alguna estrategia educativa adicional (88,5 vs. 78,4%), así como mejor predisposición a repetir la preparación (90,5 vs. 83,1%), sin encontrar diferencias en la TDA. Sin embargo, las estrategias educativas incluyen un grupo heterogéneo de intervenciones que pueden presentar efectos dispares, por lo que no existe un consenso sobre cuál es la intervención más eficaz. A continuación se comentan los resultados según el tipo de estrategia utilizada.
- 1.
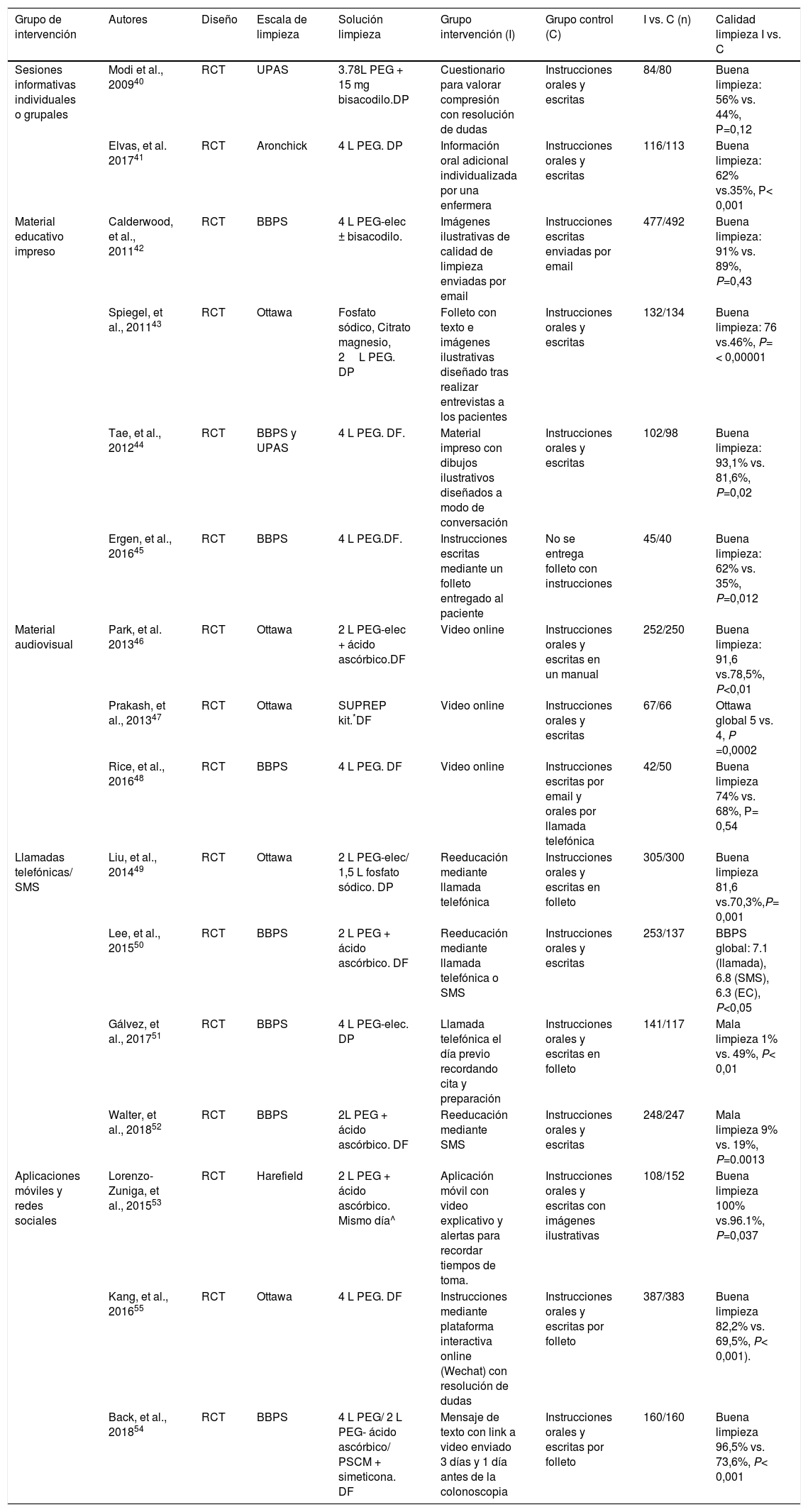
Sesiones informativas individualizadas o grupales. Estas sesiones son impartidas por personal sanitario entrenado y el paciente recibe instrucciones sobre aspectos dietéticos, el tipo y la forma de administración de la solución evacuante y precauciones a tomar con el tratamiento domiciliario. Los resultados publicados son discordantes en los escasos estudios existentes40,41 (tabla 1).
Tabla 1.Características de los estudios publicados sobre estrategias educativas dirigidas a mejorar la calidad de la limpieza colónica
Grupo de intervención Autores Diseño Escala de limpieza Solución limpieza Grupo intervención (I) Grupo control (C) I vs. C (n) Calidad limpieza I vs. C Sesiones informativas individuales o grupales Modi et al., 200940 RCT UPAS 3.78L PEG + 15 mg bisacodilo.DP Cuestionario para valorar compresión con resolución de dudas Instrucciones orales y escritas 84/80 Buena limpieza: 56% vs. 44%, P=0,12 Elvas, et al. 201741 RCT Aronchick 4 L PEG. DP Información oral adicional individualizada por una enfermera Instrucciones orales y escritas 116/113 Buena limpieza: 62% vs.35%, P< 0,001 Material educativo impreso Calderwood, et al., 201142 RCT BBPS 4 L PEG-elec ± bisacodilo. Imágenes ilustrativas de calidad de limpieza enviadas por email Instrucciones escritas enviadas por email 477/492 Buena limpieza: 91% vs. 89%, P=0,43 Spiegel, et al., 201143 RCT Ottawa Fosfato sódico, Citrato magnesio, 2L PEG. DP Folleto con texto e imágenes ilustrativas diseñado tras realizar entrevistas a los pacientes Instrucciones orales y escritas 132/134 Buena limpieza: 76 vs.46%, P= < 0,00001 Tae, et al., 201244 RCT BBPS y UPAS 4 L PEG. DF. Material impreso con dibujos ilustrativos diseñados a modo de conversación Instrucciones orales y escritas 102/98 Buena limpieza: 93,1% vs. 81,6%, P=0,02 Ergen, et al., 201645 RCT BBPS 4 L PEG.DF. Instrucciones escritas mediante un folleto entregado al paciente No se entrega folleto con instrucciones 45/40 Buena limpieza: 62% vs. 35%, P=0,012 Material audiovisual Park, et al. 201346 RCT Ottawa 2 L PEG-elec + ácido ascórbico.DF Video online Instrucciones orales y escritas en un manual 252/250 Buena limpieza: 91,6 vs.78,5%, P<0,01 Prakash, et al., 201347 RCT Ottawa SUPREP kit.*DF Video online Instrucciones orales y escritas 67/66 Ottawa global 5 vs. 4, P =0,0002 Rice, et al., 201648 RCT BBPS 4 L PEG. DF Video online Instrucciones escritas por email y orales por llamada telefónica 42/50 Buena limpieza 74% vs. 68%, P= 0,54 Llamadas telefónicas/ SMS Liu, et al., 201449 RCT Ottawa 2 L PEG-elec/ 1,5 L fosfato sódico. DP Reeducación mediante llamada telefónica Instrucciones orales y escritas en folleto 305/300 Buena limpieza 81,6 vs.70,3%,P= 0,001 Lee, et al., 201550 RCT BBPS 2 L PEG + ácido ascórbico. DF Reeducación mediante llamada telefónica o SMS Instrucciones orales y escritas 253/137 BBPS global: 7.1 (llamada), 6.8 (SMS), 6.3 (EC), P<0,05 Gálvez, et al., 201751 RCT BBPS 4 L PEG-elec. DP Llamada telefónica el día previo recordando cita y preparación Instrucciones orales y escritas en folleto 141/117 Mala limpieza 1% vs. 49%, P< 0,01 Walter, et al., 201852 RCT BBPS 2L PEG + ácido ascórbico. DF Reeducación mediante SMS Instrucciones orales y escritas 248/247 Mala limpieza 9% vs. 19%, P=0.0013 Aplicaciones móviles y redes sociales Lorenzo-Zuniga, et al., 201553 RCT Harefield 2 L PEG + ácido ascórbico. Mismo día^ Aplicación móvil con video explicativo y alertas para recordar tiempos de toma. Instrucciones orales y escritas con imágenes ilustrativas 108/152 Buena limpieza 100% vs.96.1%, P=0,037 Kang, et al., 201655 RCT Ottawa 4 L PEG. DF Instrucciones mediante plataforma interactiva online (Wechat) con resolución de dudas Instrucciones orales y escritas por folleto 387/383 Buena limpieza 82,2% vs. 69,5%, P< 0,001). Back, et al., 201854 RCT BBPS 4 L PEG/ 2 L PEG- ácido ascórbico/ PSCM + simeticona. DF Mensaje de texto con link a video enviado 3 días y 1 día antes de la colonoscopia Instrucciones orales y escritas por folleto 160/160 Buena limpieza 96,5% vs. 73,6%, P< 0,001 BBPS, escala de limpieza colónica de Boston; DF, toma de la preparación colónica en dosis fraccionada; DP, toma de la preparación el día previo a la colonoscopia; EI, estrategia intervención; EII, enfermedad inflamatoria intestinal; EC, estrategia control; PEG, polietilenglicol; PEG-elec, polientilenglicol con electrolitos; RCT, ensayo clínico aleatorizado; UPAS, escala de evaluación de preparación universal.
Las colonoscopias se realizaron en la mayoría de los estudios de forma ambulatoria, excepto en dos de ellos que incluyeron únicamente pacientes ingresados45. La indicación de la colonoscopia mayoritariamente fue el cribado40,42,44,46,48,51,54,55, diagnóstico43,49,51,54,55o vigilancia endoscópica43,48,49,55, y minoritariamente cualquiera52 o cualquiera excepto EII45,47, no especificada53 y polipectomía principalmente41. Asimismo, el objetivo primario de todos ellos fue la evaluación de la calidad de la limpieza colónica, excepto Gálvez et al51 cuyo objetivo primario además de éste fue la evaluación de otros indicadores de calidad endoscópica.
- 2.
Material educativo impreso. Mediante la utilización de folletos o panfletos que combinan texto con imágenes o dibujos ilustrativos sobre una buena o mala limpieza colónica, lesiones detectadas según la limpieza colónica y alimentos permitidos o prohibidos, se facilita el entendimiento. La distribución de este material presenta un efecto positivo en la calidad de limpieza en tres de los cuatro estudios aleatorizados en los que se ha evaluado esta estrategia42–45 (tabla 1).
- 3.
Material audiovisual. Los vídeos educativos pueden facilitar el entendimiento mediante la utilización de palabras sencillas, ilustraciones y videoclips. Tres ensayos clínicos aleatorizados han comparado esta estrategia frente a la práctica habitual, objetivando en dos de ellos una mejor calidad de limpieza colónica en el grupo de intervención (tabla 1)46–48.
- 4.
Llamadas telefónicas o mensajes de texto. Mediante la telefonía se enfatiza la importancia de la preparación colónica, la forma de la realización de la dieta y la toma de la solución evacuante, a la vez que se resuelven dudas y se hace un recordatorio de la cita concertada. Cuatro estudios prospectivos aleatorizados49–52 demostraron una mejor calidad de limpieza colónica en los pacientes asignados al grupo de intervención (tabla 1).
- 5.
Aplicaciones móviles y redes sociales. La telefonía móvil y las redes sociales se han convertido en una importante fuente de información médica. Dos ensayos clínicos aleatorizados53,54 evaluaron la calidad de la limpieza colónica en pacientes que utilizaron una aplicación de smartphone que detalla información de la preparación para la colonoscopia aportando imágenes y/o vídeos explicativos frente a la utilidad de recibir instrucciones orales y escritas, mientras que un estudio evaluó el efecto de una aplicación basada en una plataforma interactiva55. En todos los estudios la calidad de la limpieza colónica fue superior en el grupo de intervención (tabla 1).
Pese a estos prometedores resultados, queda por determinar su accesibilidad y cuál de estas estrategias es más coste-efectiva.
Agentes mucolíticos, procinéticos y estimulantesAdyuvantes como agentes estimulantes, procinéticos y antiflatulentos han sido evaluados para mejorar la calidad de la limpieza colónica y el grado de cumplimento de la preparación por parte de los pacientes17. La ASGE no recomienda su uso rutinario y la ESGE no realiza ninguna recomendación específica en relación con su prescripción, aunque sugiere la adición de simeticona para mejorar la visualización de la mucosa colónica, debido a su capacidad para reducir las burbujas13,14. Recientemente, en un ensayo clínico multicéntrico en el que se aleatorizaron 289 pacientes a recibir 2l de PEG con simeticona frente a recibir 2l de PEG se observó una mayor proporción de limpieza colónica adecuada en el grupo de simeticona (88,2 vs. 76,6%, p<0,01) sin que existieran diferencias en la seguridad y en el cumplimiento56.
La combinación de PEG con otros agentes osmóticos como el fosfato sódico, el sulfato sódico o el citrato de magnesio se ha evaluado en diferentes estudios. Sin embargo, los efectos adversos limitan el uso de estos agentes, especialmente en pacientes con edad avanzada, enfermedad renal crónica o tratamiento concomitante57.
En relación con la combinación de PEG con agentes estimulantes como el bisacodilo, en un metaanálisis en el que se incluyeron 6 ensayos clínicos aleatorizados no se observaron diferencias significativas en cuanto a la calidad de la limpieza colónica entre los pacientes que recibieron 2l de PEG con bisacodilo y los pacientes que recibieron 4l de PEG, pero sí menor tasa de efectos adversos en el primero de los grupos58.
Por otra parte, la combinación de PEG con agentes procinéticos, como la metoclopramida, no ha demostrado mejorar la tolerancia ni la eficacia de la limpieza colónica, por lo que no se recomienda su uso rutinario14.
También se ha evaluado la eficacia de la combinación de agentes osmóticos distintos al PEG con agentes estimulantes. En un ensayo clínico donde se aleatorizó a los pacientes a recibir picosulfato sódico con citrato de magnesio y bisacodilo frente a 4l de PEG no se observaron diferencias significativas en la calidad de limpieza colónica pero sí mejor cumplimiento y satisfacción y menos efectos adversos en el grupo de pacientes en que se administró la combinación59.
Un metaanálisis reciente, que resume la evidencia existente acerca del uso de adyuvantes en la preparación colónica, observó que el uso de adyuvantes mejora la calidad de la limpieza con independencia del régimen de administración17. Sin embargo, estos resultados deben contemplarse con cautela debido a una elevada heterogeneidad entre los estudios.
Estrategias en pacientes con factores de riesgo de limpieza colónica deficienteEn pacientes con factores de riesgo de limpieza colónica deficiente se ha recomendado utilizar una preparación intensiva14. Sin embargo, esta recomendación tiene una base empírica. Recientemente, varios estudios han evaluado en pacientes con algún factor de riesgo el uso de regímenes específicos con resultados heterogéneos.
Antecedentes de limpieza colónica deficienteNo existe suficiente evidencia para recomendar una estrategia de preparación colónica específica de rescate en pacientes con antecedentes de limpieza colónica deficiente12. La ESGE recomienda el uso de bombas de irrigación durante la colonoscopia o repetir el procedimiento al día siguiente después de una preparación adicional13, mientras que la ASGE recomienda utilizar enemas de alto volumen o una preparación oral adicional antes de repetir el procedimiento14.
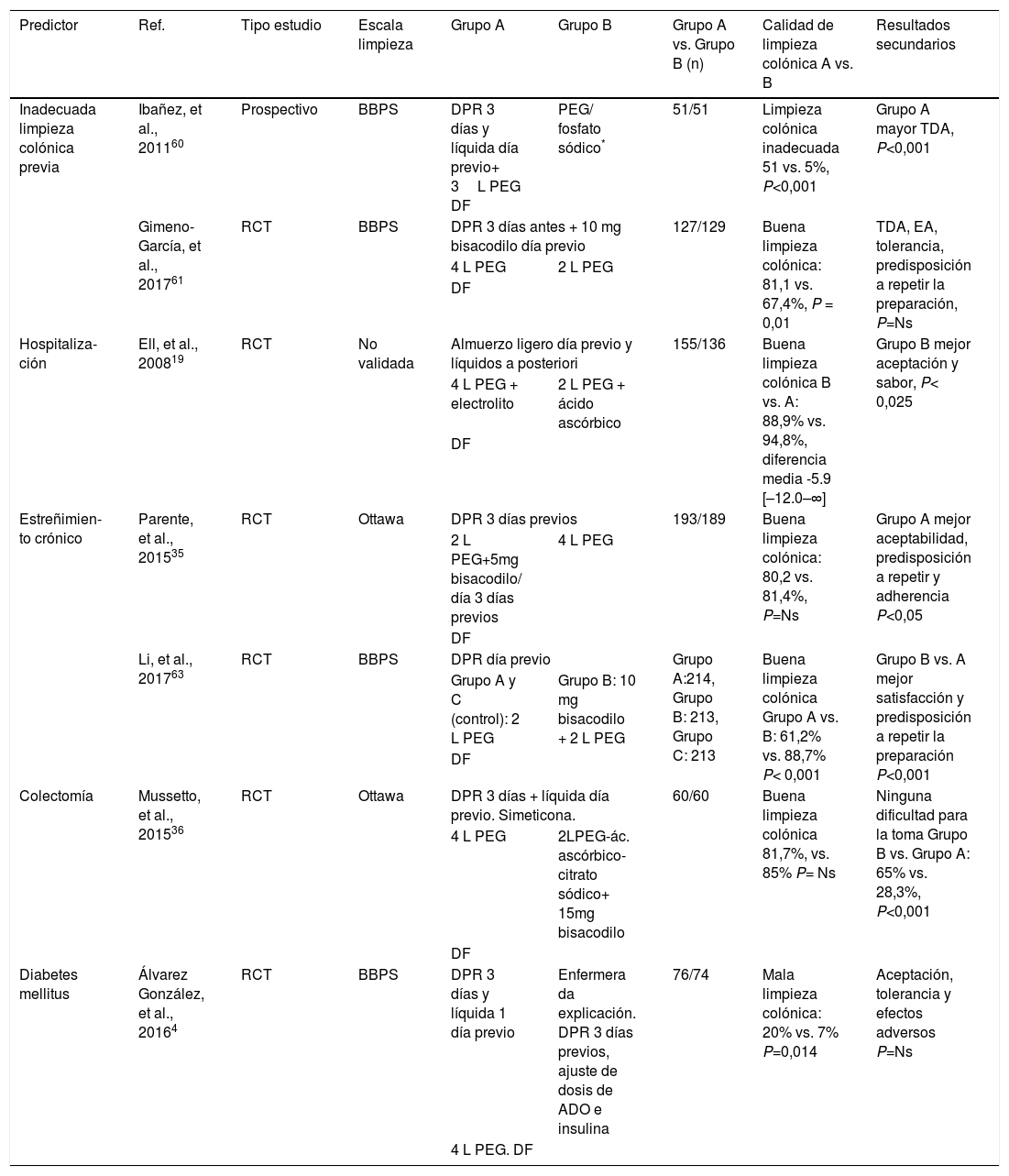
La utilización de una estrategia de limpieza intensificada, basada en la realización de una dieta pobre en fibra durante los 3días previos a la colonoscopia y la toma de 4l de PEG y 10mg de bisacodilo, ha sido evaluada en dos estudios prospectivos. Ibañez et al.60, tras utilizar esta estrategia en 52 pacientes, observaron una buena limpieza colónica en la segunda colonoscopia en el 90,2% de los casos. Gimeno-García et al.61, en un estudio aleatorizado con un diseño de no inferioridad, compararon una preparación de alto volumen (4l de PEG) frente a otra de bajo volumen (2l de PEG con ácido ascórbico). En ambos casos se administraron 10mg de bisacodilo y se recomendó una dieta baja en residuos durante los 3días previos. La proporción de pacientes con limpieza colónica adecuada fue superior en el grupo de alto volumen (81,1 vs. 67,4%, p<0,01), siendo esta diferencia especialmente relevante en los pacientes a los que se administró bajo volumen en la primera colonoscopia. Además, no se hallaron diferencias en la tolerancia y/o la detección de lesiones colorrectales entre los grupos (tabla 2).
Estudios publicados sobre estrategias de intervención en pacientes con factores predictores de limpieza colónica inadecuada
| Predictor | Ref. | Tipo estudio | Escala limpieza | Grupo A | Grupo B | Grupo A vs. Grupo B (n) | Calidad de limpieza colónica A vs. B | Resultados secundarios |
|---|---|---|---|---|---|---|---|---|
| Inadecuada limpieza colónica previa | Ibañez, et al., 201160 | Prospectivo | BBPS | DPR 3 días y líquida día previo+ 3L PEG DF | PEG/ fosfato sódico* | 51/51 | Limpieza colónica inadecuada 51 vs. 5%, P<0,001 | Grupo A mayor TDA, P<0,001 |
| Gimeno-García, et al., 201761 | RCT | BBPS | DPR 3 días antes + 10 mg bisacodilo día previo | 127/129 | Buena limpieza colónica: 81,1 vs. 67,4%, P = 0,01 | TDA, EA, tolerancia, predisposición a repetir la preparación, P=Ns | ||
| 4 L PEG | 2 L PEG | |||||||
| DF | ||||||||
| Hospitaliza-ción | Ell, et al., 200819 | RCT | No validada | Almuerzo ligero día previo y líquidos a posteriori | 155/136 | Buena limpieza colónica B vs. A: 88,9% vs. 94,8%, diferencia media -5.9 [–12.0–∞] | Grupo B mejor aceptación y sabor, P< 0,025 | |
| 4 L PEG + electrolito | 2 L PEG + ácido ascórbico | |||||||
| DF | ||||||||
| Estreñimien-to crónico | Parente, et al., 201535 | RCT | Ottawa | DPR 3 días previos | 193/189 | Buena limpieza colónica: 80,2 vs. 81,4%, P=Ns | Grupo A mejor aceptabilidad, predisposición a repetir y adherencia P<0,05 | |
| 2 L PEG+5mg bisacodilo/ día 3 días previos | 4 L PEG | |||||||
| DF | ||||||||
| Li, et al., 201763 | RCT | BBPS | DPR día previo | Grupo A:214, Grupo B: 213, Grupo C: 213 | Buena limpieza colónica Grupo A vs. B: 61,2% vs. 88,7% P< 0,001 | Grupo B vs. A mejor satisfacción y predisposición a repetir la preparación P<0,001 | ||
| Grupo A y C (control): 2 L PEG | Grupo B: 10 mg bisacodilo + 2 L PEG | |||||||
| DF | ||||||||
| Colectomía | Mussetto, et al., 201536 | RCT | Ottawa | DPR 3 días + líquida día previo. Simeticona. | 60/60 | Buena limpieza colónica 81,7%, vs. 85% P= Ns | Ninguna dificultad para la toma Grupo B vs. Grupo A: 65% vs. 28,3%, P<0,001 | |
| 4 L PEG | 2LPEG-ác. ascórbico-citrato sódico+ 15mg bisacodilo | |||||||
| DF | ||||||||
| Diabetes mellitus | Álvarez González, et al., 20164 | RCT | BBPS | DPR 3 días y líquida 1 día previo | Enfermera da explicación. DPR 3 días previos, ajuste de dosis de ADO e insulina | 76/74 | Mala limpieza colónica: 20% vs. 7% P=0,014 | Aceptación, tolerancia y efectos adversos P=Ns |
| 4 L PEG. DF | ||||||||
BBPS, escala de limpieza colónica de Boston; DPR, dieta pobre en residuo/fibra; DF, dosis fraccionada; EA, efectos adversos; RCT, ensayo clínico aleatorizado; TDA, tasa de detección de adenomas.
La indicación de la colonoscopia fue mayoritariamente cribado, vigilancia endoscópica y diagnóstico4,35,60; otras indicaciones: únicamente vigilancia36, cualquiera61 o cualquiera en pacientes hospitalizados19.
El 22-34% de los pacientes hospitalizados a los que se les realiza una colonoscopia presentan una limpieza colónica deficiente. Se han identificado como factores predictores de esta condición el bajo nivel socioeconómico, el uso de opiáceos y/o antidepresivos tricíclicos, el ASA ≥3, las náuseas y vómitos y la edad62. Esta situación implica además un incremento de costes derivados de procedimientos repetidos y de un aumento en la estancia hospitalaria62. Recientemente, en un estudio prospectivo y aleatorizado se demostró que la tasa de buena limpieza obtenida con solución de PEG de bajo volumen no fue inferior a la de alto volumen (88,9 vs. 94,8%), pero el grupo que recibió PEG de bajo volumen mostró mejor cumplimiento y tolerancia19 (tabla 2).
Estreñimiento crónicoDos estudios prospectivos aleatorizados que han evaluado el efecto que produce el uso de adyuvantes como el bisacodilo y/o la simeticona asociados a regímenes basados en PEG en pacientes con estreñimiento crónico han demostrado resultados contradictorios en relación con la mejora de la calidad de la limpieza colónica, aunque parecen mejorar el cumplimiento y la satisfacción de los pacientes35,63 (tabla 2).
ColectomíaLa mayoría de estudios cuyo objetivo ha sido evaluar estrategias de limpieza colónica han excluido a pacientes con antecedente de resección colónica, por lo que las recomendaciones disponibles en este grupo se basan en opiniones de expertos a favor de preparaciones de alto volumen36. En un único estudio prospectivo, aleatorizado, en pacientes con antecedentes de colectomía, no se observaron diferencias significativas en la calidad de la limpieza colónica obtenida con una preparación de alto o bajo volumen (85 vs. 81,7%). Sin embargo, se demostró mejor limpieza en el colon derecho y mejor aceptación para tomar la preparación en el grupo de bajo volumen36 (tabla 2).
Diabetes mellitusLa deficiente limpieza colónica en pacientes diabéticos se ha atribuido a la mayor frecuencia de estreñimiento, así como de náuseas y vómitos, tras la ingesta de la solución de limpieza colónica debido a un significativo retraso del vaciamiento gastrico64. Asimismo, cuando se indica una colonoscopia en pacientes diabéticos se debe asegurar una correcta ingesta de hidratos de carbono para evitar hipoglucemias durante la fase de preparación colónica. En este sentido, parece necesario realizar un ajuste tanto dietético como terapéutico. En un ensayo clínico aleatorizado se comparó la eficacia de una estrategia combinada (información sobre la preparación colónica por una enfermera, dieta baja en residuos durante 4días, preparación de alto volumen y ajuste de tratamiento) frente a una estrategia convencional (dieta baja en residuos durante 3días y preparación de alto volumen). Se observó una mayor proporción de limpieza colónica deficiente en el grupo de la estrategia convencional (20 vs. 7%, p=0,014), sin diferencias en la tasa de efectos adversos. Sin embargo, dado que se combinaron varias estrategias —educativas, dietéticas y terapéuticas—, se desconoce el impacto de estos resultados sobre la calidad de la limpieza colónica de cada una de estas medidas4 (tabla 2).
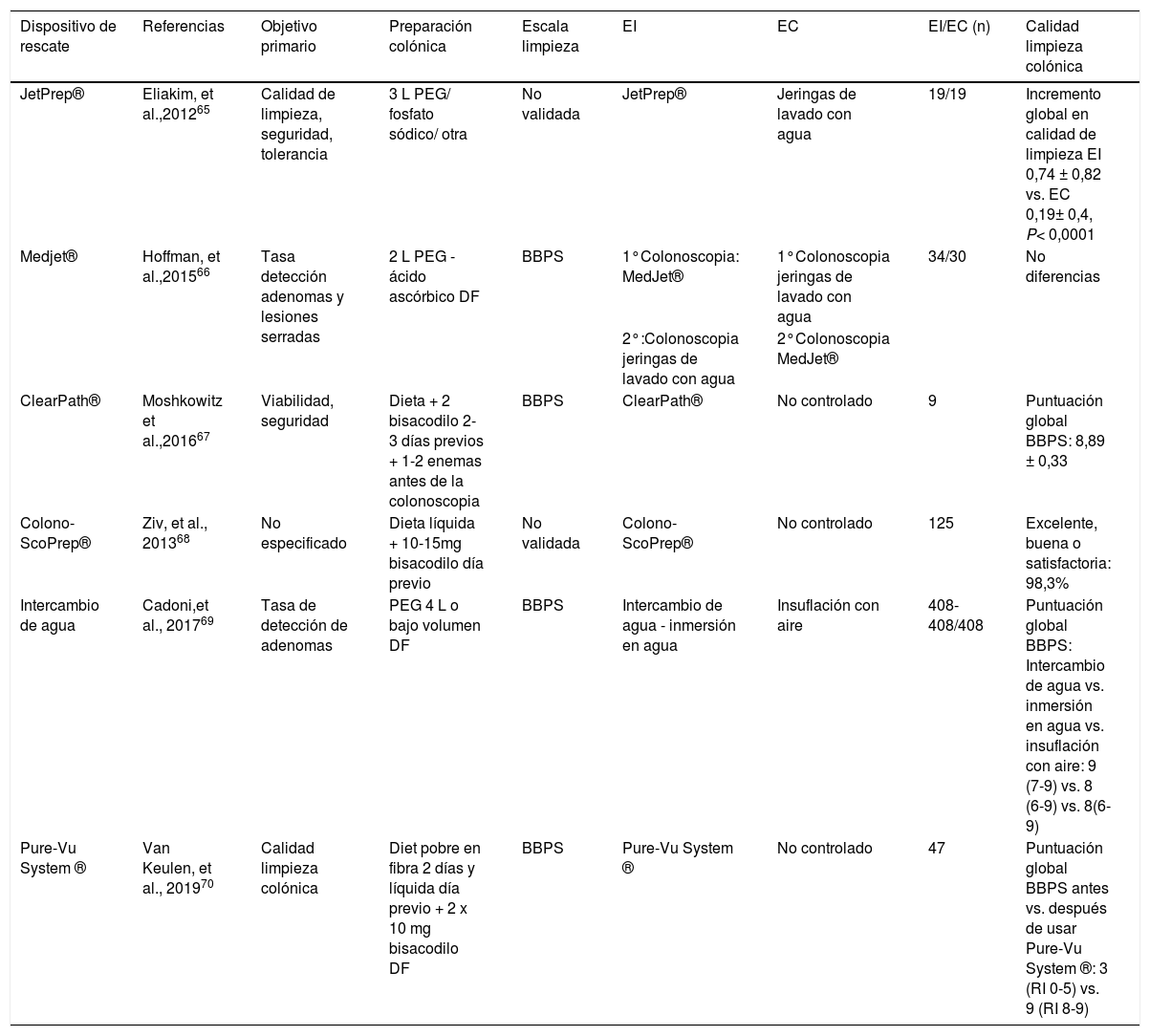
Estrategias durante la colonoscopia para mejorar la preparaciónSe han desarrollado dispositivos basados en bombas de irrigación endoscópica —JetPrep®65, MedJet®66, ClearPath®67, ColonoScoPrep®68, la inmersión en agua69 o el Pure-Vu System®70— que utilizan agua a presión, solución salina o incluso CO2 combinados con un sistema de succión, los cuales se introducen por el canal de trabajo del endoscopio o en paralelo al mismo o bien se emplean antes del procedimiento. En general, y a falta de estudios aleatorizados y con mayor tamaño muestral, estos dispositivos parece que pueden mejorar la calidad de la limpieza colónica (tabla 3).
Características de los estudios publicados sobre dispositivos de rescate en pacientes con limpieza colónica deficiente
| Dispositivo de rescate | Referencias | Objetivo primario | Preparación colónica | Escala limpieza | EI | EC | EI/EC (n) | Calidad limpieza colónica |
|---|---|---|---|---|---|---|---|---|
| JetPrep® | Eliakim, et al.,201265 | Calidad de limpieza, seguridad, tolerancia | 3 L PEG/ fosfato sódico/ otra | No validada | JetPrep® | Jeringas de lavado con agua | 19/19 | Incremento global en calidad de limpieza EI 0,74 ± 0,82 vs. EC 0,19± 0,4, P< 0,0001 |
| Medjet® | Hoffman, et al.,201566 | Tasa detección adenomas y lesiones serradas | 2 L PEG -ácido ascórbico DF | BBPS | 1°Colonoscopia: MedJet® | 1°Colonoscopia jeringas de lavado con agua | 34/30 | No diferencias |
| 2°:Colonoscopia jeringas de lavado con agua | 2°Colonoscopia MedJet® | |||||||
| ClearPath® | Moshkowitz et al.,201667 | Viabilidad, seguridad | Dieta + 2 bisacodilo 2-3 días previos + 1-2 enemas antes de la colonoscopia | BBPS | ClearPath® | No controlado | 9 | Puntuación global BBPS: 8,89 ± 0,33 |
| Colono-ScoPrep® | Ziv, et al., 201368 | No especificado | Dieta líquida + 10-15mg bisacodilo día previo | No validada | Colono-ScoPrep® | No controlado | 125 | Excelente, buena o satisfactoria: 98,3% |
| Intercambio de agua | Cadoni,et al., 201769 | Tasa de detección de adenomas | PEG 4 L o bajo volumen DF | BBPS | Intercambio de agua - inmersión en agua | Insuflación con aire | 408-408/408 | Puntuación global BBPS: Intercambio de agua vs. inmersión en agua vs. insuflación con aire: 9 (7-9) vs. 8 (6-9) vs. 8(6-9) |
| Pure-Vu System ® | Van Keulen, et al., 201970 | Calidad limpieza colónica | Diet pobre en fibra 2 días y líquida día previo + 2 x 10 mg bisacodilo DF | BBPS | Pure-Vu System ® | No controlado | 47 | Puntuación global BBPS antes vs. después de usar Pure-Vu System ®: 3 (RI 0-5) vs. 9 (RI 8-9) |
DF, dosis fraccionada; EI, estrategia de intervención; EC, estrategia control; PEG, polietilenglicol; BBPS, escala de preparación colónica de Boston; RI, rango intercuartílico.
Una limpieza colónica deficiente incide negativamente en la eficiencia de la colonoscopia, debido a la repetición de exploraciones y a la reducción de la tasa de detección de lesiones neoplásicas colorrectales. Por tanto, se deben promover medidas que ayuden a mejorar la calidad de la limpieza colónica. Es por ello que se sugiere fomentar la mejor compresión y adherencia de los pacientes a las instrucciones de la colonoscopia mediante la aplicación de estrategias educativas. Por otra parte, en pacientes cumplidores la identificación de factores predictores de limpieza colónica inadecuada y la utilización de modelos predictivos podrían ayudar en la selección de pacientes que pudieran beneficiarse de estrategias de limpieza colónica intensificadas y/o la adición de adyuvantes (Apéndice 1). Finalmente, son necesarios estudios bien diseñados para evaluar el uso y la eficacia de los nuevos dispositivos de rescate.
FinanciaciónGoretti Hernández ha estado financiada por la beca para realizar Prácticas Profesionales en Medicina de la Fundación MAPFRE Guanarteme.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
- •
El antecedente de una limpieza colónica inadecuada debe ser motivo de indicación de una preparación colónica intensificada en pacientes con buen cumplimiento y que toleran la preparación14.
- •
La aplicación de modelos predictores de mala limpieza colónica podría ser una herramienta útil para la optimización de la calidad de la limpieza colónica en la práctica clínica28,33,34.
- •
La utilización de material educativo adicional como folletos, vídeos, llamadas telefónicas/SMS o aplicaciones móviles incrementa la calidad de la limpieza colónica6,39 y podría ser de utilidad en pacientes con factores predictores de limpieza colónica inadecuada.
- •
La preparación colónica intensificada basada en dieta pobre en fibra durante 3días, toma de 10mg de bisacodilo y 4l de PEG en dosis fraccionada se ha mostrado superior a preparaciones de bajo volumen basadas en PEG en pacientes con antecedentes de mala limpieza colónica61.
- •
En pacientes diabéticos, el uso de una estrategia multifactorial basada en una entrevista individualizada con personal de enfermería, dieta baja en residuos durante 4días, preparación de alto volumen y ajuste de tratamiento antidiabético/insulinoterapia ha mostrado mejorar la calidad de la limpieza colónica4.