La evisceración espontánea a través de la vagina fue inicialmente descrita en 1907 por McGregor. Es una urgencia que requiere de diagnóstico temprano y resolución quirúrgica inmediata1. La tasa de mortalidad asociada es del 6%; sin embargo, la incidencia de la morbilidad es más alta cuando se produce la estrangulación del intestino a través del defecto vaginal2.
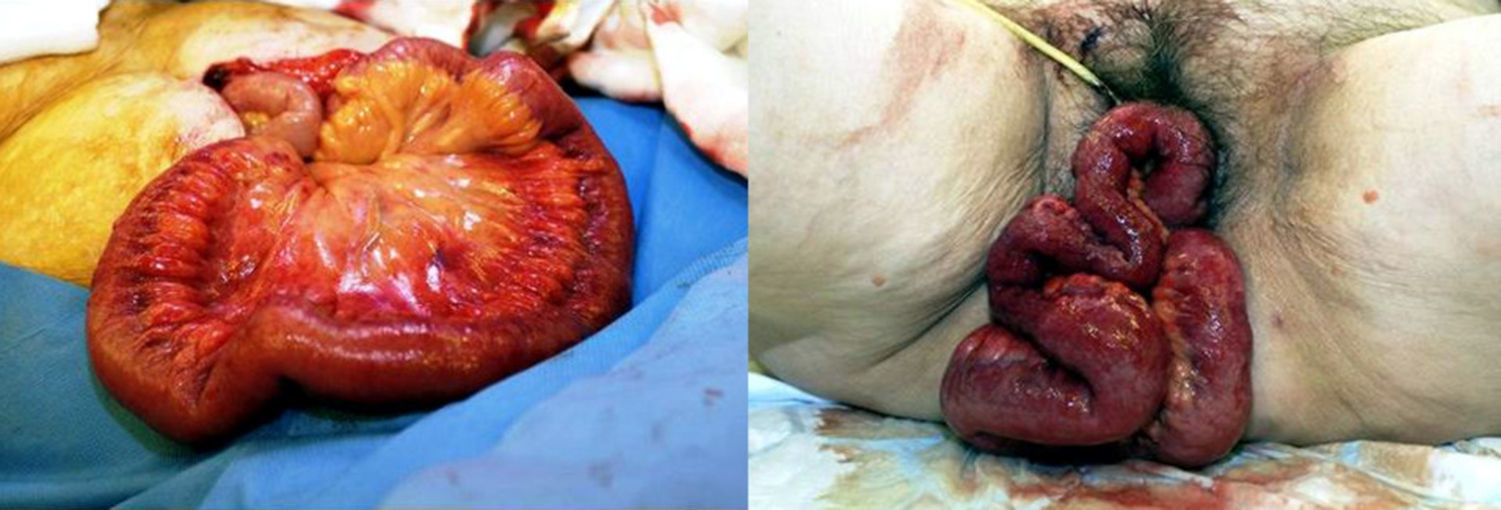
Se trata de una paciente de 62 años que acudió a urgencias refiriendo dolor en la porción baja del abdomen acompañado de sangrado genital y protrusión de asas intestinales. La paciente tenía antecedente de histerectomía abdominal total sin complicaciones por enfermedad uterina benigna con corrección de prolapso genital hacía 14 meses. No existían antecedentes de traumatismo vaginal o relaciones sexuales. Durante el examen físico la paciente estaba en condiciones clínicas estables y se observó escaso sangrado genital y la presencia de aproximadamente 35 cm de intestino delgado eviscerado a través de la vagina (fig. 1). Se encontraba edematosa, congestiva y con movimientos peristálticos y fue cubierta con una compresa húmeda y tibia.
La paciente recibió laparotomía, en la cual se procedió a la colocación del íleo dentro del abdomen, observándose un defecto de 6 cm en la cúpula vaginal y pared vaginal posterior, sin evidencia de necrosis, con sangrado en muy escasa cantidad. Se realizó la corrección del defecto vaginal con puntos separados y reperitonización con puntos continuos con sutura reabsorbible, posterior fijación de epiplón sobre el área. El íleo prolapsado no fue resecado ya que se encontraba viable. El postoperatorio transcurrió sin complicaciones y a la paciente le fue dada el alta a los 6 días.
En las menopaúsicas, la evisceración puede ocurrir, como el presente caso, en forma espontánea o, más frecuentemente, relacionada con un aumento de la presión intraabdominal, inducida por tos, esfuerzo al defecar, caídas, mala técnica quirúrgica, obesidad, desnutrición, tratamiento con radioterapia local, uso crónico de corticoides y traumatismo. Debido a la debilidad del tejido vaginal causado por la atrofia genital y enterocele, el riesgo de evisceración espontánea se incrementa en las menopáusicas, particularmente en aquellas mujeres con estreñimiento crónico y / o ulceraciones vaginales2. Debido a que la vagina en la menopausia es fina, débil y tiene escasa vascularización, es más propensa a la rotura1.También se ha demostrado que las infecciones postoperatorias de la cúpula vaginal después de la histerectomía contribuyen a la evisceración3.
Los grupos de riesgo para la evisceración de intestino delgado incluyen mujeres menopaúsicas de edad avanzada, multíparas y las que han recibido histerectomías4.La incidencia general después de cualquier tipo de cirugía pélvica es del 4,93% para la histerectomía vaginal total, del 0,14% para la histerectomía laparoscópica total y del 0,12% para la histerectomía abdominal total5. En las menopáusicas, las roturas vaginales ocurren más comúnmente en la porción posterior1. En el presente caso la causa de la evisceración fue probablemente el hecho que la paciente era menopaúsica con antecedentes de histerectomía, a lo cual contribuye la debilidad del piso pélvico.
Los síntomas comunes son dolor pélvico o vaginal, sangrado vaginal y una tumoración que sale a través de la vagina, sensación de peso en la vagina o entre las piernas. El íleo terminal es la porción que más comúnmente se observa, aunque se ha descrito la presencia de epiplón, colon sigmoides y apéndice6. Los datos demuestran que el intervalo promedio entre la histerectomía y la evisceración es 6 meses, aunque se han reportado periodos de hasta 30 años7.
El manejo apropiado de la evisceración incluye la evaluación del intestino eviscerado y la reparación quirúrgica del defecto vaginal. La intervención inicial debe ser la irrigación de las asas intestinales usando solución salina tibia. Se deben colocar compresas estériles sobre el intestino eviscerado y la paciente colocada en Trendelenburg. Debido a la contaminación de las asas intestinales con la flora vaginal, se puede producir peritonitis en las pacientes que sufren la evisceración. Por lo tanto siempre se debe utilizar la antibioticoterapia profiláctica en estos casos. Si la paciente esta hemodinámicamente estable se debe realizar una radiografía simple de abdomen para descartar la presencia de cuerpos extraños4.
En casos donde el intestino eviscerado es viable y puede ser reducido a la cavidad peritoneal sin complicaciones, el cierre de la pared abdominal puede ser realizado por vía vaginal. En los casos en los que el abordaje no sea posible debido a que el intestino se encuentra atrapado o estrangulado al atravesar el defecto, se debe realizar la laparotomía, la cual es la vía más comúnmente utilizada en la literatura médica y fue la seleccionada en esta paciente, para encontrar el defecto, reducir el intestino al abdomen y resecar cualquier porción no viable del intestino8. La decisión de proceder a la reparación del defecto en la misma intervención o en una segunda intervención depende de la calidad y viabilidad de las estructuras. Algunos autores prefieren retrasar el tratamiento del enterocele a una segunda cirugía, generalmente con un reforzamiento de la pared vaginal con los ligamentos cardinales o útero-sacros o usando sacropexia9.