La hemorragia digestiva baja (HDB) se define como la que tiene su origen en el tracto digestivo distal al ángulo de Treitz. Su incidencia anual se estima en aproximadamente 20 casos por 100.000 habitantes1. Sin embargo, esta complicación se presenta fundamentalmente en pacientes de edad avanzada y el envejecimiento progresivo de la población la está convirtiendo en un motivo de ingreso en el hospital cada vez más frecuente.
La HDB representa aproximadamente el 20-25% de todas las hemorragias digestivas. En la gran mayoría de los casos, la HDB tiene su origen en el colon, mientras que la hemorragia de intestino delgado es mucho más infrecuente2,3. Además, en comparación con la hemorragia de colon, la hemorragia de intestino delgado representa más frecuentemente un problema diagnóstico y presenta en general una peor evolución clínica, con gastroscopias y colonoscopias repetidas normales, mayores requerimientos de transfusión sanguínea y hospitalizaciones más frecuentes y prolongadas, con el consiguiente impacto negativo en la calidad de vida del paciente, además del elevado coste económico4. Por este motivo, recientemente se ha propuesto el término hemorragia digestiva «media» para definir la hemorragia que tendría su origen entre la segunda porción del duodeno y la válvula ileocecal y su separación dentro de la hemorragia digestiva baja tradicional de la hemorragia de colon.
HEMORRAGIA DE COLON
Las causas más frecuentes de la hemorragia de colon están señaladas en la tabla I. Las causas de hemorragia de colon varían con la edad. Excluida la patología anorrectal, en adultos y en pacientes de edad avanzada, los divertículos y la angiodisplasia de colon son las causas más comunes. Aunque se estima que un 5% de los pacientes con enfermedad diverticular del colon sufrirá esta complicación, su elevada prevalencia en los países occidentales determina que sea una de las causas más frecuentes de hemorragia de colon. Sin embargo, el diagnóstico de hemorragia diverticular es muy a menudo de presunción, por la ausencia de otras lesiones potencialmente sangrantes. La angiodisplasia es una entidad que se presenta, en general, en pacientes de edad superior a 60 años con enfermedades asociadas, más frecuentemente cardiovasculares o insuficiencia renal, y consiste en acumulaciones de vasos dilatados de pared fina en la mucosa y la submucosa de la pared intestinal. Otras causas son los pólipos y el cáncer de colon, la colitis isquémica, las colitis infecciosa o rádica, la enfermedad inflamatoria intestinal y las úlceras por antiinflamatorios no esteroideos (AINE) o idiopáticas.
Diagnóstico de la hemorragia de colon
La colonoscopia se considera la exploración inicial de elección para el diagnóstico de la HDB, por su sensibilidad y seguridad y por su potencial terapéutico. La rentabilidad de la colonoscopia es moderada-alta, con diagnóstico entre el 53 y el 97% de los casos5,6. Sin embargo, aunque la colonoscopia pone de manifiesto lesiones potencialmente sangrantes en la mayoría de los casos, a menudo no es posible asegurar que la lesión observada es la causa, porque ésta no presenta hemorragia activa ni signos de hemorragia reciente2,7. La colonoscopia urgente puede aumentar el rendimiento diagnóstico, consiguiendo una mayor proporción de diagnósticos definitivos y de intervenciones terapéuticas endoscópicas. Además, la colonoscopia urgente reduce la estancia hospitalaria, aunque no se ha observado una reducción significativa del riesgo de recidivas de la hemorragia o de la mortalidad8.
Aunque la colonoscopia es la exploración inicial en la mayoría de los pacientes con HDB, en algunos casos de hemorragia masiva esta exploración está limitada por la necesidad de preparación del colon con solución evacuante oral. En esta situación, la arteriografia mesentérica selectiva puede realizarse de forma urgente. Esta exploración puede demostrar una extravasación de contraste cuando haya una hemorragia activa con un débito superior a 0,5 ml/min. La positividad media de la arteriografía en la HDB es del 47%. Esta sensibilidad aumenta hasta el 61-72% en pacientes con hemorragia activa y deterioro hemodinámico o elevados requerimientos transfusionales9; en cambio, se reduce hasta un 14% en la hemorragia autolimitada5. Sin embargo, la arteriografia selectiva también puede diagnosticar lesiones no sangrantes al demostrar el patrón vascular anómalo característico de la angiodisplasia de colon o tumor. Algunos autores han ensayado la administración de anticoagulantes, vasodilatadores y/o fibrinolíticos con objeto de potenciar la hemorragia y aumentar la rentabilidad diagnóstica de la arteriografia. Estas técnicas de provocación parecen seguras y no aumentan el riesgo de la hemorragia digestiva, pero aunque algún estudio sugirió un incremento significativo en su rentabilidad, en general su eficacia es limitada10.
Una ventaja adicional de la arteriografia es su potencial terapéutico cuando demuestra la presencia de una hemorragia activa. Su mayor inconveniente es el riesgo de complicaciones potencialmente graves, que se presentan hasta en el 11% de los casos, principalmente hemorragia o hematoma con relación a la punción arterial y deterioro de la función renal o reacciones alérgicas por la administración intravenosa de contraste.
La tomografía computarizada (TC) helicoidal del abdomen con administración intravenosa de contraste es una exploración no invasiva que tampoco requiere preparación y, por tanto, puede realizarse rápidamente durante el episodio de hemorragia, pero sin los riesgos de la angiografía percutánea. El examen abdominal sin contraste, seguido de la administración intravenosa de contraste es capaz de identificar un sangrado activo y puede demostrar distintas lesiones potencialmente sangrantes, incluidos los tumores o los pólipos, los divertículos, las varices colónicas, la colitis o la angiodisplasia11-13. En un estudio prospectivo, realizado en nuestro servicio, esta exploración mostró una sensibilidad del 70% para la identificación de la vascularización aberrante de la angiodisplasia de colon confirmada por colonoscopia o arteriografía selectiva14.
Se ha mostrado la utilidad de la TC helicoidal del abdomen con contraste intravenoso en el diagnóstico de la HDB aguda, y en series no controladas su sensibilidad es superior al 60%13. En un modelo experimental de hemorragia de colon mostró que esta exploración puede evidenciar débitos de hemorragia activa inferiores a los requeridos por la angiografía convencional15. La TC helicoidal sería una alternativa atractiva por su amplia disponibilidad en la mayoría de hospitales y porque se puede realizar rápidamente y con seguridad durante el episodio de hemorragia. Sin embargo, esta exploración no ha sido aún totalmente evaluada y no se ha comparado directamente con la arteriografía.
HEMORRAGIA DE INTESTINO DELGADO O HEMORRAGIA DIGESTIVA «MEDIA»
En la tabla II se incluyen las causas más frecuentes de hemorragia de intestino delgado, que también varían con la edad. En niños y adultos jóvenes debe considerarse siempre el divertículo de Meckel. En adultos y ancianos, globalmente, las causas más frecuentes de hemorragia de intestino delgado son las lesiones vasculares seguidas de los tumores, independientemente de la forma de presentación de la hemorragia (oculta o aguda visible) y de las exploraciones diagnósticas utilizadas2,3. En pacientes con una edad superior a 65 años la angiodisplasia es la causa de un 40% de los casos, mientras que en los menores de esta edad sólo causan un 12%. Igualmente, en otra serie, los tumores de intestino delgado fueron más comunes en pacientes de edad inferior a 50 años (14%) que en los mayores de esta edad (3%). Otras causas son las úlceras por AINE u otra etiología (enfermedad de Crohn, isquémica) y los divertículos yeyunales, mientras que la fístula aortoentérica, la hemobilia o la hemorragia pancreática son mucho más infrecuentes.
Diagnóstico de la hemorragia de intestino delgado
Cuando el origen de la hemorragia digestiva no es aparente tras la exploración endoscópica del tracto gastroduodenal y del colon, en general se sospecha que el intestino delgado es el origen de la hemorragia. La hemorragia de intestino delgado ha representado durante años un problema diagnóstico complejo porque este órgano era esencialmente inaccesible a la endoscopia y porque las causas de hemorragia de intestino delgado son difícilmente identificadas mediante otras exploraciones convencionales. La rentabilidad diagnóstica del examen radiológico con contraste mediante el tránsito intestinal o la enteroclisis en pacientes con hemorragia de origen indeterminado es muy baja, inferior al 20%, y no se consideran satisfactorios (5-21%)16. Además, estas exploraciones no deben realizarse durante la hemorragia aguda porque la presencia de bario impediría la realización de otras exploraciones.
La gammagrafía con hematíes marcados con 99mTc es una exploración no invasiva que puede detectar una hemorragia activa con un débito inferior al de la arteriografía. Esta exploración puede identificar una hemorragia activa en aproximadamente el 20-40% de los pacientes con hemorragia de origen indeterminado y, en general, se utiliza para seleccionar a los pacientes con hemorragia activa para arteriografía17. La arteriografía mesentérica selectiva identifica el origen de la hemorragia intestinal aproximadamente en la mitad de los pacientes con hemorragia activa9,18. Sin embargo, cuando la hemorragia se ha autolimitado, el diagnóstico angiográfico de la angiodisplasia de intestino delgado es mucho más difícil que el de la angiodisplasia de colon. Lo mismo parece suceder con la TC helicoidal del abdomen con contraste intravenoso. Al igual que con la arteriografía, la TC helicoidal puede tener falsos negativos por la naturaleza intermitente del sangrado. Además, es posible que su rentabilidad en la hemorragia de intestino delgado sea más baja por la mayor dificultad de identificar sangrado en el intestino colapsado, y sea necesario modificar algunos aspectos prácticos de la técnica, como la distensión intestinal mediante la administración oral de agua para aumentar su sensibilidad.
La gammagrafía con pertecnetato de 99mTc es la técnica de elección para el diagnóstico del divertículo de Meckel19. Esta exploración tiene una sensibilidad del 85-90% en niños y del 60% en adultos, probablemente en relación con una menor presencia de mucosa gástrica ectópica en el divertículo en adultos. El pretratamiento con antagonistas de los receptores H2 de la histamina, pentagastrina o somatostatina puede aumentar la captación de pertecnetato por la mucosa gástrica ectópica y aumentar la sensibilidad de la exploración.
Entre las diferentes modalidades endoscópicas para la evaluación directa de la mucosa intestinal, la enteroscopia por pulsión (PE) ha sido durante años el procedimiento diagnóstico más ampliamente utilizado y más efectivo. Mediante la PE se puede examinar el yeyuno proximal pero la mayor parte del intestino delgado permanecía inexplorada. A pesar de esta limitación, la exploración tiene una rentabilidad diagnóstica de aproximadamente el 50%20. Sin embargo, una tercera parte de los hallazgos identificados mediante esta exploración son lesiones gastroduodenales no identificadas en la gastroscopia previa21,22. Las lesiones más frecuentes son la úlcera gastroduodenal (0-11%) y las erosiones de Cameron en el saco herniario (0-8%). Otros diagnósticos al alcance del gastroscopio son las varices gástricas, los pólipos gástricos y las lesiones vasculares.
Cuando la PE no demuestra el origen de la hemorragia, presumiblemente por su localización más distal, lejos del alcance del endoscopio, la sonda enteroscopia y la enteroscopia intraoperatoria eran las opciones disponibles para completar la exploración de la totalidad del intestino delgado. La sonda enteroscopia ha sido totalmente abandonada por la incomodidad de la prueba, por la duración de la prueba y por sus limitaciones, ya que no tiene capacidad terapéutica. La enteroscopia intraoperatoria, mediante la introducción del endoscopio a través de una o más enterotomías tiene un alto rendimiento, y consigue identificar las lesiones en el 70-100% de los pacientes23-26. Sin embargo, su elevada morbilidad (hematoma de la pared intestinal, hemorragia mesentérica, íleo prolongado, isquemia intestinal y perforación hasta en un 5% de los casos) limita su utilización, por lo que este procedimiento se reserva generalmente como última opción en pacientes seleccionados con hemorragia persistente o recurrente y elevados requerimientos transfusionales, en los que no se ha podido establecer el diagnóstico por otros medios.
En los últimos años se han desarrollado 2 nuevas técnicas que permiten la evaluación endoscópica de la totalidad del intestino. La cápsula endoscópica (CE) es una técnica no invasiva que ha demostrado su eficacia en la evaluación de los pacientes con sospecha de hemorragia de intestino delgado. Numerosos estudios han confirmado la superioridad de esta exploración en comparación con otras modalidades convencionales, incluida la exploración radiológica con bario (tránsito intestinal o enteroclisis), con la enteroscopia por pulsión o la TC abdominal27-32. En comparación con la enteroscopia por pulsión, el porcentaje adicional de diagnósticos, generalmente de lesiones de intestino delgado distales fuera del alcance de la enteroscopia convencional, es del 25-55%. En un meta-análisis reciente de 14 estudios, en un total de 396 pa-cientes la rentabilidad de la CE para el diagnóstico de lesiones significativas es un 30% superior a la de la PE33. Del mismo modo, en un estudio múlticentrico alemán la rentabilidad diagnóstica de la CE también es superior a la conseguida por otras 3 pruebas que incluían la enteroclisis, la PE y la arteriografía34. Finalmente, la comparación con la enterosocopia intraoperatoria como estándar de referencia demuestra su alta sensibilidad y excelente especificidad26.
No obstante, la significación real de ciertos hallazgos, la influencia de la actividad de la hemorragia en la rentabilidad diagnóstica de la exploración y los falsos negativos atribuibles a la presencia de restos alimentarios o líquidos, la falta de distensión o propulsión y el paso rápido de largos segmentos, que impiden la visualización correcta o detallada, son limitaciones que han de ser resueltas.
Otro aspecto que no ha sido aún totalmente estudiado es el impacto de esta exploración en la evolución de la hemorragia. Algunos autores han sugerido que los hallazgos de la CE conducirán a cambios en el tratamiento y a la resolución de la hemorragia en un elevado porcentaje de pacientes. Sin embargo, otros autores no han podido confirmar estos resultados35,36. En general, la angiodisplasia es la lesión potencialmente sangrante identificada con más frecuencia, y la evolución de la hemorragia dependerá, sin duda, del diagnóstico definitivo, pero también de la disponibilidad de un tratamiento eficaz.
El principal inconveniente de la CE es que es una técnica exclusivamente diagnóstica, con una capacidad limitada para localizar con precisión la lesión identificada y sin posibilidad de obtener biopsias o realizar procedimientos terapéuticos.
Ahora la enteroscopia de doble balón37 es una nueva modalidad endoscópica que también permite el examen de la totalidad del intestino delgado, con la ventaja adicional de que permite la obtención de biopsias para el estudio histológico, la intervención terapéutica o el marcado de las lesiones, si ésta no es posible. Esta técnica utiliza un nuevo enteroscopio de 200 cm de longitud, equipado con un sobretubo de 140 cm. Los extremos distales del enteroscopio y del sobretubo están equipados con balones de látex que pueden hincharse y desincharse independientemente desde una bomba con presión controlada. Hinchando el balón del sobretubo se consigue fijar la pared intestinal y se puede hacer progresar el enteroscopio evitando la formación de bucles. Después con el balón del enteroscopio hinchado se podrá insertar el sobretubo. Esta técnica permite alcanzar tramos más distales del intestino delgado, generalmente hasta el yeyuno distal, pero raramente consigue alcanzar el íleon distal, y la enteroscopia requiere una combinación de la vía anterógrada y la vía retrógrada. Asimismo, por vía rectal, no se consigue la intubación del íleon en hasta un 30% de los casos, al parecer con relación a una mayor dificultad técnica por la menor rigidez del enteroscopio en comparación con el colonoscopio convencional.
Experiencias preliminares de grupos independientes de Japón, Alemania, Estados Unidos y Australia en pacientes con sospecha de enfermedad de intestino delgado (la mayoría por hemorragia de origen indeterminado) han demostrado la alta rentabilidad de esta exploración, que alcanza el 80%38-42. Asimismo, estos estudios sugieren la superioridad de la enteroscopia de doble balón en el diagnóstico de la hemorragia de intestino delgado, en comparación con otras modalidades, incluida la CE. Estos estudios muestran la buena correlación entre los hallazgos de la enterosocopia y los de la CE. En comparación con la CE, la enteroscopia de doble balón ofrece una rentabilidad diagnóstica adicional de un 10-20%, aunque no se puede extraer conclusiones definitivas porque no se realizó CE en todos los pacientes. El porcentaje de complicaciones es bajo, inferior al 4%, y en general leves, como dolor abdominal o traumatismos de la mucosa, pero ocasionalmente graves, como la perforación intestinal o la pancreatitis aguda. Por último, esta exploración parece tener un impacto terapéutico aproximadamente en la mitad de los pacientes con hallazgos positivos.
En conclusión, el examen endoscópico de la totalidad del intestino delgado se puede realizar actualmente mediante la CE o la enteroscopia de doble balón. Estas exploraciones son superiores a otras convencionales en el diagnóstico de la hemorragia de intestino delgado. La CE parece una exploración inicial razonable por su comodidad, pero son necesarios más estudios para determinar la rentabilidad diagnóstica de la enteroscopia de doble balón en comparación con la CE. Además, algunos estudios sugieren que la CE sería más rentable en la hemorragia aguda persistente, situación que probablemente requeriría posteriormente la enteroscopia de doble balón para la intervención terapéutica. Si se confirma su superioridad diagnóstica y seguridad, y dado su potencial terapéutico, la enteroscopia de doble balón será probablemente el estándar de referencia en la sospecha de hemorragia de intestino delgado.
Sin embargo, esta exploración no está aún ampliamente disponible y es un procedimiento prolongado que requiere una mayor demanda de recursos humanos. Además, algunas limitaciones prácticas o técnicas del enteroscopio, que contribuirán a facilitar y completar con éxito la exploración, aún han de ser resueltas, antes de que pueda ser totalmente recomendada. Asimismo, será necesario realizar estudios amplios, en un número significativo de pacientes y con seguimiento prolongado, para evaluar su impacto clínico y terapéutico real.
ESTRATEGIA DIAGNOSTICA
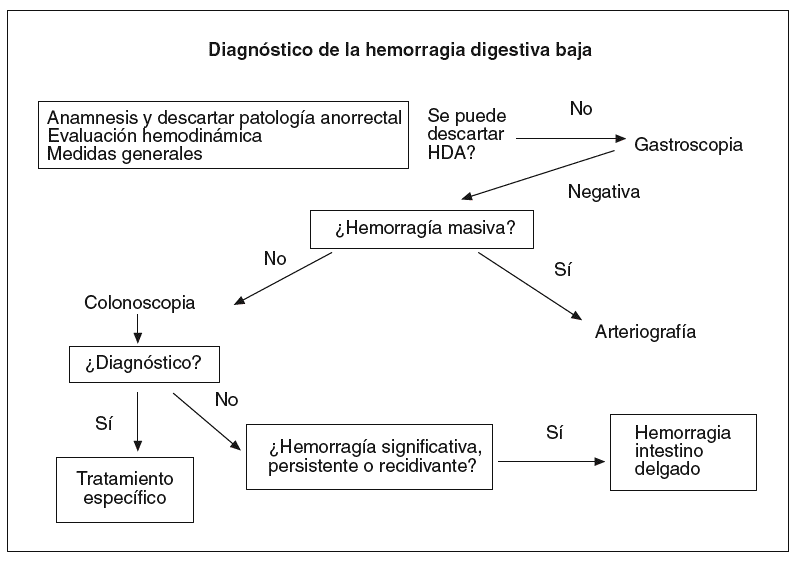
Las estrategia diagnóstica recomendada se esquematiza en los algoritmos. Cuando se descarta una enfermedad anorrectal benigna, la colonoscopia es en general la exploración inicial de elección, tras la gastroscopia, si no es posible excluir con seguridad el origen alto (fig. 1). En pacientes con hemorragia leve (estabilidad hemodinámica y sin anemización) el estudio puede realizarse de forma ambulatoria, mientras que los pacientes con hemorragia grave deberán ser hospitalizados. La arteriografía mesentérica selectiva puede ser la primera exploración en pacientes con hemorragia masiva.
Fig. 1. Estrategia diagnóstica de la hemorragia digestiva baja. HDA: hemorragia digestiva alta.
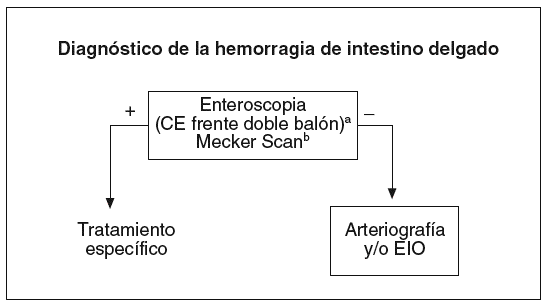
Fig. 2. Estrategia diagnóstica en pacientes con sospecha de hemorragia de intestino delgado.
aSegún edad, comorbilidad y gravedad de la hemorragia
bEn niños y adultos jóvenes
Cuando estas exploraciones endoscópicas son negativas, en niños y adultos jóvenes, hay que explorar en primer lugar la posibilidad de hemorragia por divertículo de Meckel, mediante gammagrafía con pertecnetato de 99mTc. Si esta gammagrafía es negativa, en pacientes adultos la exploración de elección es el examen endoscópico del intestino delgado, mediante cápsula endoscópica o enteroscopia de doble balón.
La decisión entre estas exploraciones se basará en la actividad y la gravedad de la hemorragia y la necesidad de intervención terapéutica. Aunque la CE parece una opción inicial razonable, su rentabilidad puede ser inferior cuando la hemorragia es autolimitada. Igualmente, en caso de hemorragia persistente, la enteroscopia de doble balón será probablemente necesaria tanto para el diagnóstico, cuando la CE no es diagnóstica, como para la intervención terapéutica, la obtención de biopsias o el marcado de las lesiones, en caso contrario.
Si la enteroscopia es negativa, debe plantearse la necesidad de exploración invasiva, que implica la realización de una angio-TC helicoidal, una arteriografía selectiva y, eventualmente, una enteroscopia intraoperatoria. Esta decisión se basa, además de la actividad de la hemorragia, en determinados factores, como la edad y la presencia de enfermedades asociadas, ya que en pacientes de edad avanzada con enfermedades asociadas el riesgo de la exploración exhaustiva puede superar al de la conducta expectante y el tratamiento conservador, si éste permite una buena calidad de vida.
TRATAMIENTO DE LA HEMORRAGIA
El diagnóstico definitivo del origen de la hemorragia es esencial para el tratamiento apropiado. Independientemente de la causa de la hemorragia, el objetivo inicial del tratamiento del paciente con HDB aguda es la reanimación y el mantenimiento de la estabilidad hemodinámica con reposición de la volemia y la corrección de la anemia mediante transfusión sanguínea.
La HDB es, en general, autolimitada y cesa espontáneamente. Sin embargo, en un 20% de los casos la hemorragia es persistente o recidiva tras el ingreso en el hospital y requiere la intervención terapéutica para conseguir la hemostasia.
Aunque clásicamente la hemorragia persistente ha requerido una resección quirúrgica, los avances endoscópicos y angiográficos ofrecen en la actualidad nuevas opciones terapéuticas.
Tratamiento endoscópico
El tratamiento endoscópico es una opción cuando la colonoscopia o enteroscopia muestran una lesión con sangrado activo o con estigmas de hemorragia reciente de alto riesgo de recidiva, como vaso visible o coágulo adherido. El tratamiento endoscópico con distintas modalidades hemostáticas, incluida la inyección de adrenalina y/o agentes esclerosantes, métodos mecánicos (ligadura con bandas elásticas o colocación de clips metálicos) o coagulación con argón, puede conseguir la hemostasia de prácticamente cualquier lesión sangrante. Las lesiones vasculares son la causa de hemorragia digestiva más ampliamente tratada con éxito, aunque los resultados a largo plazo son variables según el tipo de lesión vascular43,44. El tratamiento endoscópico se ha utilizado ahora con éxito en la hemorragia por divertículos de colon. Este tratamiento ha conseguido la hemostasia de la hemorragia diverticular en casos aislados, y los resultados de un único estudio reciente sugieren que este tratamiento previene la recidiva de la hemorragia y la necesidad de tratamiento quirúr gico45. Sin embargo, la eficacia del tratamiento endoscópico deber ser aún evaluada en estudios prospectivos controlados con un mayor número de pacientes.
Tratamiento angiográfico
La embolización mesentérica es una alternativa terapéutica cuando la arteriografía demuestra el sangrado activo. El tratamiento endovascular altamente selectivo ha aumentado la seguridad de este procedimiento y ha renovado el interés por este tratamiento. Este procedimiento requiere la cateterización superselectiva del vaso sangrante para minimizar el riesgo de necrosis isquémica del colon.
Algunas series recientes indican que la eficacia hemostática es aproximadamente del 90%, con el riesgo de recidiva muy bajo o prácticamente nulo y un porcentaje de complicaciones también razonable, que se situaría alrededor del 10%46,47. Sin embargo, no disponemos de ensayos comparativos con la alternativa quirúrgica en estas condiciones. Por el momento, y debido al riesgo potencial de complicaciones graves, es aconsejable una selección cuidadosa de los pacientes, reservando esta técnica para los casos de hemorragia masiva o persistente en pacientes de edad avanzada y elevado riesgo quirúrgico por comorbilidad grave.
Tratamiento quirúrgico
El tratamiento quirúrgico de urgencia se reserva, en general, para los pacientes con hemorragia persistente en los que no se ha podido conseguir la hemostasia con otras técnicas. Aunque no hay criterios absolutos, la gravedad de la hemorragia, determinada por la persistencia del sangrado, la repercusión hemodinámica y/o los elevados requerimientos de transfusión sanguínea, es el factor principal para establecer la necesidad de tratamiento quirúrgico de urgencia.
Sin embargo, otros factores, como el riesgo quirúrgico individual por la edad avanzada y la presencia de enfermedades asociadas graves, también contribuyen a esta decisión.
Los resultados del tratamiento quirúrgico son variables y dependen esencialmente de la localización precisa del origen del sangrado. Cuando se ha identificado con seguridad el origen del sangrado, la resección segmentaria es una opción correcta, ya que se asocia a un bajo riesgo de recidiva y mortalidad. Por el contrario, cuando a pesar de la exploración exhaustiva no es posible asegurar el origen del sangrado, la colectomía subtotal parece ser la opción más aconsejable48,49, evitando la resección segmentaria a ciegas por su elevada incidencia de recidiva de la hemorragia (35-75%) y de mortalidad (20-50%).
En conclusión, el tratamiento de la HDB debe ser individualizado, en función de la causa, la gravedad y la evolución de la hemorHDB es autolimitada, y es aconsejable un tratamiento conservador. En caso de hemorragia persistente, el tratamiento de elección es, inicialmente, el endoscópico. Si éste fracasa, se deberá recurrir a la cirugía; el tratamiento angiográfico es una buena alternativa en pacientes con elevado riesgo quirúrgico.
La hemorragia por angiodisplasia frecuentemente representa un problema terapéutico, por la existencia de lesiones múltiples o difusas en las que ha fracasado el tratamiento endoscópico o quirúrgico. Ninguno de los tratamientos farmacológicos ensayados tiene una eficacia clara50. Son necesarias nuevas alternativas para prevenir la hemorragia recurrente y evitar la necesidad de transfusiones sanguíneas repetidas en muchos de estos pacientes.