El infliximab es un anticuerpo monoclonal, bloqueante del factor de necrosis tumoral alfa (TNF-α), que constituye una buena alternativa al tratamiento de la enfermedad de Crohn refractaria1–3. No obstante, el infliximab, como casi todos los tratamientos biológicos que ocasionan un grado de inmunosupresión, no está exento de efectos secundarios. Este efecto se ve potenciado con la utilización de otros fármacos como los corticoides, metotrexate y azatiopirina, los cuales con frecuencia se asocian al tratamiento médico de estos pacientes. Una de las consecuencias puede ser el desarrollo de infecciones por gérmenes leves o latentes.
Mediante esta carta presentamos el caso de una paciente joven, afecta de enfermedad de Crohn en tratamiento con infliximab que presentó una complicación relativamente leve, pero severa en cuanto a sus manifestaciones clínicas y cuyo diagnóstico puede resultar dificultoso, por poco habitual y porque su presentación clínica puede inducir a confusión.
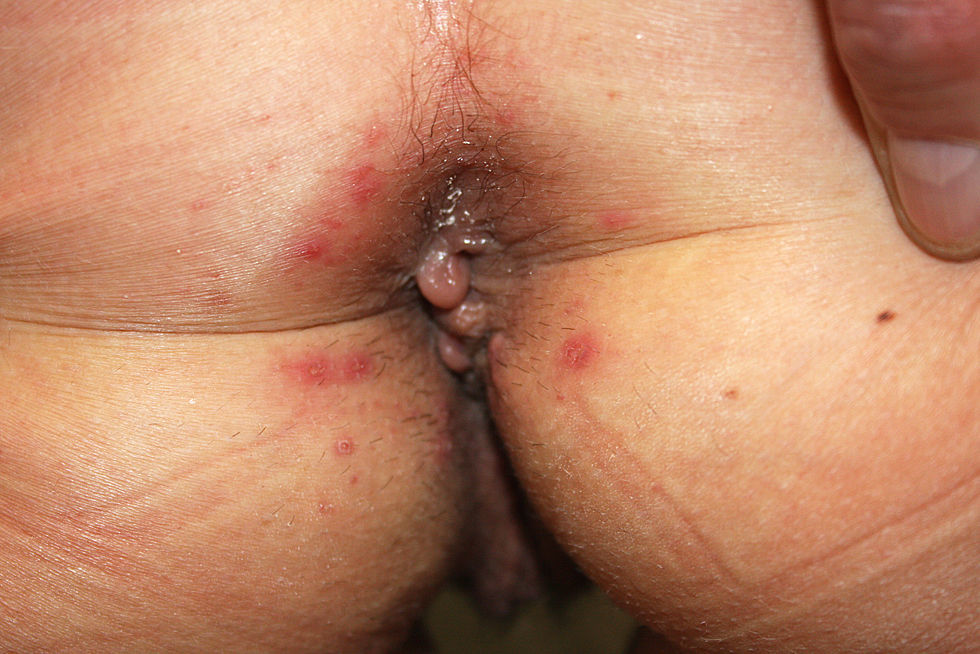
Nuestra paciente es una mujer de 31 años de edad, diagnosticada de enfermedad de Crohn ileocecal tres años antes, sin afectación perianal hasta el momento actual. La paciente era controlada por el servicio de gastroenterología de nuestro centro desde su diagnóstico. En las últimas semanas se instauró tratamiento con infliximab por reactivación de la enfermedad en forma de diarreas abundantes acompañadas de rectorragias moderadas y dolor abdominal. Después de algunos ciclos de tratamiento, la paciente acudió al servicio de urgencias por proctalgia y dolor perineal intenso, sin fiebre ni supuración perianal. A la exploración física, la paciente estaba afebril y presentaba pequeñas y escasas lesiones máculo-vesiculares perianales, no pruriginosas ni supurativas. No se observaron signos de tumefacción ni fluctuación perianales que hicieran sospechar un absceso perianal y el tacto rectal era normal y no exacerbaba el dolor. Sin embargo, el dolor perianal y perineal era intenso. El cuadro se interpretó en un primer momento como una foliculitis perineal, secundaria a la maceración y humedad constante del cuadro diarreico. Se prescribieron lavados frecuentes de la región, analgesia y control evolutivo. A las 24h, la paciente relató aumento del dolor perianal y a la exploración se observaba que las lesiones cutáneas perianales habían aumentado en número, se habían extendido algo hacia las nalgas y presentaban un aspecto francamente vesicular, con un halo eritematoso circundante y una parte central umbilicada sugestivas de lesiones herpéticas (fig. 1). Se establece el diagnóstico de herpes perianal y se instaura tratamiento antiviral con valaciclovir. La respuesta al tratamiento es inmediata, con mejoría clínica de las lesiones dérmicas y desaparición del dolor en 24h.
En la literatura se han comunicado múltiples efectos secundarios de los anti TNF-α (5 de cada 100 pacientes). Sepsis bacterianas mortales, reactivación de tuberculosis, infecciones graves por gérmenes oportunistas, aumento de tasas de neoplasias, especialmente linfomas, síndromes hematológicos, meningitis aséptica, síndromes desmielinizantes, infecciones por citomegalovirus, y cuadros graves de varicela4 y herpes zóster y mucho más excepcionalmente herpes simple5,6.
En nuestro caso, dado que el síntoma dominante era el dolor perianal y perineal, nos hizo pensar y descartar la existencia de proceso séptico local en relación con la enfermedad de base. No se valoró suficientemente la existencia de las lesiones cutáneas que se consideraron en una primera aproximación diagnóstica, secundarias a los efectos locales del cuadro diarreico, lo que nos indujo a confusión interpretándolo como una simple foliculitis cutánea. El aspecto típicamente umbilicado de las lesiones, debe hacer pensar en la posibilidad de la afectación herpética, que se puede confirmar mediante estudio del exudado de las vesículas, pero que debe invitarnos a iniciar inmediatamente el tratamiento antiviral. En nuestro caso, no se realizaron cultivos ni estudio viral de las lesiones para no demorar el tratamiento ante los hallazgos tan sugestivos a la exploración física que presentaba la paciente. La respuesta terapéutica inmediata al tratamiento antiviral confirma, en nuestra opinión, el diagnóstico de lesiones herpéticas perineales.
La reactivación del herpes simple no es frecuente durante el tratamiento con anti TNF-α, puede resultar difícil de reconocer. Una vez establecido el diagnóstico, el tratamiento con antivirales proporciona una buena respuesta, sin necesidad de detener la terapéutica anti TNF, que está controlando la enfermedad de base. En caso de recidiva del herpes en una posterior tanda de tratamiento con el anti TNF, (creemos aconsejable) repetir el tratamiento antiviral y en la siguiente tanda instaurar tratamiento preventivo 48h antes, al estilo de la profilaxis antibiótica.