La monoterapia con adefovir dipivoxil en pacientes resistentes a lamivudina se asocia con mayor desarrollo de resistencias que en naive. La respuesta virológica durante el tratamiento predice el riesgo de resistencias. Los objetivos de este estudio son evaluar la eficacia del tratamiento con adefovir dipivoxil en pacientes naive y resistentes a lamivudina y valorar si la respuesta virológica predice el desarrollo de resistencias a adefovir.
Pacientes y metodoSe ha incluido a 82 pacientes con hepatitis crónica B (HCB) HBeAg negativo tratados con adefovir dipivoxil. Durante el tratamiento se determinó ADNVHB por reacción en cadena de la polimerasa y en los casos de breakthrough virológico, se estudió la presencia de mutaciones asociadas a resistencia a adefovir.
ResultadosLa respuesta virológica a los 12 y 24 meses fue del 59 y el 73% en naive y del 40 y el 67% en resistentes a lamivudina. El breakthrough virológico a los 24 meses fue del 9,5% en naive y el 20% en resistentes a lamivudina. El 4% de los naive con respuesta virológica a los 12 meses presentó breakthrough virológico entre 12 y 40 meses de tratamiento frente al 29,4% de los pacientes sin respuesta virológica (p=0,03). En resistentes a lamivudina la respuesta virológica a los 12 meses no predijo el breakthrough virológico.
ConclusionesLa monoterapia con adefovir dipivoxil en pacientes resistentes a lamivudina se asocia con mayor tendencia al desarrollo de breakthrough virológico no predecible por la respuesta virológica a los 12 meses de tratamiento. En pacientes naive la carga viral no detectable a los 12 meses de tratamiento predice la ausencia de breakthrough virológico hasta los 40 meses de tratamiento.
Adefovir dipivoxil monotherapy in lamivudine-resistant patients is associated with more frequent development of resistance than in naïve patients. The virological response during treatment predicts the risk of developing resistance. The aims of this study were to assess the efficacy of adefovir dipivoxil treatment in naïve and lamivudine-resistant patients and to determine whether virological response predicts the development of adefovir resistance.
Patients and methodThis study included 82 patients with HBeAg-negative chronic hepatitis B (CHB) who received adefovir dipivoxil therapy. During active treatment, HBV-DNA values were determined by polymerase chain reaction; in addition, the presence of adefovir resistance-associated mutations was studied in cases of virological breakthrough.
ResultsVirological response at 12 and 24 months was 59% and 73% in naive patients compared with 40% and 67% in lamivudine-resistant patients, whereas virological breakthrough at 24 months was 9.5% in naïve patients compared with 20% in lamivudine-resistant patients. A small percentage (4%) of patients with virological response at 12 months showed virological breakthrough between 12 and 40 months versus 29.4% of patients without virological response (P=.03). In lamivudine-resistant patients, virological response at 12 months was not a predictive factor for the development of virological breakthrough.
ConclusionsAdefovir dipivoxil monotherapy in lamivudine-resistant patients is associated with an increased tendency to develop virological breakthrough, which cannot be predicted by virological response at 12 months of treatment. In naive patients, an undetectable viral load at 12 months of treatment ensures the absence of virological breakthrough at 40 months of treatment.
La hepatitis crónica B (HCB) HBeAg negativo (debida a mutaciones en la región pre-core o promotor del core del genoma del virus B) es la variedad más frecuente en España y generalmente corresponde a una enfermedad hepática más avanzada que la HCB HBeAg positivo. El principal objetivo del tratamiento de la HCB HBeAg negativo es suprimir la replicación viral para evitar la progresión de la enfermedad y prevenir el desarrollo de complicaciones, mejorando la supervivencia1. En la actualidad, en España disponemos de 7 tratamientos aprobados para la HCB con los que conseguir ese objetivo: el interferón alfa, cuyo uso ha sido desplazado por el interferón pegilado alfa2a debido a su mejor posología, la lamivudina, el adefovir dipivoxil, el entecavir, la telbivudina y el tenofovir disoproxil fumarato. El adefovir dipivoxil sustituyó a la lamivudina como tratamiento de primera línea en pacientes naive por su menor tasa de resistencias2,3. En pacientes resistentes a lamivudina los estudios preliminares señalaron que la monoterapia con adefovir dipivoxil era tan eficaz como la combinación de lamivudina y adefovir dipivoxil4–6. Los estudios posteriores demostraron un mayor desarrollo de breakthrough virológico y de resistencias en los pacientes así tratados7–9. La respuesta virológica a los 6 o 12 meses de tratamiento con los diversos análogos de nucleós/tidos predice el riesgo de desarrollo de resistencias10.
Aunque las recomendaciones de la guía de práctica clínica de la European Association for the Study of the Liver (EASL) sitúan a entecavir y tenofovir disoproxil fumarato como tratamientos de primera elección en pacientes con hepatitis crónica B HBeAg negativo1, todavía una proporción de pacientes, tanto naive como resistentes a lamivudina, reciben adefovir dipivoxilo. Los objetivos de este estudio son, en primer lugar, evaluar la eficacia del tratamiento con adefovir dipivoxil en pacientes naive y resistentes a lamivudina y, en segundo lugar, valorar si la respuesta virológica, definida según criterios recientes1 predice el desarrollo de resistencias a adefovir en ambas poblaciones.
Pacientes y métodosPacientesSe incluyó en el estudio a pacientes con HCB HBeAg negativo de 5 hospitales de la Comunidad Autónoma de Andalucía en Granada, Sevilla, Córdoba y Málaga, tratados con adefovir dipivoxil. Los criterios de inclusión fueron: a) edad superior a 18 años; b) valores elevados de alaninaminotransferasa (ALT), y c) concentraciones de ADNVHB superiores a 2.000 UI/ml por técnica de reacción en cadena de la polimerasa (PCR), ambos al inicio del tratamiento. Se excluyó a los pacientes coinfectados con virus de hepatitis delta, virus de hepatitis C o VIH.
Diseño del estudioSe trata de un estudio retrospectivo, multicéntrico, descriptivo y observacional de una cohorte de 82 pacientes diagnosticados de HCB HBeAg negativo tratados con adefovir dipivoxil, a una dosis de 10mg diarios, durante un periodo de al menos 12 meses. La cohorte total incluye a 42 pacientes no tratados previamente con ningún análogo de nucleós/tidos o naive y 40 pacientes con resistencia a lamivudina. Se recogieron sus características basales, como la edad, el sexo, la presencia de cirrosis, la analítica hepática, el genotipo VHB y la concentración de ADNVHB. Durante el tratamiento se les realizó analítica completa y ADNVHB en sus respectivos centros a los 3, 6 y 12 meses del inicio del tratamiento y posteriormente cada 6 meses hasta su finalización. En los casos de breakthrough virológico, se estudió la presencia de mutaciones del VHB asociadas a resistencia a adefovir.
DefinicionesLa respuesta virológica se definió como alcanzar una concentración de ADNVHB inferior a 40 UI/ml. La respuesta bioquímica se definió como la normalización de ALT. La falta de respuesta primaria se definió como el descenso de ADNVHB inferior a 1 log10 UI/ml desde el valor basal a los 3 meses de tratamiento. El breakthrough virológico se definió como el aumento superior a 1 log10 UI/ml desde el valor más bajo obtenido durante el tratamiento en dos determinaciones consecutivas.
Estudios serológicosLas determinaciones de HBsAg, HBeAg y antiHBe se realizaron mediante kits comerciales (Abbott y Bio-Rad Laboratories).
Determinación cuantitativa de ADNVHBEl ADNVHB se determinó por técnica de PCR mediante COBAS Amplicor HBV Monitor Test y COBAS Ampliprep Taqman HBV Assay, de Roche Diagnostics System, con límites de detección de 200 copias/ml (aproximadamente, 40UI/ml) y 10UI/ml, respectivamente.
Determinación de genotipos y estudio de mutaciones VHB asociadas a resistencia a adefovirSe realizaron mediante amplificación genómica por PCR seguida de hibridación reversa en tira de nitrocelulosa (INNO-LiPA HBV Genotyping Assay; Innogenetics NV, Ghent, Bélgica) o por secuenciación directa (TRUGENE HBV Genotyping Kit; Bayer Health Care, Nueva York, Estados Unidos) siguiendo las instrucciones del fabricante. La subgenotipificación de los virus identificados como genotipo A se realizó mediante el análisis filogenético del gen S.
Análisis estadísticoSe utilizó el software SAS v 9.1 para realizar el análisis estadístico de los datos. Las variables categóricas se han descrito mediante frecuencias absolutas y relativas, y en los casos en que se han analizado las diferencias entre grupos, se ha aplicado el test de la χ2, y el test de Fisher en los casos en que alguna frecuencia relativa fuera inferior al 5%. En el caso de las variables continuas, se ha empleado el test de normalidad de Shapiro-Wilks. En las variables que no se ajusten a la distribución normal (SW, p<0,05), el análisis descriptivo se representa con la mediana, cuartiles, mínimo y máximo; y para contrastar diferencias entre grupos, se ha aplicado el test no paramétrico de Wilcoxon. En el caso de que las variables se ajusten a la campana de Gauss, se proporcionan los datos de la media y desviación típica. Para contrastar las diferencias entre los grupos se ha aplicado el test de la t de Student. Para determinar factores que pueden influir en la variable principal se ha aplicado un análisis de regresión logística, utilizando como variable dependiente la respuesta al tratamiento y como variable independiente, las características basales y demográficas del paciente.
Se ha realizado un análisis mediante las curvas de vida de Kaplan-Meier para determinar la mediana de tiempo hasta la respuesta o breakthrough virológico y contrastar las diferencias entre grupos. Para determinar posibles factores predictivos se han aplicado las pruebas de sensibilidad, especificidad y valores predictivos.
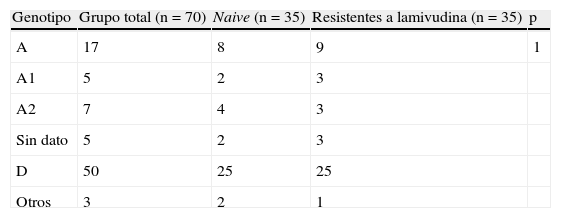
ResultadosSe incluyó a 82 pacientes, el 70% varones, con media de edad de 45 (intervalo, 19-72) años. El 20% presentaba cirrosis compensada diagnosticada con criterios histológicos y/o ecográficos. 42 pacientes eran naive y 40 presentaban resistencia a lamivudina al inicio del tratamiento con adefovir dipivoxil. Ambos grupos no mostraron diferencias estadísticamente significativas en cuanto a edad, sexo, cirrosis ni concentraciones de ALT o ADNVHB basales (tabla 1). Se determinó el genotipo en 70 pacientes: 50 tenían genotipo D y 17 genotipo A; el resto tenía otros genotipos (B, F y mixto A/G). De los 12 pacientes con genotipo A en los que se determinó el subgenotipo, 7 tenían A2 y 5 A1. No hubo diferencias en la distribución de genotipos entre los pacientes naive o resistentes a lamivudina (tabla 2). La mediana del tiempo de seguimiento de los 82 pacientes fue 34,5 meses con un intervalo de 12-67 meses. No hubo diferencias en la mediana del tiempo de seguimiento de los dos grupos de pacientes: 32 meses en los naive y 36 meses en los resistentes a lamivudina.
La respuesta virológica en los pacientes naive a los 6, 12 y 24 meses fue del 40, el 59 y el 73%, respectivamente, y en los resistentes a lamivudina del 32, el 40 y el 67%, respectivamente, sin diferencias estadísticamente significativas. En el conjunto global de los pacientes el análisis de regresión logística de las variables basales solo mostró asociación estadística entre la respuesta virológica a los 6 meses y una carga viral basal inferior a 200.000 UI/ml (p=0,015). La curva de Kaplan-Meier fue similar en ambos grupos, si bien la mediana del tiempo desde el inicio del tratamiento hasta la respuesta virológica fue inferior en los naive (10 meses) que en los resistentes a lamivudina (15 meses) (fig. 1). La respuesta bioquímica en los pacientes naive a los 6, 12 y 24 meses fue del 64, el 78 y el 90%, respectivamente, y en los resistentes a lamivudina, del 59, el 64 y el 74%, respectivamente, sin diferencias estadísticamente significativas.
La falta de respuesta primaria fue del 3% (1/32) en los pacientes naive y del 8% (2/23) en los resistentes a lamivudina, sin alcanzar significación estadística.
El breakthrough virológico en los pacientes naive a los 12 y 24 meses fue del 2 y el 9,5%, respectivamente, y en los resistentes a lamivudina, del 7,5 y el 20%, respectivamente, sin alcanzar significación estadística. Ninguna variable basal mostró asociación estadística con breakthrough virológico. En la curva de Kaplan-Meier no había diferencias estadísticamente significativas entre ambos grupos, si bien el grupo naive tenía menor tendencia al desarrollo de breakthrough virológico (fig. 2).
En el grupo naive se detectaron mutaciones asociadas a resistencia a adefovir en 3 de los 9 pacientes con breakthrough virológico: en 2, la N236T, y en 1, la A181V. En el grupo de resistentes a lamivudina se detectaron mutaciones asociadas a resistencia a adefovir en 5 de los 12 pacientes con breakthrough virológico: en 3, la N236T; en 1, la A181V, y en 1, ambas mutaciones.
El 4% (1/25) de los pacientes naive con respuesta virológica a los 12 meses presentó breakthrough virológico entre los 12 y los 40 meses frente al 29,4% (5/17) de los pacientes naive sin respuesta virológica (p=0,03). En pacientes resistentes a lamivudina con respuesta virológica a los 12 meses el 12,5% presentó breakthrough virológico entre los 12 y los 40 meses, frente al 25% de los pacientes sin respuesta virológica (p=0,4) (tabla 3).
Relación entre la respuesta virológica a los 12 meses y el breakthrough virológico en pacientes naive y en pacientes resistentes a lamivudina.
| Breakthrough virológico | ||
| Naive (n=42) | Resistentes a LAM (n=40) | |
| 12-40 meses | 12-40 meses | |
| Respuesta virológica 12 meses (n=41) | 4% (1/25) | 12,5% (2/16) |
| Sin respuesta virológica 12 meses (n=41) | 29,4% (5/17) | 25% (6/24) |
| p=0,03 | p=0,4 | |
En esta cohorte de pacientes con HCB HBeAg negativo el tratamiento con adefovir dipivoxil consiguió la respuesta virológica al año y a los 2 años en el 59 y el 73%, respectivamente, de los pacientes naive. Estos resultados son similares a los observados en el ensayo de tenofovir disoproxil fumarato frente a adefovir dipivoxil tras 1 año de tratamiento y en el estudio de pacientes tratados con adefovir dipivoxil a largo plazo, aunque en este último el límite de detección del ADNVHB fue de 1.000 copias/ml y en el estudio actual es de 200 copias/ml11,12. En los pacientes resistentes a lamivudina la respuesta virológica al año y a los 2 años fue del 40 y el 67%, con un retraso en el tiempo de alcanzar la respuesta con respecto a los pacientes naive, aunque no fue estadísticamente significativo. Este retraso puede deberse a una mayor carga viral basal en los pacientes resistentes a lamivudina (1,4×108 UI/ml frente a 6,4×106 UI/ml), si bien no alcanzó significación estadística, o a la presencia de mutaciones resistentes a lamivudina. En el programa de uso compasivo de adefovir dipivoxil en pacientes resistentes a lamivudina en España, con el 63% de pacientes HBeAg negativo, la respuesta virológica definida como carga viral menor de 105 copias/ml fue inferior, el 54% a los 2 años13. En un estudio asiático, con predominio de pacientes HBeAg positivo, la respuesta virológica es muy inferior a la de la serie actual (19%)7. En pacientes italianos, con predominio de HBeAg negativo, la respuesta virológica al tratamiento combinado con lamivudina y adefovir dipivoxil es similar (el 61 y el 70% al año y a los 2 años, respectivamente)14.
La falta de respuesta primaria en el 3-8% de los pacientes y la asociación entre la respuesta virológica a los 6 meses de tratamiento, pero no posteriormente, y una carga viral basal inferior a 200.000 UI/ml ponen de manifiesto la baja potencia antiviral del adefovir dipivoxil. En este estudio, no se ha confirmado la menor respuesta virológica en los pacientes del subgenotipo A2, si bien el número de pacientes incluidos con este subgenotipo es muy pequeño15–17.
Los pacientes resistentes a lamivudina presentan una mayor tendencia al desarrollo de breakthrough virológico a lo largo del tratamiento sin significación estadística, alcanzando a los 2 años de tratamiento un 20% frente a un 9,5% en los pacientes naive. No se encontraron factores predictivos basales de breakthrough virológico. Se detectaron mutaciones asociadas a resistencia a adefovir (A181V y N236T) solo en el 38% de los pacientes con breakthrough virológico. Esto puede deberse a la utilización, en algunos de los hospitales del estudio, de la técnica de secuenciación directa para la detección de mutaciones, que es menos sensible que la técnica de hibridación reversa en tira de nitrocelulosa (INNO-LiPA) al necesitar la presencia de mutaciones en el 20-25% de la población viral. Sin embargo, se han encontrado resultados semejantes en otra serie que utiliza la técnica de INNO-LiPA18. La monoterapia con adefovir dipivoxil en los pacientes resistentes a lamivudina se asocia con un riesgo elevado de desarrollo de resistencias, que oscila en el 6-18% al año de tratamiento y el 25-38% a los 2 años7–9,13. Por el contrario, en los pacientes tratados con la combinación lamivudina y adefovir dipivoxil, a los 4 años de tratamiento solo un 4% desarrolló la resistencia A181T y en todos ellos se mantuvo la respuesta virológica14. La explicación es la inhibición cruzada de las mutaciones correspondientes con los análogos de nucleós/tidos. Por ello, en pacientes con resistencia a lamivudina se recomienda en las guías de práctica clínica la combinación con un análogo que no tenga resistencias cruzadas; es decir, adefovir dipivoxil o tenofovir disoproxil fumarato, este último con mayor potencia antiviral y sin resistencias descritas a los 3 años de tratamiento1,19,20.
En los pacientes naive la ausencia de respuesta virológica a los 12 meses predice el desarrollo de breakthrough virológico a largo plazo. Así, solo un paciente con carga viral indetectable a los 12 meses de tratamiento con adefovir dipivoxil presentó breakthrough virológico entre los 12 y los 40 meses de tratamiento. En estudios previos con adefovir dipivoxil la concentración de ADNVHB a los 12 meses, pero no más precozmente, predijo el desarrollo de resistencias durante el tratamiento. Si el ADNVHB era inferior a 3 log10 copias/ml al año, el 4% desarrolló resistencias a los 3 años, mientras que el 26% de los que tenían valores de 3-6 log10 copias/ml y el 67% de los que tenían valores superiores a 6 log10 copias/ml las desarrollaron21. A los 4 años de tratamiento desarrollaron resistencias el 4% de los que tenían valores de ADNVHB inferiores a 1.000 copias/ml al año y el 49% de los que tenían valores superiores a 1.000 copias/ml3. Con estos datos se recomienda, en los pacientes tratados con adefovir dipivoxil que presenten carga viral detectable al año de tratamiento, modificarlo, cambiando a un análogo más potente (entecavir o tenofovir disoproxil fumarato) o añadiendo un análogo más potente sin resistencia cruzada (entecavir)1,10. En los pacientes resistentes a lamivudina la respuesta virológica no fue un factor predictivo de breakthrough virológico. El 12,5% de los pacientes con respuesta virológica a los 12 meses presentaron breakthrough virológico entre los 12 y los 40 meses de tratamiento.
En resumen, se debe evitar la monoterapia con adefovir dipivoxil en pacientes resistentes a lamivudina por la mayor tendencia al desarrollo de breakthrough virológico no predecible por la respuesta virológica a los 12 meses de tratamiento. En los pacientes naive la carga viral no detectable a los 12 meses de tratamiento predice la ausencia de breakthrough virológico al menos hasta los 40 meses.
Conflicto de interesesEl estudio fue financiado parcialmente por una ayuda de investigación de Gilead Sciences. Los autores mantuvieron la independencia en el diseño del estudio, el análisis y la interpretación de los datos y la redacción del manuscrito, así como de los resultados.