La esofagitis eosinofílica (EE) es una enfermedad infradiagnosticada que hay que sospechar ante todo paciente con disfagia e impactación alimentaria. Aunque estos son los síntomas guía, el espectro clínico y endoscópico es muy variable. Es obligatorio tomar conciencia sobre las posibles complicaciones derivadas de las maniobras diagnósticas y terapéuticas en la EE. Un manejo cuidadoso de los procedimientos endoscópicos conseguirá extremar las precauciones necesarias para evitar iatrogenia. Presentamos el caso de un varón joven con disfagia y estenosis esofágica que en el curso de su diagnóstico sufre como complicación una perforación esofágica.
Eosinophilic esophagitis is an underdiagnosed disease that should be suspected in all patients with dysphagia and food impaction. Although these are the leading symptoms, the clinical and endoscopic spectrum is highly varied. Clinicians should be aware of the risk of endoscopy-related complications in this disorder. Precautions should be maximized in endoscopic examinations to avoid iatrogenic damage. We describe the case of a young patient with esophageal stricture and dysphagia who suffered a perforation following a biopsy.
La esofagitis eosinofílica es una enfermedad emergente que aunque tiene un espectro clínico y endoscópico característico, la baja sospecha diagnóstica en algunos pacientes que desarrollan maniobras compensadoras para adaptarse a los síntomas hace que la anamnesis deba ser dirigida. Conocer esta entidad es fundamental para alcanzar un diagnóstico temprano, certero y exento de complicaciones.
Presentamos el caso de un varón joven con disfagia y estenosis esofágica, que en el curso de su diagnóstico sufre como complicación una perforación esofágica.
Observación clínicaSe presenta el caso de un varón de 24 años, sin atopia conocida ni otros antecedentes médico-quirúrgicos de interés, que ingresa por cuadro de varios meses de evolución de disfagia y episodios repetidos de impactación alimentaria, presentando una estenosis en tercio distal esofágico. Ingresa en nuestro servicio para diagnóstico con toma de biopsias y valoración de dilatación esofágica. La exploración física era normal.
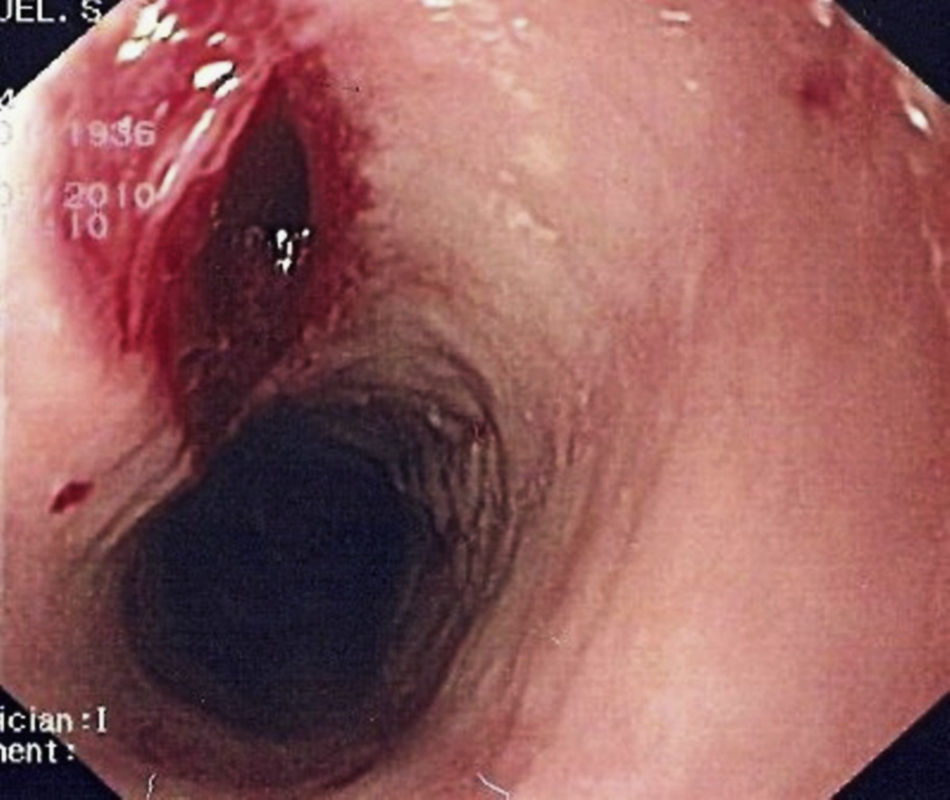
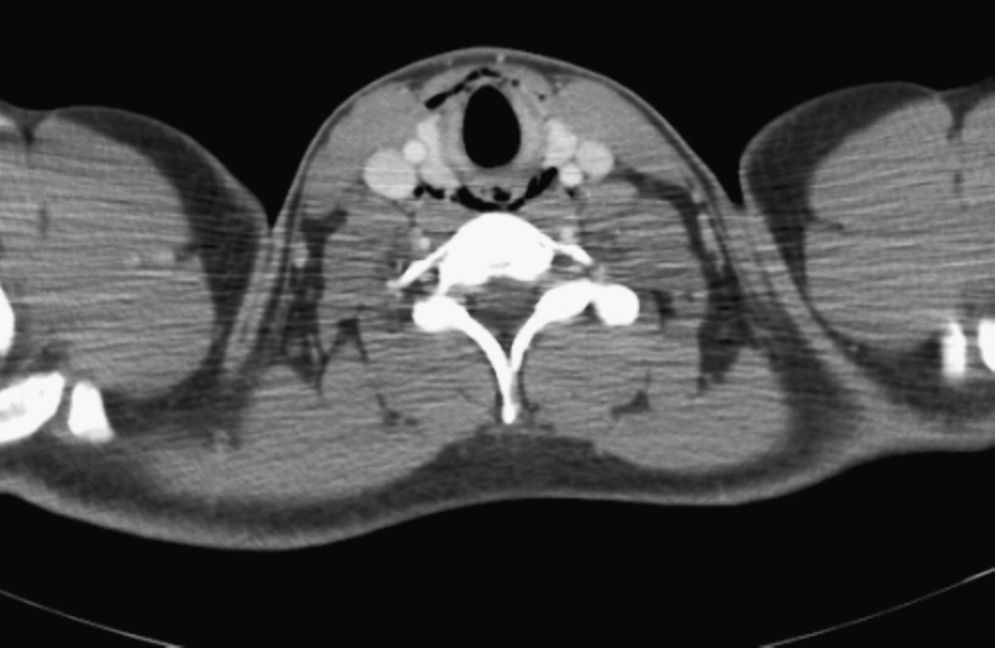
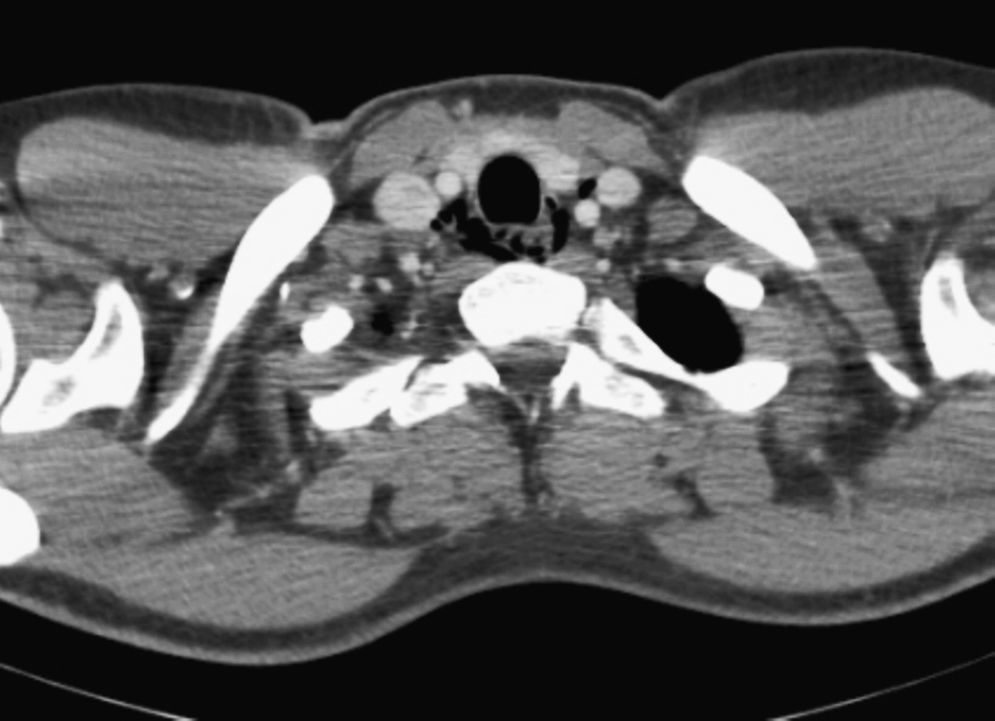
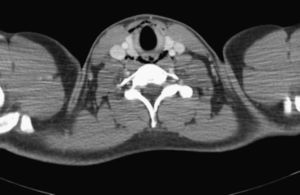
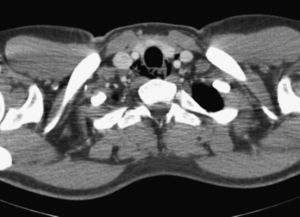
Se realizó una endoscopia digestiva alta con videogastroscopio Olympus GIF-Q-165, sin sedación, encontrando un esófago con aspecto anillado y estrías longitudinales desde 30 a 39cm de la arcada dentaria. En tercio inferior, a 41cm de la arcada, se observaba un anillo fibroso que estenosaba discretamente la luz permitiendo el paso del endoscopio. Se tomaron biopsias aleatorias de esófago medio y distal, con pinza estándar con aguja (Radial Jaw 3 de Boston Scientific), produciéndose tras una de ellas, en el tercio medio esofágico, un desgarro de la mucosa de unos 5mm de longitud (fig. 1). Unas 4 horas después del procedimiento el paciente comenzó con dolor en cuello y en tórax y sialorrea. En la exploración el paciente se encontraba estable hemodinámicamente y afebril, presentando enfisema subcutáneo en cuello como único hallazgo reseñable. Ante la sospecha clínica de perforación esofágica se realizaron exámenes complementarios con radiografía simple de tórax y tomografía computarizada (TC) cervicotorácica con contraste intravenoso encontrando aire extraluminal correspondiente a neumomediastino y enfisema en cuello (figs. 2 y 3).
Se consultó el caso con cirugía general y, de forma conjunta, se decidió realizar manejo conservador, por lo que se mantiene en dieta absoluta con analgesia y antibioterapia intravenosa de amplio espectro (carbapenems y metronidazol) e instaurando nutrición parenteral total. El paciente permaneció asintomático el resto del ingreso, realizándose TC de control a la semana en la que no se observaba neumomediastino ni enfisema en cuello. Le fue dada el alta tras 10 días de hospitalización.
El examen histológico de las biopsias esofágicas reveló la existencia de un infiltrado eosinófilo (> 40 eosinófilos por campo de gran aumento) en la mucosa esofágica junto con microabscesos compatible con esofagitis eosinofílica, por lo que se indicó tratamiento domiciliario con fluticasona inhalada 250μg/12h. En controles posteriores en consulta externa el paciente permanece asintomático, sin nuevas crisis de impactación alimentaria ni disfagia.
DiscusiónLa esofagitis eosinofílica (EE) está caracterizada por la infiltración eosinofílica difusa de la pared esofágica en ausencia de afectación de otros tramos del tubo digestivo1,2. En ella aparecen síntomas del tracto esofágico superior no debidos a reflujo gastroesofágico, como disfagia e impactación alimentaria, en combinación con biopsia de mucosa esofágica con ≥ 15 eosinófilos por campo de gran aumento3–5. Entre los hallazgos endoscópicos asociados con la EE están desde una mucosa normal o hallazgos muy sutiles hasta otros más manifiestos como anillos múltiples, estrías longitudinales, estenosis, laceraciones mucosas (mucosa «en papel de crepé») y exudados blanquecinos difusos6–8.
Ante la sospecha de EE están indicadas las biopsias de esófago, incluso cuando el aspecto de la mucosa es normal, con el fin de realizar un diagnóstico temprano de esta entidad, seleccionando la terapia médica adecuada y evitando la dilatación en los casos innecesarios. Todo ello con especial cuidado en la obtención de las muestras con el objetivo de minimizar el riesgo de complicaciones graves como el desgarro y la perforación esofágica9. La toma de biopsias esofágicas múltiples mejora la capacidad diagnóstica debido a la distribución heterogénea de la infiltración eosinofílic10–12. Gonsalves et al expusieron que con 5 muestras de biopsias se alcanza una sensibilidad diagnóstica del 100%. Además, las biopsias deberían ser obtenidas también de estómago y duodeno para descartar la gastroenteritis eosinofílica13.
Las opciones terapéuticas para la EE incluyen restricción dietética, fármacos (corticoides tópicos y sistémicos, antagonistas de receptores de leucotrienos, anticuerpos monoclonales anti-IL-5) y dilatación endoscópica14. Varios autores abogan por el manejo endoscópico conservador de las estenosis asociadas a la EE, llevando a cabo dilatación únicamente en pacientes que no han respondido a la terapia médica con corticoides tópicos al menos durante 8 semanas. En los casos en que sea necesaria la dilatación, ésta debe realizarse con extrema cautela con la intención de conseguir pequeñas ganancias en el diámetro por procedimiento para minimizar el riesgo15–17.
La remodelación tisular que caracteriza la EE produce una mayor fragilidad de la mucosa condicionada por la inflamación y una menor distensibilidad de la pared esofágica18, aumentando el riesgo tanto de desgarros superficiales como de perforación en el contexto de procedimientos diagnósticos y/o terapéuticos19,20. Incluso puede llevar al desarrollo de fibrosis subepitelial con la formación de anillos esofágicos y estenosis, lo que justifica la sintomatología de esta enfermedad. La mayoría de las perforaciones en esta entidad ocurren tras una larga evolución de la misma. La capacidad para predecir el riesgo de complicaciones sería importante en el manejo de pacientes con EE sobre el rendimiento de realización de procedimientos endoscópicos. Aunque es difícil estratificar este riesgo hay ciertas características clínicas que pueden ser muy indicativas de potenciales complicaciones endoscópicas, como una larga duración de los síntomas, la presencia de estenosis esofágica y una alta densidad de infiltración mucosa (> 40 eosinófilos por campo de gran aumento); características que indican una mayor severidad de la inflamación eosinofílica19.
El riesgo elevado de desgarro y perforación en esta entidad requiere una gran sospecha clínica, ya que son complicaciones en las que la mayoría de los pacientes presentan una sintomatología atípica y poco expresiva, lo que provoca un retraso en el diagnóstico, que puede llegar a ser de 24h en el 50% de los pacientes. Cualquier paciente con antecedente de instrumentación esofágica previa que comienza con dolor torácico de inicio súbito nos debe hacer sospechar esta entidad.
El manejo de estos pacientes con perforación esofágica es controvertido, y las herramientas de abordaje van desde técnicas de resección quirúrgica y reparación primaria hasta colocación de stents y tratamientos más conservadores21. La demora en el tratamiento afecta al pronóstico de la enfermedad de forma determinante, y aquellas que son tratadas después de las 24h duplican la mortalidad22. Aunque no existen guías clínicas sobre el manejo de la perforación esofágica en la EE, se recomiendan que los casos reconocidos de forma precoz se pueden beneficiar de una terapia conservadora siendo ésta satisfactoria y evitando así las medidas quirúrgicas.
El interés del caso que presentamos radica, por un lado, en conocer y tomar mayor conciencia de esta enfermedad infradiagnosticada que es la esofagitis eosinofílica, sobre todo como causa frecuente de disfagia e impactación alimentaria. Asimismo, valorar en todo paciente con EE conocida o sospechada la posibilidad de complicaciones graves derivadas de la instrumentación, por lo que debemos extremar las precauciones en todo procedimiento endoscópico ya sea puramente diagnóstico como la toma de biopsias, o con intención terapéutica como la extracción de cuerpos extraños y la dilatación esofágica. Por otro lado, saber abordar adecuadamente y de forma precoz dichas complicaciones.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.