Sr. Director: La retinopatía de Purtscher (RP) se caracteriza por una disminución brusca de la agudeza visual, asociada a signos oftalmológicos de isquemia del polo posterior, con exudados blanquecinos y hemorragias alrededor de la papila. Habitualmente, se asocia con traumatismos graves craneoencefálicos o torácicos, aunque también se han descrito casos asociados a distintas enfermedades: pancreatitis aguda, lupus eritematoso sistémico, dermatomiositis, insuficiencia renal crónica, sida y embolismo por líquido amniótico. Se presenta un caso de RP asociada a pancreatitis aguda de origen etílico.
Varón de 40 años de edad, bebedor habitual de 80 g de alcohol/día y fumador de 20 cigarrillos/día, que presenta un cuadro de dolor abdominal de 2 h de evolución, localizado en el epigastrio, tras el consumo de cantidades elevadas de alcohol los días previos. En la exploración física destacaba un abdomen ligeramente distendido, doloroso a la palpación en el hemiabdomen superior, disminución del peristaltismo intestinal y fiebre de 38 oC. En los estudios de laboratorio destacaba un hemograma normal, salvo una ligera macrocitosis y una bioquímica con elevación moderada de amilasa. La sospecha de pancreatitis aguda se confirmó con la ecografía abdominal y la tomografía computarizada, que mostraban un aumento uniforme del tamaño pancreático con realce de la densidad grasa peripancreática y presencia de escasa cantidad de líquido libre por los espacios pararrenales.
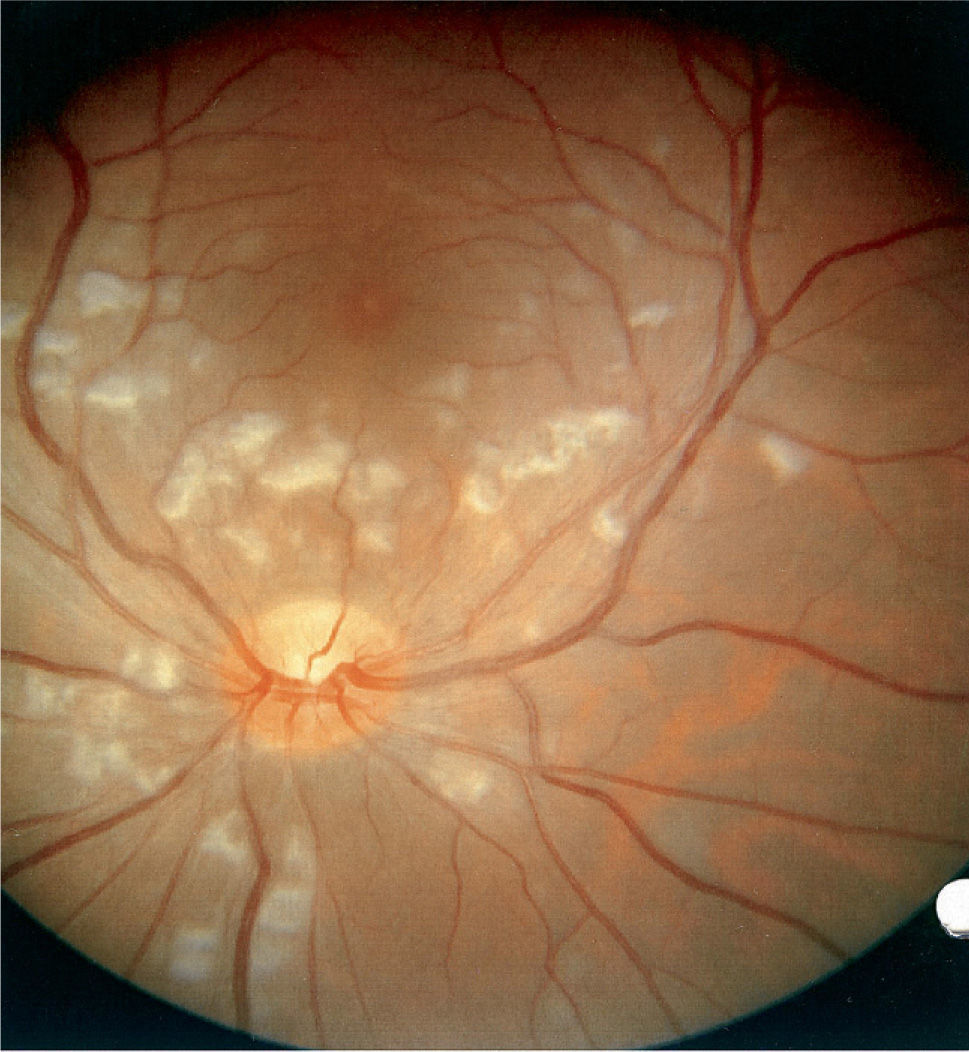
A las 12 h del cuadro abdominal, el paciente presentó una disminución brusca de la agudeza visual en ambos ojos. El estudio oftalmológico mostró la presencia de exudados algodonosos en el polo posterior de la retina y alrededor de la papila óptica (fig. 1).
La pancreatitis aguda evolucionó de forma favorable con tratamiento sintomático en unos 7 días, mientras que los síntomas oftalmológicos siguieron un curso clínico más tórpido, recuperando hasta el 70% de su agudeza visual a los 2 meses del cuadro, con desaparición de los exudados blanquecinos en el fondo de ojo de control.
La RP fue comunicada por primera vez en 1910, en un paciente con un traumatismo craneoencefálico grave1. Posteriormente, se ha descrito en otras enfermedades: pancreatitis aguda y neoplasias pancreáticas, traumatismos torácicos, lupus eritematoso sistémico, insuficiencia renal crónica, anestesia retrobulbar, embolismo graso y trastornos linfoproliferativos2.
La RP se manifiesta por la formación de exudados algodonosos, hemorragias superficiales y edema en el polo posterior retiniano, que se han relacionado con un mecanismo isquémico secundario a la oclusión arteriolar por microémbolos de agregados plaquetarios y leucocitos. Éstos se producirían tras la activación de la cascada del complemento por la liberación de las enzimas proteolíticas pancreáticas3,4.
Las manifestaciones clínicas suelen aparecer a las 48 h tras el factor precipitante, aunque se han descrito casos en que la afectación visual precede al resto de sintomatología5. La agudeza visual suele disminuir de forma brusca y el pronóstico, en cuanto a la recuperación total de la visión, es incierto. Hay que destacar que la gravedad de la pancreatitis aguda no se relaciona con la evolución de la retinopatía, la cual no tiene un tratamiento específico.