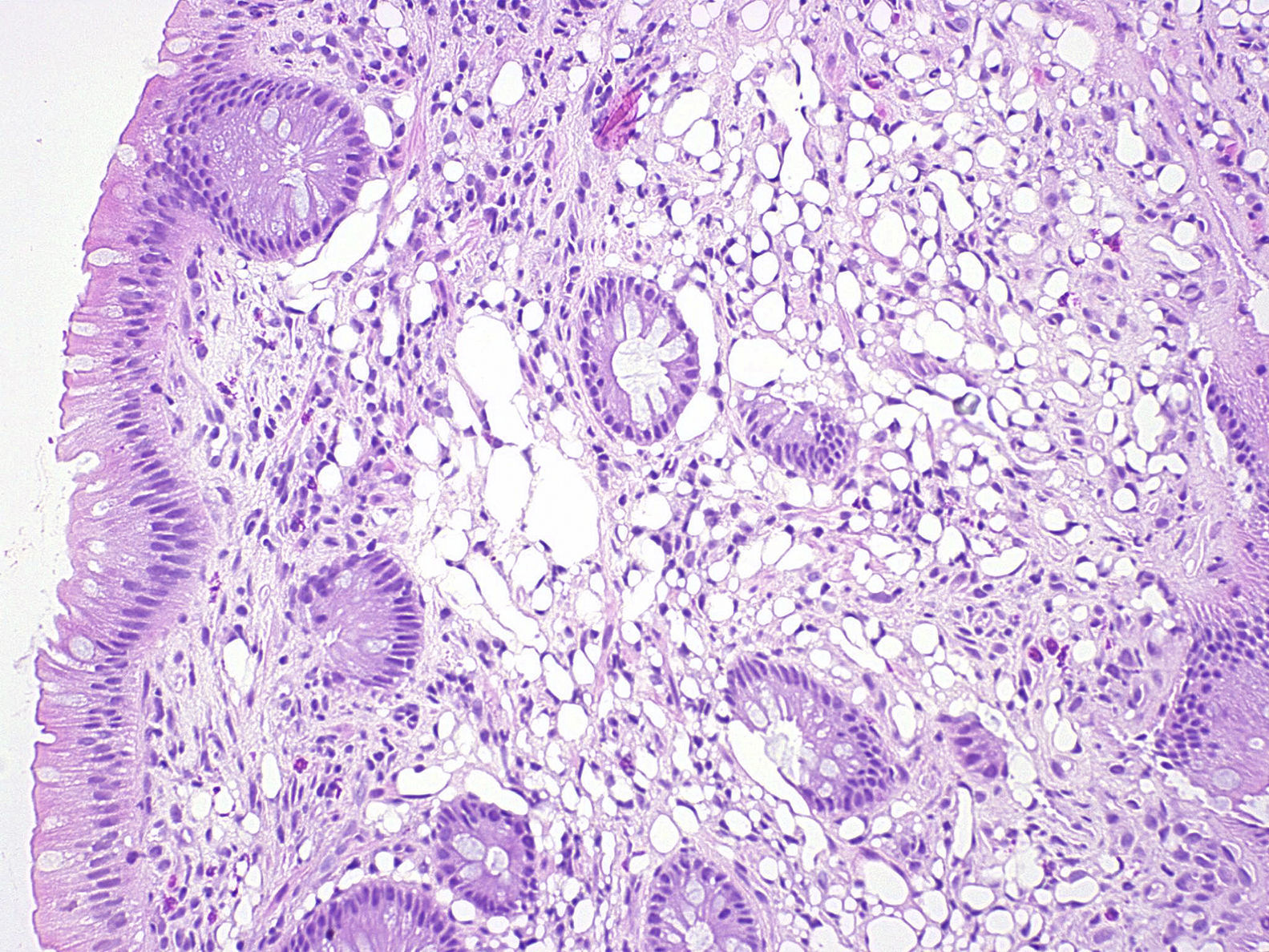
Presentamos el caso de un varón de 29 años, que consultó vía ambulatoria por aumento del número de deposiciones. Entre sus antecedentes personales destacaba una psoriasis en tratamiento con infliximab. No tenía otros antecedentes de interés. El cuadro diarreico era de 4 meses de duración y se acompañaba de dolor abdominal cólico, que aliviaba parcialmente con las deposiciones. Con la sospecha de síndrome de intestino irritable se solicitaron una analítica, coprocultivos, estudio de huevos y parásitos en heces y una colonoscopia. La analítica mostraba normalidad de los parámetros inflamatorios (PCR, VSG y orosomucoide). Los anticuerpos antitransglutaminasa fueron negativos incluidas las inmunoglobulinas. Los coprocultivos y el estudio de huevos y parásitos en heces fueron también negativos. Asimismo en la colonoscopia no se apreciaban alteraciones salvo hemorroides grado II. La llegada a colon ciego fue costosa por dolicosigma y bucleación del endoscopio, pero se alcanzó finalmente sin complicaciones. Se tomaron biopsias aleatorias de la mucosa colónica por el contexto de estudio de diarrea crónica que descartaron alteraciones compatibles con colitis microscópica describiéndose como fragmentos de mucosa de intestino grueso con cambios focales yatrogénicos de seudolipomatosis estromal sin otras alteraciones histológicas relevantes (fig. 1). El paciente mejoró con ciclos mensuales de rifaximina y con los consejos dietéticos frente al síndrome de intestino irritable.
La seudolipomatosis colónica (SC) fue propuesta por Snover et al. en 1985 y definida microscópicamente como parecida a la lipomatosis mucosa, pero sin la presencia de adipocitos. La lesión es rara con una frecuencia estimada del 0,02-0,3% en las series de colonoscopia1,2. Se trata de una entidad benigna, que generalmente es asintomática. Solo hay alrededor de 60 casos publicados en la literatura2–4.
Se han reportado frecuencias del 0,3-1,7% por diferentes unidades de endoscopia entre todas las colonoscopias realizadas4.
En un estudio Coreano reciente realizado desde marzo de 2004 a febrero de 2005 se realizaron 1.276 colonoscopias y la SC se describió en 12 casos (0,94%)5. La prevalencia de la SC está infraestimada por la falta de expresión clínica2. Se suele dar predominantemente en varones en torno a la sexta década de la vida (rango de edad: 27-85 años)1,3,4.
Las lesiones de la SC pueden ser hallazgos casuales en la colonoscopia de cribado de pólipos o en presencia de dolicosigma como el caso de nuestro paciente3. El aspecto endoscópico es altamente sugestivo, pero no bien conocido por los gastroenterólogos y no siempre está presente. Endoscópicamente se pueden apreciar placas mucosas blanquecinas o amarillentas únicas o múltiples6. Las placas se extienden desde varios milímetros hasta 4cm, y pueden encontrarse tanto en el colon derecho como en el izquierdo1. A veces pueden sugerirse endoscópicamente falsas membranas, lipomas o malacoplaquia1,4.
La SC no solo ocurre en el colon, sino que también puede aparecer en duodeno y estómago, en especial en el contexto de gastritis atrófica7. Su patogenia es controvertida. En la actualidad se considera que puede ser secundaria a un cambio yatrogénico en la biopsia endoscópica resultado de la penetración de gas en la mucosa durante la misma. Sin embargo la patogenia definitiva de la SC no está clara2,4. Snover et al. indicaron un componente explorador-dependiente de la lesión.
Los pacientes sintomáticos consultan por diarrea, estreñimiento, dolor abdominal o bien por sangrado digestivo (sangre oculta en heces positiva o sangrado macroscópico)1,3,4. El aspecto histológico es típico y se caracteriza por la presencia de vacuolas vacías que miden pocos milímetros en lámina propia junto con disección intercríptica1,4. Estas cavidades vacías se asemejan ópticamente a los adipocitos, pero la histoquímica y la ultraestructura confirman la ausencia de contenido lipídico, de ahí el término «seudolipomatosis» propuesto por Snover et al.1.
La invasión de gas o la extravasación de linfa hacia lámina propia podría estar favorecida por la presencia de lesiones mucosas que resultan de barotraumas secundarios a la insuflación durante la colonoscopia en especial si esta es costosa por angulaciones o bucleación del endoscopio como en nuestro caso3,5. Algunos autores también han sugerido que el purgado insuficiente de los colonoscopios durante el proceso de lavado podría conllevar a los productos de desinfección, particularmente el peróxido de hidrógeno, en la patogénesis de estas lesiones6. También se ha propuesto un origen infeccioso por Clostridium difficile aunque no se ha confirmado4.
En cuanto al diagnóstico diferencial habría que hacerlo con la neumatosis quística por el aspecto endoscópico8. El linfangioma de colon se caracteriza por cavidades vasculares linfáticas dilatadas en la pared del colon rodeadas de células endoteliales CD31+ y CD 34+9. La hiperplasia lipomatosa de la válvula de Bauhin o los lipomas del colon se caracterizan por la presencia de adipocitos en la submucosa ileal. También puede encontrarse en los niños en el caso de enterocolitis necrosante y en tramos más altos del tubo digestivo como en la enfermedad de Whipple en la que se aprecian vacuolas de grasa por la malabsorción acompañante que se teñirían con la técnica S-100 (lo que se descartó en nuestro caso), además de los macrófagos PAS positivos de valor diagnóstico10.
En resumen, debemos recordar que la SC es una condición infrecuente, benigna y asintomática, que suele ser un hallazgo casual del análisis histopatológico, y cuya patogenia no es del todo conocida. Como en nuestro paciente, no siempre se acompaña de alteraciones endoscópicas por lo que debe tenerse en consideración para el diagnóstico diferencial con otras enfermedades de mayor significación clínica.