Sr. Director: La presencia de microvesículas de gas en la mucosa del colon provocadas por la insuflación de aire en la endoscopia se conoce como seudolipomatosis o neumatosis microvesicular y, aunque infrecuente, ha sido ampliamente reseñada desde su primera descripción1. Sin embargo, apenas existen observaciones de esta lesión iatrógena en la mucosa gástrica2,3.
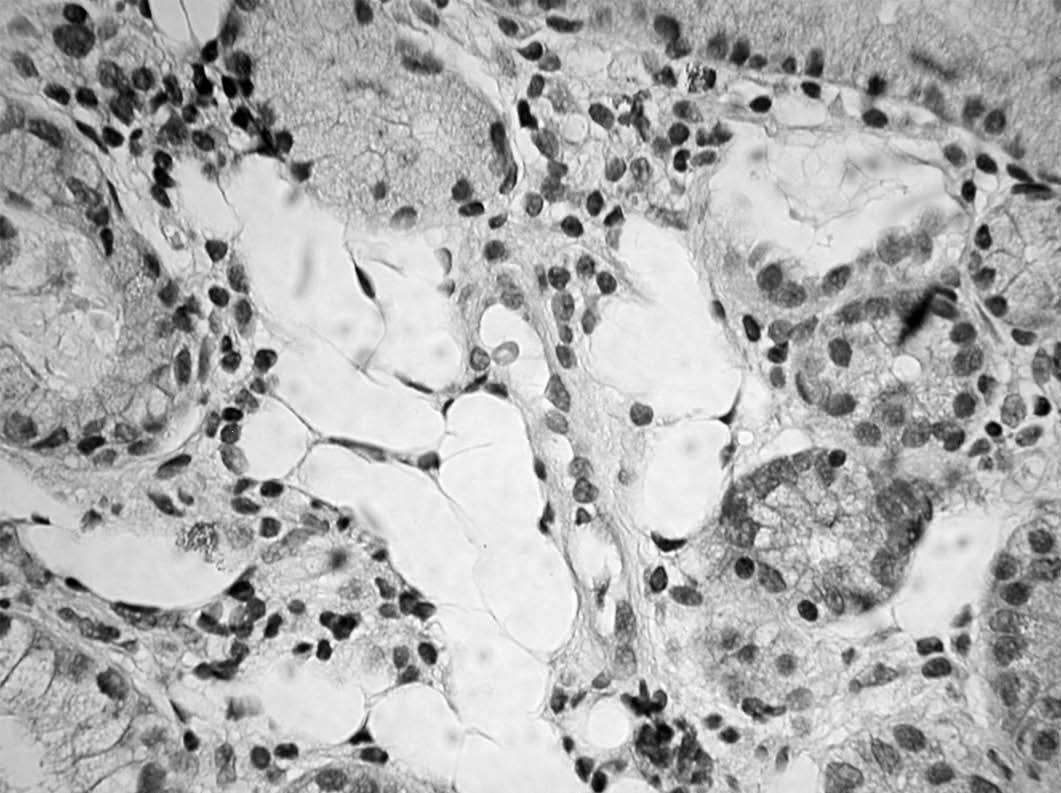
Presentamos el caso de una mujer de 70 años, diagnosticada 6 años antes de gastritis crónica con metaplasia intestinal, que en una gastroscopia de control mostraba una mucosa gástrica adelgazada y de aspecto atrófico; en el estudio microscópico de las biopsias llamaban la atención unos espacios claros similares a tejido adiposo situados en la lámina propia, de entre 30-200 µ, que se disponían entre las glándulas y continuaban hacia la muscular de la mucosa y submucosa (fig. 1). Estas vacuolas no mostraban revestimiento epitelial ni endotelial, y tampoco existía una reacción inflamatoria, gigantocelular o fibrosa en su vecindad. No mostraban tinción con ácido paraaminosalicílico ni azul alcián, y tampoco inmunorreactividad con los anticuerpos S-100 y CD34. El diagnóstico fue de seudolipomatosis gástrica. La biopsia mostraba además una gastritis crónica atrófica con metaplasia intestinal y abundantes Helicobacter pylori.
Fig. 1. Espacios vacíos en la lámina propia, similares a grasa. (Hematoxilina-eosina,*100.)
La presencia de espacios vacíos a la vista similares a tejido adiposo en la lámina propia gástrica fue descrita clásicamente como un cambio metaplásico asociado a la atrofia gástrica4. Sin embargo, recientemente se ha confirmado, tanto por inmunohistoquímica como por microscopia electrónica, que los espacios corresponden en realidad a burbujas de gas probablemente introducidas en la mucosa durante la gastroscopia. Este cambio no es apreciable por el endoscopista, ya que por lo común es microscópico, e incluso puede pasar inadvertido para el patólogo. En una revisión retrospectiva de 909 biopsias gástricas se ha encontrado un 3% de casos con seudolipomatosis que habían pasado inadvertidos al microscopio3.
El origen de la lesión se relaciona con el adelgazamiento de la mucosa en las zonas de atrofia, lo que la hace más débil ante el empuje del gas. En nuestro caso, revisamos las biopsias gástricas previas de la paciente, en las que la atrofia era menor, sin observar en ellas seudolipomatosis. Algunos autores también han encontrado que un 85% de los casos con seudolipomatosis presentan H. pylori y han planteado que este último puede ser uno de los factores causales que contribuyan al desarrollo de esta lesión iatrógena5.
Para el diagnóstico diferencial son de ayuda las tinciones inmunohistoquímicas, ya que la negatividad para S-100 y CD34 descarta que se trate de tejido adiposo o linfangiectasias, respectivamente. Además, tampoco se tiñen con ninguna técnica histoquímica, como ácido paraaminosalicílico, azul alcián o sudán.
Nuestro caso apoya la importancia de que el patólogo esté familiarizado con la entidad, sobre todo cuando se estudien biopsias con gastritis atrófica, para evitar tanto que pase inadvertida como un diagnóstico erróneo.